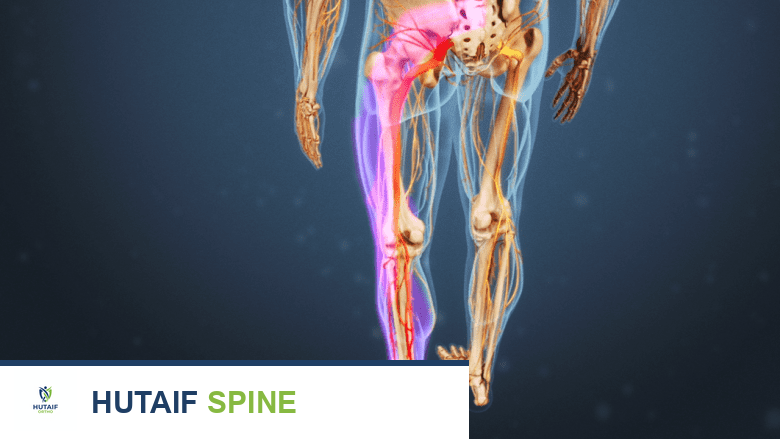
إعادة بناء وتر الظنبوب الأمامي بنقل وتر EHL علاج متقدم لقطع القدم في صنعاء مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
إعادة بناء وتر الظنبوب الأمامي هي إجراء جراحي حيوي لعلاج قطع القدم الناتج عن تمزق الوتر. تتضمن العملية نقل وتر العضلة الباسطة الطويلة لإبهام القدم (EHL) لاستعادة وظيفة رفع القدم، مما يعيد للمرضى النشاط والحركة الطبيعية. الأستاذ الدكتور محمد هطيف يقدم هذه الجراحة المتقدمة.
الخلاصة الطبية السريعة: تُعد جراحة إعادة بناء وتر الظنبوب الأمامي (Tibialis Anterior Tendon) إجراءً جراحيًا دقيقًا وحيويًا لعلاج حالة "سقوط القدم" أو "قطع القدم" الناتجة عن التمزق المزمن لهذا الوتر. تعتمد العملية على تقنية متطورة تتمثل في نقل وتر العضلة الباسطة الطويلة لإبهام القدم (EHL Transfer) لاستعادة الوظيفة المفقودة والمتمثلة في رفع القدم أثناء المشي. يتيح هذا الإجراء للمرضى التخلص من أجهزة التقويم المزعجة واستعادة نمط المشي الطبيعي والنشاط الحركي. يقدم الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والمفاصل بجامعة صنعاء، هذه الجراحة المتقدمة في اليمن، معتمدًا على خبرة تمتد لأكثر من 20 عامًا وتقنيات الجراحة الميكروسكوبية لضمان أعلى نسب النجاح وأقصى درجات الأمان الطبي.

مقدمة شاملة عن قطع القدم وإعادة بناء وتر الظنبوب الأمامي
يُعد "قطع القدم" أو تدلي القدم (Foot Drop) حالة طبية معقدة ومزعجة للغاية، وتؤثر بشكل جذري على جودة حياة المريض واستقلاليته. في هذه الحالة، يفقد المريض القدرة الميكانيكية والعصبية على رفع الجزء الأمامي من القدم (الانثناء الظهري للكاحل - Dorsiflexion). النتيجة المباشرة لذلك هي صعوبة بالغة في المشي، حيث يضطر المريض إلى رفع ركبته بشكل مبالغ فيه لتجنب احتكاك أصابع قدمه بالأرض (ما يُعرف بمشية الخطو أو Steppage Gait)، مما يزيد بشكل كبير من خطر التعثر، السقوط، والإصابات الثانوية.
في حين أن هناك أسباباً عصبية لسقوط القدم، فإن أحد الأسباب الميكانيكية الأكثر شيوعاً وتأثيراً هو تمزق وتر الظنبوب الأمامي (Tibialis Anterior Tendon Rupture). هذا الوتر هو المحرك الأساسي والأقوى لرفع القدم، وعندما يتمزق ويُترك دون علاج، ينكمش الوتر وتضمر العضلة، مما يجعل الإصلاح المباشر مستحيلاً.
هنا في مركزنا الرائد في العاصمة اليمنية صنعاء، وبقيادة الأستاذ الدكتور محمد هطيف، استشاري أول جراحة العظام والمفاصل والإصابات الرياضية، نقدم الحل الجراحي الذهبي والمعتمد عالمياً لهذه المعضلة: جراحة إعادة بناء وتر الظنبوب الأمامي باستخدام تقنية نقل وتر العضلة الباسطة الطويلة لإبهام القدم (EHL Transfer).
هذه الجراحة لا تقتصر على كونها إجراءً تشريحياً فحسب، بل هي عملية إعادة هندسة حيوية (Biomechanics) تهدف إلى استعادة التوازن الحركي للقدم، إعادة الثقة للمريض، وتمكينه من العودة إلى ممارسة حياته اليومية، المهنية، والرياضية دون قيود أو الاعتماد على دعامات بلاستيكية مدى الحياة. يتقن الأستاذ الدكتور محمد هطيف هذه التقنية الدقيقة، مستفيداً من أحدث بروتوكولات الطب القائم على الأدلة (Evidence-Based Medicine).
الفهم العميق للتشريح الدقيق لمنطقة الكاحل والقدم
لإدراك مدى تعقيد وأهمية جراحة إعادة بناء وتر الظنبوب الأمامي بنقل وتر EHL، من الضروري الغوص في التفاصيل التشريحية المعقدة لمنطقة الكاحل والقدم. في عيادة الأستاذ الدكتور محمد هطيف، نؤمن إيماناً راسخاً بأن تثقيف المريض حول تشريح جسمه يمثل الخطوة الأولى نحو الشفاء والتعاون الفعال في خطة العلاج والتأهيل.
وحدة العضلة والوتر: التشريح والوظيفة
- العضلة الظنبوبية الأمامية (Tibialis Anterior Muscle):
- الأهمية البيوميكانيكية: هي العضلة الأساسية (Prime Mover) المسؤولة عن الانثناء الظهري (رفع القدم للأعلى) والانقلاب الداخلي للقدم (Inversion). الأهم من ذلك، أنها تلعب دوراً حاسماً في "التقلص اللامركزي" (Eccentric Contraction) لإبطاء هبوط القدم بسلاسة بعد ملامسة الكعب للأرض أثناء المشي. بدونها، تصفع القدم الأرض بقوة (Slapping Gait).
- المنشأ والمسار: تنشأ من اللقمة الجانبية لعظم الساق (الظنبوب) وتمتد لأسفل. يحدث الانتقال من نسيج عضلي إلى وتر صلب في الثلث السفلي للساق.
- الاندغام (نقطة التثبيت): يمر الوتر تحت أربطة داعمة (Retinaculum) ويندغم بقوة في العظم الإسفيني الإنسي (Medial Cuneiform) وقاعدة العظمة المشطية الأولى.
- العضلة الباسطة الطويلة لإبهام القدم (Extensor Hallucis Longus - EHL):
- هذه هي العضلة "المانحة" في عمليتنا. وظيفتها الأساسية هي رفع إصبع القدم الكبير، وتساعد بشكل ثانوي في رفع القدم ككل.
- يقع وترها مباشرة إلى الجانب الخارجي (الوحشي) لوتر الظنبوب الأمامي، مما يجعله المرشح المثالي والتشريحي الأقرب لعملية النقل والتعويض، حيث يتمتع بقوة شد ممتازة وطول كافٍ للوصول إلى نقطة الاندغام المطلوبة.
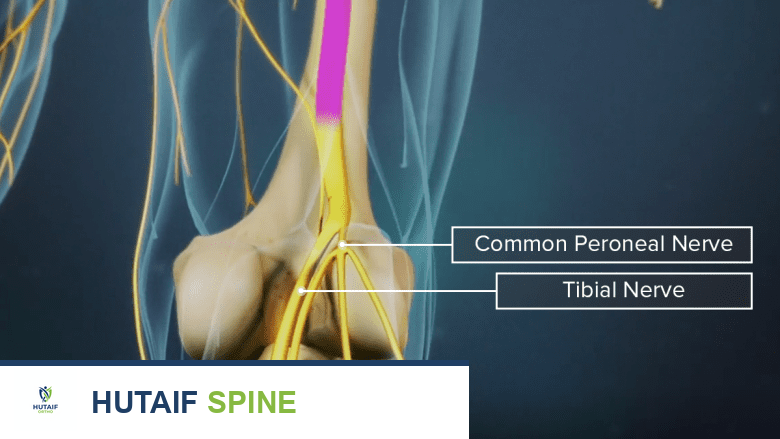
الهياكل العصبية والوعائية: مناطق الخطر الجراحي (Danger Zones)
تُعد المنطقة الأمامية للكاحل حقل ألغام من الهياكل الحيوية الدقيقة، والتي تتطلب جراحاً متمرساً يمتلك مهارات الجراحة الميكروسكوبية مثل الأستاذ الدكتور محمد هطيف.
- العصب الشظوي العميق (Deep Peroneal Nerve): هذا العصب هو شريان الحياة الحركي لكل عضلات الحيز الأمامي للساق. يمر العصب عميقاً بين وتر الظنبوب الأمامي ووتر EHL. أي إصابة عرضية لهذا العصب أثناء الجراحة قد تؤدي إلى شلل دائم في العضلات وتفاقم حالة سقوط القدم.
- الشريان الظهري للقدم (Dorsalis Pedis Artery): وعاء دموي رئيسي يوفر التروية لظهر القدم، ويمر بجوار وتر EHL. يتطلب التشريح في هذه المنطقة دقة متناهية للحفاظ على التروية الدموية السليمة للقدم وتجنب النزيف أو نقص التروية (Ischemia).
- العصب الشظوي السطحي (Superficial Peroneal Nerve): يوفر الإحساس لظهر القدم. فروعه النهائية سطحية جداً تحت الجلد، ويجب حمايتها أثناء عمل الشقوق الجراحية لتجنب تكوّن أورام عصبية مؤلمة (Neuromas) بعد الجراحة.
الأسباب الجذرية وعوامل الخطر لتمزق وتر الظنبوب الأمامي
تمزق وتر الظنبوب الأمامي ليس من الإصابات الشائعة جداً مقارنة بتمزق وتر أخيل، ولكنه يحدث غالباً في فئات معينة ولأسباب محددة:
- التنكس المرتبط بالعمر (Degenerative Changes): يحدث التمزق غالباً لدى المرضى في العقد الخامس إلى السابع من العمر. مع مرور الوقت، تضعف بنية الكولاجين في الوتر.
- منطقة نقص التروية (Watershed Area): يمتلك وتر الظنبوب الأمامي منطقة حرجة تقع على بعد حوالي 2 إلى 3 سم من نقطة اندغامه في عظام القدم، حيث يكون الإمداد الدموي فيها ضعيفاً للغاية. هذه المنطقة هي الأكثر عرضة للتمزق.
- الصدمات والإصابات الرياضية (Trauma): الانثناء الأخمصي المفاجئ والقوي (دفع القدم للأسفل بقوة) أثناء انقباض العضلة لرفع القدم (مثل التعثر أو السقوط أثناء التزلج أو الجري).
- الأمراض الجهازية (Systemic Diseases): مرض السكري، التهاب المفاصل الروماتويدي، والنقرس تزيد بشكل كبير من هشاشة الأوتار.
- الحقن الموضعي للكورتيزون: تكرار حقن الكورتيزون في منطقة الوتر لعلاج الالتهابات قد يؤدي إلى إضعاف هيكل الوتر وتمزقه لاحقاً.
الأعراض والعلامات السريرية: كيف تكتشف الإصابة؟
تتراوح الأعراض من حادة ومؤلمة وقت الإصابة إلى مزمنة ومزعجة تظهر مع مرور الوقت:
- ألم مفاجئ وتورم: في الجزء الأمامي من الكاحل، وغالباً ما يوصف بأنه شعور بـ "ركلة" أو "تمزق" في مقدمة الساق.
- سقوط القدم (Foot Drop): العلامة الأبرز. عدم القدرة على رفع القدم للأعلى.
- مشية الصفع (Slapping Gait): المريض يضرب الأرض بقدمه المسطحة بدلاً من الهبوط التدريجي من الكعب إلى الأصابع.
- مشية الخطو (Steppage Gait): رفع الركبة عالياً أثناء المشي لتجنب تعثر أصابع القدم بالأرض.
- فجوة ملموسة (Palpable Gap): في الحالات الحادة، يمكن للطبيب تحسس فجوة تحت الجلد في مكان تمزق الوتر.
- بروز الأوتار الأخرى: قد تلاحظ بروز أوتار أصابع القدم (EHL و EDL) بشكل غير طبيعي حيث تحاول هذه العضلات التعويض عن غياب وتر الظنبوب الأمامي.
التشخيص والتقييم الطبي مع الأستاذ الدكتور محمد هطيف
التشخيص الدقيق هو حجر الزاوية في تحديد خطة العلاج. يعتمد الأستاذ الدكتور محمد هطيف على نهج تشخيصي شامل:
1. الفحص السريري الدقيق
- اختبار قوة العضلات: تقييم قوة الانثناء الظهري للقدم ومقارنتها بالقدم السليمة.
- فحص المشية (Gait Analysis): مراقبة المريض أثناء المشي لاكتشاف أي اختلالات بيوميكانيكية.
- اختبارات الاستبعاد العصبية: التأكد من عدم وجود إصابة في العصب الشظوي أو انضغاط في جذور الأعصاب الشوكية (L4-L5) في أسفل الظهر، والتي قد تسبب أعراضاً مشابهة.
2. التصوير الطبي المتقدم
- الموجات فوق الصوتية (Ultrasound): أداة سريعة وفعالة لرؤية التمزق والفجوة في الوتر بشكل ديناميكي.
- التصوير بالرنين المغناطيسي (MRI): هو المعيار الذهبي. يوضح الرنين المغناطيسي بدقة متناهية مكان التمزق، مدى تراجع (انكماش) الوتر الممزق، جودة نسيج الوتر المتبقي، والأهم من ذلك: مدى حدوث الارتشاح الدهني (Fatty Infiltration) في العضلة. إذا تحولت العضلة إلى دهون بسبب الإهمال الطويل للإصابة، فإن الإصلاح المباشر يصبح مستحيلاً ويتحتم إجراء نقل الأوتار.
جدول 1: التشخيص التفريقي لحالة سقوط القدم (Foot Drop)
| الحالة الطبية | السبب الرئيسي | الأعراض المميزة | طريقة التشخيص الأفضل |
|---|---|---|---|
| تمزق وتر الظنبوب الأمامي | ميكانيكي (تمزق نسيج الوتر) | ألم أمامي، فجوة ملموسة، سلامة الإحساس، مشية الصفع. | الفحص السريري، الرنين المغناطيسي للكاحل. |
| إصابة العصب الشظوي | عصبي (انضغاط أو قطع العصب عند الركبة) | سقوط قدم كامل، خدر وتنميل في ظهر القدم، ضعف في قلب القدم للخارج. | تخطيط الأعصاب والعضلات (EMG/NCS). |
| انزلاق غضروفي قطني (L4-L5) | عصبي مركزي (انضغاط جذر العصب في العمود الفقري) | آلام أسفل الظهر، ألم يمتد للساق (عرق النسا)، ضعف في رفع القدم. | الرنين المغناطيسي للعمود الفقري القطني. |
الخيارات العلاجية: لماذا نقل وتر EHL هو الحل الأمثل للحالات المزمنة؟
يعتمد العلاج على وقت اكتشاف الإصابة وعمر المريض ومستوى نشاطه.
أولاً: العلاج التحفظي (غير الجراحي)
يقتصر على المرضى كبار السن جداً، أو ذوي النشاط المحدود للغاية، أو الذين يعانون من أمراض تمنعهم من الخضوع للتخدير والجراحة.
* الجبائر ودعامات الكاحل والقدم (AFO): دعامة بلاستيكية تثبت القدم بزاوية 90 درجة لمنع سقوطها أثناء المشي. (حل تعويضي وليس علاجياً).
* العلاج الطبيعي: لتقوية العضلات المحيطة، ولكنه لا يستعيد وظيفة الوتر المقطوع.
ثانياً: التدخل الجراحي
- الإصلاح المباشر (Direct Repair): يُستخدم فقط في التمزقات الحادة (خلال الأسابيع الأولى من الإصابة) حيث يمكن خياطة طرفي الوتر معاً قبل أن ينكمش الوتر وتضمر العضلة.
- إعادة البناء بنقل وتر EHL (Reconstruction via EHL Transfer): هذا هو الإجراء القياسي والمعتمد عالمياً لـ التمزقات المزمنة أو المهملة. عندما ينكمش الوتر القديم وتتليف العضلة، يصبح من المستحيل سحب الوتر لخياطته. هنا يقوم الأستاذ الدكتور محمد هطيف باستخدام وتر العضلة الباسطة لإبهام القدم (EHL) كبديل قوي وفعال للقيام بوظيفة رفع القدم.
الدليل الشامل: خطوات جراحة إعادة بناء وتر الظنبوب الأمامي بنقل وتر EHL
تُعد هذه الجراحة من العمليات الدقيقة التي تتطلب فهماً عميقاً للبيوميكانيكا الجراحية. يقوم الأستاذ الدكتور محمد هطيف بإجراء هذه العملية في غرف عمليات مجهزة بأحدث التقنيات في صنعاء، وفق الخطوات التالية:
1. التخدير والتحضير
يتم إجراء العملية غالباً تحت التخدير النصفي (Spinal Anesthesia) أو التخدير العام، مع وضع عاصبة (Tourniquet) على الفخذ لتقليل النزيف وتوفير رؤية جراحية واضحة (Bloodless Field).
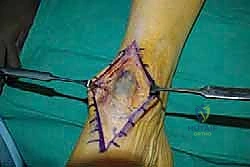
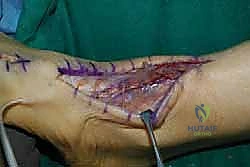
2. الشق الجراحي والوصول للوتر
يتم عمل شق جراحي طولي (Anteromedial Incision) في الجزء الأمامي الداخلي للكاحل والقدم. يتم التعامل مع الأنسجة الرخوة بأقصى درجات الحذر لحماية العصب الشظوي السطحي والأوعية الدموية.
3. تقييم وتنظيف الوتر الممزق
يتم فتح الغمد الزليلي للوتر. في الحالات المزمنة، يجد الجراح أن طرفي الوتر قد تراجعا وتغطيا بنسيج ندبي متليف. يقوم الدكتور هطيف بتنظيف (Debridement) هذه الأنسجة الميتة حتى الوصول إلى نسيج وتري صحي وسليم، وتقييم حجم الفجوة.
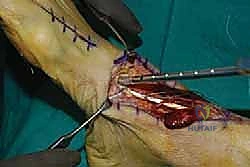
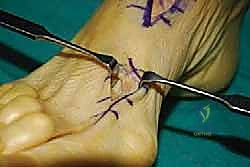
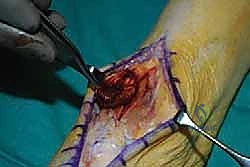
4. حصاد وتر العضلة الباسطة لإبهام القدم (EHL Harvest)
يتم تحديد وتر EHL المجاور. يتم فصل الوتر من نقطة ارتباطه في إصبع القدم الكبير، مع الحرص على أخذ أطول مسافة ممكنة من الوتر لضمان وصوله المريح لنقطة التثبيت الجديدة.
5. إعادة توجيه وتر EHL (Tendon Routing)
وهي خطوة حاسمة لنجاح البيوميكانيكا. يتم تمرير وتر EHL المستخلص عبر الغمد الخاص بوتر الظنبوب الأمامي الممزق، أو تحته، لضمان أن يكون خط الشد (Line of Pull) مطابقاً تماماً للوتر الأصلي، مما يضمن رفع القدم بشكل متوازن دون انحرافها للخارج أو الداخل.
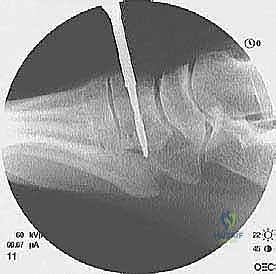
6. التثبيت العظمي المتين (Bone Fixation)
كيف نثبت الوتر الجديد؟ يقوم الأستاذ الدكتور محمد هطيف بحفر نفق عظمي دقيق في العظم الإسفيني الإنسي (Medial Cuneiform) في القدم. يتم إدخال وتر EHL داخل هذا النفق وتثبيته بقوة فائقة باستخدام إحدى التقنيات الحديثة:
* مسامير التداخل القابلة للامتصاص (Bio-absorbable Interference Screws).
* خطاطيف التثبيت العظمية (Suture Anchors).
يتم التثبيت والقدم في وضعية الانثناء الظهري الأقصى (مرفوعة للأعلى) لضمان الشد المناسب للوتر.
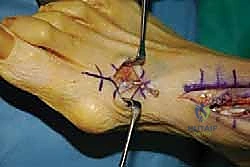
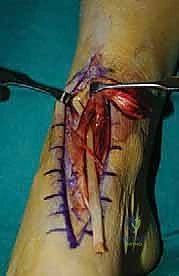
7. ماذا يحدث لإصبع القدم الكبير؟ (معالجة الجذع المتبقي)
بما أننا أخذنا الوتر الذي يرفع إصبع القدم الكبير، هل سيسقط الإصبع؟ لتجنب ذلك، يقوم الدكتور هطيف بإجراء تقنية تُسمى (Tenodesis). يتم خياطة الجذع المتبقي من وتر EHL في وتر العضلة الباسطة القصيرة للإصبع (EHB) أو في وتر الأصابع المجاورة (EDL). هذا يضمن بقاء إصبع القدم الكبير مرفوعاً ومستقراً ولا يعيق المشي.
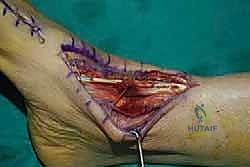
8. الإغلاق والتجبير
يتم إغلاق الجرح على طبقات باستخدام خيوط تجميلية، ثم توضع القدم في جبيرة خلفية أو حذاء طبي (CAM Boot) مع إبقاء الكاحل في وضعية الانثناء الظهري (مرفوع للأعلى) لحماية الوتر المنقول من أي شد مبكر.
جدول 2: مقارنة بين الإصلاح المباشر ونقل وتر EHL
| وجه المقارنة | الإصلاح المباشر (Direct Repair) | نقل وتر EHL (Tendon Transfer) |
|---|---|---|
| الاستطباب (متى يُستخدم؟) | التمزقات الحادة (أقل من 4 أسابيع). | التمزقات المزمنة، المهملة، ووجود فجوة كبيرة. |
| التقنية الجراحية | خياطة طرفي الوتر الأصلي معاً. | استخدام وتر إصبع القدم كبديل للوتر التالف. |
| جودة العضلة المطلوبة | يشترط أن تكون العضلة الأصلية سليمة وغير ضامرة. | لا يعتمد على العضلة الأصلية (يعتمد على عضلة EHL السليمة). |
| مدة التعافي | 3 إلى 4 أشهر. | 4 إلى 6 أشهر (يتطلب إعادة تأهيل لتدريب الدماغ على الوظيفة الجديدة للعضلة). |
بروتوكول التأهيل والعلاج الطبيعي: طريقك نحو المشي الطبيعي
نجاح الجراحة يمثل 50% فقط من العلاج، بينما الـ 50% الأخرى تعتمد كلياً على الالتزام الصارم ببرنامج إعادة التأهيل. صمم الأستاذ الدكتور محمد هطيف بروتوكولاً تأهيلياً متدرجاً لمرضاه في صنعاء لضمان أفضل النتائج:
المرحلة الأولى: الحماية القصوى (الأسابيع 0 - 2)
- الهدف: حماية الجرح، تقليل التورم، وحماية التثبيت الجراحى.
- الإجراء: القدم في جبيرة صلبة أو حذاء (CAM Boot) بزاوية قائمة أو انثناء ظهري طفيف.
- التحميل: يُمنع تماماً وضع أي وزن على القدم (Non-weight bearing) باستخدام العكازات.
- التعليمات: رفع القدم فوق مستوى القلب معظم الوقت لتقليل التورم.
المرحلة الثانية: الحركة السلبية والتحميل الجزئي (الأسابيع 2 - 6)
- الهدف: بدء الحركة بأمان لمنع تيبس المفصل.
- الإجراء: الاستمرار في ارتداء الحذاء الطبي.
- التحميل: السماح بالتحميل الجزئي التدريجي للوزن (Partial weight bearing) حسب توجيهات الطبيب.
- العلاج الطبيعي: البدء بتمارين النطاق الحركي السلبي (Passive ROM) بواسطة المعالج، وتمارين الأيزومترك الخفيفة (Isometric). يمنع الشد النشط للوتر للأسفل (Inversion/Plantarflexion).
المرحلة الثالثة: التحميل الكامل والحركة النشطة (الأسابيع 6 - 12)
- الهدف: استعادة القوة العضلية والمشي بدون عكازات.
- الإجراء: المشي بالوزن الكامل داخل الحذاء الطبي، ثم الفطام التدريجي منه والانتقال لحذاء رياضي داعم.
- العلاج الطبيعي: البدء بتمارين الحركة النشطة (Active ROM). التركيز على تمارين تقوية الوتر المنقول الجدي. هذه المرحلة تتطلب "إعادة برمجة عصبية" للدماغ ليفهم أن العضلة التي كانت ترفع الإصبع أصبحت الآن مسؤولة عن رفع القدم كاملة.
المرحلة الرابعة: العودة للنشاط الطبيعي (الشهور 3 - 6 وما بعدها)
- الهدف:
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك