الانزلاق الفقاري التنكسي الأسباب الأعراض والعلاج مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية المعمقة: الانزلاق الفقاري التنكسي هو حالة شائعة تصيب العمود الفقري، تتمثل في انزلاق إحدى الفقرات للأمام فوق الفقرة التي تليها، وينجم في المقام الأول عن التآكل الطبيعي المرتبط بالتقدم في العمر. تتراوح أعراضه من آلام الظهر الخفيفة إلى الشديدة، وقد تشمل ضعفًا أو خدرًا في الأطراف. يبدأ العلاج عادةً بالأساليب غير الجراحية، مثل العلاج الطبيعي والأدوية، ولكن في الحالات المتقدمة أو عند فشل العلاج التحفظي، قد يصبح التدخل الجراحي ضروريًا. يُقدم الأستاذ الدكتور محمد هطيف، الخبير الأول في جراحة العظام والعمود الفقري في صنعاء، رعاية متكاملة ومتخصصة، مستخدمًا أحدث التقنيات الجراحية لضمان أفضل النتائج للمرضى.

مقدمة شاملة حول الانزلاق الفقاري التنكسي: فهم الحالة والتعامل معها
يُعد الانزلاق الفقاري التنكسي (Degenerative Spondylolisthesis) حالة شائعة تصيب العمود الفقري، خاصة مع التقدم في العمر، وتؤثر على ملايين الأشخاص حول العالم. يُشير مصطلح "الانزلاق الفقاري" في اللغة اللاتينية إلى "انزلاق جسم الفقرة"، ويتم تشخيصه عندما تنزلق إحدى الفقرات إلى الأمام فوق الفقرة التي تليها مباشرة. يختلف الانزلاق الفقاري التنكسي عن الأنواع الأخرى من الانزلاق الفقاري، مثل الانزلاق الفقاري الانحلالي (Isthmic Spondylolisthesis) الذي ينتج عن كسر إجهادي في جزء من الفقرة يُسمى "البرزخ"، في أن سببه الرئيسي هو التغيرات المرتبطة بالشيخوخة والضمور الطبيعي الذي يصيب مكونات العمود الفقري مع مرور الزمن، خاصة الأقراص الفقرية والمفاصل الوجهية والأربطة.
يمكن أن يؤدي هذا الانزلاق إلى تغيير في محاذاة العمود الفقري الطبيعية، مما يسبب مجموعة من الأعراض التي تتراوح من الألم الخفيف إلى الشديد والمُنهك، وقد يؤثر على جودة حياة المريض بشكل كبير. غالبًا ما يحدث الانزلاق الفقاري التنكسي في منطقة أسفل الظهر (العمود الفقري القطني)، وتحديدًا في الفقرات L4-L5، وهي المنطقة الأكثر تعرضًا للحركة والإجهاد، ثم الفقرات L3-L4 والفقرات L5-S1.
في هذا الدليل الشامل والمُفصّل، سنتعمق في فهم الانزلاق الفقاري التنكسي من جميع جوانبه. سنبدأ باستعراض التشريح الوظيفي للعمود الفقري لفهم كيف تعمل هذه البنية المعقدة، ثم ننتقل إلى الأسباب الدقيقة لكيفية تطور هذا الانزلاق وعوامل الخطر المرتبطة به. سنُفصّل الأعراض التي قد يعاني منها المرضى وطرق التشخيص الحديثة، وصولًا إلى استعراض شامل لخيارات العلاج المتاحة، بدءًا من الأساليب غير الجراحية الفعالة ووصولًا إلى التدخلات الجراحية المتقدمة التي تُقدم أملًا كبيرًا في التخفيف من الألم واستعادة الوظيفة. كما سنتناول دليلًا مفصلاً لإعادة التأهيل بعد الجراحة وقصص نجاح حقيقية لمرضى استعادوا حياتهم الطبيعية.
يُقدم الأستاذ الدكتور محمد هطيف، الخبير الأول والأستاذ في جراحة العظام والعمود الفقري في جامعة صنعاء، رعاية متكاملة ومتخصصة للمرضى الذين يعانون من هذه الحالة. بفضل خبرته التي تتجاوز العشرين عامًا، واستخدامه لأحدث التقنيات العالمية مثل الميكروسكوب الجراحي والمنظار الجراحي بتقنية 4K، وتقنيات استبدال المفاصل المتقدمة، يضمن الأستاذ الدكتور هطيف تقديم أفضل رعاية طبية ممكنة، مع الالتزام التام بالصدق الطبي والشفافية في كل خطوة من خطوات العلاج.


التشريح الوظيفي للعمود الفقري: أساس فهم الانزلاق الفقاري
لفهم الانزلاق الفقاري التنكسي بشكل كامل، من الضروري استعراض البنية المعقدة للعمود الفقري وكيفية عمل مكوناته معًا. العمود الفقري هو المحور المركزي للجسم، ويوفر الدعم الهيكلي، ويحمي الحبل الشوكي والأعصاب، ويسمح بمجموعة واسعة من الحركات.
يتكون العمود الفقري من 33 فقرة، مقسمة إلى خمس مناطق رئيسية:
*
الفقرات العنقية (Cervical):
7 فقرات في الرقبة.
*
الفقرات الصدرية (Thoracic):
12 فقرة في منتصف الظهر.
*
الفقرات القطنية (Lumbar):
5 فقرات في أسفل الظهر، وهي المنطقة الأكثر عرضة للانزلاق الفقاري التنكسي.
*
الفقرات العجزية (Sacral):
5 فقرات ملتحمة تشكل العجز.
*
الفقرات العصعصية (Coccygeal):
4 فقرات ملتحمة تشكل العصعص.
كل فقرة تتكون من جسم فقري في الأمام وقوس فقري في الخلف. يحيط القوس الفقري بالحبل الشوكي، مشكلاً القناة الشوكية. بين كل فقرتين متجاورتين، يوجد قرص فقري (Intervertebral Disc) يعمل كوسادة لامتصاص الصدمات ويوفر المرونة. تتكون الأقراص من نواة لبية هلامية داخلية (Nucleus Pulposus) وحلقة ليفية خارجية قوية (Annulus Fibrosus).
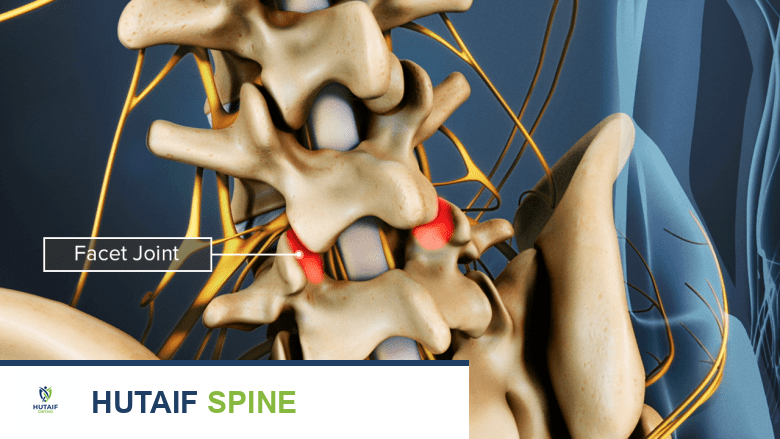
تتصل الفقرات ببعضها البعض أيضًا عبر مفاصل صغيرة تسمى المفاصل الوجهية (Facet Joints)، والتي توفر الاستقرار وتسمح بالحركة. يربط العمود الفقري شبكة معقدة من الأربطة (Ligaments) والعضلات القوية التي تدعم العمود الفقري وتحافظ على استقراره. تخرج الأعصاب الشوكية من الحبل الشوكي عبر فتحات تسمى الثقوب العصبية (Neural Foramina) بين الفقرات، وتتجه إلى أجزاء مختلفة من الجسم.
كيف يتطور الانزلاق الفقاري التنكسي بناءً على هذا التشريح؟
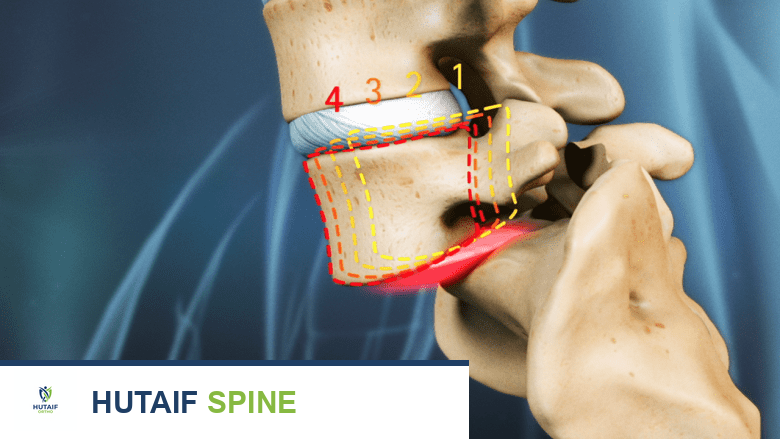
مع التقدم في العمر، تبدأ الأقراص الفقرية في فقدان محتواها المائي، مما يجعلها أقل مرونة وأكثر عرضة للتآكل والتمزق. يؤدي هذا الانكماش في ارتفاع القرص إلى زيادة الضغط على المفاصل الوجهية، مما يسبب التهابها وتضخمها (Facet Joint Arthropathy). في الوقت نفسه، قد تضعف الأربطة التي تربط الفقرات ببعضها البعض وتصبح مرتخية. هذا المزيج من ضعف القرص، وتضخم المفاصل الوجهية، وارتخاء الأربطة يقلل من استقرار الفقرة، مما يسمح لها بالانزلاق تدريجيًا إلى الأمام فوق الفقرة السفلية. هذا الانزلاق يمكن أن يضيق القناة الشوكية والثقوب العصبية، مما يضغط على الحبل الشوكي والأعصاب الشوكية، مسببًا الأعراض المميزة للانزلاق الفقاري التنكسي.
الأسباب العميقة وعوامل الخطر للانزلاق الفقاري التنكسي
الانزلاق الفقاري التنكسي هو نتيجة لعملية تدهور طويلة الأمد تؤثر على هياكل العمود الفقري. بينما التقدم في العمر هو السبب الرئيسي، هناك عدة عوامل تساهم في تطور هذه الحالة:
1. التقدم في العمر والتغيرات التنكسية الطبيعية
- تدهور الأقراص الفقرية: مع التقدم في العمر، تفقد الأقراص الفقرية محتواها المائي وتصبح أقل مرونة وأكثر هشاشة. يؤدي هذا الجفاف والتآكل إلى فقدان ارتفاع القرص، مما يقلل من المسافة بين الفقرات ويزيد الضغط على المفاصل الوجهية.
- تضخم المفاصل الوجهية: استجابة للضغط المتزايد وعدم الاستقرار الناجم عن تدهور القرص، تتضخم المفاصل الوجهية وتنمو فيها نتوءات عظمية (Osteophytes) في محاولة لزيادة استقرار العمود الفقري. ومع ذلك، يمكن أن يؤدي هذا التضخم إلى تضييق القناة الشوكية والثقوب العصبية.
- ضعف الأربطة: تفقد الأربطة المحيطة بالعمود الفقري، مثل الرباط الأصفر (Ligamentum Flavum)، مرونتها وقوتها مع التقدم في العمر، مما يزيد من ارتخاء العمود الفقري ويساهم في عدم استقرار الفقرات.
2. العوامل الوراثية
تشير بعض الدراسات إلى أن هناك استعدادًا وراثيًا لتطور أمراض العمود الفقري التنكسية، بما في ذلك الانزلاق الفقاري. قد تكون بعض الأفراد أكثر عرضة لتدهور الأقراص الفقرية أو المفاصل الوجهية بشكل أسرع من غيرهم.
3. السمنة وزيادة الوزن
تضع السمنة وزيادة الوزن ضغطًا إضافيًا على العمود الفقري، خاصة في منطقة أسفل الظهر. هذا الضغط المستمر يمكن أن يسرع من عملية تدهور الأقراص الفقرية والمفاصل الوجهية، ويزيد من احتمالية الانزلاق الفقاري.
4. الإجهاد المتكرر والإصابات السابقة
- المهن التي تتطلب جهدًا بدنيًا: الأشخاص الذين يمارسون أعمالًا تتطلب رفع الأثقال بشكل متكرر، أو الانحناء والالتواء، أو الوقوف لفترات طويلة، قد يكونون أكثر عرضة للإجهاد المزمن على العمود الفقري، مما يسرع من التدهور.
- الإصابات السابقة: قد تؤدي الإصابات الرضحية السابقة للعمود الفقري إلى ضعف في هياكل معينة، مما يجعلها أكثر عرضة للانزلاق في المستقبل.
5. أمراض أخرى
- هشاشة العظام (Osteoporosis): يمكن أن تضعف هشاشة العظام الفقرات، مما يجعلها أكثر عرضة للتصدعات الصغيرة أو الانهيار الجزئي، والذي قد يساهم في عدم استقرار العمود الفقري والانزلاق.
- الجنف (Scoliosis): الانحناءات الجانبية للعمود الفقري يمكن أن تزيد من الضغط غير المتوازن على الأقراص والمفاصل الوجهية، مما يسرع من التغيرات التنكسية.

الأعراض الشاملة والتشخيص الدقيق للانزلاق الفقاري التنكسي
تتنوع أعراض الانزلاق الفقاري التنكسي بشكل كبير اعتمادًا على درجة الانزلاق، ومدى ضغط الفقرة المنزلقة على الأعصاب والحبل الشوكي. قد يعاني بعض المرضى من أعراض خفيفة، بينما يواجه آخرون آلامًا شديدة ومُنهكة.
الأعراض الشائعة:
-
آلام أسفل الظهر (Low Back Pain):
- هو العرض الأكثر شيوعًا.
- قد يكون الألم خفيفًا ومتقطعًا في البداية، ثم يصبح مزمنًا وشديدًا.
- يزداد الألم عادةً مع النشاط البدني، الوقوف لفترات طويلة، أو المشي، ويتحسن مع الراحة أو الجلوس.
- قد يوصف الألم بأنه ألم عميق، مُبرح، أو إحساس بالحرقان.
-
ألم يمتد إلى الأرداف والساقين (Radicular Pain / Sciatica):
- يحدث هذا الألم عندما تضغط الفقرة المنزلقة على جذور الأعصاب الخارجة من العمود الفقري (خاصة العصب الوركي).
- قد يمتد الألم إلى الفخذين، الساقين، وحتى القدمين.
- غالبًا ما يكون حادًا، كصدمة كهربائية، أو إحساس بالوخز أو الحرقان.
- يزداد مع السعال أو العطس أو إجهاد الأمعاء.
-
العرج العصبي (Neurogenic Claudication):
- هو ألم أو خدر أو ضعف في الساقين يظهر أو يزداد مع المشي أو الوقوف لفترة طويلة، ويتحسن بالجلوس أو الانحناء للأمام.
- يحدث بسبب تضيق القناة الشوكية (Lumbar Spinal Stenosis) الناتج عن الانزلاق، مما يضغط على الأعصاب المغذية للساقين عند زيادة الطلب على الأكسجين أثناء النشاط.
-
الخدر، الوخز، والضعف (Numbness, Tingling, Weakness):
- قد يشعر المريض بخدر أو تنميل في منطقة توزيع العصب المضغوط في الساق أو القدم.
- في الحالات الأكثر شدة، قد يحدث ضعف في العضلات التي يغذيها العصب المتضرر، مما يؤثر على القدرة على المشي أو رفع القدم (Foot Drop).
-
تشنجات العضلات (Muscle Spasms):
- يمكن أن تحدث تشنجات مؤلمة في عضلات الظهر والأرداف كاستجابة وقائية للجسم لمحاولة تثبيت العمود الفقري غير المستقر.
-
تغيرات في المشية أو الوضعية:
- قد يحاول المرضى تعديل مشيتهم أو وضعيتهم لتخفيف الضغط على الأعصاب، مثل الانحناء للأمام قليلًا.
أعراض الخطر (Red Flag Symptoms):
تتطلب هذه الأعراض اهتمامًا طبيًا فوريًا لأنها قد تشير إلى ضغط شديد على الحبل الشوكي أو الأعصاب:
*
متلازمة ذيل الفرس (Cauda Equina Syndrome):
تتميز بضعف شديد في الساقين، خدر حول منطقة الشرج والأعضاء التناسلية (Saddle Anesthesia)، سلس البول أو البراز، أو صعوبة في التبول. هذه حالة طارئة تتطلب جراحة فورية.
*
ضعف تدريجي وسريع في الساقين.
التشخيص الدقيق:
يعتمد تشخيص الانزلاق الفقاري التنكسي على مزيج من التاريخ الطبي المفصل، الفحص السريري، والتصوير الطبي.
-
التاريخ الطبي والفحص السريري:
- يسأل الأستاذ الدكتور محمد هطيف عن طبيعة الألم، مدته، العوامل التي تزيده أو تخففه، وأي أعراض أخرى مثل الخدر أو الضعف.
- يتضمن الفحص السريري تقييم المشية، وضعية الجسم، مدى حركة العمود الفقري، قوة العضلات، ردود الأفعال العصبية (Reflexes)، والإحساس في الأطراف السفلية. سيتم إجراء اختبارات خاصة لتحديد جذور الأعصاب المتأثرة.
-
التصوير الطبي:
- الأشعة السينية (X-rays): هي الخطوة الأولى والأساسية. تُظهر الأشعة السينية الانزلاق الفقاري بوضوح، ودرجته، وأي تآكل في المفاصل الوجهية أو نتوءات عظمية. تُجرى صور الأشعة السينية في وضع الوقوف ووضعي الانثناء والانبساط (Flexion-Extension Views) لتقييم مدى عدم استقرار الفقرة المنزلقة أثناء الحركة.
- التصوير بالرنين المغناطيسي (MRI): هو الأداة التشخيصية الأكثر تفصيلاً لتقييم الأنسجة الرخوة. يُظهر الرنين المغناطيسي بوضوح الأقراص الفقرية، الحبل الشوكي، جذور الأعصاب، ومدى ضغطها. كما يكشف عن تضيق القناة الشوكية (Spinal Stenosis) وأي تغيرات في القرص أو الأربطة.
- التصوير المقطعي المحوسب (CT Scan): يوفر تفاصيل ممتازة عن العظام، وهو مفيد لتقييم بنية الفقرات، المفاصل الوجهية، والنتوءات العظمية بشكل أكثر دقة، خاصة عند التخطيط للجراحة.
- المخطط الكهربائي للعضلات ودراسات توصيل الأعصاب (EMG/NCS): قد تُستخدم هذه الاختبارات لتقييم وظيفة الأعصاب وتحديد ما إذا كان هناك ضغط عصبي ودرجته، خاصة إذا كانت الأعراض العصبية بارزة.
باستخدام هذه الأدوات التشخيصية المتقدمة، يتمكن الأستاذ الدكتور محمد هطيف من تحديد التشخيص بدقة عالية، وتحديد أفضل خطة علاجية لكل مريض بناءً على حالته الفردية.

خيارات العلاج الشاملة للانزلاق الفقاري التنكسي: من التحفظي إلى الجراحي
يهدف علاج الانزلاق الفقاري التنكسي إلى تخفيف الألم، استعادة الوظيفة، وتحسين جودة حياة المريض. تبدأ خطة العلاج دائمًا بالأساليب غير الجراحية (التحفظية)، وإذا لم تكن هذه الأساليب فعالة، أو في حالات الأعراض الشديدة أو التقدمية، يتم اللجوء إلى التدخل الجراحي.
أولاً: العلاج التحفظي (غير الجراحي)
يُعد العلاج التحفظي الخط الأول لمعظم مرضى الانزلاق الفقاري التنكسي، ويهدف إلى تقليل الالتهاب وتخفيف الألم وتقوية العضلات الداعمة للعمود الفقري.
-
الراحة وتعديل النشاط:
- تجنب الأنشطة التي تزيد الألم، مثل رفع الأثقال أو الانحناء المتكرر.
- الراحة لفترات قصيرة قد تساعد في تخفيف الالتهاب الحاد، ولكن الراحة المطلقة الطويلة لا يُنصح بها عادةً.
- الحفاظ على النشاط الخفيف والمشي المنتظم يُعد مهمًا.
-
العلاج الدوائي:
- مضادات الالتهاب غير الستيرويدية (NSAIDs): مثل الإيبوبروفين والنابروكسين، لتقليل الألم والالتهاب.
- مرخيات العضلات: لتخفيف تشنجات العضلات المؤلمة في الظهر.
- مسكنات الألم: مثل الباراسيتامول للألم الخفيف إلى المتوسط.
- أدوية آلام الأعصاب: مثل الجابابنتين أو البريجابالين، للألم العصبي الشديد.
- الستيرويدات الفموية: في بعض الحالات الحادة لتقليل الالتهاب بشكل سريع، ولكن لفترة قصيرة بسبب آثارها الجانبية.
-
العلاج الطبيعي (Physical Therapy):
- يُعد حجر الزاوية في العلاج التحفظي. يهدف إلى تقوية عضلات الجذع (Core Muscles) والبطن والظهر، وتحسين المرونة، وتعليم المريض الوضعيات الصحيحة.
- تشمل التمارين: تمارين الإطالة، تمارين التقوية، تمارين الثبات، وتمارين تعزيز التوازن.
- يُشرف الأخصائيون على برامج علاج طبيعي مخصصة لكل مريض.
-
الحقن الشوكية (Spinal Injections):
- حقن الستيرويد فوق الجافية (Epidural Steroid Injections): تُحقن أدوية الستيرويد مباشرة في الفراغ حول الأعصاب المضغوطة لتقليل الالتهاب وتخفيف الألم العصبي. توفر راحة مؤقتة لعدة أسابيع أو أشهر.
- حقن المفاصل الوجهية (Facet Joint Injections): تُستهدف المفاصل الوجهية الملتهبة لتخفيف الألم الناجم عنها.
- حقن جذور الأعصاب (Nerve Root Blocks): تُستخدم لتشخيص وتخفيف الألم من جذر عصبي معين.
-
دعامات الظهر (Back Braces):
- قد تُستخدم دعامات الظهر لفترة قصيرة لتوفير الدعم وتقليل الحركة في منطقة الانزلاق، مما يساعد على تخفيف الألم. ومع ذلك، لا يُنصح بالاستخدام طويل الأمد لأنها قد تضعف عضلات الظهر.
-
العلاجات البديلة والتكميلية:
- الوخز بالإبر، والتدليك، والعلاج بتقويم العمود الفقري (Chiropractic) قد توفر بعض الراحة لبعض المرضى، ولكن يجب استشارتها بحذر وتحت إشراف طبي لضمان عدم تفاقم الحالة.
ثانياً: العلاج الجراحي
يُصبح التدخل الجراحي ضروريًا عندما يفشل العلاج التحفظي في تخفيف الأعراض بشكل كافٍ، أو عندما يكون هناك دليل على ضغط عصبي متقدم، أو ضعف عضلي متفاقم، أو تفاقم الانزلاق. الهدف الرئيسي للجراحة هو تخفيف الضغط عن الأعصاب (Decompression) وتثبيت الفقرات المنزلقة (Fusion).
مؤشرات الجراحة:
* ألم شديد ومُنهك لا يستجيب للعلاج التحفظي لمدة 6-12 شهرًا.
* ضعف عصبي متقدم أو متفاقم (مثل ضعف الساقين أو سقوط القدم).
* أعراض العرج العصبي الشديدة التي تحد من جودة الحياة.
* متلازمة ذيل الفرس (حالة طارئة).
* زيادة كبيرة في درجة الانزلاق بمرور الوقت.
أنواع الجراحات الرئيسية:
-
جراحة تخفيف الضغط (Decompression Surgery):
- استئصال الصفيحة الفقرية (Laminectomy): تُزال جزء من الصفيحة الفقرية (الجزء الخلفي من القوس الفقري) لتوسيع القناة الشوكية وتخفيف الضغط عن الحبل الشوكي والأعصاب. غالبًا ما يُجرى هذا الإجراء جنبًا إلى جنب مع جراحة التثبيت.
- توسيع الثقبة العصبية (Foraminotomy): تُوسع الفتحات التي تخرج منها الأعصاب (الثقوب العصبية) لتخفيف الضغط عن جذور الأعصاب.
-
جراحة التثبيت الفقاري (Spinal Fusion Surgery):
- الهدف من التثبيت هو ربط الفقرتين المنزلقة معًا بشكل دائم، مما يمنع المزيد من الانزلاق ويوفر الاستقرار. يتم ذلك عن طريق وضع طعوم عظمية (Bone Grafts) بين الفقرات، والتي تنمو معًا بمرور الوقت لتشكل عظمًا واحدًا صلبًا. تُستخدم الصفائح والبراغي والقضبان المعدنية لتثبيت الفقرات حتى يحدث الاندماج العظمي.
-
التقنيات الشائعة للتثبيت:
- التثبيت الخلفي بين أجسام الفقرات (PLIF - Posterior Lumbar Interbody Fusion): يتم الوصول إلى العمود الفقري من الخلف، وتُزال القرص الفقري، ويُوضع قفص (Cage) يحتوي على طعم عظمي بين أجسام الفقرات، ثم تُثبت الفقرات ببراغي وقضبان.
- التثبيت عبر الثقبة بين أجسام الفقرات (TLIF - Transforaminal Lumbar Interbody Fusion): مشابه لـ PLIF، ولكنه يتم عبر فتحة أصغر جانبية، مما يقلل من التداخل مع العضلات والأنسجة.
- التثبيت الأمامي بين أجسام الفقرات (ALIF - Anterior Lumbar Interbody Fusion): يتم الوصول إلى العمود الفقري من الأمام عبر البطن.
- التثبيت الخلفي الجانبي (Posterolateral Fusion): يتم وضع الطعوم العظمية على جانبي الفقرات من الخلف.
دور الأستاذ الدكتور محمد هطيف في الجراحة:
يُعد الأستاذ الدكتور محمد هطيف رائدًا في جراحة العمود الفقري في صنعاء واليمن، ويتمتع بخبرة واسعة تتجاوز العشرين عامًا في علاج حالات الانزلاق الفقاري التنكسي المعقدة. يعتمد الدكتور هطيف على أحدث التقنيات الجراحية العالمية لضمان الدقة والأمان وتحقيق أفضل النتائج:
*
الميكروسكوب الجراحي (Microsurgery):
يتيح للدكتور هطيف رؤية مكبرة وواضحة للهياكل العصبية الدقيقة، مما يقلل من خطر إصابة الأعصاب ويزيد من دقة الإجراء.
*
المنظار الجراحي بتقنية 4K (4K Arthroscopy):
في بعض الح
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك