النابتات العظمية المتعددة فهم شامل من التشخيص للعلاج مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
النابتات العظمية المتعددة (MHE) هي حالة وراثية تتميز بنمو نتوءات عظمية حميدة متعددة. يهدف العلاج إلى تخفيف الألم، تصحيح التشوهات، ومنع المضاعفات، وقد يشمل المراقبة الدورية أو الاستئصال الجراحي للنابتات أو جراحات تصحيح التشوهات، تحت إشراف متخصصين مثل الأستاذ الدكتور محمد هطيف.
النابتات العظمية المتعددة (MHE): فهم شامل من التشخيص للعلاج مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية المعمقة: تُعرف النابتات العظمية المتعددة (Multiple Hereditary Exostoses - MHE)، أو تكثر الأورام العظمية الغضروفية، على أنها اضطراب وراثي سائد يتميز بنمو نتوءات عظمية حميدة متعددة، مغطاة بغضروف، تنشأ عادةً بالقرب من نهايات العظام الطويلة. هذه الحالة، الناجمة عن طفرات في جينات EXT1 أو EXT2، تتطلب إدارة دقيقة نظراً لتأثيرها المحتمل على النمو العظمي، وظيفة المفاصل، واحتمال حدوث مضاعفات خطيرة مثل الضغط على الأعصاب أو الأوعية الدموية، أو التحول الخبيث إلى ساركوما غضروفية. يهدف العلاج، الذي يتم تخصيصه لكل مريض، إلى تخفيف الألم، تصحيح التشوهات، وتحسين الوظيفة، وقد يتراوح بين المراقبة الدورية الدقيقة والتدخلات الجراحية المعقدة. في صنعاء، اليمن، يُعد الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري وأستاذ جراحة العظام بجامعة صنعاء، مرجعاً طبياً لا غنى عنه في إدارة هذه الحالات، مستفيداً من خبرته التي تتجاوز العشرين عاماً، واستخدامه لأحدث التقنيات الجراحية مثل الجراحة المجهرية والمناظير 4K وجراحات استبدال المفاصل، ملتزماً بأعلى معايير الأمان والنزاهة الطبية لضمان أفضل النتائج لمرضاه.
مقدمة شاملة عن النابتات العظمية المتعددة (MHE): فهم الحالة وتأثيرها
تُعد النابتات العظمية المتعددة (Multiple Hereditary Exostoses - MHE)، والمعروفة أيضاً بأسماء أخرى مثل التخلّق الناقص المشاشي أو تكثر الأورام العظمية الغضروفية، اضطراباً هيكلياً وراثياً سائداً يمثل التحدي الأكبر في أمراض العظام الوراثية. يتميز هذا الاضطراب بنمو نتوءات عظمية حميدة متعددة تُعرف باسم "النابتات العظمية" أو "الأورام العظمية الغضروفية". هذه النتوءات هي في الأساس كتل عظمية مغطاة بطبقة من الغضروف، وتشبه في تكوينها لوحة النمو الطبيعية. تنشأ هذه النابتات عادةً من المنطقة القريبة من نهايات العظام الطويلة، وتحديداً من منطقة الكردوس (metaphysis)، وتنمو بشكل مميز بعيداً عن المفصل المجاور.
تُعتبر هذه الحالة وراثية بالدرجة الأولى، حيث تنتقل عادةً بنمط وراثي جسمي سائد، مما يعني أن فرصة انتقالها من الوالد المصاب إلى كل طفل هي 50%. ترتبط الحالة بشكل أساسي بطفرات في جينات محددة، وهي جين EXT1 أو جين EXT2. تلعب هذه الجينات دوراً حيوياً في تكوين بروتينات معينة (glycosyltransferases) ضرورية لتخليق سلفات الهيباران (heparan sulfate)، وهي جزيئات سكر معقدة تلعب دوراً محورياً في تنظيم نمو الغضاريف والعظام وتطورها بشكل طبيعي. يؤدي الخلل في هذه الجينات إلى اضطراب في عملية التمايز الخلوي للغضاريف ونمو العظام، مما ينتج عنه نمو غير منضبط للخلايا الغضروفية وتكوين النابتات.
يُقدر معدل انتشار النابتات العظمية المتعددة بحوالي 1 من كل 50,000 ولادة حية، مما يجعلها الاضطراب العظمي الوراثي الأكثر شيوعاً. وعلى الرغم من أن جميع الأشخاص الذين يحملون الجين المتغير سيصابون بالحالة تقريباً (قابلية اختراق عالية)، إلا أن شدة الأعراض وعدد النابتات ومواقعها وحجمها يمكن أن تختلف بشكل كبير، ليس فقط بين العائلات المختلفة ولكن حتى بين أفراد العائلة الواحدة، مما يعكس التعبير المتغير للجين.
تظهر النابتات عادةً خلال مرحلة الطفولة المبكرة، وتزداد في الحجم والعدد مع تقدم الطفل في العمر، ثم تتوقف عن النمو مع اكتمال نمو الهيكل العظمي في نهاية سن المراهقة. ومع ذلك، فإن وجودها يمكن أن يعيق عملية نمو العظام الطبيعية، مما يؤدي إلى مجموعة واسعة من التشوهات الثانوية، بما في ذلك:
* تشوهات في النمو: مثل تقوس العظام الطويلة (خاصة الساعد والساق)، أو تفاوت في طول الأطراف، أو انحرافات مفصلية.
* الضغط الميكانيكي: على الأعصاب أو الأوعية الدموية المحيطة، مما يسبب الألم أو التنميل أو الضعف.
* تهيج الأنسجة الرخوة: نتيجة الاحتكاك المستمر بين النابتة والأوتار أو العضلات أو الأكياس الزلالية (bursae)، مما يؤدي إلى التهاب وألم.
* الحد من حركة المفاصل: خاصة عندما تكون النابتة قريبة جداً من المفصل أو داخله.
* الخطر الأكثر خطورة: التحول الخبيث للنابتة إلى ساركوما غضروفية ثانوية طرفية (secondary peripheral chondrosarcoma)، وهو نوع نادر ولكنه خطير من السرطان.
تتطلب هذه الحالة مراقبة مستمرة مدى الحياة، خاصة خلال سنوات النمو، للكشف المبكر عن المضاعفات وإدارتها بفعالية. في هذا السياق، تبرز أهمية الخبرة المتخصصة التي يقدمها الأطباء ذوو الكفاءة العالية. في صنعاء، يُعد الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري، مرجعاً مهماً في تشخيص وإدارة حالات النابتات العظمية المتعددة، مقدماً رعاية متخصصة وشاملة تضمن أفضل النتائج الممكنة للمرضى من جميع الأعمار.
التشريح المرضي والآلية البيولوجية للنابتات العظمية
لفهم النابتات العظمية المتعددة بشكل أعمق، من الضروري استكشاف آليتها التشريحية والبيولوجية. النابتات العظمية هي في جوهرها أورام حميدة تتكون من غطاء غضروفي (cartilage cap) وعنق عظمي (bony stalk) يندمج مع القشرة العظمية للعظم الأصلي ونخاعه. ينشأ الغطاء الغضروفي من لوحة النمو (physis) للعظم الأصلي، ويحتوي على خلايا غضروفية تتكاثر وتتمايز بطريقة تشبه إلى حد كبير نمو العظم الطبيعي.
كيف تتكون النابتات؟
الآلية الدقيقة لتكوين النابتات لا تزال قيد البحث، ولكن النظرية الأكثر قبولاً هي أنها تنشأ نتيجة لخلل موضعي في لوحة النمو. بدلاً من أن تنمو خلايا لوحة النمو بشكل مستقيم، تنمو مجموعة من الخلايا الغضروفية إلى الخارج من محيط لوحة النمو، مشكّلةً النابتة. هذا النمو الشاذ مرتبط بخلل في مسارات الإشارة الخلوية، خاصةً تلك التي تتضمن بروتينات الهيباران سلفات، والتي تنتجها جينات EXT1 و EXT2. عندما تكون هذه الجينات معيبة، لا يتم إنتاج الهيباران سلفات بشكل كافٍ أو صحيح، مما يؤدي إلى تعطيل الإشارات اللازمة لتنظيم نمو الخلايا الغضروفية، وبالتالي يتكون الغطاء الغضروفي للنابتة.
المواقع الشائعة:
تظهر النابتات بشكل متكرر في العظام الطويلة، خاصةً حول الركبتين (نهاية عظم الفخذ القريبة ونهاية الظنبوب القريبة) وحول الكوع (نهاية عظم العضد البعيدة ونهاية الزند والكعبرة القريبة). ومع ذلك، يمكن أن تظهر في أي عظم غضروفي التكوين، بما في ذلك:
* لوح الكتف (scapula)
* عظام الحوض
* الفقرات (نادراً، ولكن يمكن أن تسبب مضاعفات عصبية خطيرة)
* عظام الأصابع والقدمين
التأثير على نمو العظام:
بما أن النابتات تنشأ من لوحات النمو، فإنها يمكن أن تؤثر بشكل مباشر على النمو الطبيعي للعظم الأصلي. يمكن أن يؤدي ذلك إلى:
* تفاوت في طول الأطراف: إذا أثرت النابتة على نمو لوحة نمو واحدة أكثر من الأخرى.
* تشوهات زاويّة: مثل تقوس الساعد (Madelung's deformity)، أو تقوس الساقين (genu valgum أو genu varum)، أو تشوهات في مفصل الكاحل.
* قصر القامة: في بعض الحالات الشديدة، حيث تتأثر العديد من لوحات النمو.
فهم هذه الآليات الدقيقة ضروري للأستاذ الدكتور محمد هطيف وفريقه لتحديد أفضل استراتيجية علاجية، سواء كانت المراقبة أو التدخل الجراحي، مع الأخذ في الاعتبار الموقع، الحجم، والتأثير المحتمل للنابتة على النمو والوظيفة.
الأسباب الوراثية والأنماط الجينية للنابتات العظمية المتعددة
تُعد النابتات العظمية المتعددة اضطراباً وراثياً في جوهره، وتُعرف بأنها تنتقل بشكل أساسي بنمط وراثي جسمي سائد (autosomal dominant). هذا يعني أن نسخة واحدة فقط من الجين المتحور (من أحد الوالدين) كافية لتطوير الحالة.
الجينات المتورطة:
ترتبط النابتات العظمية المتعددة في الغالب بطفرات في اثنين من الجينات الرئيسية:
1. جين EXT1: يقع على الكروموسوم 8. تُعد الطفرات في هذا الجين مسؤولة عن حوالي 60-70% من حالات MHE.
2. جين EXT2: يقع على الكروموسوم 11. تُعد الطفرات في هذا الجين مسؤولة عن حوالي 15-25% من الحالات.
هذان الجينان مسؤولان عن إنتاج إنزيمات (glycosyltransferases) تشارك في تخليق سلفات الهيباران (heparan sulfate proteoglycans - HSPGs). تلعب HSPGs دوراً حيوياً في تنظيم العديد من العمليات الخلوية، بما في ذلك نمو الخلايا وتمايزها، وتطور الهيكل العظمي. يُعتقد أن الخلل في تخليق سلفات الهيباران يؤدي إلى اضطراب في تنظيم إشارات النمو في لوحة النمو، مما يؤدي إلى النمو غير المنضبط للخلايا الغضروفية وتكوين النابتات.
الوراثة والظهور:
* نمط الوراثة الجسمي السائد: يعني أن الطفل لديه فرصة 50% لوراثة الجين المتحور من والد مصاب.
* الحالات العفوية (Sporadic cases): في حوالي 10-20% من الحالات، لا يوجد تاريخ عائلي للحالة. في هذه الحالات، تُعزى النابتات العظمية المتعددة إلى طفرة جديدة (de novo mutation) تحدث بشكل عفوي في الجنين.
* التعبير المتغير (Variable Expressivity): حتى داخل نفس العائلة، يمكن أن تختلف شدة الحالة بشكل كبير. قد يعاني أحد الأفراد من عدد قليل من النابتات الصغيرة دون أعراض تذكر، بينما يعاني فرد آخر من نفس العائلة من نابتات متعددة وكبيرة تسبب تشوهات كبيرة وألماً شديداً.
الاستشارة الوراثية:
نظراً للطبيعة الوراثية للحالة، تُعد الاستشارة الوراثية جزءاً مهماً من إدارة MHE، خاصة للعائلات التي تخطط للإنجاب أو لديها تاريخ عائلي للحالة. يمكن للمستشارين الوراثيين تقديم معلومات حول نمط الوراثة، وخطر تكرار الحالة، وخيارات الاختبارات الجينية.
يُولي الأستاذ الدكتور محمد هطيف أهمية كبيرة لفهم الخلفية الوراثية لكل مريض، حيث يساعد ذلك في توقع مسار المرض وتقديم خطة علاجية شاملة تتضمن المراقبة الدورية والتدخلات الوقائية، بالإضافة إلى تقديم المشورة للعائلات المتضررة.
الأعراض والعلامات: كيف تظهر النابتات العظمية المتعددة؟
تتنوع الأعراض والعلامات المرتبطة بالنابتات العظمية المتعددة بشكل كبير، وتعتمد على عدد النابتات، وحجمها، ومواقعها الدقيقة، وتأثيرها على الهياكل المحيطة. غالباً ما تُكتشف النابتات لأول مرة في مرحلة الطفولة، وقد تكون غير مؤلمة في البداية.
الأعراض والعلامات الشائعة:
-
كتل محسوسة (Palpable Lumps):
- غالباً ما تكون النابتات أول ما يلاحظه المريض أو والداه ككتل صلبة غير مؤلمة تحت الجلد، خاصة بالقرب من المفاصل.
- قد تزداد هذه الكتل في الحجم مع نمو الطفل.
-
الألم (Pain):
- يمكن أن ينشأ الألم من عدة مصادر:
- الضغط الميكانيكي: على العضلات، الأوتار، أو الأعصاب المجاورة.
- التهاب الأكياس الزلالية (Bursitis): نتيجة الاحتكاك المتكرر بين النابتة والأنسجة الرخوة.
- كسر النابتة: قد يحدث كسر في عنق النابتة، مما يسبب ألماً حاداً.
- التحول الخبيث: نمو سريع للنابتة وألم متزايد قد يشير إلى تحول خبيث.
- يمكن أن ينشأ الألم من عدة مصادر:
-
تشوهات النمو والهيكل العظمي:
- تفاوت في طول الأطراف (Limb Length Discrepancy): خاصة في الأطراف السفلية، مما يؤثر على المشي ويسبب آلاماً في الظهر أو المفاصل.
- تشوهات زاويّة (Angular Deformities):
- تقوس الساعد (Madelung's Deformity): تشوه في منطقة الرسغ نتيجة لتأثر نمو عظمتي الساعد (الكعبرة والزند).
- تقوس الركبتين (Genu Valgum أو Genu Varum): انحراف الركبتين للداخل أو للخارج.
- تشوهات في الكاحل أو القدمين.
- قصر القامة: في الحالات الشديدة التي تتأثر فيها لوحات نمو متعددة.
-
الحد من حركة المفاصل (Restricted Joint Movement):
- عندما تكون النابتة قريبة جداً من المفصل أو داخل المحفظة المفصلية، يمكن أن تعيق حركة المفصل الطبيعية، مما يؤثر على الأنشطة اليومية.
-
أعراض ضغط الأعصاب أو الأوعية الدموية:
- الضغط على الأعصاب: يمكن أن يسبب تنميلاً، خدراناً، ضعفاً عضلياً، أو ألماً حاداً في منطقة توزيع العصب المتأثر. على سبيل المثال، الضغط على العصب الشظوي المشترك حول الركبة.
- الضغط على الأوعية الدموية: نادر الحدوث ولكنه خطير، ويمكن أن يؤدي إلى ضعف الدورة الدموية في الطرف، مع أعراض مثل البرودة، الشحوب، أو حتى ضعف النبض.
-
المخاوف الجمالية (Cosmetic Concerns):
- قد تسبب النابتات الكبيرة أو تلك الموجودة في مناطق مرئية قلقاً جمالياً للمرضى، خاصة المراهقين.
يُعد الفحص السريري الدقيق والتقييم الشامل من قبل طبيب متخصص مثل الأستاذ الدكتور محمد هطيف أمراً بالغ الأهمية لتحديد طبيعة الأعراض وتأثيرها على جودة حياة المريض.
جدول: قائمة الأعراض المحتملة للنابتات العظمية المتعددة
| الفئة الرئيسية للأعراض | الأعراض والعلامات المحددة | الوصف / التأثير المحتمل |
|---|---|---|
| الكتل والأورام | كتل صلبة محسوسة | أول علامة تلاحظ عادة، غير مؤلمة في البداية، تزداد حجماً مع النمو. |
| نتوءات عظمية واضحة | بروز مرئي تحت الجلد، خاصة حول المفاصل. | |
| الألم | ألم موضعي | في موقع النابتة، قد يزداد مع النشاط أو الضغط. |
| ألم عصبي المنشأ | تنميل، خدر، ضعف، أو ألم حارق بسبب ضغط النابتة على الأعصاب. | |
| ألم التهابي | نتيجة التهاب الأكياس الزلالية (bursitis) فوق النابتة. | |
| ألم مفاجئ وشديد | قد يشير إلى كسر في النابتة أو تحول خبيث. | |
| التشوهات الهيكلية | تفاوت في طول الأطراف | اختلاف في طول الذراعين أو الساقين، مما يؤثر على المشي والحركة. |
| تشوهات زاويّة في العظام | تقوس الساعد (تشوه ماديلونج)، تقوس الركبتين (الركبة الروحاء/الفحجاء). | |
| قصر القامة | في الحالات الشديدة التي تؤثر على نمو العديد من العظام. | |
| القيود الوظيفية | تقييد حركة المفاصل | صعوبة في ثني أو بسط المفصل المصاب بشكل كامل. |
| ضعف في القبضة أو المشي | نتيجة لضغط الأعصاب أو تشوهات الأطراف. | |
| المضاعفات الخطيرة | أعراض ضغط الأوعية الدموية | برودة، شحوب، ضعف النبض في الطرف المصاب (نادر ولكن خطير). |
| علامات التحول الخبيث | نمو سريع للنابتة، ألم متزايد لا يستجيب للمسكنات، تورم، كتلة جديدة (يتطلب تقييماً عاجلاً). |
التشخيص الدقيق: رحلة من الفحص السريري إلى التصوير المتقدم
يُعد التشخيص الدقيق للنابتات العظمية المتعددة حجر الزاوية في وضع خطة علاجية فعالة. تتضمن عملية التشخيص عادةً مزيجاً من الفحص السريري الشامل، والتصوير الطبي المتقدم، وفي بعض الحالات، الاختبارات الجينية. يمتلك الأستاذ الدكتور محمد هطيف خبرة واسعة في هذه الجوانب، مما يمكنه من الوصول إلى تشخيصات دقيقة حتى في الحالات المعقدة.
1. الفحص السريري (Physical Examination):
* التاريخ المرضي: يبدأ الدكتور هطيف بجمع تاريخ مرضي مفصل، بما في ذلك تاريخ ظهور الكتل، وجود الألم، أي قيود في الحركة، وتاريخ عائلي للحالة.
* الجس: يتم جس الأطراف والعظام لتحديد مواقع النابتات، حجمها، قوامها (صلبة عادة)، ومدى حركتها بالنسبة للأنسجة المحيطة.
* تقييم مدى الحركة: يتم تقييم نطاق حركة المفاصل المتأثرة للتحقق من أي قيود أو ألم.
* فحص عصبي وعائي: يتم فحص الأعصاب والأوعية الدموية المحيطة بالنابتات للتحقق من وجود أي علامات ضغط (تنميل، خدر، ضعف، أو تغيرات في النبض واللون).
* قياس طول الأطراف: لتحديد أي تفاوت في طول الأطراف أو تشوهات زاويّة.
2. التصوير الطبي (Medical Imaging):
-
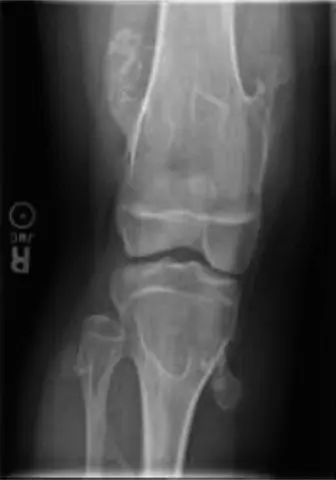
الأشعة السينية (X-rays):
- هي الخطوة التشخيصية الأولية والأكثر شيوعاً.
- تُظهر النابتات العظمية بوضوح كبروزات عظمية تنشأ من قشرة العظم، مع استمرارية في نخاع العظم الأصلي.
- تساعد في تقييم عدد النابتات، مواقعها، حجمها، واتجاه نموها.
- تُستخدم أيضاً لمراقبة تطور النابتات وتشوهات النمو العظمي مع مرور الوقت.
-
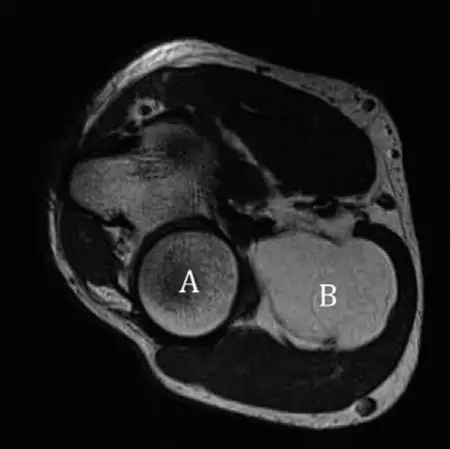
التصوير بالرنين المغناطيسي (MRI):
- يُعد التصوير بالرنين المغناطيسي أداة قوية لتقييم النابتات بشكل أكثر تفصيلاً، خاصة عندما تكون هناك شكوك حول المضاعفات.
- تقييم الغطاء الغضروفي: يمكنه قياس سمك الغطاء الغضروفي للنابتة. يُعد الغطاء الغضروفي الذي يزيد سمكه عن 2 سم لدى البالغين مؤشراً قوياً على التحول الخبيث.
- تقييم الأنسجة الرخوة: يوضح بوضوح أي ضغط على الأعصاب، الأوعية الدموية، العضلات، أو الأوتار.
- الكشف عن التحول الخبيث: يُعد التصوير بالرنين المغناطيسي الأداة الأفضل للكشف عن علامات الساركوما الغضروفية، مثل ازدياد حجم الكتلة، تغير في الإشارة، أو وجود كتلة أنسجة رخوة مرتبطة.
-
التصوير المقطعي المحوسب (CT Scan):
- يُستخدم عادة في الحالات التي تتطلب تفاصيل عظمية ثلاثية الأبعاد دقيقة، خاصة في المناطق المعقدة مثل الحوض أو العمود الفقري.
- يساعد في التخطيط الجراحي الدقيق، خاصة قبل جراحات استئصال النابتات الكبيرة أو تصحيح التشوهات المعقدة.
3. الاختبارات الجينية (Genetic Testing):
* يمكن تأكيد التشخيص من خلال الاختبارات الجينية التي تبحث عن طفرات في جينات EXT1 و EXT2.
* يُنصح بها بشكل خاص في الحالات التي لا يوجد فيها تاريخ عائلي واضح (طفرات جديدة) أو لتأكيد التشخيص قبل الاستشارة الوراثية.
يقوم الأستاذ الدكتور محمد هطيف بتفسير نتائج هذه الفحوصات بدقة عالية، ويستخدم خبرته الطويلة لتحديد أفضل مسار للتشخيص والعلاج، مع التركيز على الكشف المبكر عن أي مضاعفات محتملة، لا سيما التحول الخبيث، لضمان التدخل في الوقت المناسب.
المضاعفات المحتملة: ما يجب الانتباه إليه
على الرغم من أن النابتات العظمية المتعددة هي في الأساس حالة حميدة، إلا أن وجودها يمكن أن يؤدي إلى مجموعة متنوعة من المضاعفات التي تتطلب مراقبة دقيقة وإدارة متخصصة. يركز الأستاذ الدكتور محمد هطيف على التوعية بهذه المضاعفات لضمان الكشف المبكر والتدخل الفعال.
-
ضغط الأعصاب والأوعية الدموية (Neurovascular Compression):
- تُعد هذه من أخطر المضاعفات. يمكن للنابتات النامية أن تضغط على الأعصاب المحيطة (مثل العصب الشظوي المشترك حول الركبة، العصب الزندي حول الكوع) مما يسبب ألماً، خدراناً، تنميلاً، أو ضعفاً عضلياً في المنطقة التي يغذيها العصب.
- يمكن أن تضغط أيضاً على الأوعية الدموية، مما يؤدي إلى ضعف الدورة الدموية في الطرف، أو في حالات نادرة، تشكل أم الدم الكاذبة (pseudoaneurysm) أو تخثر الأوردة.
-
تشوهات النمو العظمي (Skeletal Deformities):
- تفاوت في طول الأطراف: الناجم عن النمو غير المتكافئ للعظام المتأثرة.
- التشوهات الزاويّة: مثل تقوس الساعد (Madelung's deformity)، والركبة الروحاء (genu valgum) أو الفحجاء (genu varum).
- قصر القامة: في الحالات الشديدة، يمكن أن يؤثر النمو المتأثر للعديد من لوحات النمو على الطول النهائي للمريض.
-
الحد من حركة المفاصل (Joint Impingement and Restricted Motion):
- عندما تنمو النابتة بالقرب من المفصل أو داخله، يمكن أن تعيق الحركة الطبيعية للمفصل، مما يسبب الألم ويحد من نطاق الحركة.
-
**كسور النابتة (
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك