القدم الحنفاء عند الأطفال: دليل شامل من الأسباب إلى أحدث طرق العلاج مع الأستاذ الدكتور محمد هطيف

الخلاصة الطبية
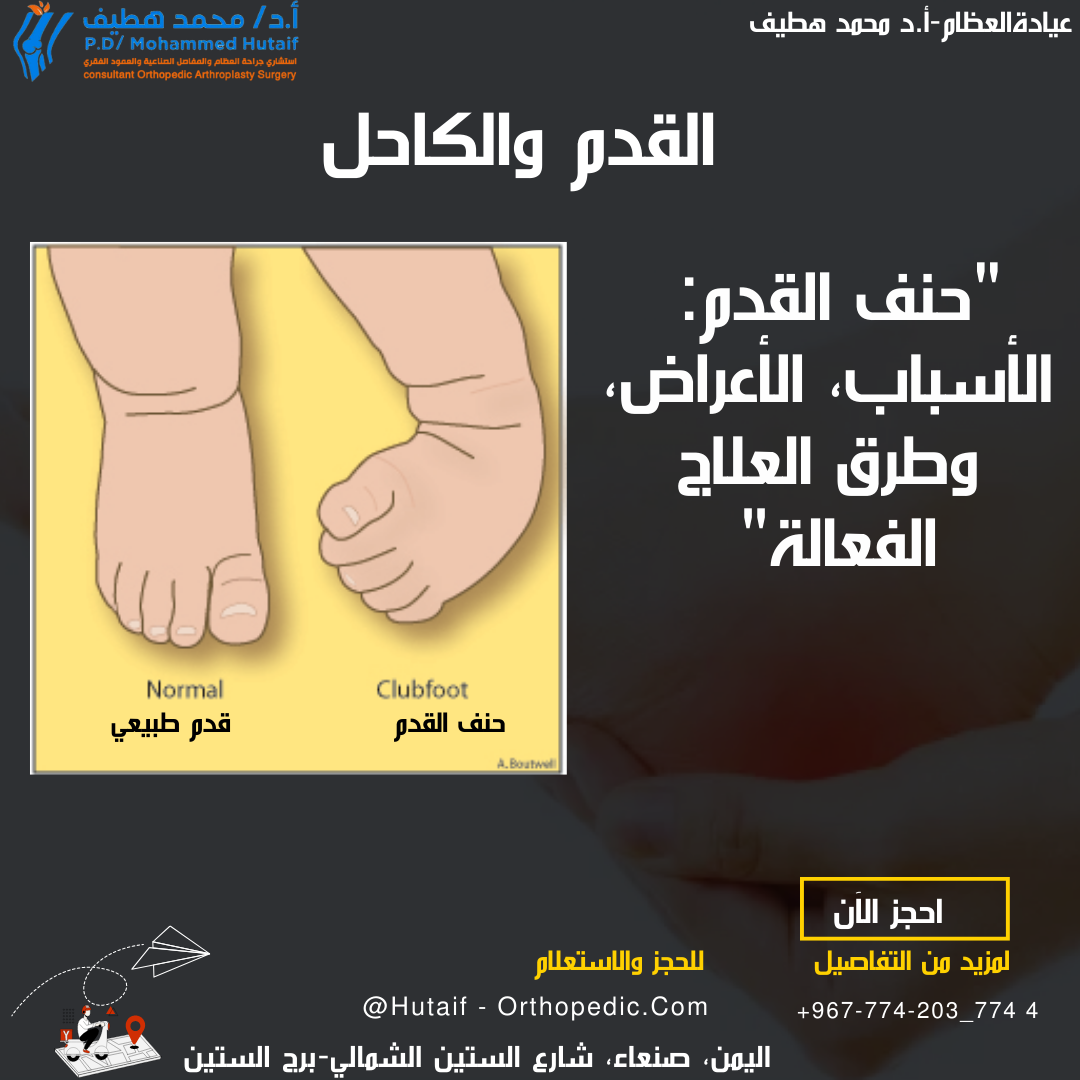
القدم الحنفاء عند الأطفال هي تشوه خلقي ثلاثي الأبعاد في القدم والكاحل، تتميز بانقلاب القدم للداخل والأسفل. علاجها الأساسي هو طريقة بونسيتي غير الجراحية، وفي الحالات المقاومة أو المتكررة، قد يتطلب الأمر تدخلًا جراحيًا متخصصًا مثل نقل وتر الظنبوب الأمامي لإعادة التوازن للقدم.
الخلاصة الطبية السريعة: القدم الحنفاء عند الأطفال هي تشوه خلقي ثلاثي الأبعاد في القدم والكاحل، تتميز بانقلاب القدم للداخل والأسفل. علاجها الأساسي هو طريقة بونسيتي غير الجراحية، وفي الحالات المقاومة أو المتكررة، قد يتطلب الأمر تدخلًا جراحيًا متخصصًا مثل نقل وتر الظنبوب الأمامي لإعادة التوازن للقدم.
مقدمة عن القدم الحنفاء عند الأطفال
تُعد القدم الحنفاء الخلقية، والمعروفة أيضًا بالقدم المخلبية أو (Congenital Talipes Equinovarus - CTEV)، أحد أكثر التشوهات العظمية العضلية شيوعًا عند حديثي الولادة. إنها حالة معقدة تؤثر على قدم الطفل وكاحله في ثلاثة أبعاد رئيسية، حيث تظهر القدم وكأنها ملتوية للداخل والأسفل. يُقدر أن هذا التشوه يصيب حوالي 1 إلى 2 من كل 1000 مولود حي حول العالم، مع ملاحظة أنه أكثر شيوعًا لدى الذكور بنسبة 2:1 تقريبًا، وقد يؤثر على كلتا القدمين في حوالي 30-50% من الحالات.
في حين أن غالبية حالات القدم الحنفاء تكون مجهولة السبب (أي لا يوجد سبب واضح ومحدد لها)، إلا أنها قد ترتبط أحيانًا ببعض المتلازمات أو الحالات العصبية العضلية الأخرى، مثل انكماش المفاصل الخلقي (Arthrogryposis) أو السنسنة المشقوقة (Spina Bifida). تلعب العوامل الوراثية دورًا متزايدًا في فهم هذه الحالة، حيث تشير الدراسات إلى نمط وراثي متعدد العوامل وتبرز دور جينات معينة مثل جين PITX1.
تتطلب القدم الحنفاء فهمًا دقيقًا لتشريحها المرضي والميكانيكا الحيوية المعقدة التي تحافظ على هذا التشوه أو تزيد من تفاقمه. ويُعد وتر الظنبوبي الأمامي (Anterior Tibialis Tendon) أحد المكونات الرئيسية التي يمكن أن تلعب دورًا حاسمًا في استمرار التشوه أو تكراره، خاصةً فيما يتعلق بتقوس مقدمة القدم وانحرافها للداخل.
في صنعاء، يعتبر الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري، من الرواد في تشخيص وعلاج القدم الحنفاء عند الأطفال، مقدماً رعاية متكاملة وفق أحدث المعايير العالمية، بدءًا من طريقة بونسيتي الذهبية وصولاً إلى التدخلات الجراحية المتقدمة عند الحاجة. يهدف هذا الدليل الشامل إلى تزويد الآباء والأمهات بمعلومات مفصلة حول هذه الحالة، بدءًا من الأسباب والتشخيص وصولاً إلى خيارات العلاج والتعافي، مع التركيز على أهمية التدخل المبكر والرعاية المتخصصة.

التشريح المرضي والميكانيكا الحيوية للقدم الحنفاء
لفهم القدم الحنفاء، يجب أن ندرك أنها ليست مجرد التواء بسيط في القدم، بل هي تشوه معقد يشمل العظام والأنسجة الرخوة والأوتار. يتطلب العلاج الفعال فهمًا عميقًا لهذه التغيرات التشريحية وتأثيراتها الميكانيكية الحيوية.
تشوهات العظام
تتأثر جميع المفاصل الواقعة أسفل مفصل الكاحل في القدم الحنفاء، وأبرزها مفصل الكاحل العظمي (Talonavicular)، والمفصل تحت الكاحلي (Talocalcaneal)، ومفصل العظم المكعب الزورقي (Calcaneocuboid).
- عظم الكاحل (Talus): يكون عظم الكاحل دائمًا في وضعية انثناء أخمصي (Plantarflexion) ودوران داخلي ضمن تجويف الكاحل. كما أن رأسه ينحرف وسطيًا وأخمصيًا، وغالبًا ما يكون غير مغطى بشكل كافٍ بواسطة العظم الزورقي.
- عظم العقب (Calcaneus): يُحتجز عظم العقب في وضعية انثناء أخمصي (Equinus)، وانحراف للداخل (Varus)، وثني للداخل (Adduction) تحت عظم الكاحل. كما أن نتوءه الأمامي يكون منثنيًا أخمصيًا.
- العظم الزورقي (Navicular): ينزاح العظم الزورقي وسطيًا وغالبًا ما يكون شبه مخلوع فوق رأس عظم الكاحل، مما يساهم في انحراف مقدمة القدم للداخل.
- العظم المكعبي (Cuboid): ينزاح العظم المكعبي أيضًا وسطيًا بالنسبة لعظم العقب.
- العظام الإسفينية والعظام المشطية (Cuneiforms & Metatarsals): تكون مقدمة القدم، بما في ذلك العظام الإسفينية والعظام المشطية، في وضعية ثني للداخل (Adduction) وتقليب للداخل (Supination)، مما يزيد من تفاقم تشوه تقوس القدم (Cavus).
تشوهات الأنسجة الرخوة
تُعزى صلابة القدم الحنفاء بشكل أساسي إلى انكماش الأنسجة الرخوة المحددة في الجانبين الأوسط والخلفي من القدم والكاحل. وتشمل هذه:
- الهياكل الخلفية:
- وتر أخيل (Achilles tendon): يكون مشدودًا وقصيرًا، مما يؤدي إلى انثناء أخمصي للعقب (Hindfoot Equinus).
- محفظة الكاحل الخلفية: تكون ضيقة، مما يحد من حركة رفع القدم للأعلى (Dorsiflexion).
- الرباط الشظوي الكاحلي الخلفي: يكون منكمشًا.
- أوتار العضلة المثنية الطويلة للأصابع (FDL)، والعضلة المثنية الطويلة لإبهام القدم (FHL)، والعضلة الظنبوبية الخلفية (TP): غالبًا ما تظهر هذه الأوتار مشدودة، خاصةً أغشيتها، وتساهم في انثناء العقب وانحرافه للداخل.
- الهياكل الوسطية:
- وتر العضلة الظنبوبية الخلفية (Tibialis posterior tendon): ينكمش بشكل كبير، ساحبًا القدم إلى وضعية انقلاب للداخل وثني للداخل.
- الرباط الدالي (Deltoid ligament): رباط الكاحل الجانبي الإنسي، يكون منكمشًا، مما يساهم في الدوران الداخلي لعظم الكاحل وانزياحه وسطيًا.
- الرباط الزنبركي (Spring ligament) أو الرباط العقب الزورقي الأخمصي: يكون منكمشًا، مما يزيد من تفاقم تقوس القدم وانهيار القوس الأوسط للقدم بالنسبة للعظم الزورقي.
- محفظتا مفصل الكاحل الزورقي والمفصل تحت الكاحلي: تكونان متسمكتين ومنكمشتين وسطيًا.
- العضلة المبعدة لإبهام القدم (Abductor hallucis): غالبًا ما تكون متضخمة ومنزاحة أخمصيًا وسطيًا، مما يساهم في تقوس القدم وثني مقدمتها للداخل.
- اللفافة الأخمصية (Plantar fascia): تكون منكمشة، مما يساهم في تقوس القدم.
وتر الظنبوبي الأمامي (ATT)
يلعب وتر الظنبوبي الأمامي (Anterior Tibialis Tendon - ATT) دورًا حاسمًا في ميكانيكا القدم الطبيعية والقدم الحنفاء، خاصةً في سياق تشوهات مقدمة القدم وتكرارها المحتمل.
- التشريح والوظيفة الطبيعية: ينشأ وتر الظنبوبي الأمامي من اللقمة الجانبية لعظم الظنبوب (Tibia) والنصف العلوي من السطح الجانبي لعظم الظنبوب، ويدخل بشكل أساسي في العظم الإسفيني الأوسط وقاعدة العظم المشطي الأول. وظائفه الأساسية هي رفع الكاحل للأعلى (Dorsiflexion) وتقليب القدم للداخل (Inversion).
- دوره في تشوه القدم الحنفاء: في القدم الحنفاء، غالبًا ما ينزاح وتر الظنبوبي الأمامي وسطيًا بالنسبة لمساره التشريحي الطبيعي. وبسبب الوضعية العامة لمقدمة القدم المنحرفة والملتوية للداخل، يتغير خط سحب الوتر. يمكن أن يساهم انكماشه المستمر في:
- تفاقم انحراف مقدمة القدم وتقلبها للداخل: على الرغم من كونه رافعًا أساسيًا للقدم، فإن ارتباطه بالحد الأوسط للقدم، بالإضافة إلى التشوه الحالي، يمكن أن يجعله محركًا قويًا لتقليب القدم وثنيها للداخل، مما يساهم في استمرار أو تكرار تقلب مقدمة القدم وتقوسها.
- الحفاظ على تقوس القدم: سحبه القوي على العمود الأوسط للقدم يمكن أن يزيد من عمق تشوه تقوس القدم عن طريق انثناء الشعاع الأول أخمصيًا.
- الأهمية السريرية: يُعد بروز الوتر الظنبوبي الأمامي، وتوتره، ومداه الحركي مؤشرات سريرية مهمة. يشير الوتر الظنبوبي الأمامي البارز أو المنكمش باستمرار، خاصة إذا كان يساهم بنشاط في تقلب مقدمة القدم الديناميكي أثناء محاولة رفع القدم، إلى تورطه في التشوه غير المصحح أو المتكرر. يُلاحظ هذا العمل الديناميكي غالبًا عندما يحاول الطفل المشي، مما يؤدي إلى "مشية ثلاثية القوائم" مع تحمل الوزن على الحافة الجانبية للقدم.

الهياكل العصبية الوعائية ذات الصلة
أثناء التصحيح الجراحي، يجب إيلاء اهتمام دقيق لحماية الهياكل العصبية الوعائية الرئيسية:
- الحزمة العصبية الوعائية الظنبوبية الخلفية: تقع خلف الكعب الإنسي، سطحية لرباط المثنية. تغذي العضلات الداخلية لأخمص القدم وتوفر الإحساس للجانب الأخمصي.
- العصب والوريد الصافن: يوجدان أمام الكعب الإنسي. يوفر العصب الإحساس للجانب الإنسي من الكاحل والقدم.
- العصب الشظوي السطحي: يمتد جانبيًا في الجزء السفلي من الساق، ويوفر الإحساس لظهر القدم.
- العصب الشظوي العميق: يقع في الحجرة الأمامية، وهو ضروري لرفع القدم للأعلى والإحساس في الفراغ بين الإصبع الأول والثاني.
الأسباب وعوامل الخطر للقدم الحنفاء
على الرغم من أن السبب الدقيق للقدم الحنفاء الخلقية غالبًا ما يكون غير معروف (مجهول السبب)، إلا أن الأبحاث تشير إلى مجموعة من العوامل الوراثية والبيئية التي قد تساهم في تطورها.
القدم الحنفاء مجهولة السبب
تمثل القدم الحنفاء مجهولة السبب الغالبية العظمى من الحالات، حيث لا يمكن تحديد سبب واضح ومباشر. يُعتقد أن هذه الحالات تنجم عن مزيج معقد من العوامل التي تؤثر على نمو القدم في الرحم.
العوامل الوراثية
تُظهر الدراسات أن العوامل الوراثية تلعب دورًا مهمًا في القدم الحنفاء، حيث تزيد احتمالية الإصابة إذا كان هناك تاريخ عائلي للحالة.
- نمط الوراثة متعدد العوامل: يُعتقد أن القدم الحنفاء تتبع نمط وراثة متعدد العوامل، مما يعني أن العديد من الجينات، بالإضافة إلى العوامل البيئية، تساهم في تطور الحالة.
- جينات محددة: تم تحديد بعض الجينات التي قد تكون مرتبطة بالقدم الحنفاء، مثل جين PITX1. هذه الجينات تلعب أدوارًا في التطور المبكر للأطراف السفلية.
- القرابة: تزيد نسبة الإصابة بالقدم الحنفاء بشكل ملحوظ لدى الأقارب من الدرجة الأولى (مثل الأشقاء أو الآباء) للأشخاص المصابين.
المتلازمات والحالات المرتبطة
في بعض الحالات، تكون القدم الحنفاء جزءًا من متلازمة أوسع أو ترتبط بحالات طبية أخرى، مما يجعلها أكثر تعقيدًا في العلاج. وتشمل هذه:
- انكماش المفاصل الخلقي (Arthrogryposis): وهي حالة تتميز بتيبس وتحديد حركة المفاصل المتعددة عند الولادة، وغالبًا ما تكون القدم الحنفاء جزءًا من هذه الصورة السريرية.
- السنسنة المشقوقة (Spina Bifida) أو المايلومينينجوسيل (Myelomeningocele): وهي عيوب خلقية في العمود الفقري والحبل الشوكي يمكن أن تؤدي إلى ضعف عضلي وتشوهات في الأطراف، بما في ذلك القدم الحنفاء.
- الاضطرابات العصبية العضلية الأخرى: مثل الشلل الدماغي أو ضمور العضلات الشوكي، حيث تؤثر الاختلالات في توازن العضلات على شكل القدم.
- المتلازمات الوراثية النادرة: هناك بعض المتلازمات النادرة التي قد تشمل القدم الحنفاء كأحد أعراضها.
العوامل البيئية المحتملة
على الرغم من أن الأدلة ليست قاطعة مثل العوامل الوراثية، إلا أن بعض العوامل البيئية أثناء الحمل قد تزيد من خطر الإصابة بالقدم الحنفاء:
- قلة السائل الأمنيوسي (Oligohydramnios): نقص السائل المحيط بالجنين يمكن أن يحد من حركة الجنين ويضغط على القدم، مما قد يساهم في تطور التشوه.
- التعرض لبعض الأدوية أو المواد الكيميائية: على الرغم من أن هذا نادر، إلا أن التعرض لبعض المواد خلال الحمل قد يزيد من الخطر.
- التدخين أثناء الحمل: تشير بعض الدراسات إلى وجود علاقة بين تدخين الأم أثناء الحمل وزيادة خطر الإصابة بالقدم الحنفاء.
من المهم التأكيد على أن وجود أي من عوامل الخطر هذه لا يعني بالضرورة أن الطفل سيصاب بالقدم الحنفاء، وأن العديد من الأطفال الذين يولدون بالقدم الحنفاء ليس لديهم أي عوامل خطر معروفة.
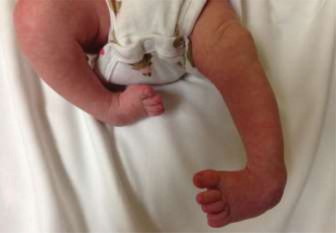
أعراض القدم الحنفاء وتشخيصها
تُشخص القدم الحنفاء عادةً عند الولادة، وأحيانًا قبل الولادة من خلال الموجات فوق الصوتية. يتميز التشخيص بالقدم الحنفاء بمجموعة واضحة من الأعراض السريرية التي يلاحظها الأطباء.
الأعراض السريرية
تظهر القدم الحنفاء كتشوه واضح في شكل القدم، ويمكن ملاحظة الملامح التالية:
- انثناء أخمصي للعقب (Equinus): يكون كعب القدم متجهًا للأسفل، مما يجعل من الصعب أو المستحيل رفع القدم للأعلى.
- انحراف للداخل للعقب (Varus): ينحرف كعب القدم للداخل.
- انحراف مقدمة القدم للداخل (Adduction): تكون مقدمة القدم ملتوية نحو الخط الأوسط للجسم.
- تقوس القدم (Cavus): يظهر قوس القدم مرتفعًا بشكل غير طبيعي.
- صلابة القدم: تكون القدم صلبة وغير قابلة للتصحيح بسهولة بالضغط اليدوي.
- التغيرات الجلدية: قد تظهر تجاعيد عميقة على الجانب الأوسط والأخمصي من القدم، وتكون البشرة رقيقة على الجانب الجانبي.
- قصر في الساق: قد تبدو الساق المصابة أقصر قليلاً من الساق الأخرى، وتكون عضلات الساق أضعف.
- صغر حجم القدم: قد تكون القدم المصابة أصغر حجمًا من القدم الأخرى.
التشخيص السريري
يبدأ التشخيص بفحص سريري شامل يقوم به طبيب الأطفال أو جراح العظام. في عيادة الأستاذ الدكتور محمد هطيف في صنعاء، يتم إجراء تقييم دقيق يشمل:
- التاريخ المرضي: جمع معلومات مفصلة عن الحمل، التاريخ العائلي، وأي حالات طبية أخرى للطفل.
- الفحص البدني:
- تقييم مكونات التشوه: تحديد مدى صلابة كل مكون من مكونات التشوه (انثناء أخمصي، انحراف للداخل، تقوس، ثني للداخل).
- مدى الحركة: تقييم مدى الحركة السلبية والنشطة للكاحل والقدم.
- سلامة الجلد: ملاحظة أي تجاعيد جلدية، ندوب، أو مناطق ضعف محتملة في الجلد، وهو أمر مهم لتخطيط الشقوق الجراحية إن لزم الأمر.
- الحالة العصبية الوعائية: تقييم النبضات البعيدة والوظيفة العصبية.
- التقييم الخاص لوتر الظنبوبي الأمامي (ATT):
- الجس: تحديد مسار وتر الظنبوبي الأمامي. في القدم الحنفاء، قد يكون الوتر مشدودًا أو بارزًا، خاصةً في الجانب الأوسط.
- التقييم الديناميكي: ملاحظة القدم أثناء محاولة رفعها للأعلى بنشاط. هل تنقلب مقدمة القدم للداخل أو تنحرف بنشاط، مما يدل على اختلال ديناميكي حيث يعمل الوتر الظنبوبي الأمامي بشكل أساسي كقلاب للداخل / ثانٍ للداخل بدلاً من كونه رافعًا خالصًا للقدم؟ هذا مؤشر رئيسي على الحاجة المحتملة لنقل وتر الظنبوبي الأمامي.
- المرونة: تقييم مرونة مقدمة القدم وعلاقتها بالعقب. هل يمكن تصحيح تقوس القدم بشكل سلبي؟
- أنظمة التسجيل: استخدام أنظمة تسجيل معتمدة مثل درجة بيراني (Pirani score) أو درجة ديميغليو (Dimeglio score) لتقييم شدة التشوه بشكل موضوعي وتتبع التقدم أو التكرار. تعتبر مكونات درجة بيراني المتعلقة بانحراف مقدمة القدم وتقوسها ذات صلة خاصة بتقييم وتر الظنبوبي الأمامي.
التصوير الإشعاعي
تُستخدم الأشعة السينية لتأكيد التشخيص وتقييم مدى التشوهات العظمية، خاصةً في الأطفال الأكبر سنًا.
- الأشعة السينية الحاملة للوزن: للأطفال الأكبر سنًا (عادةً >1 سنة)، تعتبر الأشعة السينية الأمامية الخلفية (AP) والجانبية (Lateral) الحاملة للوزن ذات قيمة كبيرة. قد تكون الأفلام غير الحاملة للوزن ضرورية للرضع الأصغر سنًا.
- المنظر الأمامي الخلفي (AP View): تقييم زاوية تغطية عظم الكاحل الزورقي وزاوية عظم الكاحل والمشط الأول. الانزياح الوسطي للعظم الزورقي على عظم الكاحل هو سمة مميزة.
- المنظر الجانبي (Lateral View): تقييم زاوية عظم الكاحل العقب (تنخفض في حالات الانثناء الأخمصي والانحراف للداخل) وزاوية عظم الكاحل والمشط الأول (يشير انثناء الشعاع الأول أخمصيًا إلى تقوس القدم).
- الصور الإجهادية (Stress Views): يمكن أن تساعد صور رفع القدم للأعلى القسري والانقلاب للخارج في تقييم مرونة التشوه وتحديد المكونات الأكثر صلابة.
بفضل هذا التقييم الشامل، يمكن للأستاذ الدكتور محمد هطيف وفريقه وضع خطة علاجية فردية ومناسبة لكل طفل، مع الأخذ في الاعتبار شدة الحالة وعمر الطفل.
خيارات علاج القدم الحنفاء عند الأطفال
يهدف علاج القدم الحنفاء عند الأطفال إلى تحقيق قدم مستوية ومرنة تسمح للطفل بالمشي واللعب بشكل طبيعي. تُعد طريقة بونسيتي هي المعيار الذهبي للعلاج، مع اللجوء إلى الجراحة في حالات محددة.
طريقة بونسيتي المعيار الذهبي للعلاج
تُعتبر طريقة بونسيتي (Ponseti method) هي العلاج الأول والأساسي للقدم الحنفاء مجهولة السبب، وتُظهر معدلات نجاح تتجاوز 90%. وتعتمد هذه الطريقة على مبادئ التصحيح التدريجي غير الجراحي.
- التلاعب والتجبير المتسلسل: تبدأ الطريقة بتلاعب لطيف بالقدم لتمديد الأنسجة الرخوة، ثم تطبيق جبيرة طويلة الساق. تُغير الجبيرة كل 5-7 أيام، مع تكرار التلاعب في كل مرة، بهدف تصحيح التشوه تدريجيًا.
- بضع وتر أخيل عن طريق الجلد (Percutaneous Achilles Tenotomy): بعد تحقيق التصحيح لمعظم مكونات التشوه (عادةً بعد 5-7 جبائر)، يُجرى بضع صغير لوتر أخيل عن طريق الجلد تحت التخدير الموضعي أو العام. هذا الإجراء ضروري لتصحيح الانثناء الأخمصي للعقب بشكل كامل.
- الدعامة المبعدة للقدم (Foot Abduction Brace - FAB): بعد إزالة الجبيرة الأخيرة وبضع وتر أخيل، يتم استخدام دعامة خاصة (مثل دعامة بونسيتي) للحفاظ على التصحيح ومنع الانتكاس. تُرتدى الدعامة بدوام كامل (23 ساعة يوميًا) لمدة 3 أشهر، ثم خلال أوقات النوم والقيلولة حتى سن 4-5 سنوات على الأقل. يُعد الالتزام بالدعامة أمرًا حاسمًا لمنع تكرار التشوه.
يُشدد الأستاذ الدكتور محمد هطيف على أهمية البدء بطريقة بونسيتي في أقرب وقت ممكن بعد الولادة لتحقيق أفضل النتائج.
التدخل الجراحي متى يكون ضروريًا
على الرغم من نجاح طريقة بونسيتي، قد تحتاج مجموعة فرعية من المرضى إلى تدخل جراحي. تُحفظ الجراحة عادةً للحالات المقاومة للعلاج غير الجراحي، أو التي تظهر تشوهات متبقية كبيرة، أو التي تعاني من انتكاسات متكررة على الرغم من الالتزام بالعلاج التحفظي.
دواعي التدخل الجراحي
يُنظر في التصحيح الجراحي للأطفال، عادةً بعد عمر 1-2 سنة، أو في الحالات المتلازمية المعقدة، عندما:
- فشل العلاج غير الجراحي: وهو المؤشر الأكثر شيوعًا. ويشمل:
- الفشل في تحقيق التصحيح الكامل (خاصة رفع القدم للأعلى إلى 15-20 درجة، وانحراف الكعب للخارج، وثني مقدمة القدم للخارج) بعد محاولة كافية لطريقة بونسيتي (عادةً 5-7 جبائر متبوعة بالدعامة).
- عدم القدرة على الحفاظ على التصحيح بسبب تشوه صلب على الرغم من العلاج المستمر بطريقة بونسيتي.
- تشوه متبقي صلب: مكونات صلبة مستمرة بعد العلاج الأولي غير الجراحي، حتى مع الالتزام الجيد. ويشمل هذا:
- انثناء أخمصي متبقي للعقب (أقل من 10 درجات رفع للقدم) أو انحراف للداخل.
- انحراف مقدمة القدم وتقلبها للداخل/تقوسها المستمر (غالبًا ما يكون ديناميكيًا، حيث تنبسط القدم عند تحمل الوزن ولكن تنقلب للداخل أثناء مرحلة التأرجح، مما يشير إلى اختلال عضلي).
- خلع جزئي غير مصحح في مفصل الكاحل الزورقي أو تشوهات عظمية أخرى واضحة في التصوير.
- الانتكاس/التكرار: تكرار تشوه القدم الحنفاء على الرغم من تطبيق بروتوكول بونسيتي بشكل جيد والالتزام اللاحق بالدعامة. غالبًا ما يحدد نمط الانتكاس النهج الجراحي المحدد. يشير الانتكاس الذي يظهر على شكل تقلب ديناميكي لمقدمة القدم أو تقوسها بقوة إلى تورط وتر الظنبوبي الأمامي.
- القدم الحنفاء المتلازمية: القدم
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك