الدليل الشامل لمرض القدم الحنفاء عند الأطفال الأسباب وطرق العلاج
الخلاصة الطبية
القدم الحنفاء أو حنف القدم هي تشوه خلقي يصيب قدم الطفل حديث الولادة، حيث تلتوي القدم للداخل وللأسفل. يعتبر العلاج المبكر باستخدام طريقة بونستي التي تعتمد على الجبائر المتتالية هو المعيار الذهبي، ويحقق نسب نجاح تتجاوز 90% للحصول على قدم طبيعية خالية من الألم.
الخلاصة الطبية السريعة: القدم الحنفاء أو حنف القدم هي تشوه خلقي يصيب قدم الطفل حديث الولادة، حيث تلتوي القدم للداخل وللأسفل. يعتبر العلاج المبكر باستخدام طريقة بونستي التي تعتمد على الجبائر المتتالية هو المعيار الذهبي، ويحقق نسب نجاح تتجاوز 90% للحصول على قدم طبيعية خالية من الألم.
مقدمة عن القدم الحنفاء
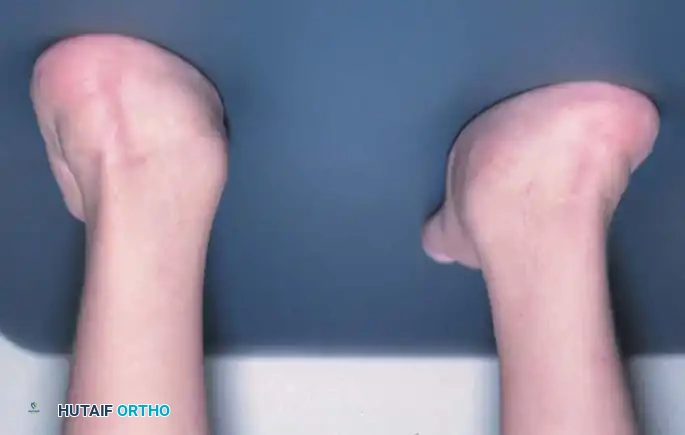
تعتبر القدم الحنفاء الخلقية، والتي تُعرف طبياً باسم حنف القدم القفدي الروحاني، واحدة من أكثر تشوهات القدم تعقيداً وشيوعاً لدى الأطفال حديثي الولادة. يواجه جراحو العظام هذا التحدي بشكل متكرر، حيث يولد طفل واحد من بين كل ألف طفل حي مصاباً بهذه الحالة.
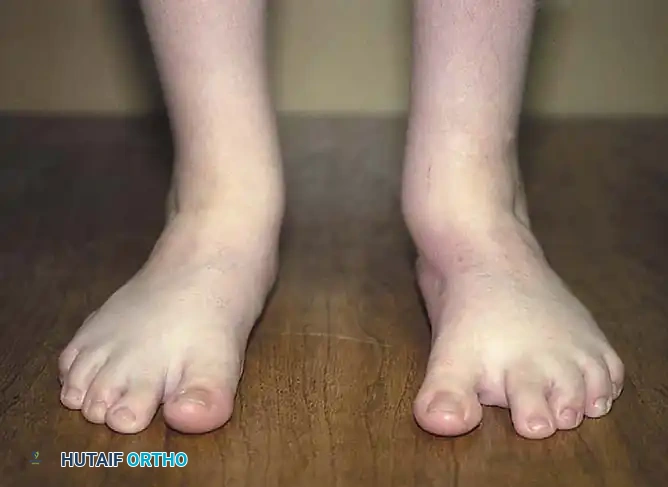
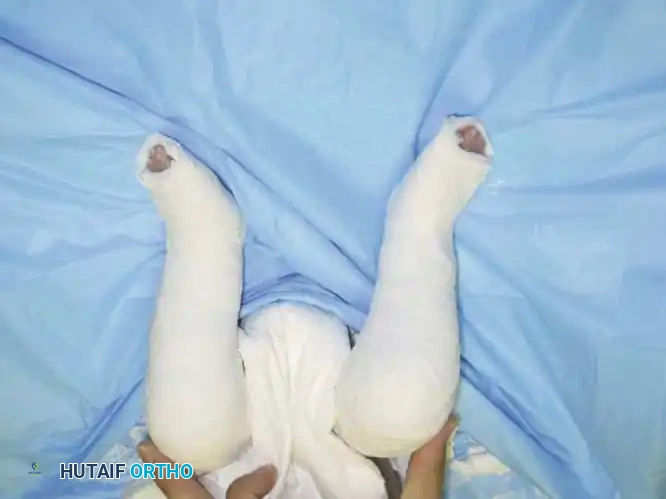
بالنسبة للآباء والأمهات، قد يكون رؤية قدم الطفل ملتوية عند الولادة أمراً مقلقاً للغاية، ولكن من المهم جداً معرفة أن الطب الحديث يقدم حلولاً فعالة وناجحة للغاية. في معظم الحالات، تظهر هذه الحالة بشكل فردي دون وجود مشاكل صحية أخرى، ولكن تم توثيق أنماط من الوراثة العائلية في بعض الحالات. وتجدر الإشارة إلى أن التشوه يصيب كلتا القدمين في حوالي 50% من الحالات.

لإدارة هذه الحالة وعلاجها بشكل فعال، يعتمد جراح العظام المتخصص على فهم عميق وشامل للتشريح الدقيق للقدم، وتسلسل انقباضات الأنسجة الرخوة، والتغيرات الميكانيكية الحيوية التي تطرأ على عظام القدم.
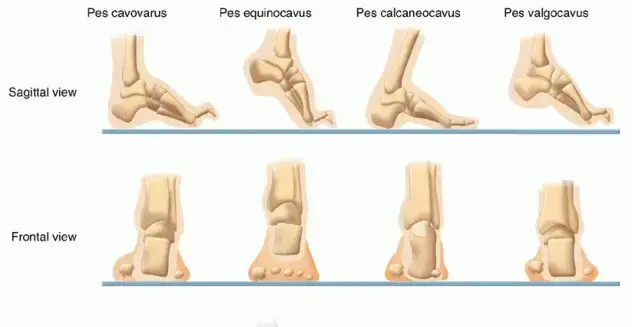
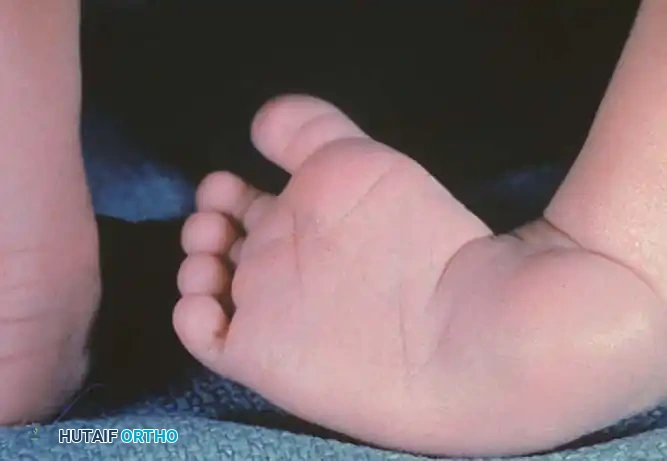
طبيعة التشوه والتشريح الطبي للقدم
لفهم كيفية علاج القدم الحنفاء، يجب أولاً فهم التغيرات التشريحية التي تحدث داخل القدم. لا يقتصر التشوه على سطح الجلد، بل يشمل العظام والمفاصل والأربطة والأوتار في ثلاثة أبعاد.
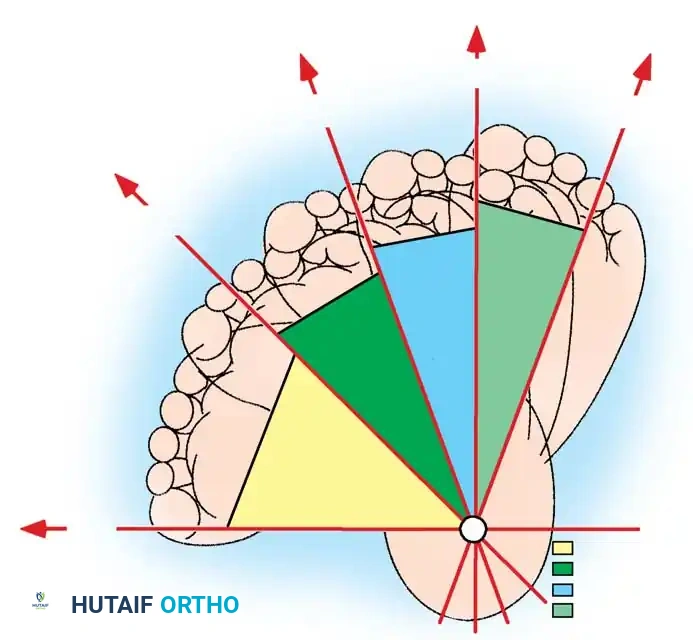
يتم تذكر مكونات هذا التشوه طبياً من خلال اختصار محدد يجمع أربعة عناصر رئيسية تحدث في القدم المصابة، وعادة ما تكون القدم المصابة أصغر في الطول والعرض بمقدار نصف درجة إلى درجة كاملة مقارنة بالقدم الطبيعية، وتترافق دائماً مع التواء داخلي في عظمة الساق.
| مكون التشوه | الوصف الطبي المبسط |
|---|---|
| التقوس | زيادة في تقوس منتصف القدم أو باطن القدم |
| التقريب | انحراف مقدمة القدم وأصابع القدم باتجاه الداخل |
| الانحراف الداخلي | ميلان مؤخرة القدم وكعب القدم نحو الداخل |
| الانثناء الأخمصي | توجيه القدم وكعب القدم نحو الأسفل مع صعوبة رفعها لأعلى |
التغيرات في عظام القدم
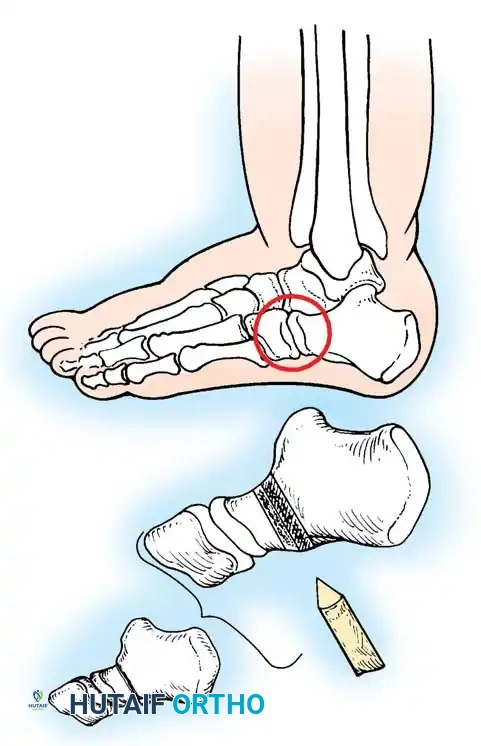
تتأثر مفاصل الكاحل ومنتصف القدم بشكل كبير. تنزاح عظام معينة مثل العظم الزورقي وعظم العقب حول عظم الكاحل، مما يجبر القدم على اتخاذ وضعية الانثناء للأسفل والالتواء للداخل. أظهرت النماذج الحاسوبية ثلاثية الأبعاد الحديثة أن هناك دوراناً غير طبيعي لعظام القدم، مما يتطلب تقنية علاجية دقيقة قادرة على تصحيح هذا الدوران بالتدريج.
تقلصات الأنسجة الرخوة
لا يقتصر الأمر على العظام، بل إن العظام تثبت في وضعها الخاطئ بسبب تقلص وقصر شديد في الأنسجة الرخوة المحيطة بها، مثل الأربطة والأوتار. من أبرز هذه الأنسجة وتر أخيل، والأربطة المحيطة بمفاصل الكاحل والقدم، والتي تحتاج إلى إطالة وتمديد تدريجي أو جراحي لاستعادة الوضع الطبيعي.
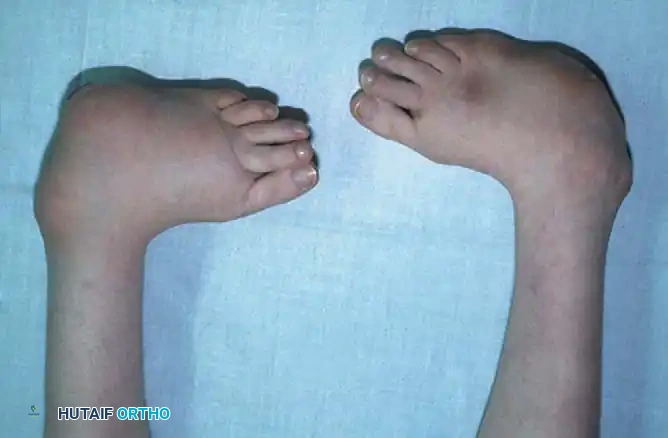
الأسباب المؤدية إلى حنف القدم
لا يزال السبب الدقيق والمباشر وراء الإصابة بالقدم الحنفاء الخلقية غير محدد بدقة، ويُعتقد أنه ناتج عن عوامل متعددة تتداخل معاً. ومع ذلك، قدمت الأبحاث الطبية عدة نظريات علمية لتفسير حدوث هذا التشوه:
الخلل الأولي في تطور العظام
تفترض هذه النظرية وجود خلل أولي في نمو وتطور عظمة الكاحل داخل الرحم، مما يؤدي إلى استمرار انثناء القدم للأسفل والداخل. ونتيجة لذلك، تتطور تقلصات ثانوية في الأنسجة الرخوة والأوتار المحيطة.
النظرية العصبية العضلية
يرى بعض الباحثين أن المشكلة تبدأ في الأنسجة الرخوة والوحدات العصبية العضلية. قد تؤدي اختلالات طفيفة أو ضعف في بعض العضلات إلى تسليط قوى غير طبيعية على العظام الغضروفية النامية للطفل، مما يسبب تغيرات في شكل العظام.
التشوهات في الأوعية الدموية
من الملاحظ طبياً أن العديد من الأطفال المصابين بالقدم الحنفاء يعانون من صغر أو غياب الشريان الظنبوبي الأمامي في الساق، ويعتمدون بشكل كبير على الشريان الخلفي لتغذية القدم بالدم. يترافق هذا غالباً مع ضمور ملحوظ في عضلات الساق (ربلة الساق).
الاختلالات النسيجية والكيميائية
أظهرت التحليلات المجهرية للأنسجة وجود توزيع ونسب غير طبيعية لأنواع الألياف العضلية في العضلات الموجودة في الجزء الخلفي والداخلي من القدم المصابة.
الأعراض والعلامات السريرية
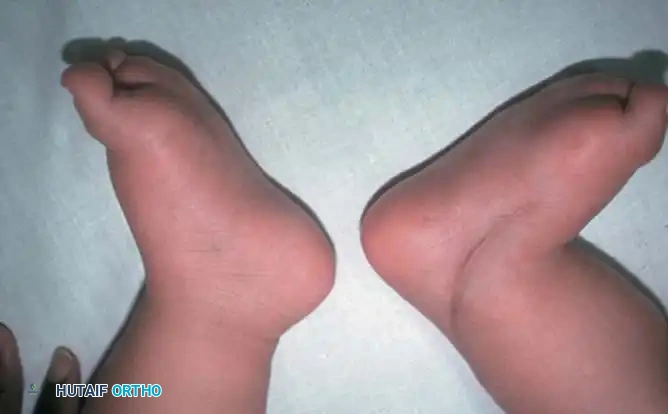
يعتمد التقييم الأولي على الفحص السريري من قبل طبيب العظام المختص لتقييم مدى صلابة التشوه. يمكن للوالدين ملاحظة العلامات التالية بوضوح عند الولادة:
- التواء القدم للداخل وللأسفل بشكل حاد.
- ظهور تجاعيد عميقة في باطن القدم ومنطقة الكعب.
- صغر حجم القدم المصابة مقارنة بالقدم السليمة.
- نحافة ملحوظة في عضلات الساق في الجانب المصاب.
- عدم القدرة على تعديل وضعية القدم إلى الوضع الطبيعي باليد بسهولة بسبب صلابة الأنسجة.
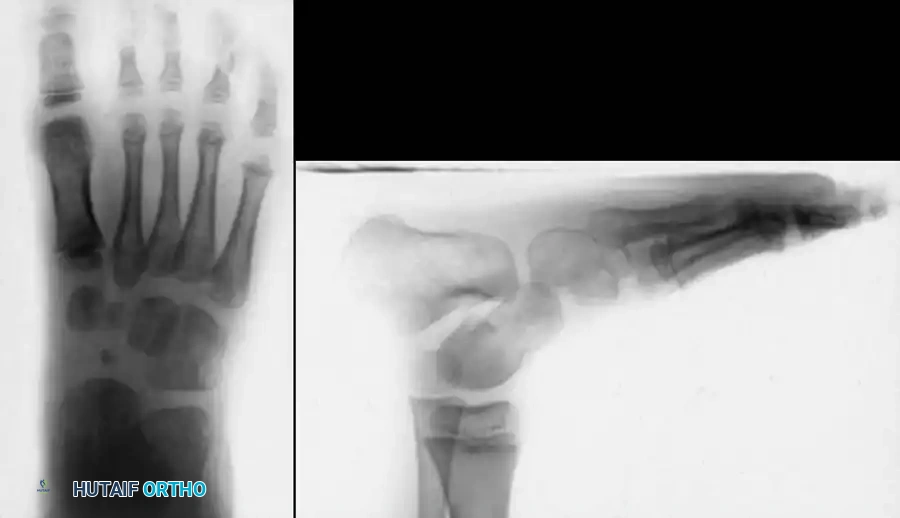
التشخيص والتقييم الطبي
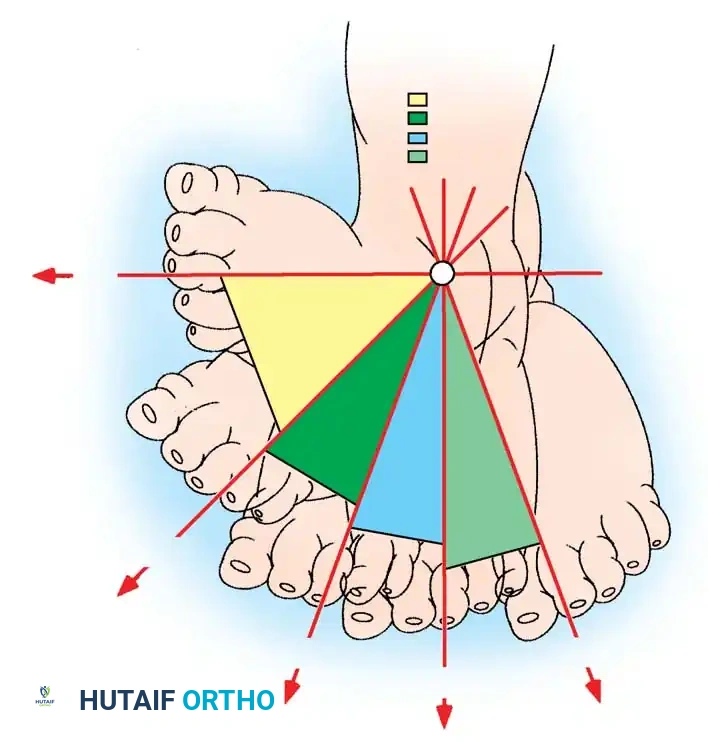
يعد استخدام أنظمة التصنيف الموحدة أمراً بالغ الأهمية لتوقع مسار العلاج ومقارنة نتائج العلاجات المختلفة. يعتمد الأطباء على أنظمة تقييم دقيقة تعطي درجات محددة لكل جزء من أجزاء التشوه.
أنظمة التقييم السريري
يتم استخدام نظامين رئيسيين لتقييم شدة القدم الحنفاء:
* نظام بيراني يتكون من فحص 10 علامات جسدية، ويتم إعطاء درجة لكل علامة تتراوح من صفر للقدم الطبيعية إلى واحد للتشوه الشديد. الدرجات الأعلى تشير إلى صلابة وشدة أكبر في التشوه.
* نظام ديميغليو يقيم أربعة معايير أساسية بناءً على مدى إمكانية تصحيحها يدوياً باستخدام أداة قياس الزوايا، ويشمل ذلك تقييم الانثناء للأسفل، والانحراف للداخل، ودوران القدم.
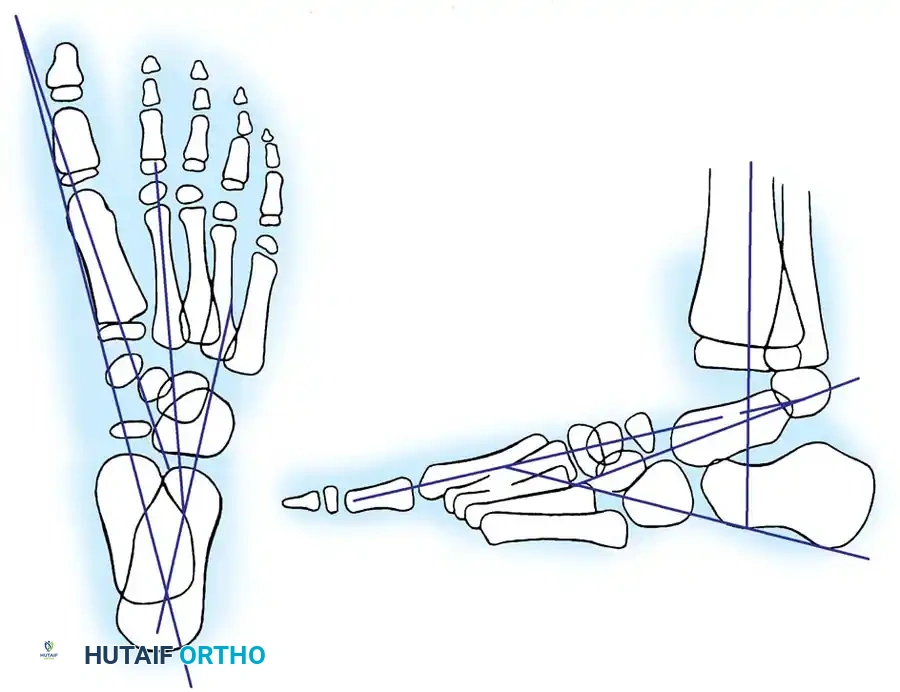
التقييم الإشعاعي
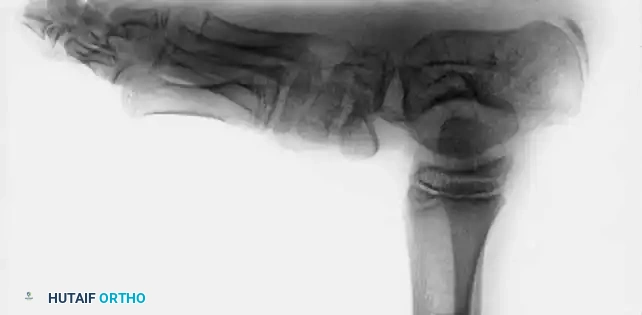
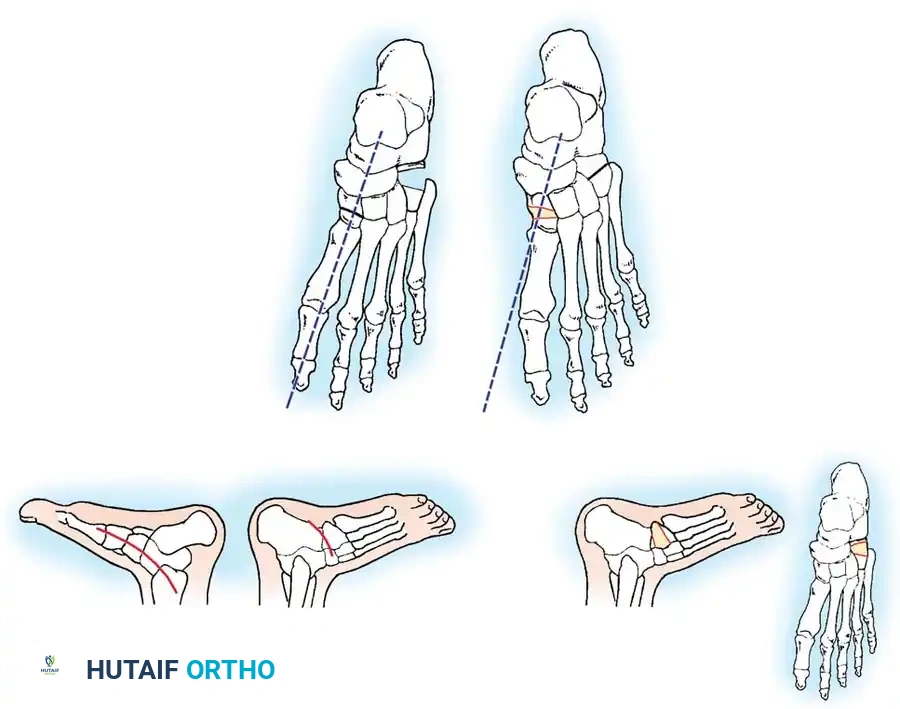
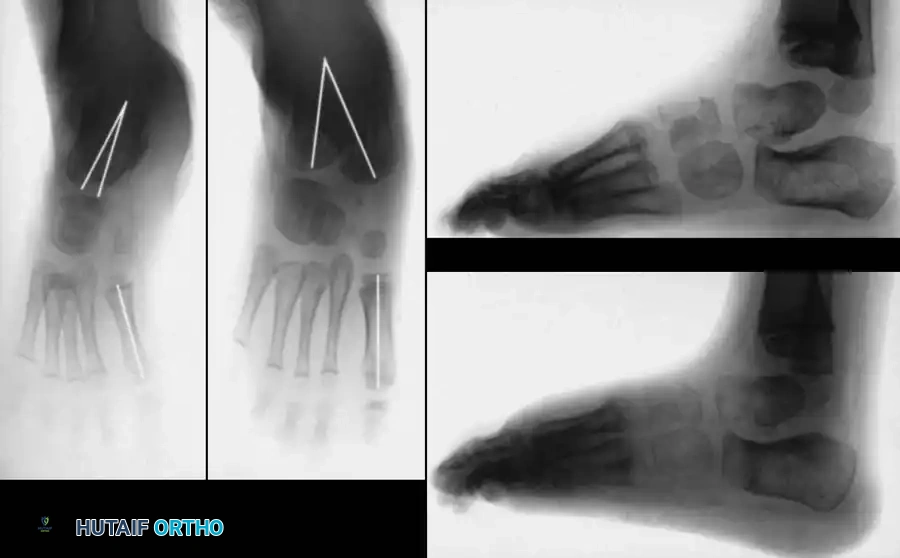
تعتبر الأشعة السينية أداة مساعدة لا غنى عنها قبل وأثناء وبعد العلاج للتأكد من أن التصحيح السريري الذي يراه الطبيب يتطابق مع إعادة التنظيم الحقيقي للعظام من الداخل. في الأطفال غير القادرين على المشي، يتم إجراء صور أشعة أمامية وخلفية وجانبية مع محاولة ثني القدم لأعلى.
يقوم الطبيب بقياس زوايا محددة بين عظام القدم لتقييم شدة الحالة ومتابعة التحسن. في القدم الحنفاء، تكون بعض العظام متوازية تقريباً بدلاً من أن تتقاطع بزوايا طبيعية.
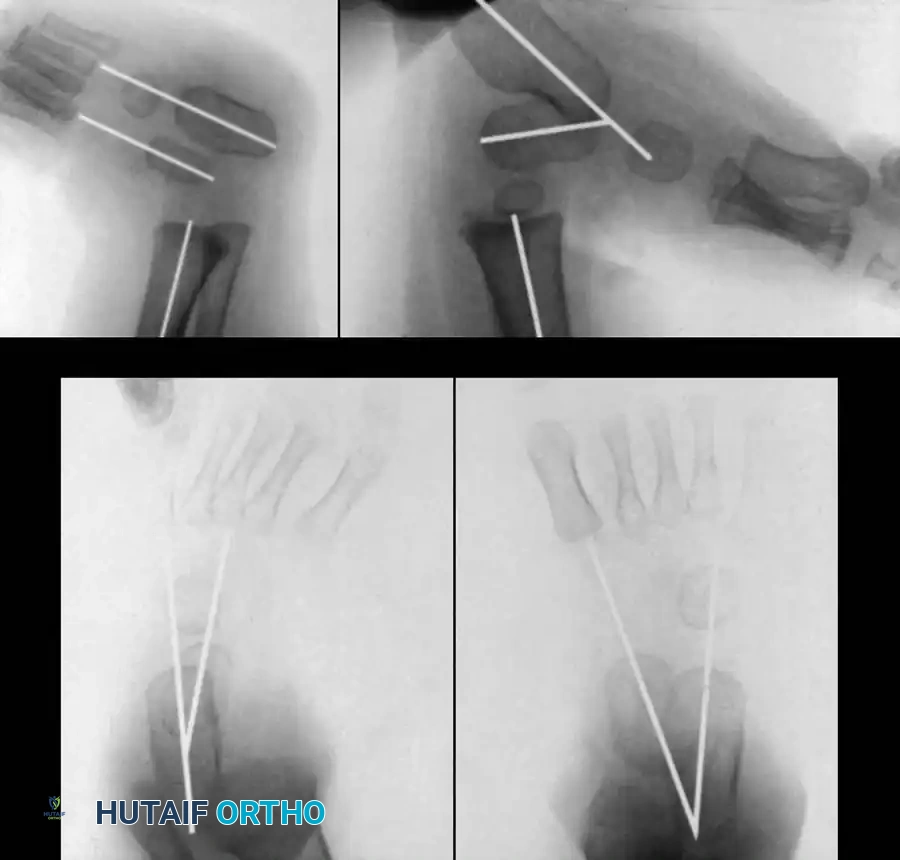
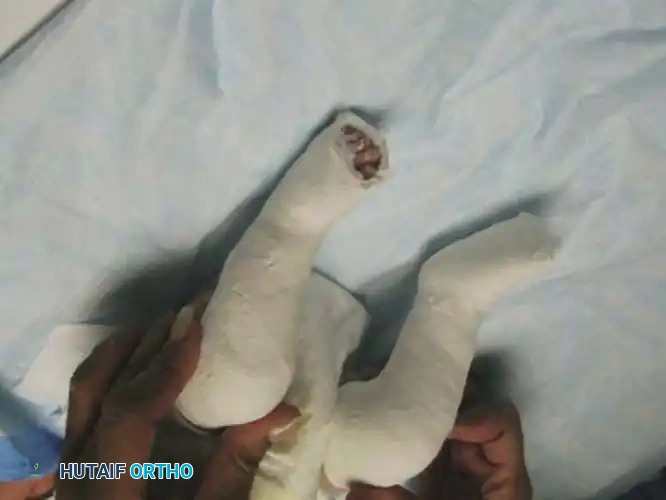
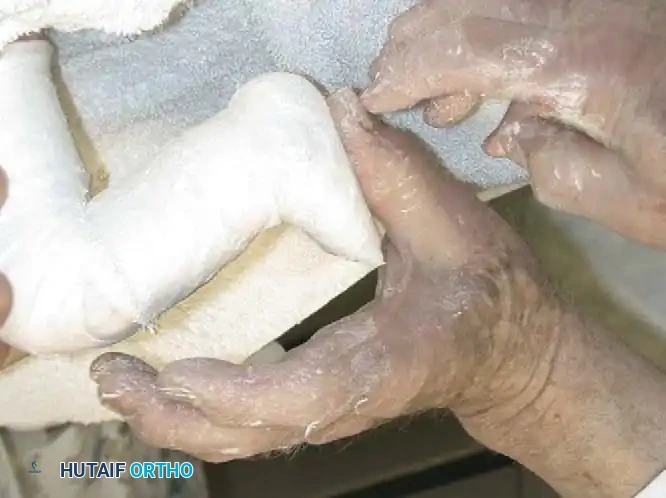
العلاج التحفظي وطريقة بونستي
إن العلاج الأولي للقدم الحنفاء الخلقية هو علاج غير جراحي بحت، ويُفضل أن يبدأ خلال الأسبوع الأول من حياة الطفل. أصبحت طريقة بونستي هي المعيار الذهبي العالمي لعلاج هذه الحالة، وتعتمد على مبدأ التعديل التدريجي واللطيف لمفاصل القدم.
مبادئ التجبيس المتتالي
يتكون العلاج من جلسات أسبوعية يتم فيها معالجة القدم يدوياً بلطف ووضع جبيرة تمتد من أصابع القدم وحتى أعلى الفخذ. ترتيب التصحيح مهم للغاية ويجب أن يتبع تسلسلاً دقيقاً:
- الخطوة الأولى يتم تصحيح التقوس في باطن القدم أولاً عن طريق رفع العظمة الأولى لمحاذاة مقدمة القدم مع مؤخرتها.
- الخطوة الثانية يتم تصحيح التقريب والانحراف الداخلي في وقت واحد عن طريق إبعاد القدم المقلوبة مع الضغط المضاد على نقطة معينة في عظم الكاحل.
- الخطوة الثالثة يتم تصحيح الانثناء الأخمصي للأسفل أخيراً. بمجرد أن يتم إبعاد القدم بالكامل، تتم محاولة ثني القدم لأعلى. إذا لم يكن ذلك ممكناً، يتم إجراء تدخل بسيط للغاية.
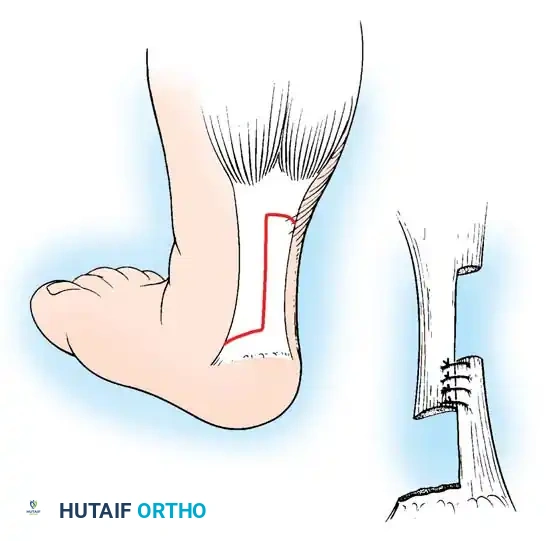
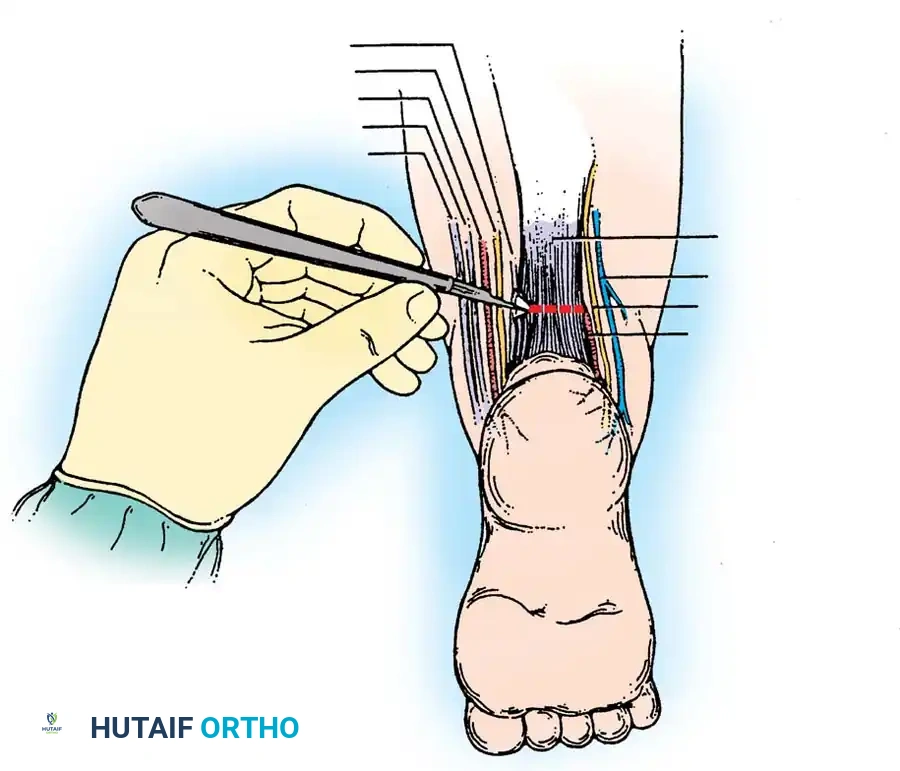
إطالة وتر أخيل
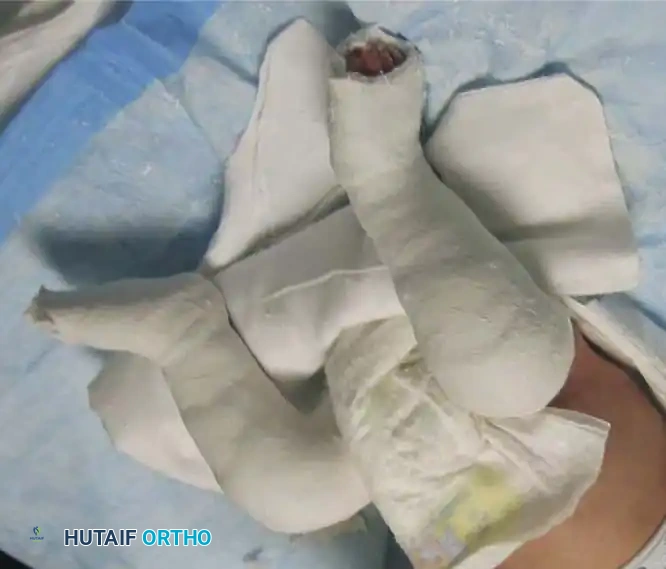
في معظم الحالات، يتطلب الأمر إجراء شق صغير جداً عبر الجلد لإطالة وتر أخيل في الجزء الخلفي من الكاحل للسماح للقدم بالارتفاع لأعلى بشكل طبيعي. يتم هذا الإجراء البسيط في العيادة أو تحت تخدير موضعي، ويتم وضع الجبيرة النهائية لمدة ثلاثة أسابيع للسماح للوتر بالالتئام بالطول الجديد الصحيح.
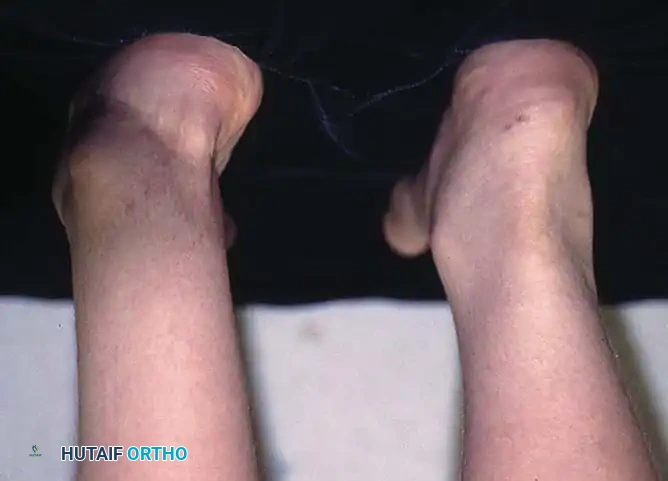
العلاج الجراحي للقدم الحنفاء
على الرغم من أن طريقة بونستي تحقق معدلات نجاح تتجاوز 90%، إلا أن التدخل الجراحي يصبح ضرورياً في بعض الحالات. الهدف من الجراحة هو الحصول على قدم مسطحة على الأرض، مرنة، وخالية من الألم.
دواعي التدخل الجراحي
- فشل تحقيق التصحيح السريري والإشعاعي بعد استنفاد محاولات التجبيس المتتالي.
- انتكاس التشوه وعودته وعدم استجابته لتكرار التجبيس.
- الحالات التي يتم اكتشافها أو علاجها في وقت متأخر لدى الأطفال الأكبر سناً.
- القدم الحنفاء المصاحبة لمتلازمات طبية أخرى والتي تتسم بتقلصات شديدة الصلابة.
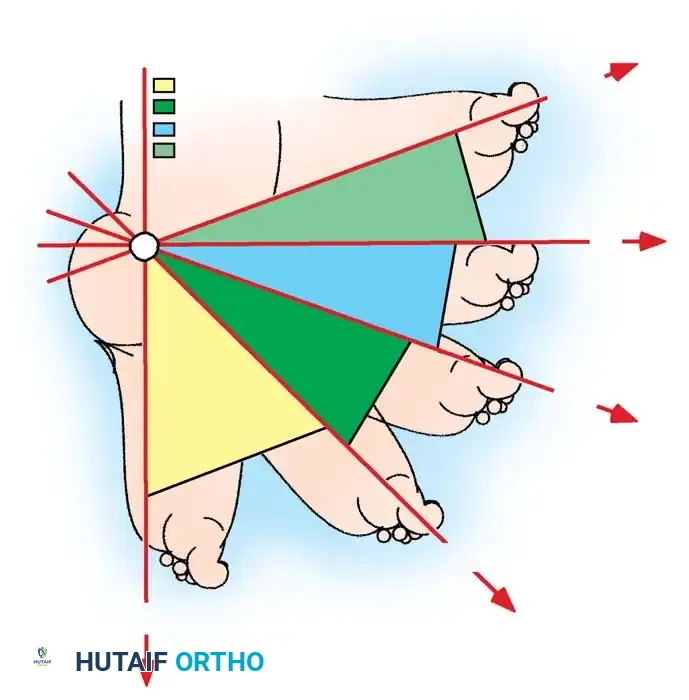
التحرير الجراحي الشامل
يجب أن يسمح النهج الجراحي بالوصول الواسع إلى الأجزاء الداخلية والخلفية والجانبية من مفاصل القدم. يتم استخدام شقوق جراحية مدروسة تضمن الوصول الآمن لجميع الأنسجة المتقلصة مع الحفاظ على الأوعية الدموية والأعصاب.
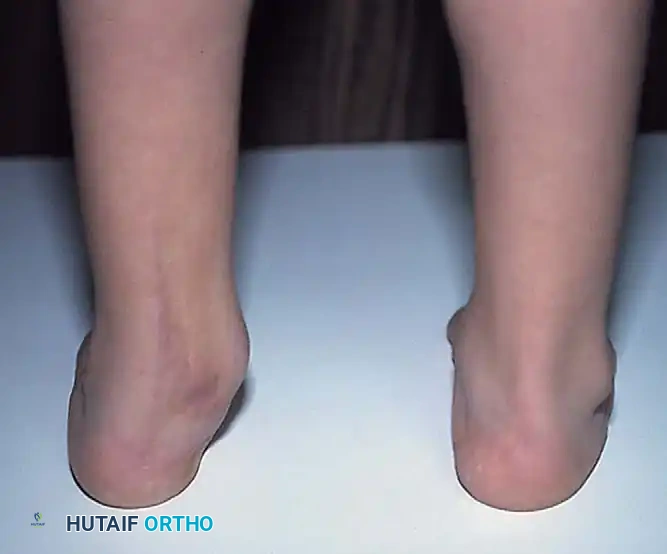
أثناء الجراحة، يقوم الجراح بالخطوات التالية:
* التحرير الخلفي إطالة وتر أخيل وتحرير كبسولات المفاصل الخلفية للسماح للكعب بالتحرك للوضع الطبيعي.
* التحرير الأنسي الداخلي فتح أغلفة الأوتار وإطالة بعضها، وتحرير الأربطة للسماح لعظام منتصف القدم بالعودة لمكانها.

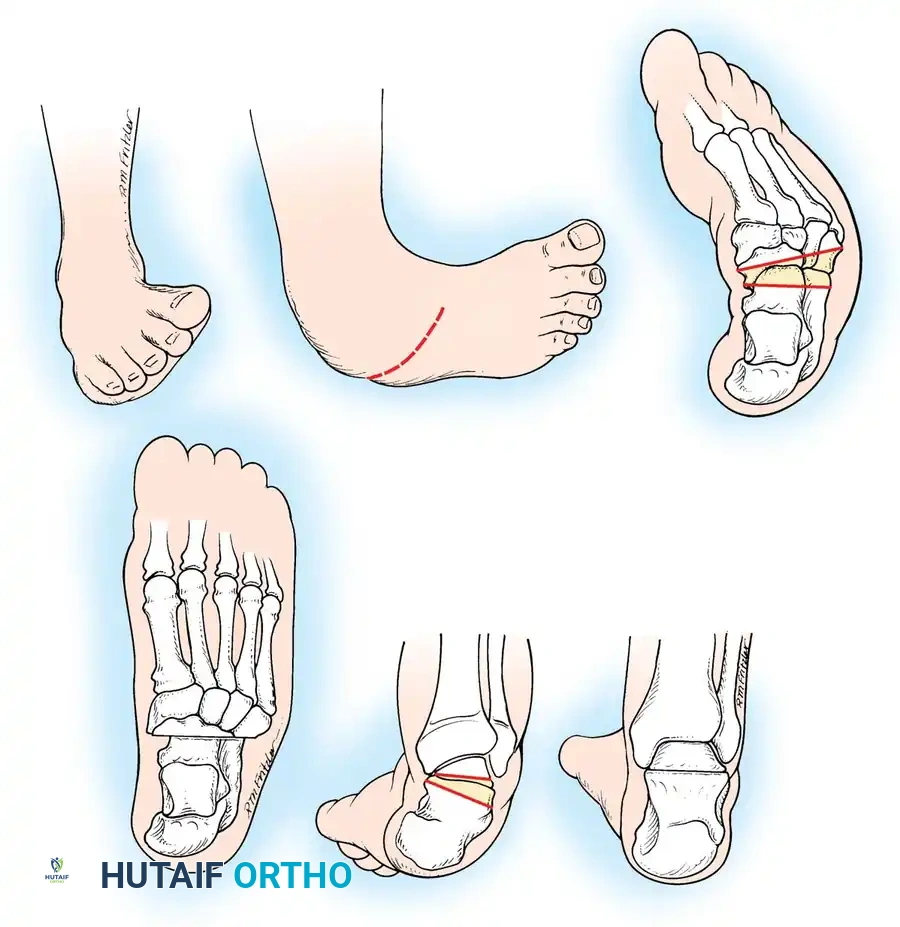
- التحرير الأخمصي إذا استمر التقوس في باطن القدم، يتم تحرير اللفافة الأخمصية.
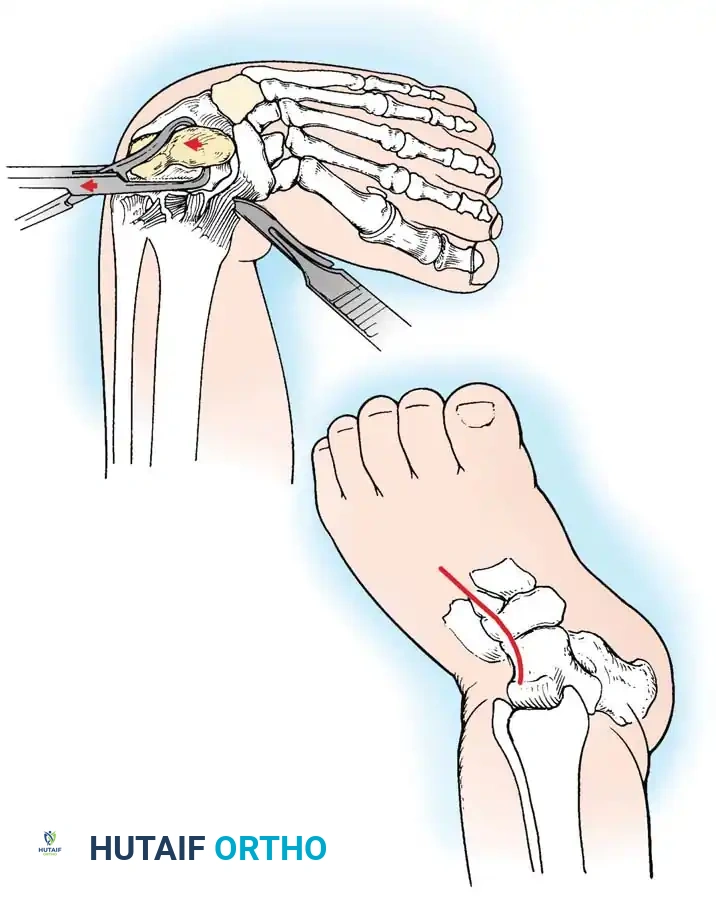
بعد إعادة العظام إلى وضعها الطبيعي، يتم تثبيتها مؤقتاً باستخدام دبابيس معدنية ناعمة لضمان بقائها في المكان الصحيح أثناء فترة الالتئام.
في نهاية الجراحة، يتم إصلاح الأوتار، وإغلاق الجرح بعناية، ووضع جبيرة طويلة للساق مع ثني الركبة للحفاظ على القدم في الوضعية الصحيحة.
العمليات العظمية للحالات المتقدمة
في الأطفال الأكبر سناً (عادة أكبر من 4 سنوات) حيث تكون العظام قد تكيفت ونمت بشكل غير طبيعي، لا تكفي جراحات الأنسجة الرخوة وحدها. في هذه الحالات، يتم إجراء جراحات لقص وتعديل العظام لتصحيح الطول الزائد في الجانب الخارجي للقدم والقصر في الجانب الداخلي.
التعافي ومرحلة ما بعد العلاج
سواء تم العلاج بطريقة بونستي أو بالتدخل الجراحي، فإن مرحلة ما بعد العلاج تعتبر حاسمة لمنع انتكاس الحالة وعودة التشوه.
استخدام الجبائر والأحذية الطبية
- بعد إزالة الجبيرة الأخيرة، يجب على الطفل ارتداء حذاء طبي خاص متصل بقضيب معدني (مثل جبيرة دينيس براون).
- يتم ارتداء هذه الجبيرة لمدة 23 ساعة يومياً خلال الأشهر الثلاثة الأولى.
- بعد ذلك، يتم تقليل مدة ارتدائها لتقتصر على أوقات النوم (الليل ووقت القيلولة) حتى يبلغ الطفل سن الرابعة أو الخامسة.
- الالتزام الصارم بارتداء هذه الجبيرة هو العامل الأكثر أهمية في الحفاظ على النتيجة ومنع الانتكاس.
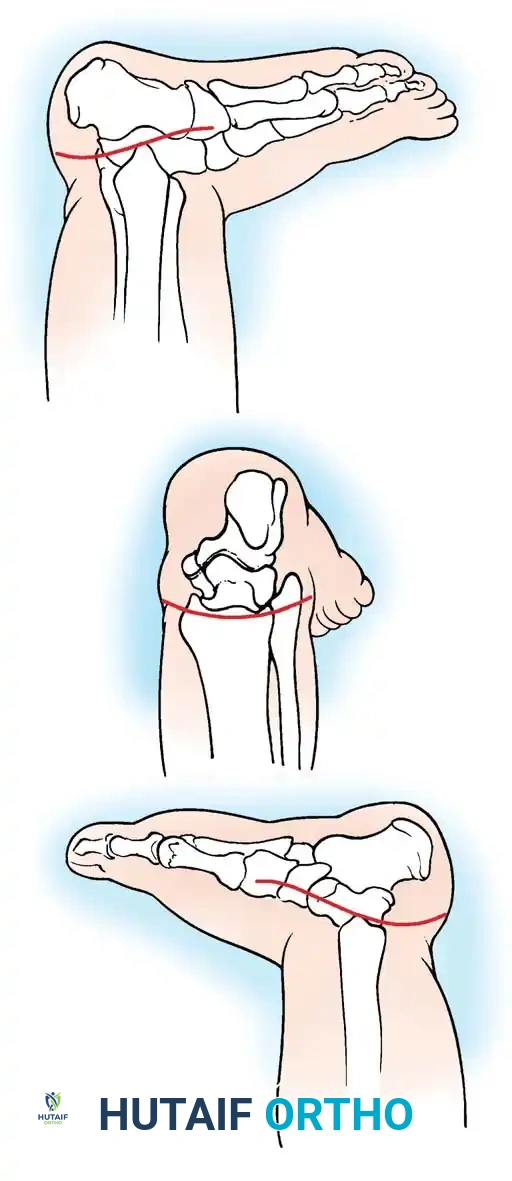
الصور الإشعاعية والتوضيحية المساعدة
نستعرض هنا مجموعة من الرسوم البيانية والصور الطبية التي توضح التغيرات الدقيقة في عظام ومفاصل القدم، والتي يعتمد عليها الأطباء في التخطيط الجراحي والتقييم:
الأسئلة الشائعة حول القدم الحنفاء
هل القدم الحنفاء حالة مؤلمة للطفل حديث الولادة
لا، القدم الحنفاء بحد ذاتها لا تسبب أي ألم للطفل الرضيع. ومع ذلك، إذا لم يتم علاجها وترك الطفل ليمشي عليها، فإنها ستسبب ألماً شديداً وصعوبة بالغة في المشي لاحقاً.
متى يجب البدء في علاج حنف القدم
يُفضل البدء في العلاج في أقرب وقت ممكن، وعادة ما يكون ذلك خلال الأسبوع الأول أو الثاني من حياة الطفل، حيث تكون أربطة وأوتار الطفل في أقصى درجات المرونة، مما يسهل عملية التعديل.
هل طريقة بونستي ناجحة دائما
تعتبر طريقة بونستي فعالة للغاية وتحقق نسبة نجاح تتجاوز 90% في تصحيح التشوه إذا تم إجراؤها بواسطة طبيب متمرس والتزم الأهل بتعليمات ما بعد العلاج.
لماذا يحتاج طفلي إلى قطع أو إطالة وتر أخيل
في معظم الحالات، يكون وتر أخيل قصيراً جداً ومشدوداً، مما يمنع الكعب من النزول للأسفل لتصبح القدم مسطحة. إجراء شق صغير لإطالته يسمح للقدم بأخذ الوضع الطبيعي، ويلتئم الوتر بسرعة وقوة.
ما مدى أهمية ارتداء الحذاء الطبي والجبيرة بعد العلاج
ارتداء الجبيرة (مثل جبيرة دينيس براون) هو الجزء الأهم لمنع الانتكاس. تميل القدم الحنفاء للعودة إلى وضعها الخاطئ بسرعة إذا لم يتم تثبيتها، لذا فإن عدم الالتزام بالجبيرة هو السبب الأول لفشل العلاج.
هل سيتمكن طفلي من المشي والركض بشكل طبيعي
نعم، الغالبية العظمى من الأطفال الذين يتلقون علاجاً مبكراً وصحيحاً يتمكنون من المشي والركض وممارسة الرياضة وارتداء الأحذية العادية دون أي مشاكل.
هل ستكون القدم المصابة أصغر من القدم السليمة
نعم، عادة ما تكون القدم المصابة أصغر قليلاً (حوالي نصف نمرة إلى نمرة كاملة) من القدم السليمة، وقد تكون الساق في الجانب المصاب أنحف قليلاً. هذا أمر طبيعي ولا يؤثر على وظيفة القدم.
هل يمكن اكتشاف القدم الحنفاء أثناء الحمل
نعم، في كثير من الأحيان يمكن تشخيص القدم الحنفاء أثناء الفحص الروتيني بالموجات فوق الصوتية (السونار) في منتصف فترة الحمل، مما يمنح الوالدين فرصة للاستعداد والتحدث مع طبيب العظام قبل الولادة.
ماذا يحدث إذا لم يتم علاج الحالة
إذا تُركت القدم الحنفاء دون علاج، فلن يتمكن الطفل من المشي على باطن قدمه. بدلاً من ذلك، سيمشي على الحافة الخارجية للقدم، مما يؤدي إلى تطور تقرحات مؤلمة، وتصلب شديد، وإعاقة حركية دائمة.
هل التدليك والعلاج الطبيعي يكفيان لعلاج الحالة
لا، التدليك والعلاج الطبيعي وحدهما غير كافيين لتصحيح التشوه الهيكلي في القدم الحنفاء. يجب استخدام التجبيس المتتالي (طريقة بونستي) كعلاج أساسي لتعديل العظام والأربطة بشكل فعال.
مواضيع أخرى قد تهمك