الدليل الشامل لعلاج تشوهات القدم وأصابع القدم الخلقية عند الأطفال
الخلاصة الطبية
تشوهات القدم الخلقية هي عيوب ولادية تؤثر على شكل ووظيفة قدم الطفل مثل حنف القدم وانحراف المشط وتضخم الأصابع. يعتمد العلاج على نوع وشدة التشوه ويبدأ غالبا بطرق تحفظية مثل الجبائر أو طريقة بونستي وقد يتطلب تدخلا جراحيا دقيقا لتصحيح العظام والأوتار وضمان نمو سليم وحركة طبيعية.
الخلاصة الطبية السريعة: تشوهات القدم الخلقية هي عيوب ولادية تؤثر على شكل ووظيفة قدم الطفل مثل حنف القدم وانحراف المشط وتضخم الأصابع. يعتمد العلاج على نوع وشدة التشوه ويبدأ غالبا بطرق تحفظية مثل الجبائر أو طريقة بونستي وقد يتطلب تدخلا جراحيا دقيقا لتصحيح العظام والأوتار وضمان نمو سليم وحركة طبيعية.
مقدمة عن تشوهات القدم وأصابع القدم الخلقية
تمثل تشوهات القدم وأصابع القدم الخلقية واحدة من أكثر المجالات دقة وتعقيدا في جراحة عظام الأطفال. عندما يولد الطفل بتشوه في القدم، غالبا ما يشعر الآباء والأمهات بالقلق البالغ حيال مستقبل طفلهم وقدرته على المشي واللعب بشكل طبيعي. ومع ذلك، من المهم جدا إدراك أن الطب الحديث قد شهد تطورات هائلة في هذا المجال.
تاريخيا، كان العلاج الجراحي يعتمد على التدخلات العنيفة والتحرير الواسع للأنسجة الرخوة. أما اليوم، فقد تحول النهج الطبي نحو احترام الميكانيكا الحيوية للقدم، واستخدام تقنيات تحافظ على الأنسجة، وحماية حركة المفاصل الطبيعية. تتراوح هذه الحالات من تشوهات معزولة في أصابع القدم مثل تضخم الأصابع أو كثرة الأصابع، إلى تشوهات معقدة متعددة المستويات مثل حنف القدم أو انحراف مشط القدم للداخل. يتطلب كل نوع من هذه التشوهات نهجا دقيقا ومخصصا حسب مرحلة النمو لضمان حصول الطفل على قدم وظيفية وسليمة وخالية من الألم.
التشريح المبسط للقدم وأهميته في الحركة
لفهم كيفية علاج تشوهات القدم الخلقية، من الضروري تكوين فكرة مبسطة عن تشريح القدم. تتكون قدم الإنسان من بنية هندسية معقدة ورائعة مصممة لتحمل وزن الجسم وتسهيل الحركة.
تنقسم القدم طبيا إلى ثلاثة أجزاء رئيسية:
* القدم الخلفية: تشمل عظم الكعب وعظم الكاحل، وهي مسؤولة عن امتصاص الصدمات وتوجيه الحركة.
* القدم الوسطى: تتكون من مجموعة من العظام الصغيرة التي تشكل قوس القدم وتوفر المرونة اللازمة.
* القدم الأمامية: تضم عظام المشط وأصابع القدم، وتلعب دورا حاسما في الدفع أثناء المشي والتوازن.
في حالات تشوهات القدم الخلقية، يحدث خلل في ترتيب هذه العظام أو في قوة ومرونة الأوتار والأربطة المحيطة بها، مما يؤدي إلى تغير في شكل القدم وضعف في وظيفتها. يهدف التدخل الطبي والجراحي إلى إعادة هذه الهياكل إلى وضعها التشريحي الصحيح لضمان نمو الطفل بشكل طبيعي.
الأسباب وعوامل الخطر لتشوهات القدم
تتعدد أسباب تشوهات القدم الخلقية، وفي كثير من الأحيان لا يوجد سبب واحد محدد وواضح، بل تتداخل عدة عوامل لتؤدي إلى ظهور التشوه أثناء تطور الجنين في رحم الأم.
من أهم العوامل التي تساهم في حدوث هذه التشوهات:
* العوامل الوراثية والجينية: تلعب الوراثة دورا في بعض الحالات، حيث تنتقل بعض التشوهات مثل انشقاق القدم أو بعض أنواع حنف القدم عبر العائلات.
* الوضع داخل الرحم: في بعض الأحيان، قد يؤدي ضيق المساحة داخل الرحم أو وضعية الجنين غير المعتادة إلى الضغط على القدم وتشكيلها بشكل غير طبيعي، وهو ما يظهر غالبا في حالات انحراف مشط القدم.
* المتلازمات الطبية: ترتبط بعض تشوهات القدم المعقدة بمتلازمات وحالات طبية أخرى مثل السنسنة المشقوقة أو اعوجاج المفاصل الخلقي المتعدد.
* اضطرابات النمو الموضعية: مثلما يحدث في حالات تضخم أصابع القدم، حيث يحدث تكاثر غير طبيعي للأنسجة الدهنية والليفية حول الأعصاب دون سبب وراثي واضح.
الأعراض والعلامات التحذيرية
تختلف الأعراض باختلاف نوع التشوه، ولكن هناك علامات عامة يمكن للآباء أو أطباء الأطفال ملاحظتها منذ الولادة أو خلال الأشهر الأولى من حياة الطفل.
- تغير في شكل القدم: انحناء القدم للداخل أو للأسفل، أو وجود تقوس غير طبيعي.
- اختلاف في حجم الأصابع: وجود إصبع أكبر بكثير من باقي الأصابع، أو وجود أصابع ملتصقة أو مفقودة.
- تراكب الأصابع: صعود إصبع فوق إصبع آخر بشكل دائم.
- صعوبة ارتداء الأحذية: عندما يبدأ الطفل في ارتداء الأحذية، قد يلاحظ الآباء صعوبة في إدخال القدم في الحذاء الطبيعي.
- تأخر أو صعوبة في المشي: في الحالات التي لا يتم علاجها مبكرا، قد يواجه الطفل صعوبة في تعلم المشي أو قد يمشي بطريقة تعويضية غير صحيحة.
التشخيص والتقييم الطبي
يبدأ التشخيص الدقيق لتشوهات القدم الخلقية فور ولادة الطفل في معظم الأحيان. يقوم طبيب عظام الأطفال بإجراء تقييم شامل يتضمن:
- الفحص السريري الدقيق: يقوم الطبيب بفحص مرونة القدم، وتحديد ما إذا كان التشوه مرنا وقابلا للتعديل اليدوي، أم أنه تشوه صلب وثابت. يتم أيضا تقييم حركة المفاصل وقوة العضلات.
- التصوير بالأشعة السينية: في العديد من الحالات، خاصة عندما يبدأ الطفل في الوقوف، يطلب الطبيب صورا بالأشعة السينية لتقييم زوايا العظام وتحديد درجة التشوه بدقة.
- الفحوصات الإضافية: في الحالات المرتبطة بمتلازمات عصبية أو عضلية، قد يتم طلب فحوصات أخرى مثل الرنين المغناطيسي أو استشارة أطباء الأعصاب والوراثة.
أنواع تشوهات أصابع القدم وطرق علاجها
رغم أن تشوهات أصابع القدم قد تبدو أحيانا بسيطة من الناحية الوظيفية، إلا أنها غالبا ما تمثل تحديات كبيرة فيما يتعلق بارتداء الأحذية، والمشي، والمظهر الجمالي. يجب أن يوازن التدخل الجراحي بين التحسين الجمالي والحفاظ على قدم أمامية خالية من الألم وقادرة على تحمل الوزن.
تضخم أصابع القدم الخلقي
تضخم أصابع القدم أو العملقة الموضعية هو تضخم خلقي نادر وغير وراثي يصيب أصابع القدم. يرتبط غالبا بتليف شحمي وتضخم في الأنسجة المحيطة بالأعصاب الأخمصية. يمكن أن تكون هذه الحالة ثابتة وتنمو بشكل متناسب مع الطفل، أو تقدمية تنمو بشكل غير متناسب وسريع.
تتضمن دواعي التدخل الجراحي صعوبة ارتداء الأحذية، والتشوه الزاوي التدريجي، والتقرحات المتكررة. تشمل الخيارات الجراحية ما يلي:
* تصغير وتقليل حجم الأنسجة الرخوة: يتم إجراؤه على مراحل لحماية الدورة الدموية للإصبع. يتضمن الاستئصال الدقيق للأنسجة الليفية والدهنية المحيطة بالحزم العصبية الوعائية. من الأخطاء الجراحية الشائعة إجراء تصغير عنيف من الجانبين في مرحلة واحدة، مما يحمل خطرا كبيرا لضعف التروية الدموية وموت الأنسجة.
* إيقاف نمو المشاش: يتم إجراء هذه العملية لوقف النمو الطولي للإصبع بمجرد أن يصل إلى طول إصبع القدم البالغ لأحد الوالدين.
* بتر الشعاع: في الحالات الشديدة والتقدمية حيث يكون الإصبع متضخما بشكل مشوه وغير وظيفي، يوفر البتر الكامل للشعاع النتيجة الأكثر حسما وعملية، مما يسمح بارتداء الأحذية بشكل طبيعي.
انشقاق القدم الخلقي
يُعرف انشقاق القدم أيضا بالقدم المشقوقة، وهو نقص طولي يتميز بغياب الأشعة المركزية للقدم. غالبا ما يورث هذا التشوه بنمط سائد وقد يرتبط بحالات أخرى.
الهدف الأساسي من إعادة البناء الجراحي هو إغلاق الشق، وتوفير سطح واسع لتحمل الوزن، ومنع تباعد مقدمة القدم التدريجي. يتم استخدام سديلة جلدية أو إغلاق تجميلي، وتُقرب عظام المشط المتبقية باستخدام خيوط قوية أو أسلاك معدنية. الوقت الأمثل لإجراء هذه الجراحة هو بين عمر سنة وسنتين، قبل أن تترسخ أنماط المشي لدى الطفل.
تراكب وتجعد أصابع القدم
- تراكب الإصبع الخامس: يتميز بانثناء ظهري وانحراف للداخل ودوران خارجي للإصبع الخامس، حيث يركب غالبا فوق الإصبع الرابع. إذا فشل العلاج التحفظي بالشرائط اللاصقة وعانى الطفل من ألم مع ارتداء الأحذية، يوصى بالتدخل الجراحي مثل عملية باتلر التي تتضمن تحرير الأنسجة وتطويل الأوتار.
- تجعد أصابع القدم: يتضمن عادة انثناء ودوران للداخل في الأصابع الصغرى. معظم هذه الحالات تتحسن تلقائيا. أما في الحالات المستمرة والمسببة للأعراض، فإن إجراء قطع بسيط للوتر المثني المفتوح يعطي نتائج ممتازة.
انحراف مشط القدم للداخل
يعد انحراف مشط القدم للداخل التشوه الخلقي الأكثر شيوعا في القدم، ويتميز بانحراف مقدمة القدم للداخل مقارنة بالقدم الخلفية عند مفصل ليزفرانك.
| وجه المقارنة | انحراف مشط القدم | حنف القدم |
|---|---|---|
| القدم الخلفية (الكعب) | طبيعية أو تميل للخارج قليلا | منحرفة للداخل وللأسفل بقوة |
| مقدمة القدم | منحرفة للداخل | منحرفة للداخل وللأسفل |
| الشفاء التلقائي | يشفى 90% من الحالات تلقائيا | لا يشفى تلقائيا ويحتاج لعلاج فوري |
العلاج التحفظي لانحراف المشط
تتحسن حوالي 90% من الحالات تلقائيا أو باستخدام الجبائر المتسلسلة. يتم تقييم مرونة القدم لتحديد الحاجة إلى الجبائر، والتي غالبا ما تعطي نتائج ممتازة إذا تم البدء بها في الأشهر الأولى من العمر.
التدخل الجراحي لانحراف المشط
الاحتمالية القليلة من الحالات التي تظل صلبة وتستمر بعد سن الرابعة أو الخامسة تتطلب تدخلا جراحيا لمنع حدوث ألم وتشوه دائم في مرحلة البلوغ.
* إجراءات الأنسجة الرخوة: للأطفال الأصغر سنا، يتم تحرير وتر العضلة المبعدة لإبهام القدم لتقليل قوة الشد الداخلية.
* إعادة بناء العظام: للأطفال الأكبر من 5 سنوات ذوي التشوه الصلب، تعتبر عمليات قطع العظام المتعددة في مشط القدم هي المعيار الذهبي. يتم إجراء قطع على شكل قبة في قواعد عظام المشط لتصحيح الانحراف دون تقصير العظام، وتثبت بأسلاك معدنية مؤقتة، تليها فترة من التجبير.
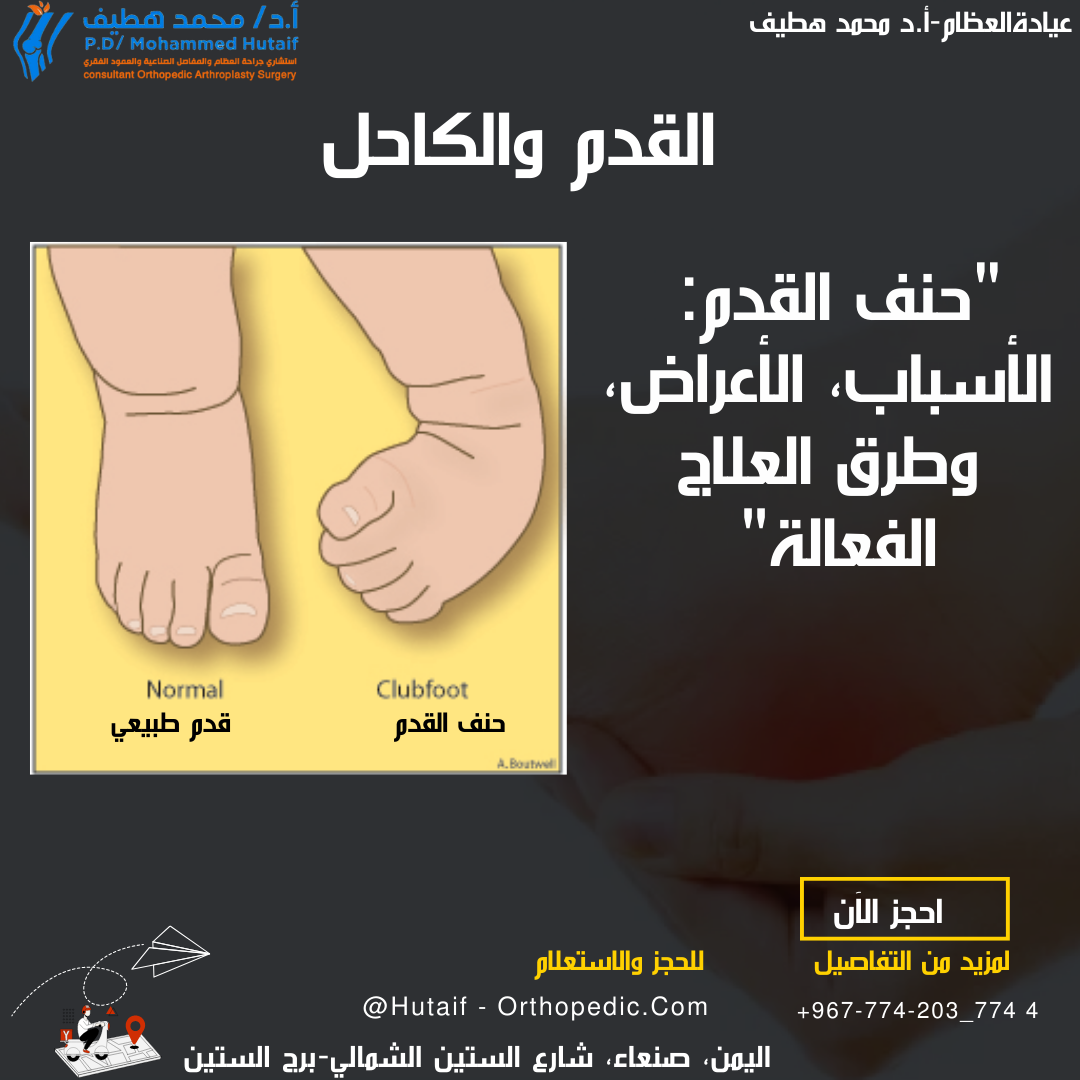
حنف القدم أو القدم الحنفاء
حنف القدم هو تشوه معقد ثلاثي الأبعاد يشمل أربعة مكونات رئيسية مدمجة: التجويف الزائد في منتصف القدم، وانحراف مقدمة القدم للداخل، وانحراف الكعب للداخل، وانحناء الكاحل للأسفل.
طريقة بونستي لعلاج حنف القدم
تعتبر طريقة بونستي المعيار الذهبي المعتمد عالميا للإدارة الأولية لحنف القدم، مع معدلات نجاح تتجاوز 90%. تعتمد هذه الطريقة على المعالجة اليدوية اللطيفة والمتسلسلة تليها جبائر تمتد من أصابع القدم وحتى أعلى الفخذ. يتم تغيير الجبيرة أسبوعيا لتصحيح التشوهات تدريجيا. في المرحلة الأخيرة، يحتاج معظم الأطفال إلى قطع بسيط عن طريق الجلد لوتر أخيل لتصحيح انحناء الكاحل للأسفل.
الجراحة الشاملة لحنف القدم
على الرغم من نجاح طريقة بونستي، يظل التدخل الجراحي ضروريا في حالات حنف القدم المرتبطة بمتلازمات أخرى، أو الحالات المهملة التي تظهر في أطفال أكبر سنا، أو الحالات المنتكسة والمقاومة للجبائر.
عندما يكون تحرير الأنسجة الرخوة مطلوبا، يتم إجراء التحرير الشامل الخلفي الإنسي. يشمل هذا الإجراء:
1. تطويل الأوتار: يتم تطويل وتر أخيل، وأوتار العضلات القابضة للأصابع التي تكون منكمشة بشدة.
2. التحرير الخلفي: يتم فتح كبسولة مفصل الكاحل والمفصل تحت الكاحل وقطع الأربطة المشدودة.
3. التحرير الإنسي: يتم تحرير الأربطة في الجانب الداخلي للقدم للسماح للعظام بالعودة إلى وضعها الطبيعي.
يتم تثبيت المفاصل في وضعها التشريحي الصحيح باستخدام أسلاك معدنية ناعمة مؤقتة. من الضروري جدا تجنب التصحيح المفرط الذي قد يؤدي إلى قدم مسطحة ومؤلمة.
علاج حنف القدم المعقد أو المتكرر
- نقل وتر العضلة الظنبوبية الأمامية: في حالات الانتكاس التي يميل فيها الطفل للمشي على الحافة الخارجية للقدم، يتم نقل هذا الوتر من مكانه الأصلي إلى الجانب الخارجي للقدم لتحويل قوة العضلة إلى رافعة للقدم بدلا من سحبها للداخل.
- الإجراءات العظمية: في الأطفال الأكبر سنا ذوي الانتكاسات الشديدة، قد يتطلب الأمر تقصير العمود الخارجي للقدم وتطويل العمود الداخلي من خلال عمليات قطع العظام.
- طريقة إليزاروف: للحالات المهملة الشديدة والصلبة، يتم استخدام مثبت خارجي دائري لتصحيح التشوه تدريجيا، مما يحمي الأوعية الدموية والأعصاب من التلف الناتج عن التصحيح السريع.
التعافي وبرامج إعادة التأهيل
يعتمد نجاح أي تدخل جراحي لتشوهات القدم الخلقية بشكل كبير على الرعاية الصارمة بعد الجراحة.
- التثبيت بالجبس: بعد الجراحات الكبرى أو قص العظام، يتم تثبيت القدم في جبيرة تمتد لكامل الساق مع ثني الركبة بزاوية 90 درجة لمنع الطفل من خلع الجبيرة وإرخاء العضلات.
- إدارة الأسلاك المعدنية: يتم عادة إزالة الأسلاك المستخدمة لتثبيت المفاصل في العيادة بعد 4 إلى 6 أسابيع من الجراحة.
- التقويم والدعامات: بمجرد الانتهاء من التجبير، يبدأ بروتوكول صارم لارتداء الدعامات. في حالة حنف القدم، يتم ارتداء حذاء طبي متصل بقضيب معدني (جبيرة دينيس براون) لمدة 23 ساعة يوميا لمدة 3 أشهر، يليه ارتداء ليلي حتى سن 4 إلى 5 سنوات لمنع الانتكاس. التزام الوالدين بهذه المرحلة هو العامل الحاسم في نجاح العلاج.
- العلاج الطبيعي: يتم البدء في تدريب المشي، وإعادة التثقيف الحسي الحركي، وتمارين نطاق الحركة النشطة بمجرد التئام العظام والأنسجة الرخوة.
الأسئلة الشائعة
العمر المناسب لبدء علاج حنف القدم
يفضل البدء في علاج حنف القدم بطريقة بونستي في أقرب وقت ممكن بعد الولادة، عادة خلال الأسبوع الأول أو الثاني من حياة الطفل. تكون أربطة وأوتار الطفل في هذه المرحلة مرنة جدا وتستجيب بشكل ممتاز للتعديل اللطيف والجبائر.
مدة ارتداء الجبيرة في طريقة بونستي
تتضمن المرحلة الأولى تغيير الجبيرة أسبوعيا لمدة تتراوح بين 5 إلى 7 أسابيع. بعد ذلك، وربما بعد إجراء قطع بسيط لوتر أخيل، يتم وضع جبيرة نهائية لمدة 3 أسابيع. تليها مرحلة ارتداء الحذاء الطبي المدعم بقضيب معدني.
أهمية الحذاء الطبي بعد الجبائر
الحذاء الطبي (جبيرة دينيس براون) هو خط الدفاع الأول لمنع انتكاس حنف القدم. يجب ارتداؤه لمدة 23 ساعة يوميا في الأشهر الثلاثة الأولى، ثم أثناء النوم فقط حتى يبلغ الطفل 4 أو 5 سنوات. عدم الالتزام بهذه المواعيد يؤدي غالبا إلى عودة التشوه.
الفرق بين انحراف المشط وحنف القدم
انحراف المشط يؤثر فقط على النصف الأمامي من القدم حيث تنحرف الأصابع للداخل، بينما يكون الكعب في وضع طبيعي، وغالبا ما يشفى تلقائيا. أما حنف القدم فهو تشوه يشمل القدم بأكملها (الكعب، منتصف القدم، والأصابع) وتكون القدم موجهة للأسفل وللداخل بشدة، ولا يشفى دون تدخل طبي.
أسباب تضخم أصابع القدم عند الأطفال
تضخم أصابع القدم هو حالة نادرة تحدث بسبب نمو مفرط وغير طبيعي للأنسجة الدهنية والليفية المحيطة بأعصاب الإصبع. هذه الحالة ليست وراثية في الغالب، وتحدث نتيجة طفرات موضعية أثناء التطور الجنيني.
كيفية العناية بجبس الطفل بعد الجراحة
يجب الحفاظ على الجبس جافا ونظيفا في جميع الأوقات. عند الاستحمام، يجب تغطية الجبس بكيس بلاستيكي محكم. يجب على الآباء مراقبة أصابع قدم الطفل للتأكد من أن لونها وردي ودافئة، وفي حال ملاحظة تورم شديد، أو ازرقاق، أو برودة في الأصابع، يجب مراجعة الطبيب فورا.
مدى نجاح العمليات الجراحية لتشوهات القدم
العمليات الجراحية الحديثة لتشوهات القدم تحقق معدلات نجاح عالية جدا، خاصة عندما يتم إجراؤها بواسطة جراح عظام أطفال متخصص وفي الوقت المناسب. الهدف دائما هو الحصول على قدم وظيفية، خالية من الألم، وقادرة على تحمل الوزن والمشي بشكل طبيعي.
تأثير تشوهات القدم على المشي مستقبلا
إذا تم تشخيص وعلاج تشوهات القدم بشكل صحيح ومبكر، فإن الغالبية العظمى من الأطفال يتمكنون من المشي والركض والمشاركة في الأنشطة الرياضية بشكل طبيعي تماما باستخدام أحذية عادية دون أي إعاقة.
خيارات علاج انتكاس حنف القدم
في حال انتكاس حنف القدم، يعتمد العلاج على شدة الانتكاس وعمر الطفل. قد يشمل العلاج إعادة تطبيق سلسلة من جبائر بونستي، أو التدخل الجراحي مثل نقل وتر العضلة الظنبوبية الأمامية لتحسين توازن العضلات ومنع القدم من الانحراف للداخل أثناء المشي.
كيفية التعامل مع تجعد أصابع القدم البسيط
التجعد البسيط في أصابع القدم الصغرى غالبا لا يسبب ألما ويتحسن من تلقاء نفسه مع نمو الطفل وبدئه في المشي. ينصح بارتداء أحذية واسعة ومريحة من الأمام. إذا استمر التجعد وتسبب في ألم أو تقرحات عند ارتداء الأحذية، يمكن اللجوء لتدخل جراحي بسيط لتحرير الوتر.
===
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك