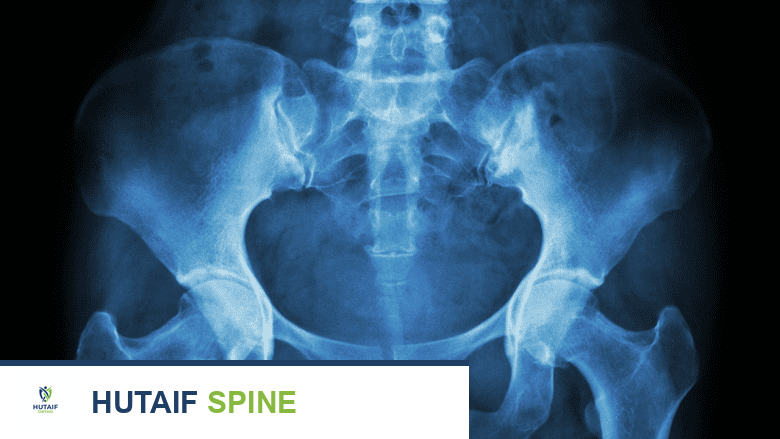
الفحص والتشخيص الشامل لالتهاب الفقار اللاصق المحوري: دليلك الكامل مع الأستاذ الدكتور محمد هطيف

الخلاصة الطبية السريعة: التهاب الفقار اللاصق المحوري (axSpA) هو مرض التهابي مزمن يصيب العمود الفقري والمفاصل العجزية الحرقفية. يعتمد تشخيصه على تقييم الأعراض والفحص البدني والفحوصات المخبرية والتصويرية. يشمل العلاج الأدوية والعلاج الطبيعي وتغيير نمط الحياة، ويهدف إلى تخفيف الألم والالتهاب وتحسين الوظيفة.
مقدمة: فهم التهاب الفقار اللاصق المحوري
التهاب الفقار اللاصق المحوري (Axial Spondyloarthritis - axSpA) هو حالة التهابية مزمنة تؤثر بشكل أساسي على العمود الفقري والمفاصل العجزية الحرقفية (المفاصل التي تربط العمود الفقري بالحوض). يمكن أن يؤثر أيضاً على مفاصل أخرى وأربطة وأوتار وحتى أعضاء داخلية في بعض الحالات. يُعد هذا المرض جزءاً من مجموعة أوسع من الأمراض تُعرف باسم "التهابات الفقار"، والتي تشمل أيضاً التهاب المفاصل الصدفي والتهاب المفاصل التفاعلي.
يُصنف التهاب الفقار اللاصق المحوري إلى نوعين رئيسيين:
1.
التهاب الفقار اللاصق (Ankylosing Spondylitis - AS):
وهو النوع الذي تظهر فيه التغيرات الهيكلية والأضرار في العمود الفقري والمفاصل العجزية الحرقفية بشكل واضح في صور الأشعة السينية.
2.
التهاب الفقار اللاصق المحوري غير الإشعاعي (Non-radiographic axial spondyloarthritis - nr-axSpA):
وفيه يعاني المريض من نفس الأعراض ولكن لا تظهر أي علامات واضحة للتلف الهيكلي في صور الأشعة السينية التقليدية، مما يجعل تشخيصه أكثر صعوبة ويتطلب فحوصات تصويرية أكثر دقة مثل الرنين المغناطيسي.
يُعد التشخيص المبكر والعلاج الفعال أمراً بالغ الأهمية لإدارة هذا المرض، حيث يمكن أن يساعد في تخفيف الألم والالتهاب ومنع تطور التلف الهيكلي والحفاظ على جودة حياة المريض. في صنعاء، يُعتبر الأستاذ الدكتور محمد هطيف أحد أبرز الكفاءات في تشخيص وعلاج حالات التهاب الفقار اللاصق المحوري، مقدماً رعاية طبية متكاملة تعتمد على أحدث البروتوكولات العالمية والخبرة السريرية الواسعة.

التشريح: المناطق المستهدفة بالتهاب الفقار اللاصق المحوري
لفهم التهاب الفقار اللاصق المحوري، من الضروري معرفة الأجزاء الرئيسية من الجسم التي يتأثر بها. يستهدف هذا المرض بشكل أساسي الهياكل العظمية والمفصلية في العمود الفقري والحوض:
العمود الفقري
يتكون العمود الفقري من سلسلة من العظام تسمى الفقرات، مفصولة بأقراص مرنة تعمل كوسائد. يمتد العمود الفقري من قاعدة الجمجمة إلى الحوض، ويوفر الدعم الهيكلي للجسم ويحمي الحبل الشوكي. في التهاب الفقار اللاصق المحوري، يمكن أن يحدث التهاب في المفاصل الفقرية، مما يؤدي إلى الألم والتصلب. مع مرور الوقت، يمكن أن يؤدي الالتهاب المزمن إلى تكون عظم جديد، مما يسبب التحام الفقرات وتصلب العمود الفقري، وهي حالة تعرف باسم "عمود الخيزران" (bamboo spine) في الحالات المتقدمة من التهاب الفقار اللاصق.
المفاصل العجزية الحرقفية
تُعد المفاصل العجزية الحرقفية (Sacroiliac joints - SI joints) نقطة الالتقاء بين عظم العجز (الجزء السفلي من العمود الفقري) وعظم الحرقفة (الجزء الأكبر من الحوض). هذه المفاصل حيوية في نقل الوزن بين الجزء العلوي والسفلي من الجسم. يُعد التهاب هذه المفاصل، المعروف باسم التهاب المفاصل العجزية الحرقفية (sacroiliitis)، السمة المميزة لالتهاب الفقار اللاصق المحوري وغالباً ما يكون أول مكان يظهر فيه الالتهاب والتلف.
المرفقات الوترية والأربطة (Entheses)
بالإضافة إلى المفاصل، يمكن أن يؤثر التهاب الفقار اللاصق المحوري أيضاً على المرفقات الوترية والأربطة (Entheses)، وهي المناطق التي تلتصق فيها الأوتار والأربطة بالعظم. يمكن أن يحدث الالتهاب في هذه المناطق، مما يسبب ألماً وتورماً. تشمل المواقع الشائعة للمرفقات الوترية المتأثرة كعب القدم (التهاب اللفافة الأخمصية أو التهاب وتر أخيل)، والأضلاع، وأعلى الوركين.
المفاصل الطرفية
على الرغم من أن المرض يُصنف على أنه "محوري" (يؤثر على المحور المركزي للجسم)، إلا أنه يمكن أن يؤثر أيضاً على المفاصل الطرفية (Peripheral joints) مثل مفاصل الورك والكتف والركبة والكاحل. يمكن أن يسبب هذا التهاباً وألماً في هذه المفاصل، مما يزيد من تعقيد الأعراض وتأثيرها على حركة المريض.
الأسباب وعوامل الخطر لالتهاب الفقار اللاصق المحوري
التهاب الفقار اللاصق المحوري هو مرض مناعي ذاتي، مما يعني أن الجهاز المناعي للجسم يهاجم عن طريق الخطأ الأنسجة السليمة. ومع ذلك، فإن السبب الدقيق وراء هذا الخلل المناعي لا يزال غير مفهوم تماماً، ويُعتقد أنه ناتج عن مزيج من العوامل الوراثية والبيئية.
العوامل الوراثية
يُعد العامل الوراثي الأبرز المرتبط بالتهاب الفقار اللاصق المحوري هو وجود جين HLA-B27 . يُوجد هذا الجين لدى حوالي 90% من الأشخاص المصابين بالتهاب الفقار اللاصق، ولكنه ليس عاملاً حتمياً للإصابة بالمرض. فكثير من الأشخاص الذين يحملون جين HLA-B27 لا يصابون بالمرض أبداً، بينما قد يصاب به بعض الأشخاص الذين لا يحملون هذا الجين. هذا يشير إلى أن الجين يزيد من الاستعداد الوراثي للإصابة بالمرض، ولكن عوامل أخرى تلعب دوراً في تحفيز ظهوره.
بالإضافة إلى HLA-B27، هناك جينات أخرى يُعتقد أنها تزيد من خطر الإصابة بالمرض، مما يشير إلى وجود أساس وراثي متعدد الجينات.
العوامل البيئية
بينما تلعب الوراثة دوراً مهماً، يُعتقد أن العوامل البيئية قد تساهم في تحفيز ظهور المرض لدى الأفراد المعرضين وراثياً. تشمل هذه العوامل:
- الالتهابات البكتيرية: تُشير بعض الأبحاث إلى أن بعض أنواع العدوى البكتيرية (خاصة في الجهاز الهضمي أو البولي التناسلي) قد تحفز استجابة مناعية تؤدي إلى تطور التهاب الفقار اللاصق المحوري لدى الأشخاص المعرضين وراثياً.
- التدخين: يُعد التدخين عاملاً بيئياً معروفاً يزيد من خطر الإصابة بالتهاب الفقار اللاصق المحوري ويجعل المرض أكثر شدة ويقلل من استجابة العلاج.
- التعرض لبعض السموم: على الرغم من أن الأدلة ليست قاطعة، إلا أن بعض الدراسات تشير إلى أن التعرض لبعض السموم البيئية قد يلعب دوراً.
عوامل الخطر الأخرى
- العمر: يبدأ المرض عادة في الظهور في أواخر مرحلة المراهقة أو مرحلة الشباب المبكرة، عادة قبل سن 45 عاماً.
- الجنس: كان يُعتقد سابقاً أن المرض أكثر شيوعاً لدى الرجال، ولكن الأبحاث الحديثة أظهرت أن النساء قد يتأثرن بنفس القدر، على الرغم من أن الأعراض قد تكون مختلفة وأقل حدة في بعض الأحيان، مما يؤخر التشخيص لديهن.
- التاريخ العائلي: وجود قريب من الدرجة الأولى (والد، أخ، طفل) مصاب بالتهاب الفقار اللاصق المحوري يزيد من خطر الإصابة بالمرض.
فهم هذه العوامل يساعد الأستاذ الدكتور محمد هطيف في تقييم المخاطر وتوجيه الفحوصات التشخيصية بشكل أكثر فعالية.
الأعراض: كيف يظهر التهاب الفقار اللاصق المحوري
تتطور أعراض التهاب الفقار اللاصق المحوري تدريجياً على مدى أسابيع أو شهور، وقد تختلف شدتها ونوعها من شخص لآخر. من المهم التعرف على هذه الأعراض مبكراً لطلب العناية الطبية المناسبة.
الأعراض الرئيسية (العمود الفقري والمفاصل المحورية)
-
آلام الظهر الالتهابية:
هذه هي السمة الأكثر شيوعاً. تتميز بأنها:
- تتطور تدريجياً.
- تزداد سوءاً في الراحة، خاصة في الليل أو في الصباح الباكر.
- تتحسن مع الحركة أو النشاط البدني.
- تستمر لأكثر من ثلاثة أشهر.
- غالباً ما تكون مصحوبة بتصلب صباحي شديد في الظهر يستمر لأكثر من 30 دقيقة.
- يمكن أن توقظ المريض من النوم.
- تتناوب بين جانبي الجسم (ألم في جانب واحد ثم ينتقل إلى الجانب الآخر).
- تصلب العمود الفقري: يشعر المريض بتيبس في الظهر، خاصة بعد فترات طويلة من عدم الحركة، ويتحسن مع النشاط.
- الألم في الأرداف أو الوركين: يمكن أن ينتشر الألم من أسفل الظهر إلى الأرداف أو الجزء الخلفي من الفخذين، بسبب التهاب المفاصل العجزية الحرقفية.
- انخفاض مرونة العمود الفقري: مع تقدم المرض، قد يلاحظ المريض صعوبة في الانحناء أو تدوير الجذع، مما يؤثر على نطاق الحركة.
الأعراض الطرفية (المفاصل والأوتار)
-
التهاب المرفقات الوترية (Enthesitis):
ألم وتورم في المناطق التي تلتصق فيها الأوتار والأربطة بالعظم. المواقع الشائعة تشمل:
- الكعب: ألم في مؤخرة الكعب (التهاب وتر أخيل) أو أسفل الكعب (التهاب اللفافة الأخمصية).
- القفص الصدري: ألم عند التنفس العميق أو السعال، بسبب التهاب المفاصل بين الأضلاع وعظم القص.
- الوركين والكتفين: ألم وتقييد في الحركة في هذه المفاصل الكبيرة.
- التهاب المفاصل الطرفية (Peripheral Arthritis): التهاب في مفاصل الذراعين أو الساقين (مثل الركبتين، الكاحلين، مفاصل الأصابع).
- التهاب الأصابع/الأصابع القدمية (Dactylitis): تورم مؤلم في إصبع كامل من اليد أو القدم، مما يعطيه مظهراً يشبه "السجق".
الأعراض الجهازية (غير المفصلية)
- التعب الشديد: يُعد التعب المزمن أحد الأعراض الشائعة والمُنهِكة، حتى في غياب الألم الشديد.
- التهاب القزحية (Uveitis/Iritis): التهاب في الجزء الأمامي من العين، يسبب ألماً في العين، احمراراً، حساسية للضوء، وتشوشاً في الرؤية. يمكن أن يكون هذا أول عرض يظهر لدى بعض المرضى.
- مشاكل الجهاز الهضمي: بعض المرضى قد يعانون من أعراض التهاب الأمعاء، مثل آلام البطن والإسهال، حتى لو لم يتم تشخيصهم بمرض التهاب الأمعاء (مثل مرض كرون أو التهاب القولون التقرحي).
- مشاكل القلب والرئة: في حالات نادرة ومتقدمة، يمكن أن يؤثر المرض على صمامات القلب أو يسبب تليفاً في الجزء العلوي من الرئتين.
يُعد التشخيص الدقيق لهذه الأعراض أمراً بالغ الأهمية، وهنا تبرز خبرة الأستاذ الدكتور محمد هطيف في تمييز التهاب الفقار اللاصق المحوري عن غيره من حالات آلام الظهر.
التشخيص: رحلة الكشف عن التهاب الفقار اللاصق المحوري
يُعد تشخيص التهاب الفقار اللاصق المحوري تحدياً، حيث لا يوجد اختبار واحد يمكنه تأكيد الإصابة بالمرض. بدلاً من ذلك، يعتمد التشخيص على مجموعة شاملة من العوامل، بما في ذلك الأعراض، الفحص البدني، نتائج الفحوصات المخبرية والتصويرية، والخبرة السريرية للطبيب. يقوم الأستاذ الدكتور محمد هطيف باتباع نهج منهجي لضمان دقة التشخيص.
الفحص السريري والتاريخ المرضي
يبدأ التشخيص بمقابلة مفصلة مع المريض لجمع التاريخ المرضي، بما في ذلك:
*
وصف الأعراض:
متى بدأت، شدتها، العوامل التي تزيدها أو تخففها، نمط الألم (التهابي أم ميكانيكي).
*
التاريخ العائلي:
وجود حالات مماثلة في العائلة.
*
الأعراض الجهازية:
مثل التهاب العين، مشاكل الأمعاء، التعب.
يتبع ذلك فحص بدني شامل لتقييم:
*
مرونة العمود الفقري:
قدرة المريض على الانحناء والتدوير.
*
نقاط الألم:
تحديد مناطق الألم عند الضغط، خاصة في المفاصل العجزية الحرقفية والعمود الفقري.
*
التهاب المفاصل الطرفية أو المرفقات الوترية:
فحص المفاصل والأوتار الأخرى.
*
تقييم المشي والوقفة:
ملاحظة أي تشوهات أو قيود في الحركة.
الفحوصات المخبرية (تحاليل الدم)
تُستخدم تحاليل الدم للكشف عن علامات الالتهاب في الجسم، ولكنها ليست خاصة بالتهاب الفقار اللاصق المحوري وقد تشير إلى حالات التهابية أخرى. ومع ذلك، تُعد جزءاً أساسياً من الصورة التشخيصية الشاملة.
- معدل ترسيب كرات الدم الحمراء (ESR أو سرعة الترسيب): يقيس هذا الاختبار مدى سرعة ترسب خلايا الدم الحمراء في أنبوب الاختبار. يشير ارتفاع معدل الترسيب إلى وجود التهاب في الجسم.
- البروتين التفاعلي C (CRP): يقيس هذا الاختبار مستويات بروتين CRP، الذي ينتجه الكبد استجابة للالتهاب. غالباً ما تكون مستويات CRP مرتفعة في حالات التهاب الفقار اللاصق المحوري وغيرها من أشكال التهاب المفاصل الالتهابي.
- لزوجة البلازما (PV): يقيس هذا الاختبار لزوجة الدم، والتي تتأثر بالبروتينات المنتجة استجابة للالتهاب. قد تشير النتيجة الإيجابية إلى التهاب الفقار اللاصق المحوري أو شكل آخر من التهاب المفاصل الالتهابي.
- اختبار HLA-B27: لا يقيس هذا الاختبار الالتهاب، بل يحدد وجود مستضدات كريات الدم البيضاء البشرية (HLAs)، وهي جزيئات على أسطح خلايا الجسم تلعب دوراً مهماً في الاستجابة المناعية. على الرغم من أن حوالي 90% من المصابين بالتهاب الفقار اللاصق المحوري يحملون جين HLA-B27، إلا أن وجوده لا يؤكد التشخيص، وعدم وجوده لا ينفيه تماماً. ومع ذلك، فهو أداة تشخيصية مهمة، خاصة في سياق الأعراض المميزة.
صورة توضيحية: فحوصات الدم هي جزء أساسي من تقييم الالتهاب في الجسم.
الفحوصات التصويرية
تلعب الفحوصات التصويرية دوراً حاسماً في تشخيص التهاب الفقار اللاصق المحوري، حيث يمكنها الكشف عن التغيرات الهيكلية والالتهابات في العمود الفقري والمفاصل.
- الأشعة السينية (X-ray): تُستخدم الأشعة السينية للعمود الفقري والحوض للكشف عن تلف العظام المميز لالتهاب الفقار اللاصق (النوع الإشعاعي). يمكن أن تظهر علامات مثل التهاب المفاصل العجزية الحرقفية (التهاب المفاصل بين العجز والحرقفة) أو التحام الفقرات. ومع ذلك، في التهاب الفقار اللاصق المحوري غير الإشعاعي (nr-axSpA)، لا تظهر الأشعة السينية تلفاً على الرغم من وجود الأعراض، مما يجعل التشخيص أكثر صعوبة ويتطلب فحوصات أخرى.
- الموجات فوق الصوتية (Ultrasound): يمكن أن تكون الموجات فوق الصوتية مفيدة في تشخيص التهاب الفقار اللاصق المحوري من خلال إظهار الالتهاب المميز في المرفقات الوترية والأربطة (المناطق التي تلتصق فيها الأوتار والأربطة بالعظم).
- التصوير بالرنين المغناطيسي (MRI): يُعد التصوير بالرنين المغناطيسي أداة قوية جداً لتشخيص التهاب الفقار اللاصق المحوري، خاصة في المراحل المبكرة من المرض أو في حالات التهاب الفقار اللاصق المحوري غير الإشعاعي. يمكن للرنين المغناطيسي الكشف عن الالتهاب النشط (الوذمة العظمية) والتآكلات الصغيرة المرتبطة بالالتهاب في المفاصل العجزية الحرقفية والعمود الفقري، حتى قبل أن تظهر التغيرات على الأشعة السينية.
- التصوير المقطعي المحوسب (CT Scan): يجمع التصوير المقطعي المحوسب سلسلة من صور الأشعة السينية لإنشاء صور مقطعية لأجزاء الجسم. يمكن أن يكون فعالاً في رؤية التهاب المفاصل العجزية الحرقفية، وهو علامة على التهاب الفقار اللاصق المحوري. ومع ذلك، بسبب التعرض للإشعاع، قد يفضل الطبيب خيارات تصوير أخرى أولاً.
صورة توضيحية: التهاب الفقار اللاصق المحوري يؤثر بشكل رئيسي على العمود الفقري والمفاصل العجزية الحرقفية.
معايير التشخيص
يعتمد الأطباء، بما فيهم الأستاذ الدكتور محمد هطيف ، على مجموعة من المعايير التشخيصية (مثل معايير ASAS) التي تجمع بين الأعراض السريرية ونتائج الفحوصات التصويرية ووجود جين HLA-B27 لتأكيد التشخيص. يُعد التشخيص الدقيق والمبكر حجر الزاوية في إدارة المرض بفعالية ومنع تقدمه.
العلاج: إدارة التهاب الفقار اللاصق المحوري
يهدف علاج التهاب الفقار اللاصق المحوري إلى تخفيف الألم والتصلب، تقليل الالتهاب، منع أو إبطاء تطور التلف الهيكلي، وتحسين الوظيفة البدنية ونوعية حياة المريض. يضع الأستاذ الدكتور محمد هطيف خطة علاجية فردية لكل مريض، مع الأخذ في الاعتبار شدة المرض، الأعراض السائدة، والاستجابة للعلاجات المختلفة.
العلاج الدوائي
تُعد الأدوية حجر الزاوية في إدارة التهاب الفقار اللاصق المحوري.
- مضادات الالتهاب غير الستيرويدية (NSAIDs): تُعد هذه الأدوية، مثل الإيبوبروفين والنابروكسين، خط الدفاع الأول لمعظم المرضى. تساعد في تخفيف الألم والتصلب والالتهاب. يجب استخدامها تحت إشراف طبي بسبب الآثار الجانبية المحتملة على الجهاز الهضمي والكلى والقلب.
-
مضادات الروماتيزم المعدلة لسير المرض (DMARDs) التقليدية:
- السلفاسالازين (Sulfasalazine): قد يكون فعالاً في علاج التهاب المفاصل الطرفية (في الذراعين والساقين) لدى بعض المرضى، لكنه أقل فعالية للالتهاب المحوري.
- الميثوتريكسات (Methotrexate): يستخدم أيضاً لالتهاب المفاصل الطرفية، ولكنه لا يُظهر فعالية كبيرة في علاج التهاب العمود الفقري.
-
العلاجات البيولوجية:
تُعد هذه الأدوية ثورة في علاج التهاب الفقار اللاصق المحوري، خاصة للحالات التي لا تستجيب لمضادات الالتهاب غير الستيرويدية. تعمل عن طريق استهداف جزيئات محددة في الجهاز المناعي تسبب الالتهاب.
- مثبطات عامل نخر الورم ألفا (TNF-alpha inhibitors): مثل إنفليكسيماب (Infliximab)، إيتانيرسيبت (Etanercept)، أداليموماب (Adalimumab)، سيرتوليزوماب بيغول (Certolizumab pegol)، وجوليموماب (Golimumab). تُعد فعالة جداً في تقليل الألم والتصلب والالتهاب، وقد تبطئ تطور التلف الهيكلي.
- مثبطات إنترلوكين 17 (IL-17 inhibitors): مثل سيكوكينوماب (Secukinumab) وإيكسيكيزوماب (Ixekizumab). تُظهر فعالية مماثلة لمثبطات TNF-alpha في علاج التهاب الفقار اللاصق المحوري.
- الكورتيكوستيرويدات: يمكن استخدام حقن الكورتيكوستيرويدات الموضعية (في المفصل أو حول الوتر الملتهب) لتخفيف الألم والالتهاب بشكل مؤقت. لا يُنصح عادة باستخدام الكورتيكوستيرويدات الجهازية (عن طريق الفم) لفترات طويلة بسبب آثارها الجانبية.
العلاج غير الدوائي
يُعد العلاج غير الدوائي جزءاً لا يتجزأ من خطة العلاج الشاملة.
-
العلاج الطبيعي والتمارين الرياضية:
- التمارين المنتظمة: تساعد في الحفاظ على مرونة العمود الفقري والمفاصل، تقوية العضلات الداعمة، وتحسين الوضعية.
- تمارين الإطالة والتنفس العميق: مهمة للحفاظ على مرونة القفص الصدري ومنع تقييد التنفس.
- الوضعية الصحيحة: تعليم المريض كيفية الحفاظ على وضعية جيدة أثناء الجلوس والوقوف والنوم.
- العلاج المائي: قد يكون مفيداً لتقليل الضغط على المفاصل أثناء التمرين.
-
تغيير نمط الحياة:
- الإقلاع عن التدخين: يُعد التدخين عاملاً يزيد من شدة المرض ويقلل من استجابة العلاج.
- الحفاظ على وزن صحي: يقلل من الضغط على المفاصل.
- النظام الغذائي الصحي: على الرغم من عدم وجود نظام غذائي محدد لعلاج المرض، إلا أن النظام الغذائي المتوازن الغني بمضادات الأكسدة يمكن أن يدعم الصحة العامة.
- إدارة التوتر: يمكن أن يؤدي التوتر إلى تفاقم الأعراض، لذا فإن تقنيات الاسترخاء مفيدة.
- العلاج المهني: قد يساعد في تكييف بيئة العمل والمنزل لتسهيل المهام اليومية.
التدخلات الجراحية
نادراً ما تكون الجراحة ضرورية في التهاب الفقار اللاصق المحوري. قد تُستخدم في حالات قليلة جداً:
*
استبدال المفاصل:
في حالة تلف مفصل الورك أو الركبة بشكل كبير.
*
جراحة العمود الفقري:
في حالات نادرة جداً حيث يؤدي الانحناء الشديد في العمود الفقري إلى مشاكل خطيرة في الرؤية أو الجهاز العصبي.
متابعة المرض
تُعد المتابعة المنتظمة مع الأستاذ الدكتور محمد هطيف ضرورية لتقييم فعالية العلاج، تعديل الأدوية حسب الحاجة، ومراقبة تطور المرض. يستخدم الدكتور هطيف الفحوصات المخبرية والتصويرية بالإضافة إلى تقييم الأعراض لضمان أفضل النتائج للمريض.
صورة توضيحية: فحوصات الدم والسوائل والأنسجة تساعد الأطباء في تشخيص ومراقبة التهاب المفاصل.
التعافي والعيش مع التهاب الفقار اللاصق المحوري
التعافي من التهاب الفقار اللاصق المحوري ليس بمعناه الشفاء التام، بل هو عملية مستمرة لإدارة الأعراض، الحفاظ على الوظيفة، وتحسين جودة الحياة. يتطلب العيش مع هذا المرض نهجاً شاملاً يجمع بين الرعاية الطبية المستمرة، الالتزام بالعلاج، وتغيير نمط الحياة، والدعم النفسي.
المراقبة الدورية للمرض
تُعد المتابعة المنتظمة مع طبيبك، بالإضافة إلى تقييمك الخاص للأعراض والوظائف، مؤشرات مهمة لتقدم التهاب الفقار اللاصق المحوري، ونشاط المرض، والاستجابة للعلاج. قد يطلب منك طبيبك إكمال واحد أو أكثر من الاستبيانات لقياس مستويات الألم والتعب، وتصلب العمود الفقري، ومستوى الصعوبة في أداء الأنشطة اليومية، وعوامل أخرى.
بالتزامن مع هذه التقييمات، قد يطلب طبيبك بعض الفحوصات نفسها المستخدمة لتشخيص التهاب الفقار اللاصق المحوري لمراقبة الالتهاب على مدار المرض، بما في ذلك:
* معدل ترسيب كرات الدم الحمراء (ESR أو سرعة الترسيب)
* البروتين التفاعلي C (CRP)
* لزوجة البلازما (PV)
وبالمثل، قد يستخدم طبيبك فحوصات التصوير لمراقبة التلف الناتج عن المرض أو للعثور على أدلة متطورة قد تؤكد تشخيص التهاب الفقار اللاصق المحوري. قد تكون هذه الفحوصات، والتي تشمل ما يلي، هي نفسها المستخدمة لإجراء التشخيص:
* الأشعة السينية (X-ray)
* الموجات فوق الصوتية (Ultrasound)
* التصوير بالرنين المغناطيسي (MRI)
* التصوير المقطعي المحوسب (CT)
استراتيجيات الإدارة الذاتية
- الالتزام بالعلاج: تناول الأدوية الموصوفة بانتظام ولا تتوقف عنها دون استشارة طبيبك.
- النشاط البدني: استمر في ممارسة التمارين الرياضية الموصى بها من قبل أخصائي العلاج الطبيعي. حتى في أيام الألم، قد تساعد التمارين الخفيفة في تخفيف التصلب.
- الحفاظ على وضعية جيدة: كن واعياً لوضعيتك أثناء الجلوس والوقوف والنوم لمنع تفاقم الانحناءات في العمود الفقري.
- إدارة الألم: استخدم الكمادات الساخنة أو الباردة، والتدليك، وتقنيات الاسترخاء للمساعدة في إدارة الألم.
- التغذية الصحية: اتبع نظاماً غذائياً متوازناً. بعض المرضى يجدون أن تقليل الأطعمة المصنعة أو السكريات يساعدهم، ولكن يجب مناقشة أي تغييرات كبيرة في النظام الغذائي مع الطبيب.
- النوم الجيد: حاول الحصول على قسط كافٍ من النوم الجيد، حيث يمكن أن يؤثر التعب بشكل كبير على جودة الحياة.
- الدعم النفسي: يمكن أن يؤثر العيش مع مرض مزمن على الصحة العقلية. لا تتردد في طلب الدعم من الأصدقاء، العائلة، مجموعات الدعم، أو استشاري نفسي.
دور الأستاذ الدكتور محمد هطيف في رحلة التعافي
يُعد الأستاذ الدكتور محمد هطيف شريكك الأساسي في رحلة إدارة التهاب الفقار اللاصق المحوري. بخبرته الواسعة، يضمن الدكتور هطيف أنك تتلقى أحدث وأفضل خيارات العلاج المتاحة، مع مراعاة حالتك الفردية. يقدم الدكتور هطيف إرشادات شاملة حول كيفية إدارة المرض في حياتك اليومية، ويتابع تقدمك عن كثب لضمان تحقيق أفضل النتائج الممكنة.
إن
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك