الدليل الشامل لعلاج آثار شلل الأطفال جراحيا وتقويميا
الخلاصة الطبية
شلل الأطفال هو مرض فيروسي يؤثر على الجهاز العصبي ويسبب ضعفا في العضلات. يتركز علاج آثار شلل الأطفال في المرحلة المزمنة على التدخلات الجراحية التقويمية مثل نقل الأوتار وتثبيت المفاصل، بالإضافة إلى العلاج الطبيعي والأجهزة المساعدة، بهدف استعادة القدرة الحركية وتحسين استقلالية المريض.
الخلاصة الطبية السريعة: شلل الأطفال هو مرض فيروسي يؤثر على الجهاز العصبي ويسبب ضعفا في العضلات. يتركز علاج آثار شلل الأطفال في المرحلة المزمنة على التدخلات الجراحية التقويمية مثل نقل الأوتار وتثبيت المفاصل، بالإضافة إلى العلاج الطبيعي والأجهزة المساعدة، بهدف استعادة القدرة الحركية وتحسين استقلالية المريض.
مقدمة عن مرض شلل الأطفال في جراحة العظام
يعد شلل الأطفال الأمامي الحاد مرضا فيروسيا شديد العدوى يسببه أحد الأنماط الثلاثة لفيروس شلل الأطفال، والذي ينتمي إلى عائلة الفيروسات المعوية. السمة المميزة والأساسية لهذا المرض هي انجذابه العميق للجهاز العصبي المركزي، حيث يستهدف تحديدا خلايا القرن الأمامي في الحبل الشوكي وبعض النوى الحركية في جذع الدماغ.
على الرغم من أن الجهود العالمية للقضاء على المرض، والتي قادتها منظمة الصحة العالمية، قد أدت إلى انخفاض كبير في معدلات الإصابة به، إلا أن أطباء وجراحي العظام يجب أن يظلوا على دراية تامة بكيفية التعامل مع آثاره ومضاعفاته. لا تزال هناك بؤر متوطنة في بعض الدول النامية، كما أن الإدارة التقويمية والجراحية للناجين البالغين الذين يعانون من متلازمة ما بعد شلل الأطفال أو التشوهات الشللية المزمنة تظل جزءا حيويا وأساسيا من جراحة العظام الترميمية. نحن ندرك تماما التحديات اليومية التي يواجهها المرضى، ونهدف من خلال هذا الدليل إلى تقديم صورة واضحة وشاملة عن الخيارات العلاجية المتاحة لاستعادة الوظيفة الحركية وتحسين جودة الحياة.

آلية حدوث الشلل وتأثيره على العضلات
لفهم كيفية علاج آثار شلل الأطفال، يجب أولا فهم ما يفعله الفيروس داخل الجسم. بمجرد دخول الفيروس إلى الجهاز العصبي المركزي، فإنه يهاجم بشكل حاد الخلايا العصبية الحركية (خلايا ألفا) الموجودة في خلايا العقدة بالقرن الأمامي للحبل الشوكي، مع ميل واضح لإصابة التوسعات العنقية والقطنية. تتراوح فترة الحضانة عادة من 6 إلى 20 يوما.
يحدث تدمير الخلايا الحركية من خلال التكاثر الفيروسي المباشر، والمنتجات الثانوية السامة، والنخر الإقفاري الثانوي الناتج عن الوذمة الدبقية المحيطة والنزيف. في غضون 72 ساعة من موت الخلية، ينتشر التنكس على طول الألياف العصبية المصابة. تقوم الخلايا البلعمية بتنظيف الحطام الميت، وعلى مدى الأشهر التالية، يتم استبدال الخلايا الحركية المدمرة بنسيج ندبي كثيف.
عتبة الضعف السريري
تتناسب شدة الشلل الرخو غير المتماثل الناتج بشكل مباشر مع العدد المطلق للوحدات الحركية المفقودة. وفقا للدراسات الطبوغرافية المرجعية، فإن الضعف السريري في مجموعة عضلية معينة لا يصبح ملحوظا أو قابلا للاكتشاف إلا عندما يتم تدمير أكثر من 60% من خلايا القرن الأمامي المغذية لها بشكل لا رجعة فيه.
يحدث الشلل في الأطراف السفلية بضعف معدل حدوثه في الأطراف العلوية. وتشمل العضلات الأكثر عرضة للإصابة ما يلي:
| المنطقة المصابة | العضلات الأكثر تأثرا |
|---|---|
| الطرف السفلي | العضلة الرباعية الفخذية، العضلة الألوية الوسطى والكبرى، العضلة الظنبوبية الأمامية، أوتار الركبة الإنسية، وعضلات ثني الورك. |
| الطرف العلوي | العضلة الدالية، العضلة الثلاثية الرؤوس العضدية، والعضلة الصدرية الكبرى. |
يعتمد احتمال التعافي كليا على بقاء خلايا القرن الأمامي التي تضررت ولم تدمر بالكامل، والنمو الجانبي اللاحق للمحاور العصبية الناجية. تحدث الغالبية العظمى من التعافي العصبي خلال الشهر الأول، وتستقر بحلول الشهر السادس. العضلة التي تظل مشلولة تماما عند 6 أشهر لن تتعافى تلقائيا.
الأسباب وعوامل الخطر المرتبطة بشلل الأطفال
يحدث الغزو الأولي للفيروس عبر الجهاز التنفسي العلوي (البلعوم الفموي) والجهاز الهضمي، ثم ينتشر لاحقا إلى الجهاز العصبي المركزي عبر مجرى الدم. كان إدخال لقاح شلل الأطفال المعطل (سولك) ولقاح شلل الأطفال الفموي الحي (سابين) بمثابة ثورة في المشهد الوبائي.
عدم تلقي التطعيم هو عامل الخطر الأساسي والوحيد للإصابة بالمرض. في الدول المتقدمة حيث توقف انتشار الفيروس البري، يعد الاستخدام الحصري للقاح المعطل هو المعيار الذهبي للحفاظ على المناعة الجهازية وتجنب أي مخاطر نادرة مرتبطة باللقاح الفموي.
الأعراض والمراحل السريرية للمرض
ينقسم المسار السريري لشلل الأطفال إلى ثلاث مراحل متميزة، تملي كل منها نهجا تقويميا محددا للتعامل مع المريض.
المرحلة الحادة
تستمر هذه المرحلة من 7 إلى 10 أيام، وتتميز بوجود الفيروس في الدم بشكل جهازي، والتهاب الدماغ والنخاع الشوكي، وبداية الشلل واسع النطاق. تشمل الأعراض فرط الإحساس، ألما شديدا في العضلات، تصلبا في الرقبة، وفقدانا غير متماثل لردود الفعل الوترية العميقة.
في هذه المرحلة، يكون العلاج داعما بشكل صارم. الراحة التامة في السرير إلزامية، لأن المجهود البدني خلال مرحلة وجود الفيروس في الدم يؤدي إلى تفاقم تدمير الخلايا العصبية الحركية. الأولوية التقويمية هنا هي منع التقلصات العضلية من خلال الوضع التشريحي الدقيق. يجب دعم الأطراف بألواح قدم مبطنة، وأكياس رمل، وجبائر لمواجهة قوى الجاذبية المشوهة والعضلات المناهضة غير المتوازنة. يتم البدء بتمارين نطاق الحركة السلبي اللطيف للحفاظ على ليونة المفاصل.
مرحلة النقاهة والتعافي التلقائي
تبدأ هذه المرحلة بعد 48 ساعة من زوال الحمى، وتستمر حتى 24 شهرا. تمثل هذه المرحلة نافذة التعافي العصبي التلقائي.
العلاج الطبيعي هو حجر الزاوية في العلاج خلال هذه الفترة، مع التركيز على إعادة تثقيف العضلات ومنع أنماط الحركة البديلة الخاطئة. يجب تسجيل قوة العضلات بدقة باستخدام نظام تصنيف مجلس البحوث الطبية كل شهر خلال الأشهر الستة الأولى، ثم كل ثلاثة أشهر. العضلات التي تظهر عودة أكثر من 80% من قوتها ستتعافى تماما بشكل عام، بينما العضلات التي تقل قوتها عن 30% عند 3 أشهر تعتبر مشلولة بشكل دائم.
يتم استخدام الجبائر الديناميكية والأجهزة التقويمية لمنع التمدد المفرط للعضلات المشلولة والسيطرة على عدم الاستقرار الديناميكي للمفاصل. تتم إدارة التقلصات الخفيفة باستخدام القوالب الجبسية المتسلسلة.
المرحلة المزمنة
تبدأ المرحلة المزمنة بعد مرور 24 شهرا، وتمثل توقف التعافي التلقائي. هنا يتحول التركيز التقويمي إلى إعادة البناء الجراحي النهائي لزيادة الاستقلالية الوظيفية للمريض، وتصحيح التشوهات الثابتة، والتخلص من الحاجة إلى الأجهزة التقويمية المرهقة.

التشخيص والتقييم الطبي
يعتمد تشخيص آثار شلل الأطفال وتحديد الخطة العلاجية على تقييم سريري دقيق وشامل. يقوم جراح العظام بفحص قوة كل مجموعة عضلية على حدة، وتقييم مدى حركة المفاصل، وتحديد وجود أي تقلصات عضلية أو تشوهات عظمية ثابتة.
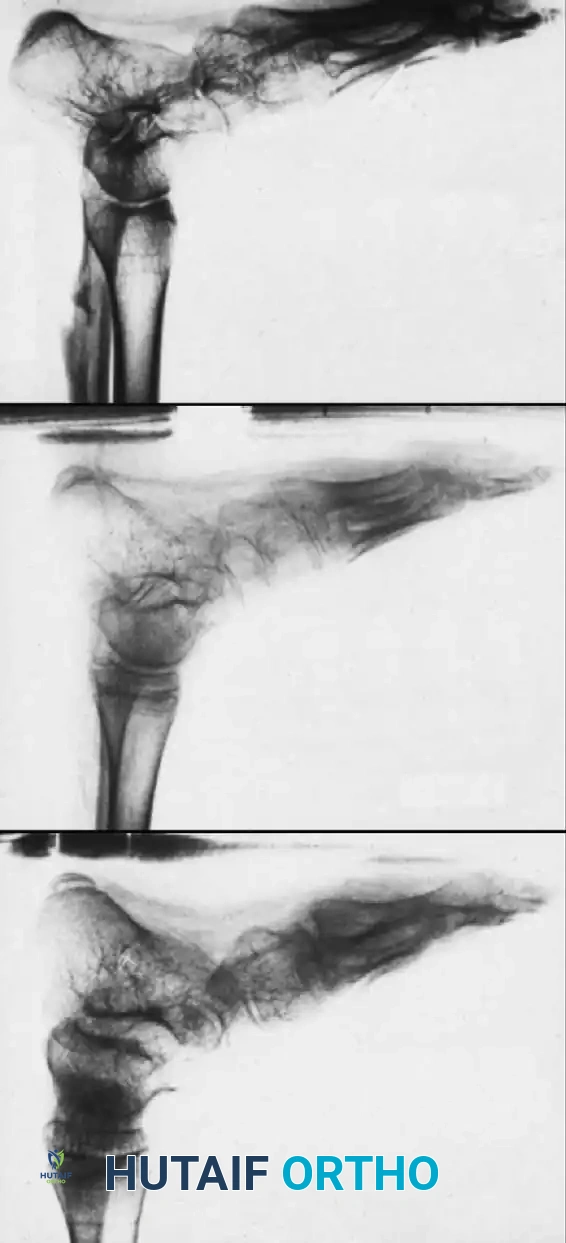
يتم الاستعانة بالتصوير الشعاعي (الأشعة السينية) لتقييم حالة العظام والمفاصل، وقياس زوايا التشوه، خاصة في العمود الفقري، الحوض، والقدمين. قد يُطلب أيضا تخطيط كهربية العضل لتقييم النشاط الكهربائي للعضلات وتحديد العضلات التي لا يزال بها إمداد عصبي جيد ويمكن استخدامها في عمليات نقل الأوتار.
العلاج غير الجراحي لآثار شلل الأطفال
قبل اللجوء إلى الجراحة، أو كعلاج مساعد لها، تلعب التدخلات غير الجراحية دورا محوريا في تحسين حياة المريض. تشمل هذه التدخلات:
- الأجهزة التقويمية: مثل دعامات الكاحل والقدم، ودعامات الركبة والكاحل والقدم. تساعد هذه الأجهزة في تثبيت المفاصل الضعيفة وتحسين نمط المشي.
- العلاج الطبيعي: للحفاظ على مرونة المفاصل، تقوية العضلات السليمة، وتحسين التوازن والتناسق الحركي.
- تعديلات نمط الحياة: استخدام العكازات أو الكراسي المتحركة عند الحاجة لتوفير الطاقة وحماية المفاصل من التآكل المبكر.
العلاج الجراحي ومبادئ نقل الأوتار
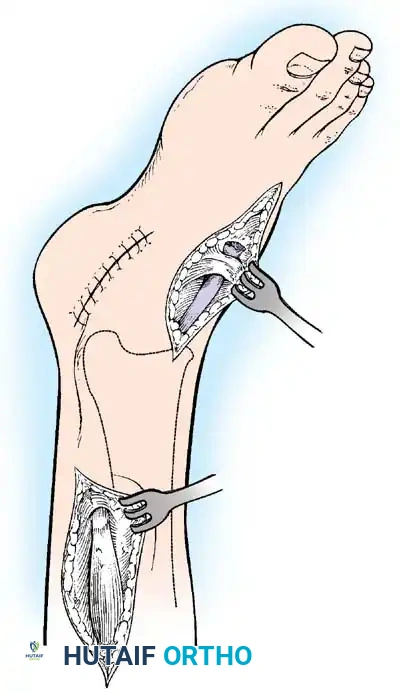
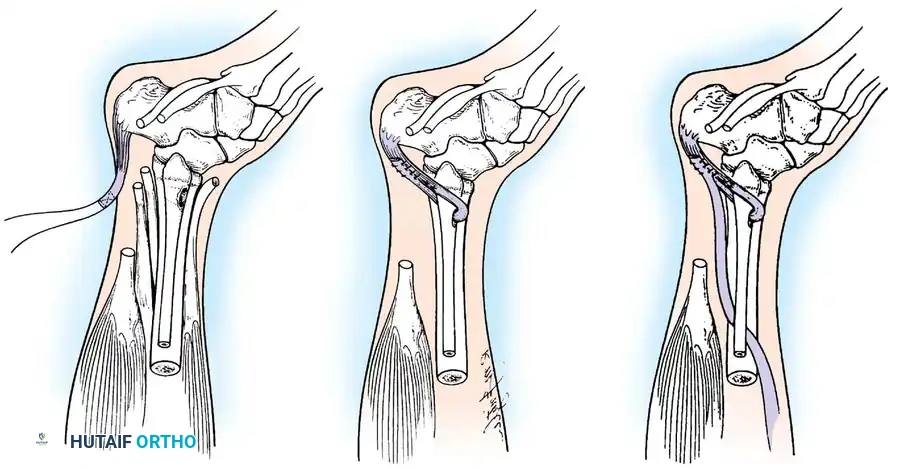
تعتبر عمليات نقل الأوتار العمود الفقري لإعادة البناء في حالات الشلل. يُشار إليها عندما يتسبب عدم التوازن العضلي الديناميكي في تشوه تدريجي أو يضعف بشكل كبير المشي ووظيفة الأطراف. يجب تأجيل الجراحة حتى المرحلة المزمنة لضمان عدم حدوث المزيد من التعافي التلقائي.
لتحقيق نتائج يمكن التنبؤ بها، يجب على الجراح الالتزام بالمبادئ الميكانيكية الحيوية المطلقة التالية:
- القوة الكافية: تفقد العضلة المنقولة عالميا درجة كاملة على الأقل من القوة بعد النقل. لذلك، يجب أن تكون العضلة المانحة ذات تصنيف جيد أو طبيعي قبل الجراحة. نقل عضلة ضعيفة يضمن الفشل.
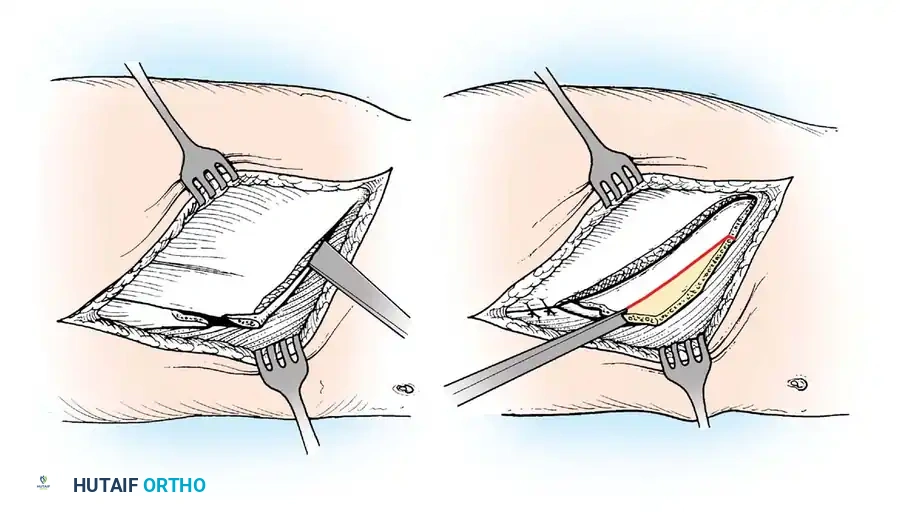
- خط السحب المباشر: يجب توجيه الوتر بشكل مباشر قدر الإمكان من منشأه إلى إدخاله الجديد. الزوايا الحادة تقلل من الميزة الميكانيكية وتزيد من الاحتكاك.
- السعة والامتداد: يجب أن يمتلك الوتر المانح امتدادا طبيعيا مشابها للعضلة المشلولة التي يحل محلها.
- المفاصل اللينة: لا يمكن لنقل الوتر التغلب على تقلص عظمي أو نسيج رخو ثابت. يجب تحرير جميع التقلصات بالكامل قبل النقل أو بالتزامن معه.
- الحفاظ على الإمداد الدموي العصبي: يجب حماية العنيقة العصبية الوعائية للعضلة المانحة بدقة أثناء التعبئة.
- سرير الأنسجة الأمثل: يجب توجيه الوتر عبر أنسجة صحية ومنزلقة لتجنب الالتصاقات الكثيفة.
- التثبيت الآمن والشد: يجب تثبيت الوتر بشكل آمن في العظم تحت شد أكبر قليلا من شد الراحة.
- التآزر والنشاط الطوري: العضلات مصنفة حسب نشاطها خلال دورة المشي. عمليات النقل الطورية (استبدال عضلة في مرحلة التأرجح بأخرى في نفس المرحلة) ناجحة للغاية وتتطلب إعادة تدريب قشري بالحد الأدنى.
جراحات القدم والكاحل
القدم والكاحل هما الموقعان الأكثر شيوعا للتشوهات الشللية. الاختلالات بين العضلات القابضة الظهرية، والقابضة الأخمصية، والعاكسة للداخل والخارج تؤدي بسرعة إلى تشوهات معقدة ومتعددة المستويات.
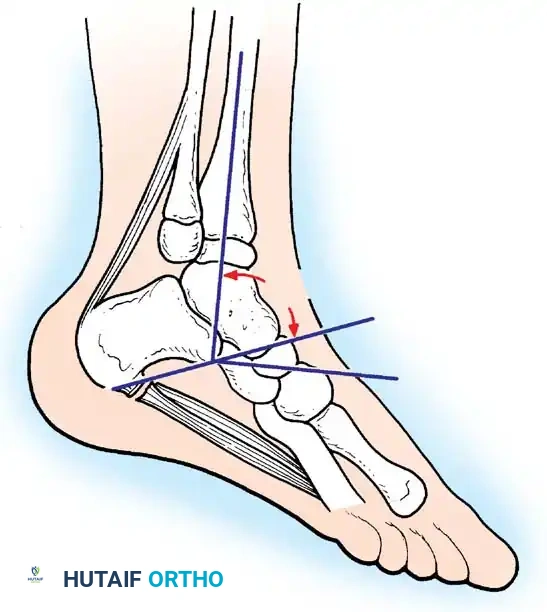
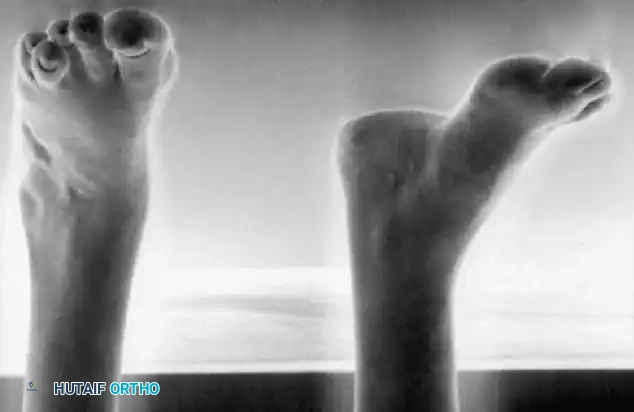
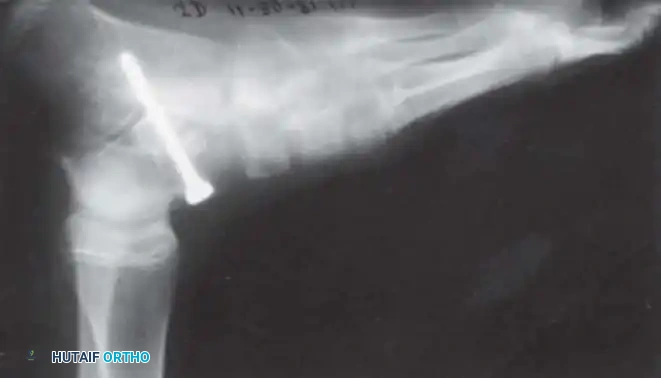
تدلي القدم الشللي
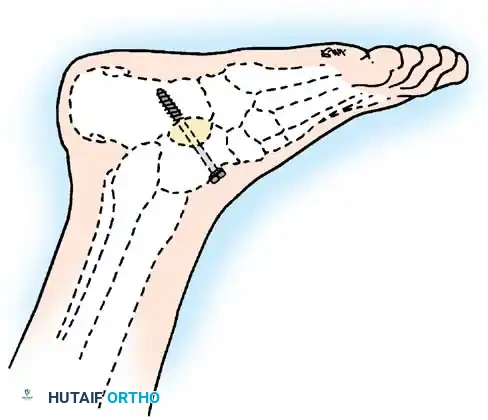
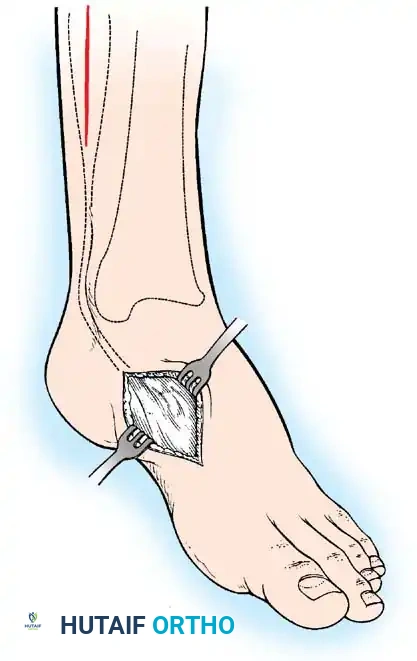
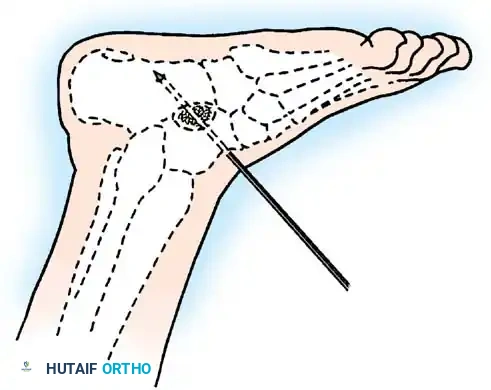
يحدث بسبب شلل عضلات الظنبوب الأمامية مع الحفاظ على العضلة الثلاثية الرؤوس الربلية. إذا كان التشوه ديناميكيا، يتم إدارته عن طريق نقل وتر الظنبوب الخلفي عبر الغشاء بين العظام إلى ظهر القدم.
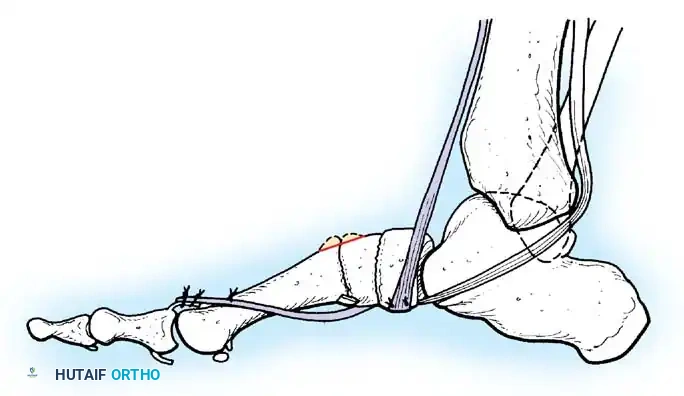
القدم العقبية الشللية
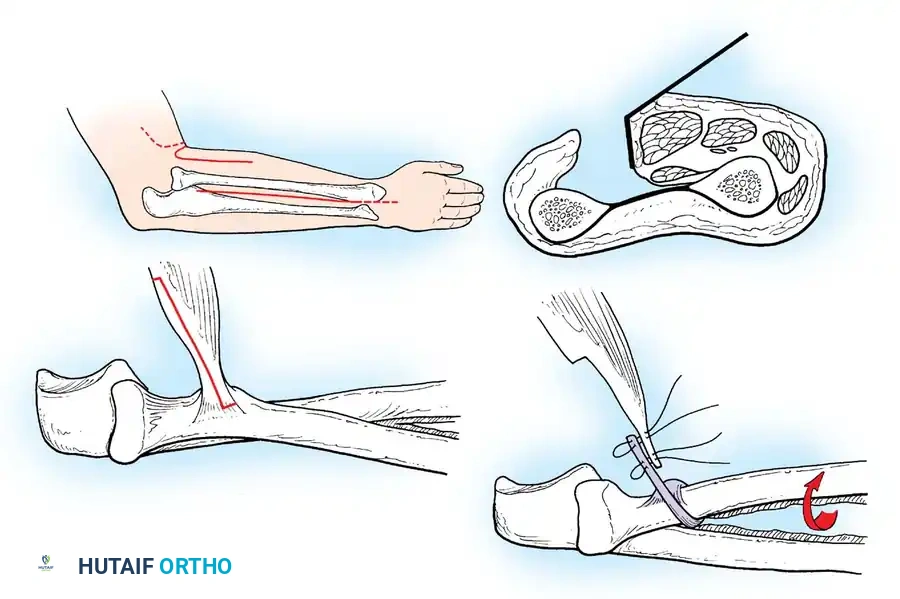
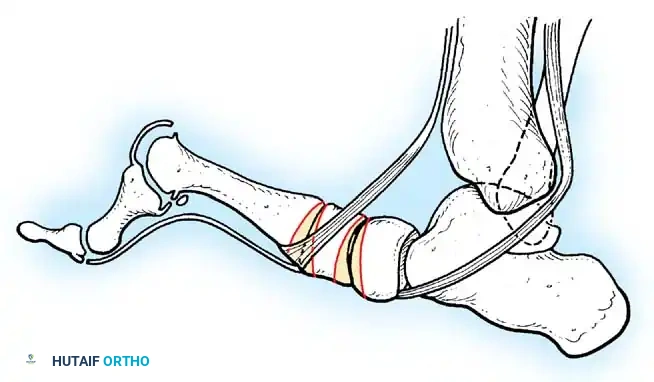
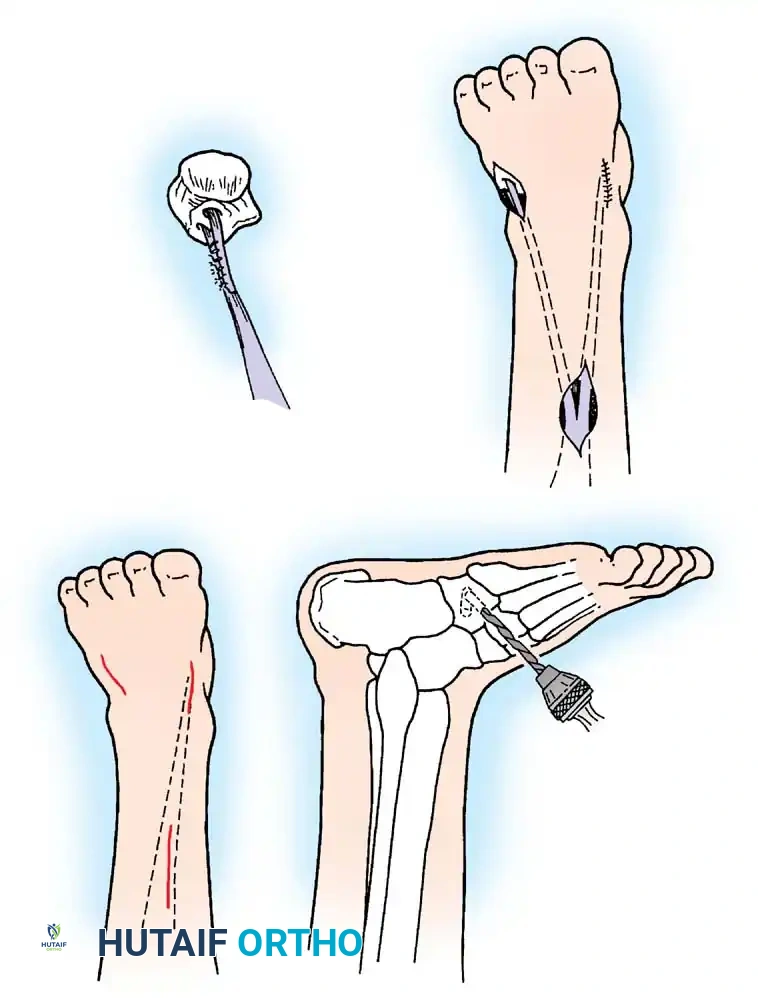
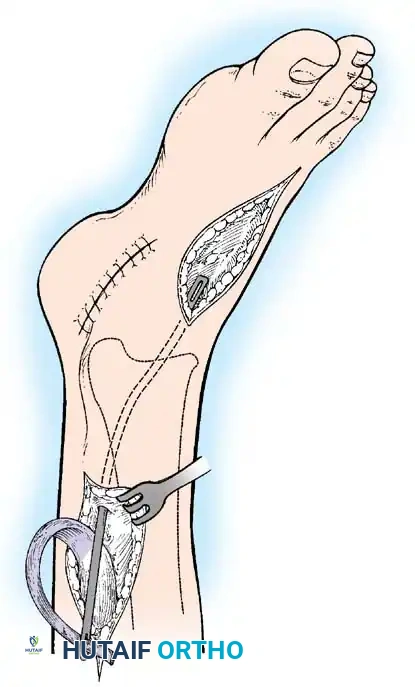
تشوه مدمر ناتج عن شلل العضلة الثلاثية الرؤوس الربلية. تسحب العضلات القابضة الظهرية غير المتوازنة القدم إلى وضع عقبي، بينما تتقلص العضلات الداخلية واللفافة الأخمصية، مما يخلق تشوها عقبيًا أجوف. تتطلب إعادة البناء تحرير اللفافة الأخمصية، يليه نقل العضلة الظنبوبية الخلفية، والشظوية الطويلة، والقابضة الطويلة لإصبع القدم الكبير إلى عظم العقب لاستعادة قوة الثني الأخمصي.
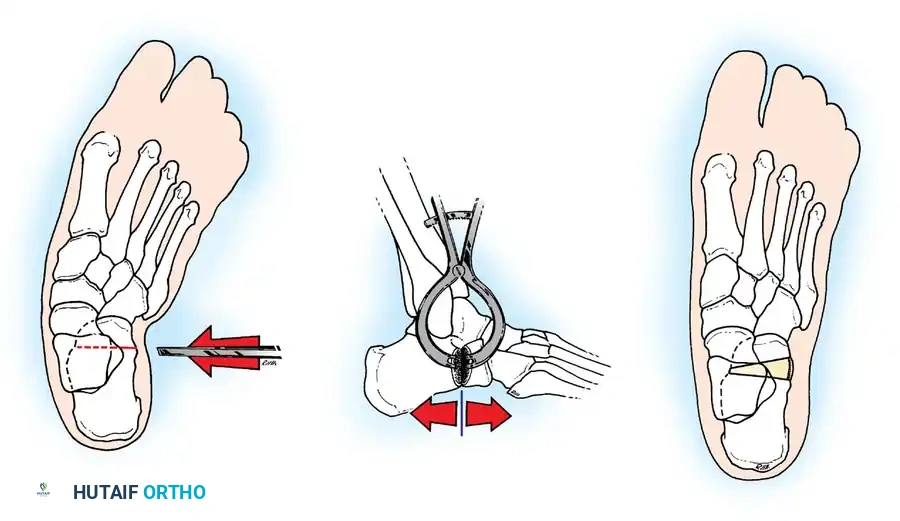
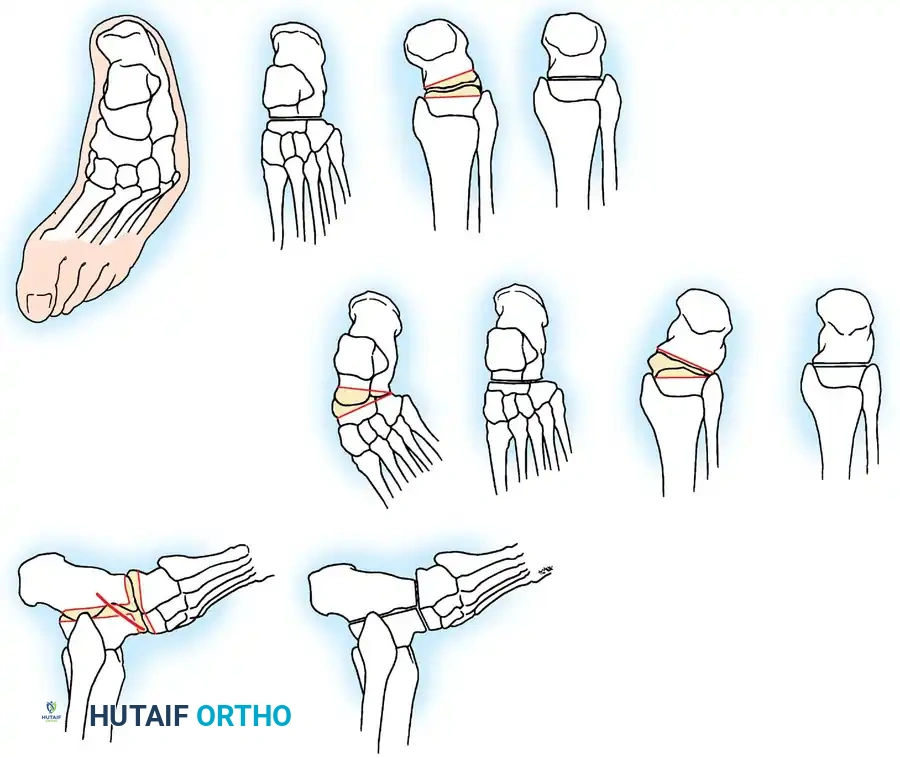
إيثاق مفاصل القدم
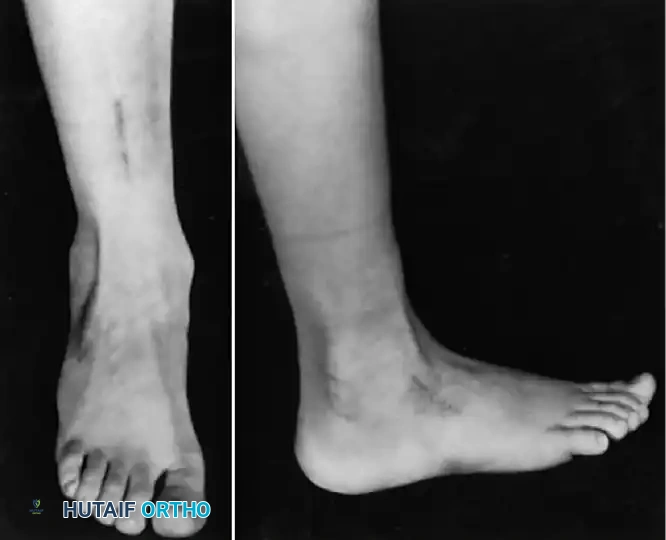
في البالغين أو المراهقين الأكبر سنا الذين يعانون من تشوهات ثابتة، لا تكفي عمليات نقل الأوتار وحدها. يعتبر الإيثاق الثلاثي (دمج المفصل تحت الكاحل، والمفصل العقبي النردي، والمفصل الكاحلي الزورقي) هو الإجراء النهائي لتثبيت القدم الخلفية والمتوسطة المترهلة. في الأطفال في طور النمو، يجب تأجيل الإجراءات العظمية حتى النضج الهيكلي لمنع توقف النمو الشديد والتشوهات الثانوية.
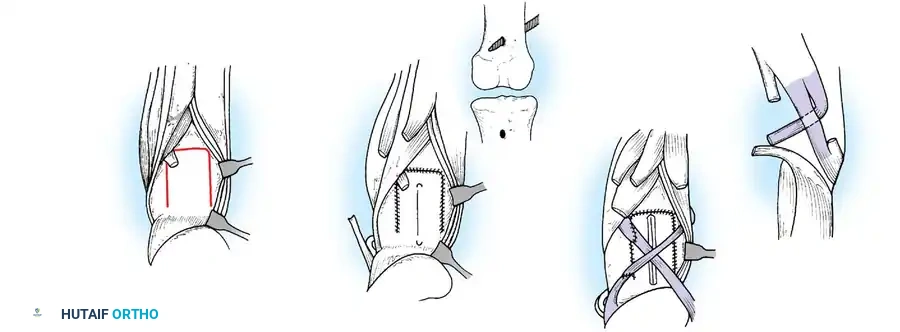
جراحات الركبة
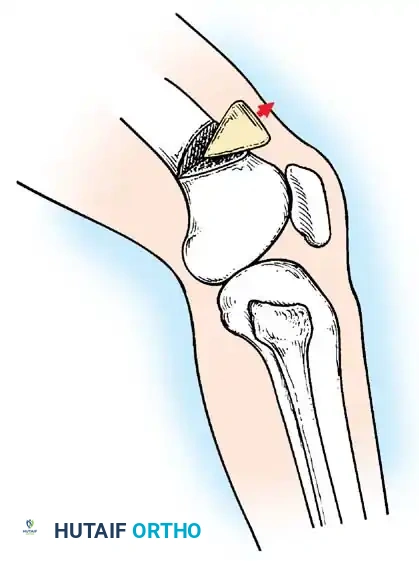
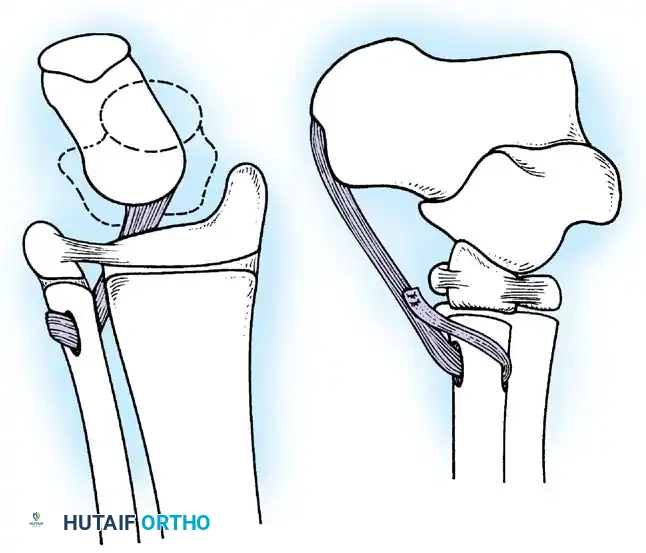
يعد شلل العضلة الرباعية الفخذية إعاقة عميقة، مما يجبر المريض على قفل الركبة يدويا في وضع التمدد المفرط أثناء مرحلة الوقوف لمنع الانثناء المفاجئ.
إذا كانت أوتار الركبة الخلفية قوية، يمكن نقل العضلة ذات الرأسين الفخذية والعضلة نصف الوترية إلى الأمام إلى الرضفة أو الحديبة الظنبوبية. يتم تعبئة الأوتار وتوجيهها تحت الجلد ونسجها في وتر العضلة الرباعية أو تثبيتها مباشرة بالرضفة.
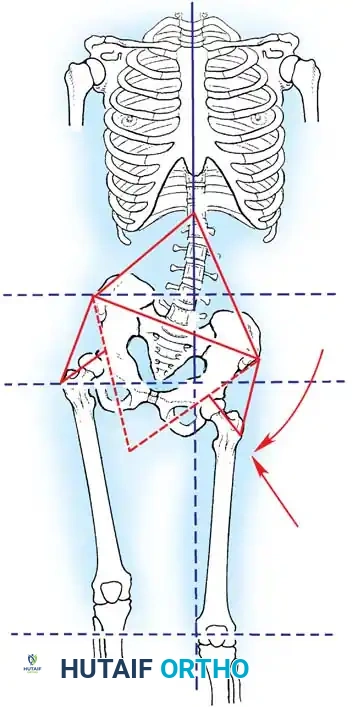
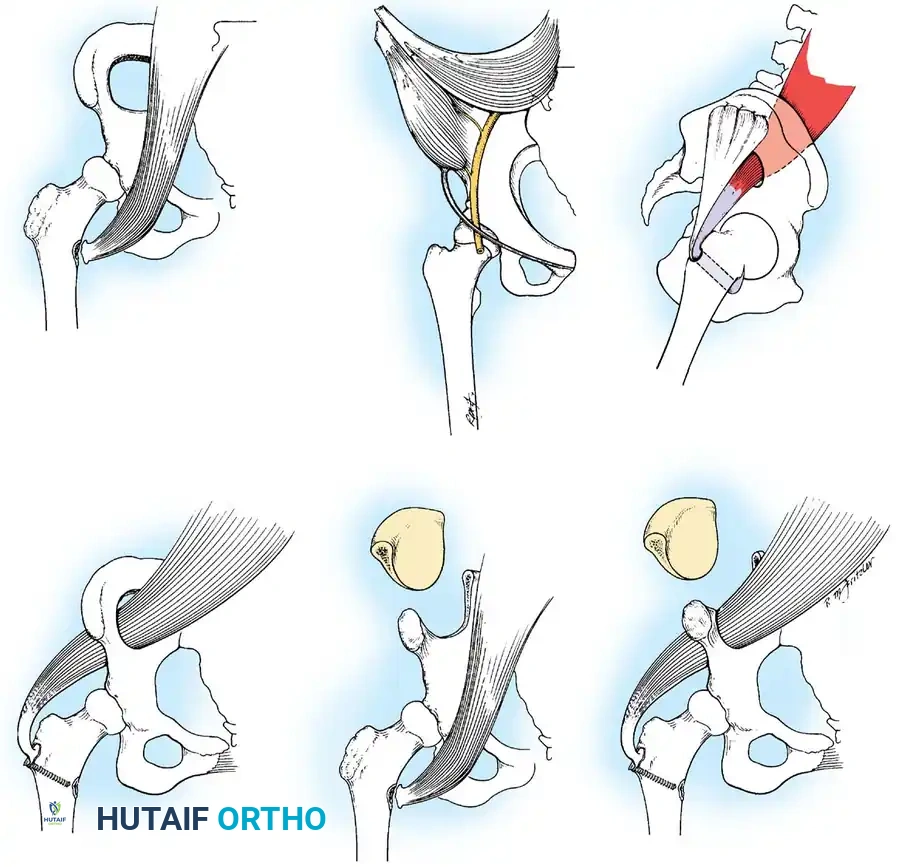
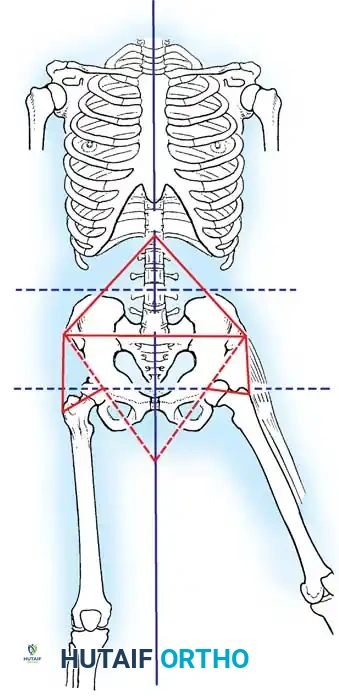
جراحات الحوض والفخذ
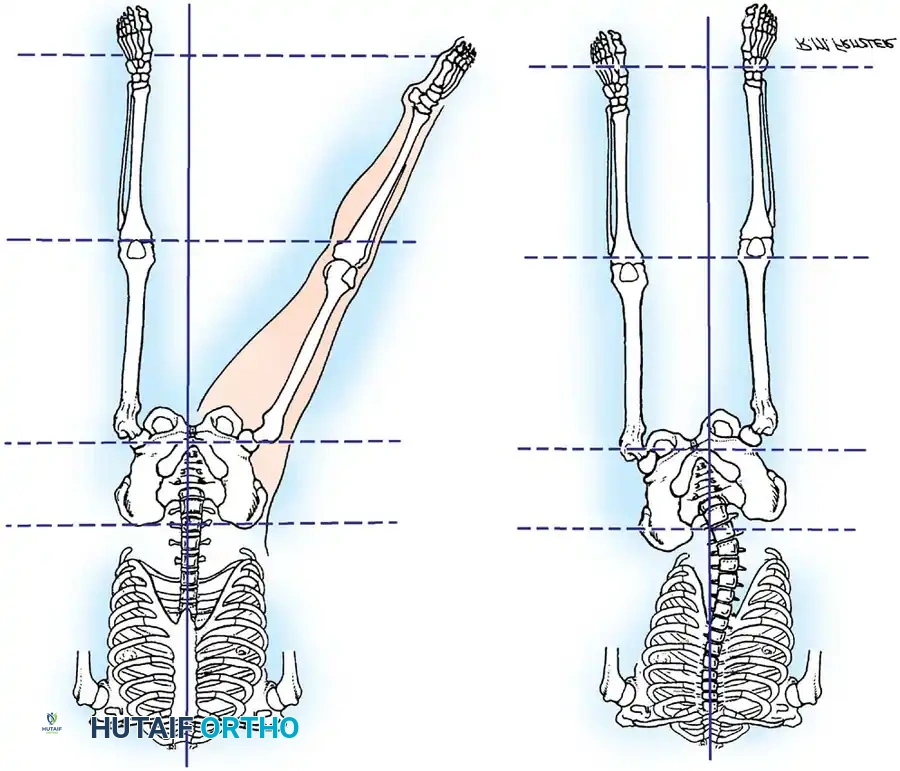
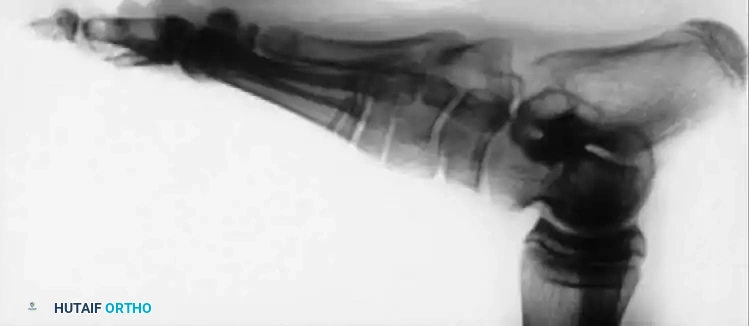
تحدث التشوهات الشللية في الورك بسبب العمل غير المتوازن للشريط الحرقفي الظنبوبي، وعضلات ثني الورك، والعضلات المقربة في ظل وجود شلل في عضلات الألوية. يؤدي هذا إلى تقلص كلاسيكي يتمثل في الانثناء والتبعيد والدوران الخارجي، وميلان الحوض، وفي النهاية خلع الورك الشللي.
التدخل المبكر أمر بالغ الأهمية. غالبا ما تكون هناك حاجة إلى تحرير جذري للشريط الحرقفي الظنبوبي وإطالة جزئية لعضلات ثني الورك. في حالة شلل العضلة الألوية الوسطى (والذي يؤدي إلى مشية ترندلينبورغ الشديدة)، يمكن نقل العضلة الحرقفية القطنية لاستعادة التبعيد النشط وتثبيت الحوض أثناء مرحلة الوقوف.
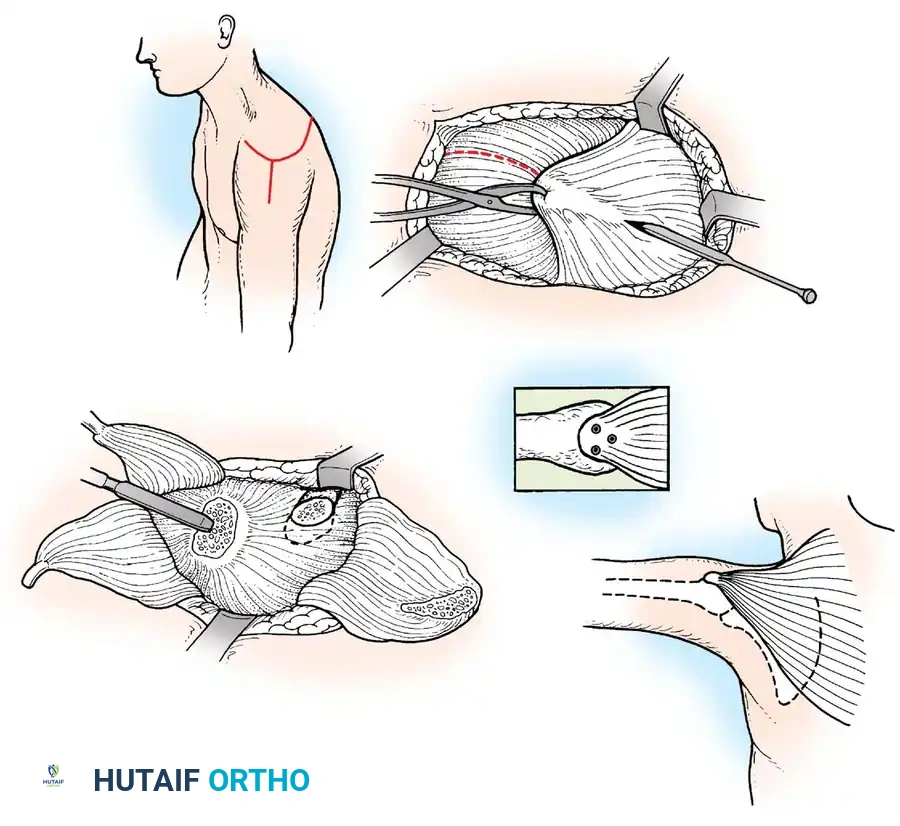
جراحات الطرف العلوي والكتف
على الرغم من أنها أقل شيوعا، إلا أن شلل الطرف العلوي يحد بشدة من أنشطة الحياة اليومية، خاصة إذا كان المريض يعتمد على العكازات للمشي.
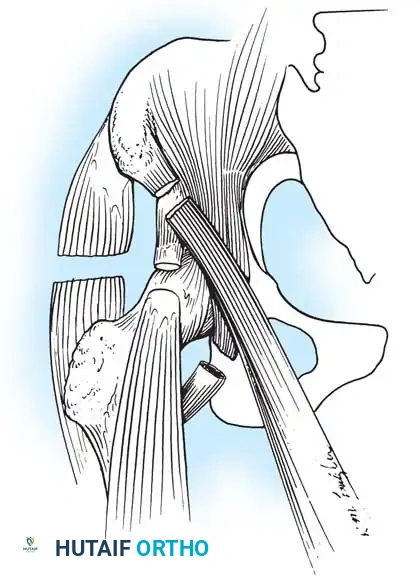
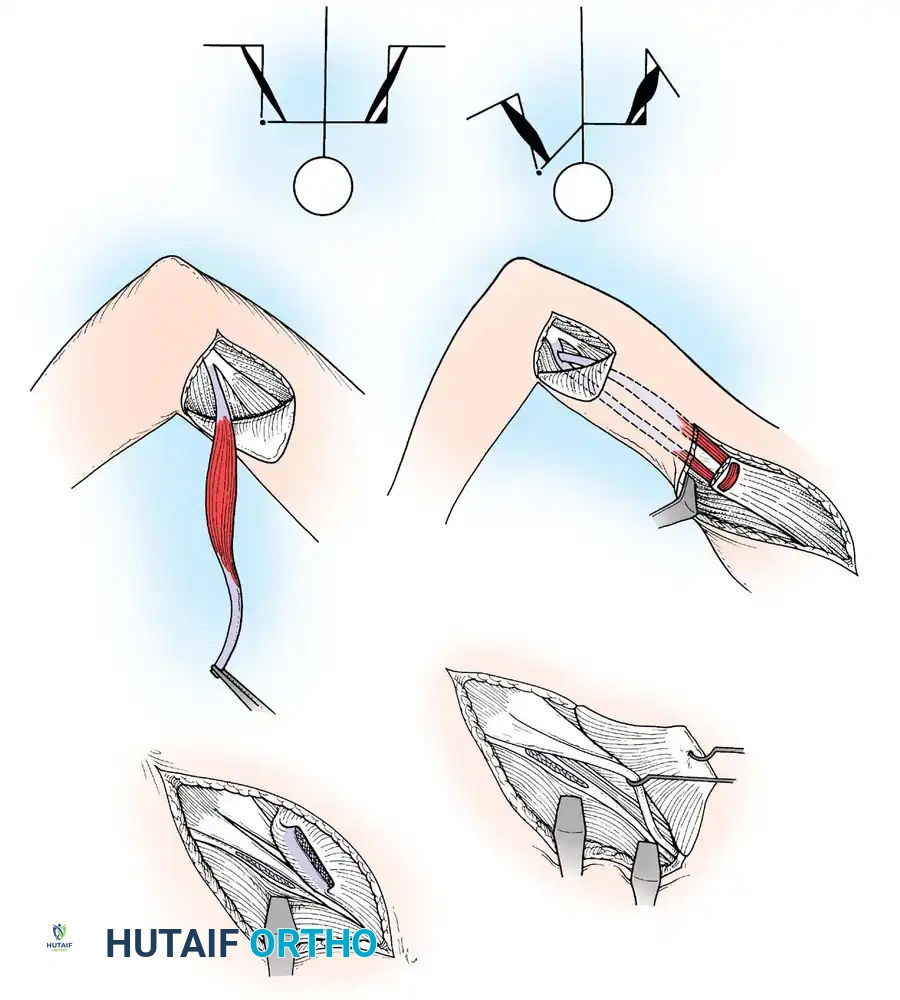
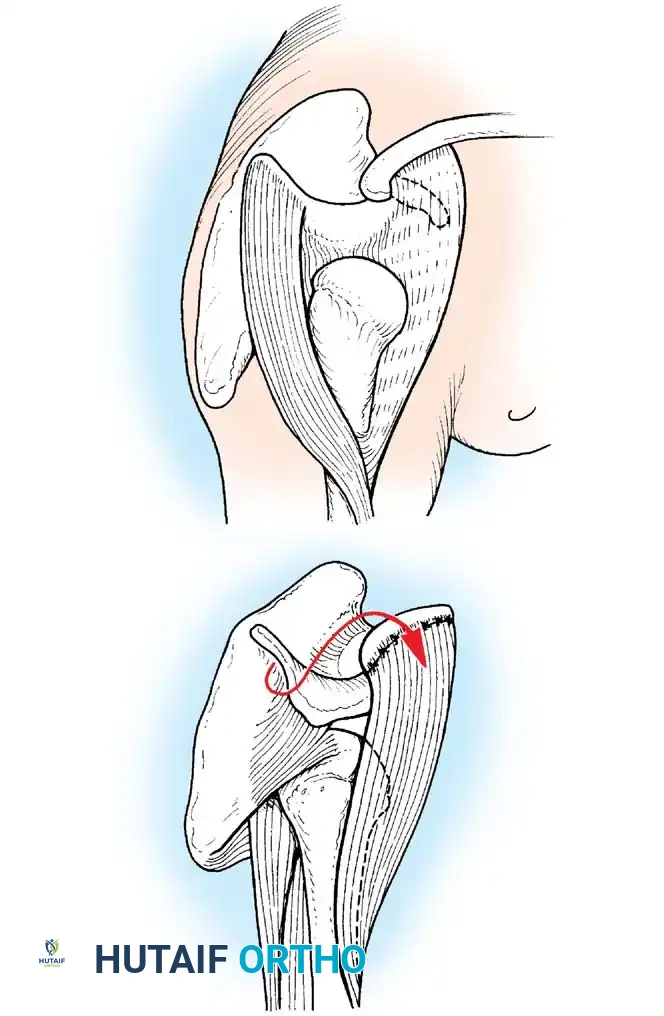
الكتف:
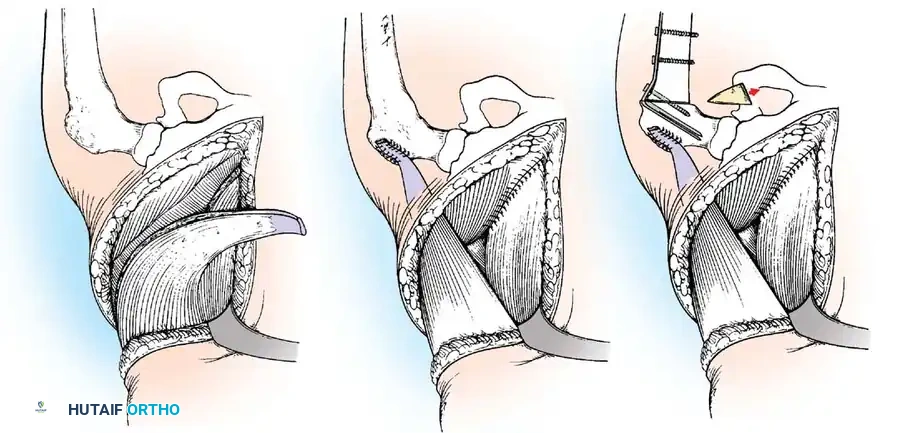
يؤدي شلل العضلة الدالية والكفة المدورة إلى كتف مترهل وخلع جزئي سفلي. إذا كانت العضلات المحيطة بالكتف سليمة، يمكن إجراء نقل للعضلة شبه المنحرفة لاستعادة التبعيد النشط. إذا لم يكن نقل الوتر ممكنا بسبب الضعف واسع النطاق، فإن إيثاق المفصل الحقاني العضدي هو الإجراء المفضل. الوضع الأمثل لإيثاق الكتف في مريض شلل الأطفال هو 30 درجة من التبعيد، و30 درجة من الانثناء، و30 درجة من الدوران الداخلي.
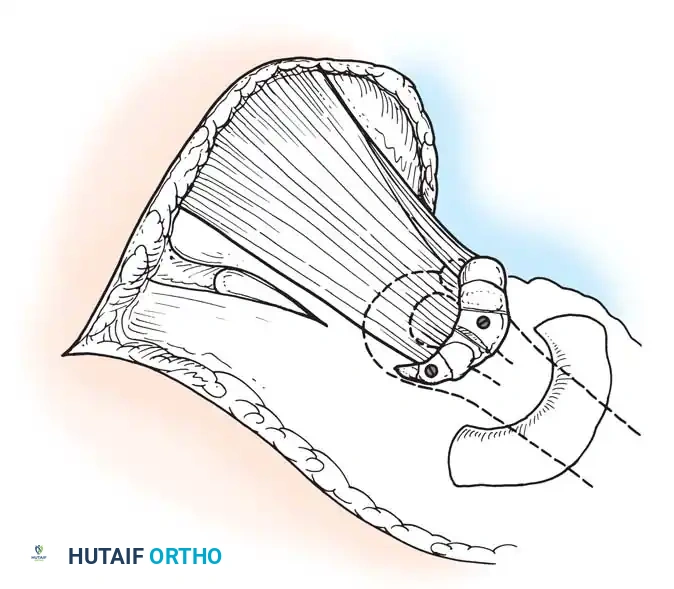
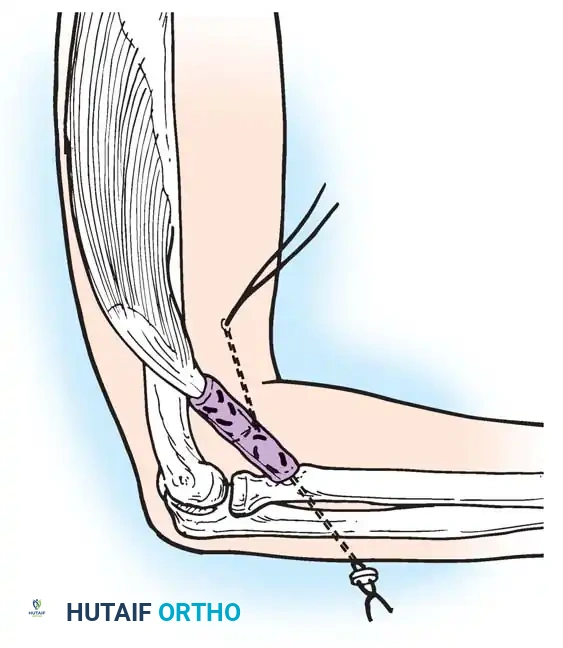
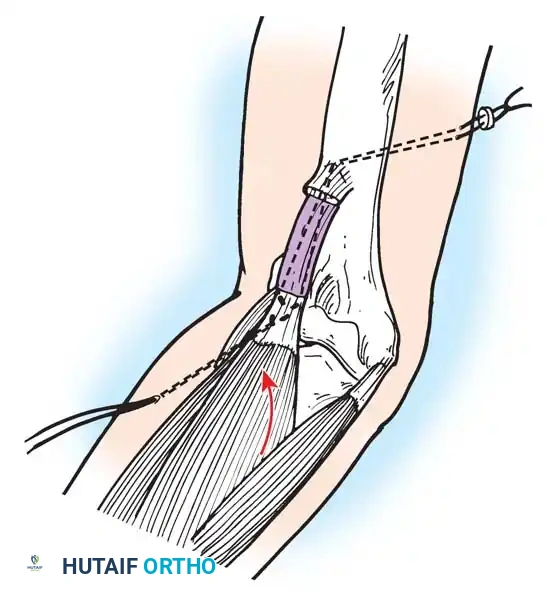
المرفق:
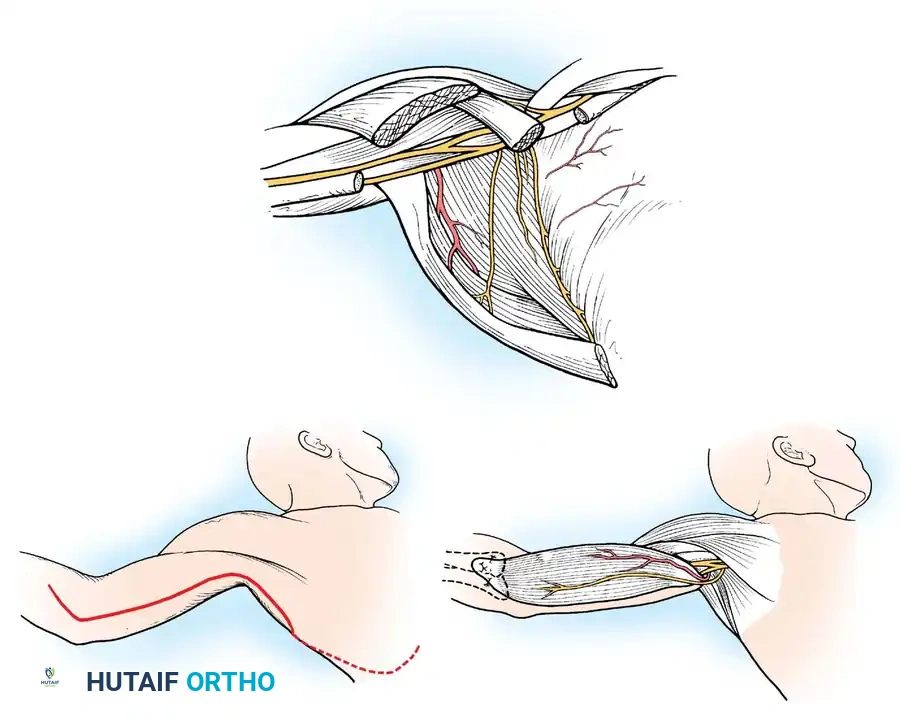
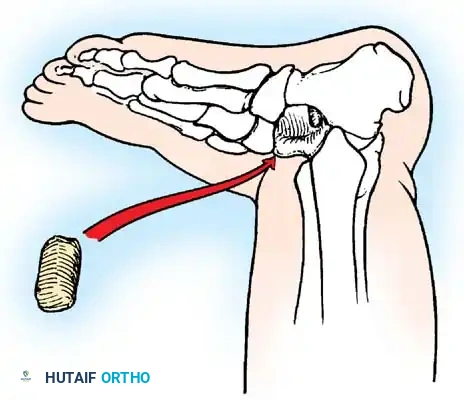
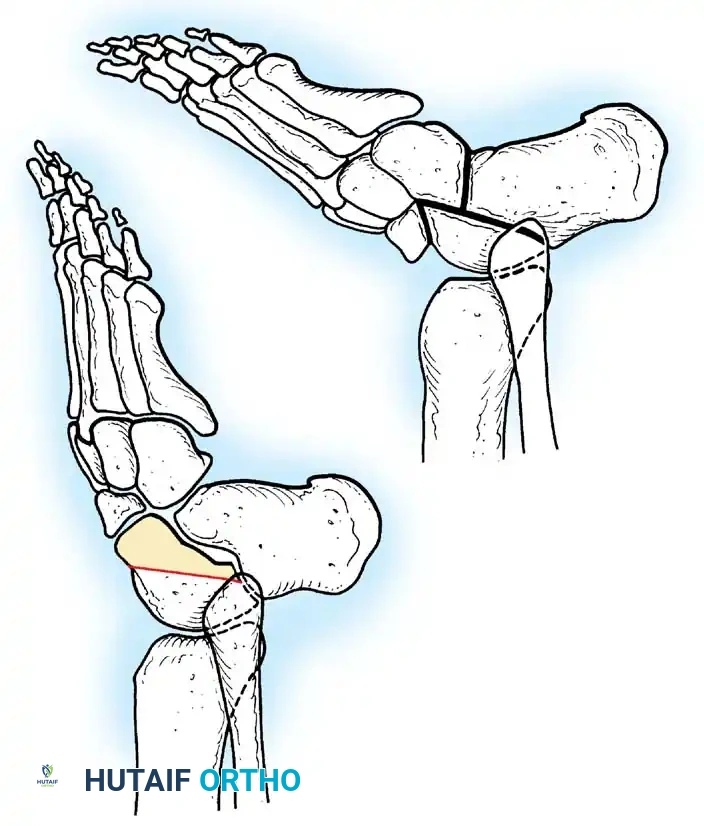
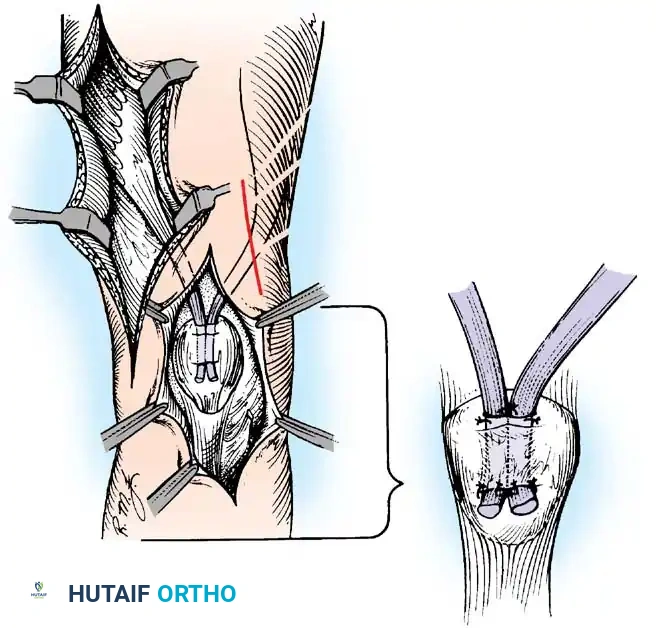
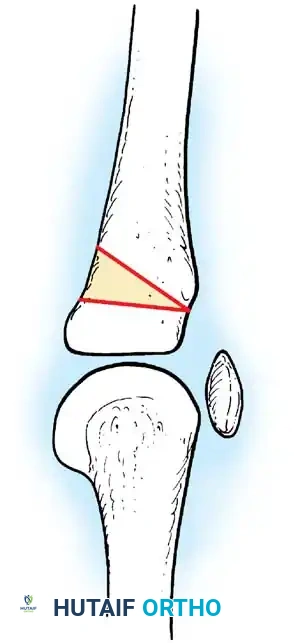
فقدان الانثناء النشط للمرفق يمنع المريض من جلب يده إلى وجهه. تعتبر عملية رأب العضلة القابضة (Steindler flexorplasty) إجراء كلاسيكيا وفعالا للغاية. تتضمن تقديم منشأ العضلة القابضة الكابة من اللقيمة الأنسية إلى عظم العضد الأمامي. من خلال زيادة ذراع العزم لهذه العضلات عبر مفصل المرفق، يمكن للمريض استخدام قابضات المعصم لتحقيق انثناء نشط للمرفق.
التقييم الشعاعي والتخطيط الجراحي
يعتمد نجاح التدخلات الجراحية على التخطيط الدقيق المدعوم بالصور الشعاعية والرسوم التوضيحية الطبية. نستعرض هنا مجموعة من المخططات والصور التي توضح تفاصيل الإجراءات الجراحية المختلفة: