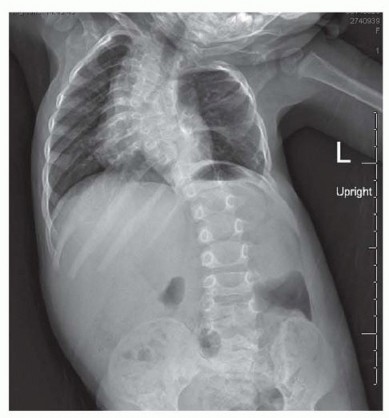
الجنف التنكسي: دليل شامل لأسباب اعوجاج العمود الفقري وعلاجه مع الأستاذ الدكتور محمد هطيف في صنعاء
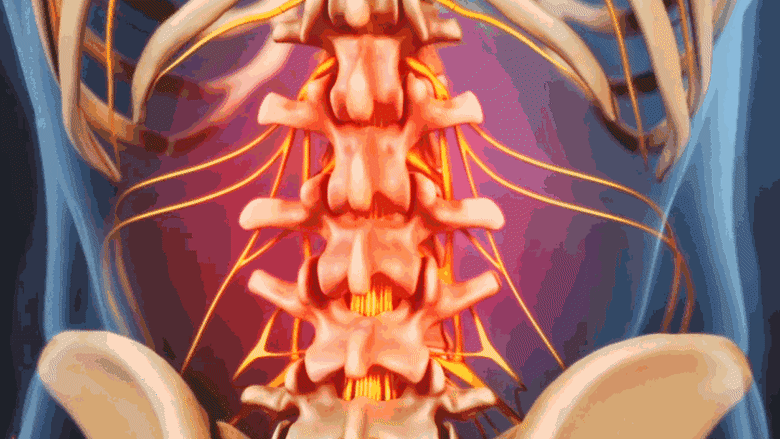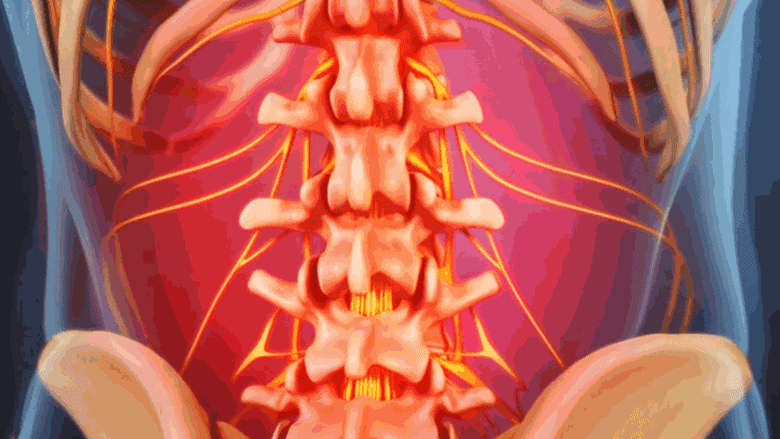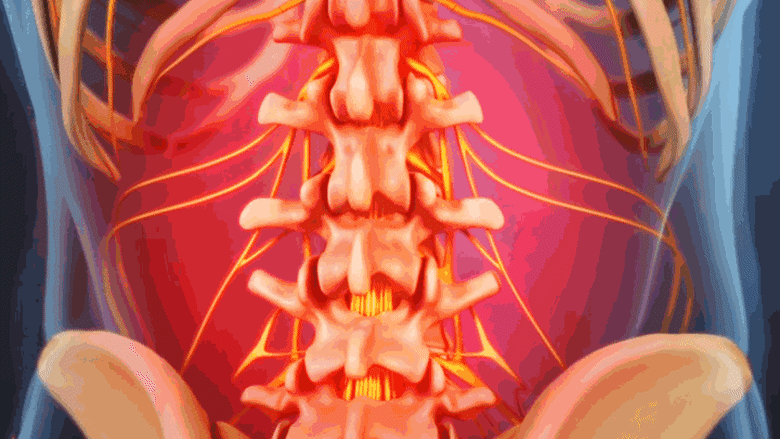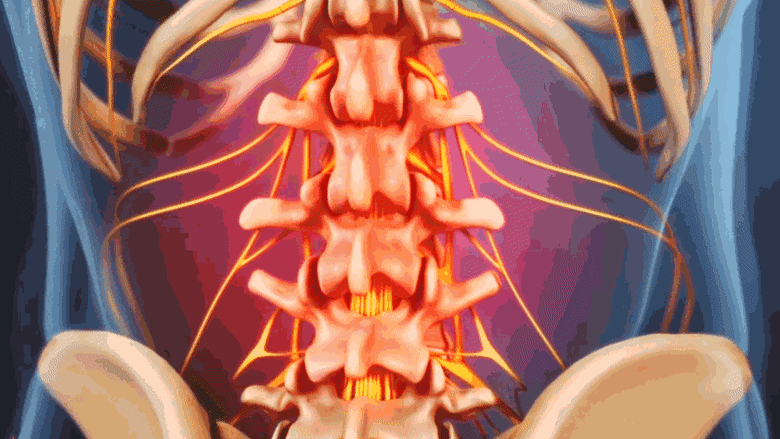
الخلاصة الطبية الشاملة: الجنف التنكسي هو انحناء جانبي غير طبيعي للعمود الفقري يتطور تدريجياً مع التقدم في العمر، ويُعد نتيجة حتمية لتآكل وتلف المفاصل والأقراص الفقرية. هذه الحالة، التي تؤثر بشكل كبير على جودة حياة الملايين حول العالم، تتميز بآلام مزمنة، تشوهات في القوام، وقد تؤدي إلى تحديات كبيرة في الحركة والوظائف اليومية. في صنعاء، يقدم الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والعمود الفقري في جامعة صنعاء بخبرة تتجاوز العشرين عاماً، تشخيصاً دقيقاً وعلاجاً متكاملاً للجنف التنكسي، مستخدماً أحدث التقنيات الجراحية مثل الجراحة المجهرية والمناظير 4K، بالإضافة إلى خطط علاجية محافظة ومخصصة. إن التزامه بالصدق الطبي والشفافية يضمن للمرضى أعلى مستويات الرعاية والنتائج المثلى لاستعادة وظيفة العمود الفقري وتحسين جودة الحياة.

مقدمة عن الجنف التنكسي: فهم شامل لاعوجاج العمود الفقري المرتبط بالعمر
الجنف التنكسي، المعروف أيضاً باسم جنف البالغين التنكسي أو انحناء العمود الفقري لدى كبار السن، هو حالة شائعة تصيب العمود الفقري، وتتميز بانحناء جانبي غير طبيعي يتطور بمرور الوقت مع التقدم في العمر. على عكس الجنف الذي يبدأ في مرحلة المراهقة (الجنف مجهول السبب)، ينشأ الجنف التنكسي نتيجة لتدهور طبيعي في مكونات العمود الفقري، مثل الأقراص الفقرية والمفاصل الوجيهية، وهي العملية التي تُعرف بالتهاب المفاصل التنكسي أو الفصال العظمي.
إن هذه الحالة ليست مجرد مشكلة جمالية؛ بل هي مصدر رئيسي للألم المزمن، والتصلب، وتراجع القدرة الوظيفية لدى البالغين، خاصة بعد سن الخمسين. مع تزايد متوسط العمر المتوقع، أصبح الجنف التنكسي يمثل تحدياً صحياً متزايداً يتطلب فهماً عميقاً وخبرة متخصصة في التشخيص والعلاج. يهدف هذا الدليل الشامل إلى تسليط الضوء على كل جوانب الجنف التنكسي، بدءاً من أسبابه وآلياته، مروراً بأعراضه وتشخيصه، وصولاً إلى خيارات العلاج المتاحة، مع التركيز على الخبرة الرائدة للأستاذ الدكتور محمد هطيف في صنعاء.

تشريح العمود الفقري: أساس فهم الجنف التنكسي
لفهم الجنف التنكسي بشكل كامل، من الضروري استعراض البنية المعقدة للعمود الفقري وكيفية تأثير التغيرات التنكسية عليه. يتكون العمود الفقري من 33 فقرة مكدسة فوق بعضها البعض، مقسمة إلى مناطق: عنقية (الرقبة)، صدرية (الصدر)، قطنية (أسفل الظهر)، عجزية وعصعصية (الحوض).
المكونات الرئيسية للعمود الفقري:
- الفقرات: هي العظام التي تشكل العمود الفقري، وتوفر الدعم والحماية للحبل الشوكي.
- الأقراص الفقرية: تقع بين الفقرات وتعمل كوسائد لامتصاص الصدمات وتسمح بحركة مرنة للعمود الفقري. تتكون من حلقة خارجية ليفية قوية (الحلقة الليفية) ومركز هلامي ناعم (النواة اللبية).
- المفاصل الوجيهية (Facet Joints): هي مفاصل صغيرة تقع في الجزء الخلفي من الفقرات، وتوفر الثبات وتوجه حركة العمود الفقري.
- الأربطة والعضلات: شبكة معقدة من الأربطة تربط الفقرات ببعضها البعض وتوفر الثبات، بينما تدعم العضلات العمود الفقري وتسمح بالحركة.
- الحبل الشوكي والأعصاب: يمر الحبل الشوكي داخل القناة الفقرية، وتتفرع منه الأعصاب الشوكية لتزويد الجسم بالإحساس والحركة.
كيف يؤثر التدهور التنكسي على العمود الفقري؟
مع التقدم في العمر، تبدأ الأقراص الفقرية في فقدان محتواها المائي وتصبح أقل مرونة، مما يؤدي إلى ترققها وفقدان ارتفاعها. هذا التدهور في الأقراص يضع ضغطاً إضافياً على المفاصل الوجيهية، التي بدورها تبدأ في التآكل وتشكيل نتوءات عظمية (Osteophytes) استجابة للضغط. هذه التغيرات تؤدي إلى:
*
فقدان الثبات:
يصبح العمود الفقري أقل استقراراً.
*
تضييق القناة الشوكية:
قد تضغط النتوءات العظمية والأقراص المنتفخة على الحبل الشوكي والأعصاب.
*
انحناء غير طبيعي:
يؤدي فقدان ارتفاع القرص وتآكل المفاصل إلى ميلان الفقرات، مما يسبب انحناءً جانبياً تدريجياً، وهو ما نعرفه بالجنف التنكسي.
أسباب وعوامل خطر الجنف التنكسي
الجنف التنكسي ليس له سبب واحد ومحدد، بل هو نتيجة لتفاعل معقد بين عدة عوامل، أبرزها التقدم في العمر والتآكل الطبيعي لمكونات العمود الفقري.
الأسباب الرئيسية:
- تآكل الأقراص الفقرية (Degenerative Disc Disease): هذا هو السبب الأولي والأكثر شيوعاً. مع التقدم في العمر، تفقد الأقراص مرونتها وارتفاعها، مما يقلل من المسافة بين الفقرات ويؤثر على توزيع الضغط.
- التهاب المفاصل الوجيهية (Facet Joint Arthritis): تآكل الغضروف في المفاصل الوجيهية يؤدي إلى احتكاك العظام ببعضها البعض، مما يسبب الألم وتكوين نتوءات عظمية.
- تخلخل العظام (Osteoporosis): يضعف العظام ويجعلها أكثر عرضة للكسور الانضغاطية، والتي يمكن أن تؤدي إلى تشوه الفقرات وانحناء العمود الفقري.
- تضييق القناة الشوكية (Spinal Stenosis): غالباً ما يتزامن مع الجنف التنكسي، حيث يؤدي تضخم الأربطة وتكوين النتوءات العظمية إلى تضييق المساحة المتاحة للحبل الشوكي والأعصاب، مما يسبب ضغطاً عليها.
- عدم توازن العضلات: ضعف عضلات الجذع الأساسية أو عدم توازنها يمكن أن يزيد من الضغط على العمود الفقري ويسرع من تطور الانحناء.
- إصابات سابقة في العمود الفقري: قد تساهم الحوادث أو الإصابات القديمة في تسريع عملية التدهور التنكسي.
عوامل الخطر:
- العمر: هو عامل الخطر الأكثر أهمية، حيث تزداد احتمالية الإصابة بشكل كبير بعد سن الخمسين.
- الجنس: النساء أكثر عرضة للإصابة بالجنف التنكسي من الرجال، خاصة بعد انقطاع الطمث بسبب التغيرات الهرمونية وتأثيرها على كثافة العظام.
- الوراثة: قد يكون هناك استعداد وراثي لتدهور العمود الفقري.
- السمنة: تزيد السمنة من الضغط على العمود الفقري، مما يسرع من تآكل الأقراص والمفاصل.
- التدخين: يؤثر سلباً على صحة الأقراص الفقرية ويقلل من تدفق الدم إليها، مما يعيق عملية الشفاء الطبيعية.
- المهن التي تتطلب جهداً بدنياً: الأعمال التي تتضمن رفع أثقال متكرر أو حركات التواء يمكن أن تزيد من الضغط على العمود الفقري.
الأعراض والتشخيص الدقيق للجنف التنكسي
تتراوح أعراض الجنف التنكسي من الخفيفة إلى الشديدة، وتتطور تدريجياً بمرور الوقت. قد لا يلاحظ بعض الأشخاص أي أعراض في المراحل المبكرة، بينما يعاني آخرون من آلام شديدة وتأثير كبير على حياتهم اليومية.
الأعراض الشائعة:
- ألم أسفل الظهر: هو العرض الأكثر شيوعاً، وقد يكون مزمناً ومتقطعاً، ويزداد سوءاً مع النشاط ويتحسن مع الراحة.
- ألم يمتد إلى الساقين (عرق النسا): يحدث هذا عندما يضغط الانحناء أو النتوءات العظمية على الأعصاب الشوكية، مما يسبب ألماً حارقاً أو وخزاً أو خدراناً أو ضعفاً في أحد الساقين أو كليهما.
- تصلب الظهر: خاصة في الصباح أو بعد فترات طويلة من الجلوس أو الوقوف.
- تغير في القوام: قد يلاحظ المريض أو أفراد عائلته انحناءً مرئياً في العمود الفقري، أو كتفاً أعلى من الآخر، أو وركاً بارزاً. قد يؤدي الانحناء إلى شعور بعدم التوازن.
- صعوبة في الوقوف مستقيماً: قد يجد المرضى صعوبة في الحفاظ على وضعية مستقيمة، ويميلون إلى الانحناء إلى الأمام (حداب) أو إلى الجانب.
- مشاكل في المشي: قد يؤدي الألم والضعف إلى صعوبة في المشي لمسافات طويلة، وقد يحتاج المريض إلى الاستناد على شيء أو الجلوس بشكل متكرر.
- تنميل أو ضعف في الساقين: نتيجة لضغط الأعصاب.
- متلازمة العرج العصبي (Neurogenic Claudication): ألم أو خدر في الساقين يظهر أثناء المشي ويتحسن بالجلوس أو الانحناء إلى الأمام.
التشخيص الدقيق: الخبرة أساس العلاج
يعتمد التشخيص الدقيق للجنف التنكسي على مزيج من التاريخ الطبي الشامل، الفحص البدني، والتصوير الطبي. في مركز الأستاذ الدكتور محمد هطيف، يتم اتباع بروتوكول تشخيصي صارم لضمان تحديد الحالة بدقة وتحديد أفضل مسار علاجي.
1. التاريخ الطبي والفحص السريري:
يبدأ الأستاذ الدكتور محمد هطيف بسؤال المريض عن الأعراض، مدتها، شدتها، العوامل التي تزيدها أو تخففها، والتاريخ الصحي السابق. يشمل الفحص البدني تقييم القوام، مدى حركة العمود الفقري، قوة العضلات، ردود الفعل العصبية، والإحساس في الأطراف. يتم البحث عن أي علامات واضحة للانحناء أو عدم التوازن.
2. التصوير الطبي:
- الأشعة السينية (X-rays): هي الخطوة الأولى والأساسية. تُؤخذ صور للأشعة السينية من الأمام والخلف والجانب للعمود الفقري بأكمله أثناء الوقوف. تسمح هذه الصور بقياس زاوية الانحناء (زاوية كوب - Cobb angle)، وتقييم درجة تآكل الأقراص والمفاصل، وتحديد وجود أي تشوهات عظمية.
- الرنين المغناطيسي (MRI): يوفر صوراً تفصيلية للأنسجة الرخوة مثل الأقراص الفقرية، الأربطة، الحبل الشوكي، والأعصاب. يُعد الرنين المغناطيسي حاسماً لتحديد مدى ضغط الأعصاب وتضييق القناة الشوكية.
- الأشعة المقطعية (CT Scan): قد تُستخدم لتوفير صور أكثر تفصيلاً للعظام والنتوءات العظمية، خاصة إذا كانت هناك حاجة لتخطيط جراحي دقيق.
- دراسات التوصيل العصبي وتخطيط العضلات (Nerve Conduction Studies & EMG): قد تُجرى لتقييم وظيفة الأعصاب وتحديد مدى تلفها أو ضغطها.
بفضل خبرته الواسعة التي تتجاوز العشرين عاماً، يتمتع الأستاذ الدكتور محمد هطيف بمهارة فريدة في تفسير هذه الفحوصات التشخيصية، مما يمكنه من وضع خطة علاجية مخصصة وفعالة لكل مريض.
خيارات العلاج الشاملة للجنف التنكسي
يعتمد علاج الجنف التنكسي على شدة الأعراض، درجة الانحناء، ووجود ضغط على الأعصاب. في مركز الأستاذ الدكتور محمد هطيف، يتم تبني نهج علاجي متعدد التخصصات، يبدأ بالخيارات غير الجراحية، ولا يتم اللجوء إلى الجراحة إلا عند الضرورة القصوى وبعد استنفاد جميع الخيارات الأخرى.
أ. العلاج التحفظي (غير الجراحي):
يهدف العلاج التحفظي إلى تخفيف الألم، تحسين الوظيفة، وإبطاء تقدم الانحناء.
-
الأدوية:
- مسكنات الألم ومضادات الالتهاب غير الستيرويدية (NSAIDs): مثل الإيبوبروفين والنابروكسين، لتقليل الألم والالتهاب.
- مرخيات العضلات: لتخفيف التشنجات العضلية المصاحبة للألم.
- الأدوية المضادة للاعتلال العصبي: مثل الجابابنتين أو البريجابالين، لتخفيف آلام الأعصاب.
- حقن الستيرويدات فوق الجافية (Epidural Steroid Injections): يمكن حقن الستيرويدات مباشرة في الفراغ حول الحبل الشوكي والأعصاب لتخفيف الالتهاب والألم، وهي إجراء يتميز به الأستاذ الدكتور محمد هطيف بمهارة عالية.
-
العلاج الطبيعي وإعادة التأهيل:
- تمارين تقوية العضلات الأساسية: لتقوية عضلات البطن والظهر لدعم العمود الفقري.
- تمارين المرونة: لتحسين مدى حركة العمود الفقري وتقليل التصلب.
- تمارين الإطالة: لتخفيف توتر العضلات.
- العلاج اليدوي والتدليك: يمكن أن يساعد في تخفيف الألم وتحسين الدورة الدموية.
-
العلاج بالحرارة والبرودة:
لتخفيف الألم والالتهاب.
يصمم الأستاذ الدكتور محمد هطيف برامج علاج طبيعي مخصصة لكل حالة، بالتعاون مع أخصائيي العلاج الطبيعي لضمان أفضل النتائج.
-
الدعامات أو الأحزمة الداعمة (Bracing):
في بعض الحالات، قد يوصى باستخدام دعامة للعمود الفقري لتوفير الدعم وتقليل الألم، خاصة أثناء الأنشطة التي تزيد من الإجهاد على الظهر. ومع ذلك، لا تُستخدم الدعامات عادة لتصحيح الانحناء في الجنف التنكسي لدى البالغين. -
تعديل نمط الحياة:
- الحفاظ على وزن صحي: لتقليل الضغط على العمود الفقري.
- الإقلاع عن التدخين: لتحسين صحة الأقراص الفقرية.
- ممارسة التمارين الرياضية بانتظام: مثل المشي والسباحة، لتقوية العضلات وتحسين اللياقة البدنية.
- تجنب الأنشطة التي تزيد الألم: وتعديل طريقة أداء المهام اليومية.
ب. العلاج الجراحي: متى يكون ضرورياً؟
يُعتبر التدخل الجراحي خياراً للجنف التنكسي فقط عندما تفشل جميع الخيارات التحفظية في تخفيف الألم بشكل كافٍ، أو عندما يكون هناك ضغط شديد على الأعصاب يسبب ضعفاً كبيراً أو مشاكل في وظائف المثانة والأمعاء، أو عندما يزداد الانحناء بشكل كبير مما يؤثر على التوازن والوظيفة.
أهداف الجراحة:
- تخفيف الضغط على الأعصاب (Decompression): إزالة الأنسجة العظمية أو الأقراص التي تضغط على الحبل الشوكي أو الأعصاب.
- تصحيح الانحناء وتثبيت العمود الفقري (Correction & Fusion): إعادة محاذاة العمود الفقري قدر الإمكان وتثبيت الفقرات المصابة لمنع المزيد من الانحناء.
أنواع العمليات الجراحية التي يجريها الأستاذ الدكتور محمد هطيف:
- استئصال الصفيحة الفقرية (Laminectomy): إزالة جزء من العظم (الصفيحة) لتخفيف الضغط عن الحبل الشوكي والأعصاب.
- استئصال القرص (Discectomy): إزالة الجزء التالف من القرص الفقري الذي يضغط على الأعصاب.
- دمج الفقرات (Spinal Fusion): هو الإجراء الأكثر شيوعاً. يتضمن ربط فقرتين أو أكثر معاً بشكل دائم باستخدام براغي وقضبان معدنية، مع إضافة طعم عظمي لتشجيع نمو العظام ودمج الفقرات. هذا يوقف الحركة بين الفقرات المصابة ويثبت العمود الفقري.
- جراحة تصحيح التشوه (Deformity Correction): تتضمن تقنيات معقدة لإعادة محاذاة العمود الفقري وتثبيته.
خبرة الأستاذ الدكتور محمد هطيف في الجراحة:
يمتلك الأستاذ الدكتور محمد هطيف خبرة واسعة في جراحات العمود الفقري المعقدة، بما في ذلك جراحات الجنف التنكسي. يستخدم أحدث التقنيات الجراحية مثل:
*
الجراحة المجهرية (Microsurgery):
تسمح بإجراء العمليات بدقة عالية من خلال شقوق صغيرة، مما يقلل من تلف الأنسجة المحيطة ويسرع من التعافي.
*
مناظير 4K:
توفر رؤية واضحة ومكبرة للمنطقة الجراحية، مما يزيد من دقة الجراحة ويقلل من المخاطر.
إن هذه التقنيات المتقدمة، بالإضافة إلى خبرته الطويلة، تجعل منه الخيار الأمثل للمرضى الذين يحتاجون إلى تدخل جراحي دقيق وآمن.
جدول مقارنة: العلاج التحفظي مقابل العلاج الجراحي للجنف التنكسي
| الميزة / المعيار | العلاج التحفظي (غير الجراحي) | العلاج الجراحي |
|---|---|---|
| الأهداف الرئيسية | تخفيف الألم، تحسين الوظيفة، إبطاء التدهور | تخفيف الضغط العصبي، تصحيح الانحناء، تثبيت العمود الفقري |
| الاستطبابات (متى يُستخدم) | حالات الألم الخفيف إلى المتوسط، عدم وجود ضغط عصبي شديد، عدم استجابة للعلاج الدوائي الأولي، رغبة المريض في تجنب الجراحة | فشل العلاج التحفظي، ألم شديد ومزمن، ضعف عصبي متفاقم، مشاكل في المشي، تشوه كبير يؤثر على جودة الحياة، عدم استقرار العمود الفقري |
| المدة الزمنية للنتائج | قد يستغرق أسابيع إلى أشهر لظهور تحسن، يتطلب التزاماً مستمراً | نتائج سريعة نسبياً في تخفيف الضغط العصبي والألم، نتائج تصحيح الانحناء فورية بعد الجراحة |
| المخاطر والآثار الجانبية | قليلة جداً، قد تشمل تهيج الجلد من الدعامات، آثار جانبية للأدوية | مخاطر كبيرة (عدوى، نزيف، تلف الأعصاب، عدم اندماج الفقرات، ألم مزمن)، فترة تعافٍ طويلة |
| فترة التعافي | لا توجد فترة تعافٍ بالمعنى الجراحي، يمكن للمريض الاستمرار في الأنشطة اليومية مع التعديلات | أسابيع إلى أشهر للتعافي الكامل، يتطلب راحة وتأهيلاً مكثفاً |
| التكلفة | أقل بكثير (أدوية، علاج طبيعي، دعامات) | أعلى بكثير (تكاليف المستشفى، الجراحة، التخدير، التأهيل) |
| معدل النجاح | ينجح في تخفيف الأعراض لدى غالبية المرضى (70-80%) | معدلات نجاح عالية في تخفيف الألم وتصحيح التشوه، لكن لا تخلو من المضاعفات المحتملة |
| الدور الأساسي للأستاذ الدكتور محمد هطيف | وضع خطة علاجية شاملة، وصف الأدوية، الإشراف على العلاج الطبيعي، إجراء الحقن الموجهة | إجراء الجراحة بتقنيات متقدمة (مجهرية، مناظير)، التخطيط الدقيق للعملية، متابعة ما بعد الجراحة |
خطوات الإجراء الجراحي للجنف التنكسي (مثال: دمج الفقرات وتخفيف الضغط)
عندما يصبح التدخل الجراحي ضرورياً، يتبع الأستاذ الدكتور محمد هطيف بروتوكولاً دقيقاً لضمان سلامة المريض وتحقيق أفضل النتائج الممكنة. تتضمن جراحة الجنف التنكسي عادةً مرحلتين رئيسيتين: تخفيف الضغط على الأعصاب (Decompression) وتثبيت العمود الفقري (Fusion).
التحضير قبل الجراحة:
- التقييم الشامل: مراجعة جميع الفحوصات التصويرية (أشعة سينية، رنين مغناطيسي، أشعة مقطعية) وتخطيط مسار الجراحة بدقة.
- الفحوصات الطبية: التأكد من أن المريض لائق طبياً للجراحة من خلال فحوصات الدم، تخطيط القلب، واستشارة طبيب التخدير.
- التوقف عن الأدوية: قد يطلب من المريض التوقف عن تناول بعض الأدوية (خاصة مميعات الدم) قبل الجراحة بأيام.
- التثقيف: شرح مفصل للإجراء، المخاطر المحتملة، وما يمكن توقعه بعد الجراحة.
الإجراء الجراحي (نموذج لدمج الفقرات مع تخفيف الضغط):
تُجرى الجراحة تحت التخدير العام وتستغرق عدة ساعات حسب مدى التعقيد وعدد الفقرات التي سيتم دمجها.
-
الوصول إلى العمود الفقري:
- يتم وضع المريض على بطنه.
- يتم عمل شق جراحي في منتصف الظهر فوق المنطقة المصابة.
- تُبعد العضلات والأنسجة الرخوة بعناية للوصول إلى الفقرات. يستخدم الأستاذ الدكتور محمد هطيف في كثير من الأحيان تقنيات طفيفة التوغل (Minimally Invasive) لتقليل حجم الشق وتلف العضلات.
-
تخفيف الضغط العصبي (Decompression):
- يتم تحديد المناطق التي تضغط على الأعصاب (مثل النتوءات العظمية، الأقراص المنتفخة، الأربطة المتضخمة).
- يُجرى استئصال الصفيحة الفقرية (Laminectomy) أو استئصال القرص (Discectomy) لإزالة هذه الضغوط وتوسيع القناة الشوكية. يتم استخدام المجهر الجراحي أو المنظار 4K لضمان الدقة وتجنب إيذاء الأعصاب.
-
تصحيح الانحناء وتجهيز الدمج:
- يتم إزالة أي أنسجة قرصية تالفة بين الفقرات التي سيتم دمجها.
- يتم كشط أسطح الفقرات لتشجيع نمو العظام.
- يتم إدخال طعم عظمي (Bone Graft)، والذي يمكن أن يكون من جسم المريض نفسه (Autograft) أو من متبرع (Allograft)، أو مادة صناعية، في الفراغ بين الفقرات. يساعد هذا الطعم في تحفيز اندماج العظام.
-
التثبيت (Instrumentation and Fusion):
- يتم إدخال براغي معدنية (عادة من التيتانيوم) في الفقرات التي سيتم دمجها.
- تُربط هذه البراغي بقضبان معدنية طويلة.
- يتم تعديل وضعية القضبان لتقويم الانحناء قدر الإمكان واستعادة التوازن الطبيعي للعمود الفقري.
- تُثبت البراغي والقضبان بإحكام لتوفير الاستقرار الفوري ومنع الحركة بين الفقرات، مما يسمح للطعم العظمي بالاندماج بمرور الوقت.
-
إغلاق الجرح:
- بعد التأكد من استقرار التثبيت وتخفيف الضغط، تُعاد العضلات والأنسجة إلى مكانها.
- يتم إغلاق الشق الجراحي بالخياطة.
- قد يتم وضع أنبوب تصريف مؤقت لمنع تجمع السوائل.
بعد الجراحة مباشرة:
- يُنقل المريض إلى غرفة الإفاقة للمراقبة الدقيقة.
- يتم التحكم في الألم بفعالية باستخدام الأدوية.
- يبدأ التشجيع على الحركة المبكرة (مثل الجلوس والوقوف والمشي بمساعدة) في أقرب وقت ممكن بعد الجراحة، تحت إشراف طاقم التمريض والعلاج الطبيعي.
دليل إعادة التأهيل الشامل بعد جراحة العمود الفقري
إعادة التأهيل بعد جراحة الجنف التنكسي هي جزء لا يتجزأ من عملية الشفاء وتحديد مدى نجاح الجراحة على المدى الطويل. يحرص الأستاذ الدكتور محمد هطيف على توجيه مرضاه خلال هذه المرحلة الحاسمة، مؤكداً على أهمية الالتزام بالبرنامج التأهيلي المخصص.
المرحلة الأولى: المستشفى (الأيام الأولى بعد الجراحة)
- إدارة الألم: يتم التحكم في الألم باستخدام مسكنات قوية في البداية، ثم يتم تقليلها تدريجياً.
- الحركة المبكرة: يشجع المريض على النهوض من السرير والمشي لمسافات قصيرة بمساعدة، لتقليل مخاطر الجلطات الدموية وتحسين الدورة الدموية.
- تعلم حركات الجسم الآمنة: يتعلم المريض كيفية الجلوس، الوقوف، الاستلقاء، والنهوض من السرير بطريقة تحمي العمود الفقري الملتئم.
- العلاج الطبيعي الأولي: قد يبدأ أخصائي العلاج الطبيعي بتمارين تنفس خفيفة وتمارين بسيطة لتحسين الدورة الدموية.
المرحلة الثانية: المنزل (الأسابيع الأولى بعد الخروج من المستشفى)
- الراحة الكافية: النوم الجيد ضروري للشفاء.
- المشي المنتظم: زيادة مسافة ومدة المشي تدريجياً. المشي هو أحد أفضل التمارين للتعافي.
- تجنب الأنشطة الشاقة: يُمنع رفع الأثقال، الانحناء أو الالتواء المفرط، القيادة، والجلوس لفترات طويلة.
-
العلاج الطبيعي الموجه:
يبدأ برنامج علاج طبيعي منظم يركز على:
- تمارين الإطالة اللطيفة: لتحسين المرونة وتخفيف التوتر العضلي.
- تمارين تقوية العضلات الأساسية: لتقوية عوازن البطن والظهر لدعم العمود الفقري.
- تحسين التوازن والتنسيق: للمساعدة في استعادة الثقة في الحركة.
- إدارة الألم: الاستمرار في تناول مسكنات الألم حسب الحاجة ووفق توجيهات الطبيب.
- متابعة الجروح: الحفاظ على نظافة وجفاف الجرح ومراقبة علامات العدوى.
المرحلة الثالثة: العودة التدريجية للأنشطة (أشهر بعد الجراحة)
- برنامج علاج طبيعي مكثف: يزداد تركيز التمارين لتشمل تقوية العضلات بشكل أكبر، تمارين التحمل، والعودة التدريجية للأنشطة الوظيفية.
- العلاج المهني: قد يكون مفيداً لتعلم كيفية تعديل بيئة العمل أو المنزل لتسهيل الأنشطة اليومية.
- العودة إلى العمل والأنشطة الترفيهية: يتم ذلك تدريجياً وبموافقة الأستاذ الدكتور محمد هطيف، مع تجنب الأنشطة عالية التأثير أو التي تضع ضغطاً كبيراً على العمود الفقري.
- الالتزام مدى الحياة: الحفاظ على نمط حياة صحي، بما في ذلك التمارين المنتظمة والوزن الصحي، أمر بالغ الأهمية للحفاظ على نتائج الجراحة على المدى الطويل.
ملاحظات هامة من الأستاذ الدكتور محمد هطيف:
*
الصبر:
التعافي من جراحة العمود الفقري يستغرق وقتاً طويلاً. لا تتوقع نتائج
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك