الدليل الشامل لعلاج تشوهات العمود الفقري والجنف المرتبط بمرض الورم العصبي الليفي
الخلاصة الطبية
جنف الورم العصبي الليفي هو انحناء غير طبيعي في العمود الفقري ينتج عن اضطراب وراثي يؤثر على نمو الأنسجة العصبية والعظمية. يعتمد العلاج على نوع الانحناء، حيث تُعالج الحالات البسيطة بالمراقبة أو الأحزمة الطبية، بينما تتطلب الانحناءات الحثلية الشديدة تدخلاً جراحياً مبكراً لدمج الفقرات ومنع المضاعفات العصبية.
الخلاصة الطبية السريعة: جنف الورم العصبي الليفي هو انحناء غير طبيعي في العمود الفقري ينتج عن اضطراب وراثي يؤثر على نمو الأنسجة العصبية والعظمية. يعتمد العلاج على نوع الانحناء، حيث تُعالج الحالات البسيطة بالمراقبة أو الأحزمة الطبية، بينما تتطلب الانحناءات الحثلية الشديدة تدخلاً جراحياً مبكراً لدمج الفقرات ومنع المضاعفات العصبية.
مقدمة
يُعد مرض الورم العصبي الليفي من الحالات الطبية المعقدة التي تتطلب فهماً دقيقاً ورعاية طبية متخصصة، خاصة عندما يتعلق الأمر بتأثيره على الجهاز الهيكلي والعمود الفقري. بالنسبة للعديد من المرضى وعائلاتهم، قد يكون تشخيص الإصابة بتشوهات العمود الفقري المرتبطة بهذا المرض لحظة مليئة بالتساؤلات والمخاوف. تم إعداد هذا الدليل الطبي الشامل ليكون منارة طبية موثوقة، تقدم لك ولعائلتك كل ما تحتاجون معرفته حول طبيعة هذا المرض، وكيفية تأثيره على العمود الفقري، والخيارات العلاجية والجراحية المتاحة التي تهدف إلى استعادة استقامة العمود الفقري وتحسين جودة الحياة.
نحن ندرك أن رحلة العلاج قد تبدو شاقة، ولكن مع التقدم الطبي الهائل في جراحات العظام والعمود الفقري، أصبحت نسب النجاح مرتفعة للغاية. سنأخذك في هذه المقالة خطوة بخطوة لفهم حالتك أو حالة طفلك، بدءاً من التشريح الأساسي وصولاً إلى مرحلة التعافي التام.
التشريح وفهم طبيعة المرض
لفهم كيف يؤثر المرض على العمود الفقري، يجب أولاً أن نتعرف على طبيعة الورم العصبي الليفي. هو اضطراب وراثي معقد ينشأ من خلايا العرف العصبي أثناء التطور الجنيني. يؤدي هذا الاضطراب إلى تكاثر غير طبيعي للأنسجة، مما قد يؤثر على أي عضو في الجسم، ولكنه يمثل تحديات فريدة وشديدة في جراحة العظام.
ينقسم هذا المرض سريرياً إلى تصنيفين رئيسيين
النوع الأول وهو الورم العصبي الليفي المحيطي ويُعرف تاريخياً بمرض فون ريكلينغهاوزن. هو حالة وراثية سائدة تصيب حوالي شخص واحد من بين كل أربعة آلاف شخص. في هذا النوع، يكون المرضى أكثر عرضة لتطوير أورام حميدة في الخلايا العصبية وتصبغات جلدية مميزة. المظاهر العظمية شائعة جداً في هذه المجموعة، حيث يُعد تشوه العمود الفقري وتحديداً الجنف هو العيب العظمي الأكثر تكراراً.
النوع الثاني وهو الورم العصبي الليفي المركزي وهو اضطراب وراثي نادر جداً يتميز بشكل أساسي بوجود أورام عصبية سمعية ثنائية، ويفتقر بشكل ملحوظ إلى التدخل العظمي والتشوهات الهيكلية التي نراها في النوع الأول. لذلك، يتركز اهتمامنا في هذا الدليل على النوع الأول وتأثيراته.

الأسباب وعوامل الخطر
السبب الجذري للورم العصبي الليفي هو طفرة جينية في الجين المسؤول عن إنتاج بروتين يُسمى نيوروفبرومين، والذي يعمل كمثبط للأورام. غياب أو نقص هذا البروتين يؤدي إلى نمو الخلايا بشكل غير منضبط.
تعتبر الوراثة العامل الرئيسي، حيث ينتقل المرض بنمط صبغي جسدي سائد، مما يعني أن انتقال نسخة واحدة من الجين المتحور من أحد الوالدين يكفي للإصابة بالمرض. ومع ذلك، فإن حوالي نصف الحالات تحدث نتيجة طفرات جينية جديدة عفوية دون وجود تاريخ عائلي للمرض.
أما بالنسبة لسبب حدوث تشوهات العمود الفقري والجنف لدى هؤلاء المرضى، فيعود إلى التغيرات البنيوية في العظام نفسها، وضعف الأنسجة الداعمة، ووجود أورام ليفية عصبية قد تضغط على الهياكل العظمية المحيطة، مما يؤدي إلى انحراف العمود الفقري عن مساره الطبيعي.
الأعراض والعلامات السريرية
يعتمد تشخيص النوع الأول من الورم العصبي الليفي بشكل أساسي على الفحص السريري الدقيق. لتأكيد التشخيص، يجب أن يظهر على المريض اثنتان على الأقل من العلامات المميزة التالية
أولاً وجود ست بقع أو أكثر على الجلد بلون القهوة بحليب، وتكون بقطر معين يختلف قبل وبعد مرحلة البلوغ.
ثانياً ظهور ورمين أو أكثر من الأورام الليفية العصبية من أي نوع، أو ورم ليفي عصبي ضفيري واحد.
ثالثاً وجود نمش في منطقة الإبط أو الفخذ.
رابعاً الإصابة بورم دبقي بصري يؤثر على عصب العين.
خامساً ظهور عقد ليش وهي عبارة عن عقيدات صغيرة في قزحية العين يتم اكتشافها بواسطة فحص المصباح الشقّي.
سادساً وجود آفة عظمية مميزة مثل خلل التنسج الوتدي أو ترقق قشرة العظام الطويلة.
سابعاً وجود قريب من الدرجة الأولى مصاب بالمرض بناءً على المعايير السابقة.
فيما يخص العمود الفقري، قد يلاحظ المريض أو الأهل عدم تماثل في ارتفاع الكتفين، بروز في أحد لوحي الكتف، ميلان في الحوض، أو انحناء واضح في الظهر. من الضروري جداً للطبيب تقييم ما إذا كان الجنف وظيفياً ناتجاً عن اختلاف طول الساقين، أو جنفاً هيكلياً حقيقياً في العمود الفقري.
التشخيص والتقييم الطبي
التقييم الطبي قبل الجراحة لمريض الورم العصبي الليفي الذي يعاني من تشوه في العمود الفقري يجب أن يكون شاملاً ودقيقاً للغاية. لا يقتصر الأمر على تصوير العظام فحسب، بل يمتد لتقييم الجهاز العصبي بأكمله.
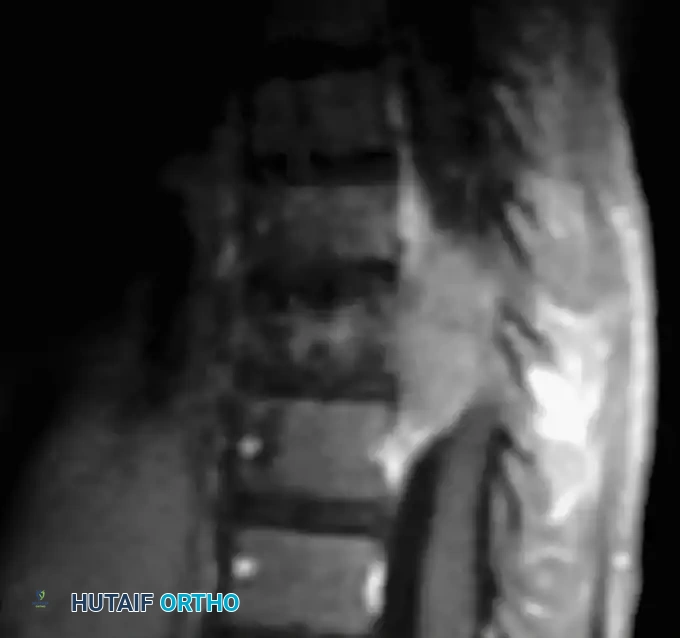
يُعد التصوير بالرنين المغناطيسي للعمود الفقري بالكامل أمراً إلزامياً وحتمياً. الهدف الأساسي من هذا الفحص هو استبعاد وجود أي آفات داخل القناة الشوكية مثل الأورام الليفية العصبية التي تنمو داخل القناة الشوكية وتعرف بأورام الدمبل، أو توسع الجافية. إن تجاهل هذه الآفات الخفية وإجراء جراحة تعديل للعمود الفقري قد يؤدي إلى ضغط هذه الأورام على الحبل الشوكي أثناء تعديل الانحناء، مما قد يسبب شللاً نصفياً حاداً لا رجعة فيه.
في حالات التشوهات الشديدة جداً حيث يكون الرنين المغناطيسي غير واضح بسبب التداخلات والتشريح المعقد، يلجأ الأطباء إلى التصوير المقطعي المحوسب مع حقن صبغة في النخاع الشوكي لرسم خريطة دقيقة للقناة الشوكية.
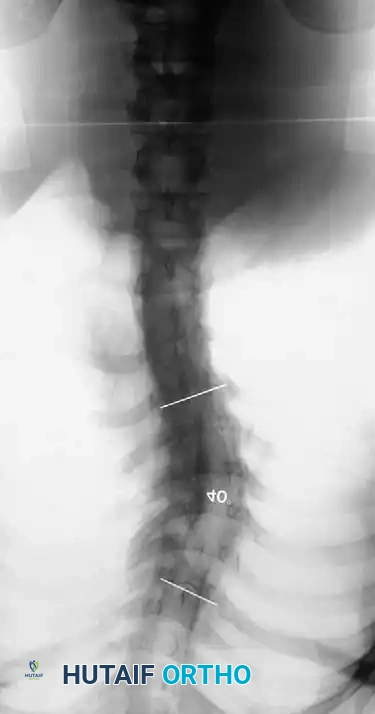
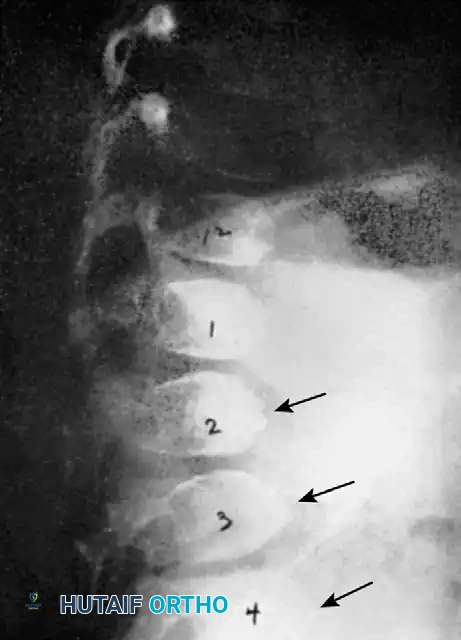
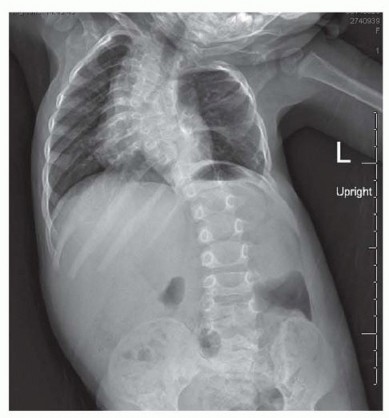
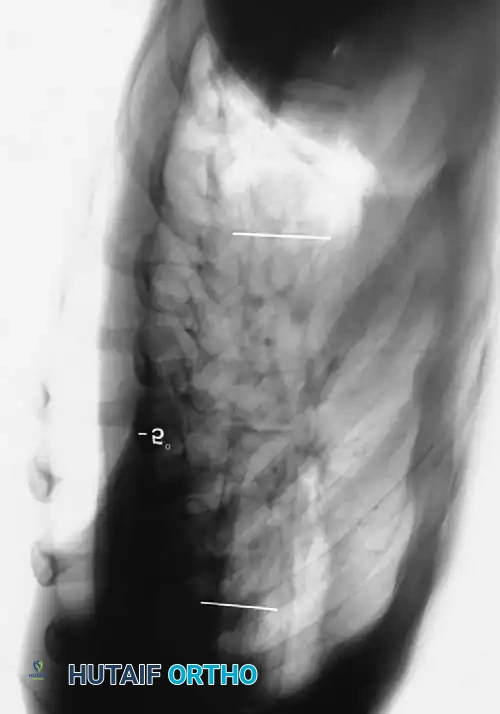
أنواع تشوهات العمود الفقري المرتبطة بالمرض
يعتبر الجنف العلامة العظمية الأبرز في هذا المرض. تشير الدراسات إلى أن ما يصل إلى ستين بالمائة من مرضى الورم العصبي الليفي يعانون من شكل من أشكال اضطرابات العمود الفقري. يتم تقسيم هذه التشوهات ميكانيكياً وشعاعياً إلى فئتين متميزتين تماماً، ولكل منهما مسار علاجي مختلف.
الجنف غير الحثلي
تتصرف التشوهات غير الحثلية من الناحية الميكانيكية الحيوية مثل الجنف الغامض للمراهقين. أنماط المنحنى، ومخاطر التطور، والاستجابات للعلاج التحفظي تعكس بشكل وثيق تلك الخاصة بالجنف العادي. في هذه الحالات، يبدو أن التشخيص الأساسي للمرض له تأثير ضئيل على التاريخ الطبيعي للمنحنى، باستثناء ظاهرة بالغة الأهمية تُعرف باسم التحول أو التعديل، حيث يمكن أن يتحول المنحنى غير الحثلي إلى منحنى حثلي مع مرور الوقت، خاصة إذا ظهر التشوه قبل سن السابعة.
الجنف الحثلي
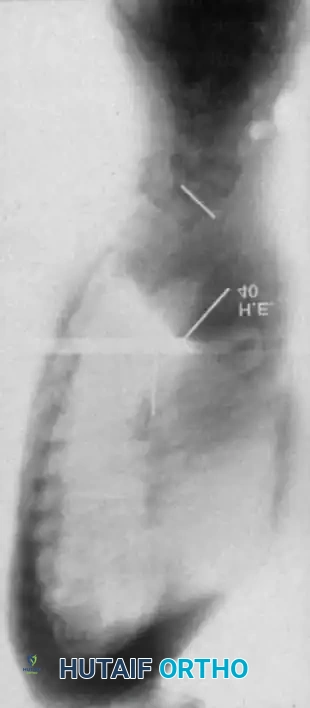
الجنف الحثلي هو المتغير الأكثر عدوانية وتحدياً في هذا المرض. يتميز بمنحنى قصير الزاوية وحاد جداً. من الناحية الشعاعية، تظهر المنحنيات الحثلية مع مجموعة من التشوهات الهيكلية الشديدة، والتي تشمل
* التواء شديد في الأجسام الفقرية القمية.
* دوران محوري متطرف للفقرات.
* تقوس خلفي للأجسام الفقرية.
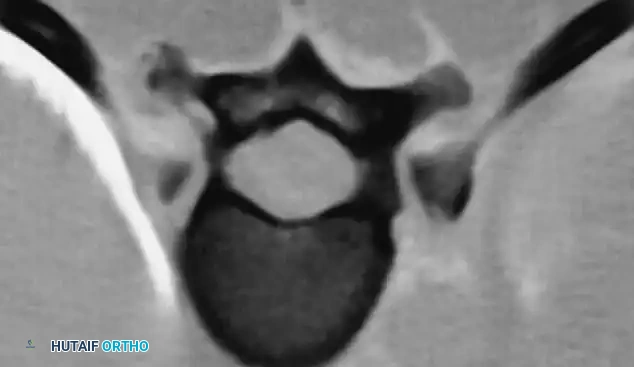
* ترقق شديد في النتوءات المستعرضة للفقرات.
* تضخم في الثقبة العصبية.
* الأضلاع القلمية، حيث تدور الأضلاع تسعين درجة وتصبح رفيعة جداً وكأنها مرسومة بقلم رصاص.
تعتبر المنحنيات التي تحتوي على تشوه في المستوى السهمي شائعة جداً في الجنف الحثلي. يُعرف الحدب الجنفي بأنه سيئ السمعة بشكل خاص، ويتميز بزاوية حادة وصلبة، مع تدمير ملحوظ للأجسام الفقرية.
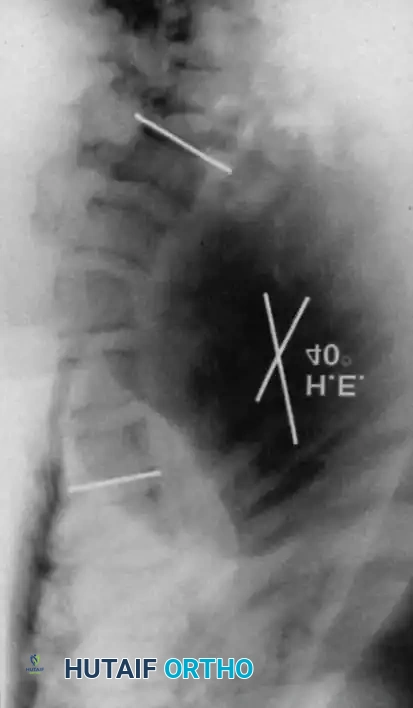
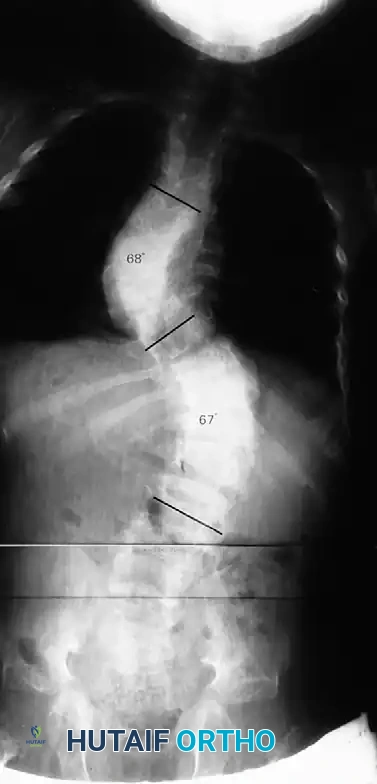
خيارات العلاج
تختلف استراتيجيات العلاج بشكل جذري بناءً على نوع الجنف الذي يعاني منه المريض. الهدف الأساسي دائماً هو منع تطور الانحناء، الحفاظ على وظائف الرئة والقلب، وحماية الحبل الشوكي من أي انضغاط.
في حالات الجنف غير الحثلي، يتم اتباع إرشادات مشابهة للجنف العادي. تتم مراقبة المنحنيات التي تقل عن خمس وعشرين درجة سريرياً وشعاعياً. إذا تقدم التشوه إلى ثلاثين درجة، يتم وصف حزام طبي داعم. أما إذا تجاوز التشوه أربعين إلى خمسة وأربعين درجة، يُنصح بإجراء دمج شوكي خلفي باستخدام خطاطيف مقطعية أو مسامير عنيقية.
أما في حالات الجنف الحثلي، فإن القاعدة الذهبية والصارمة في الطب العظمي هي أن العلاج بالحزام الطبي ممنوع تماماً. أثبتت الدراسات أن الأحزمة الطبية لا تفشل فقط في إيقاف تطور الجنف الحثلي، بل قد تزيد الأمور سوءاً. المراقبة المستمرة لمنحنى حثلي يتطور هي أمر غير مبرر طبياً. التدخل الجراحي المبكر هو المعيار الذهبي لمنع المضاعفات العصبية الكارثية والقيود الشديدة على القلب والرئتين.
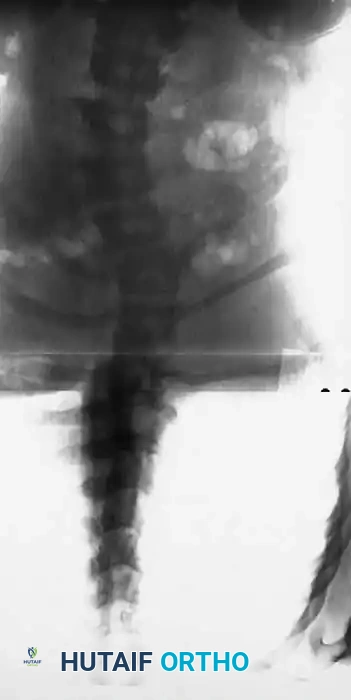
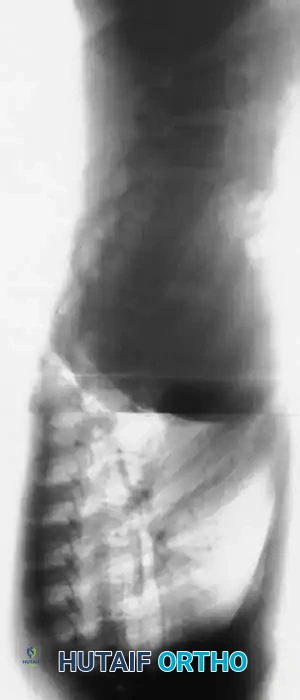
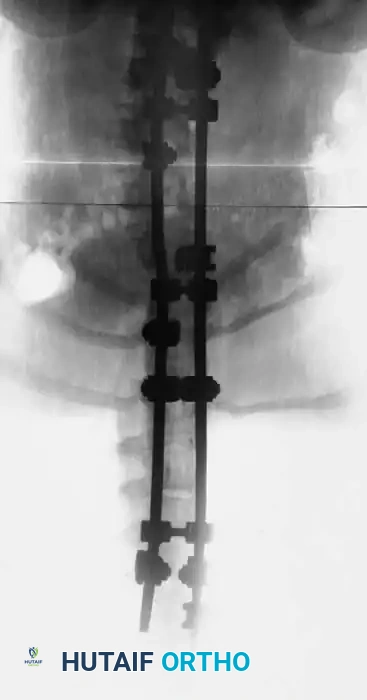
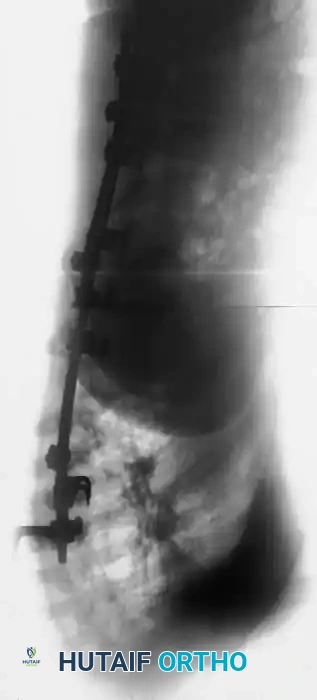
التدخل الجراحي لتشوهات العمود الفقري
تعتبر جراحة العمود الفقري لمرضى الورم العصبي الليفي من الجراحات الدقيقة التي تتطلب مهارة عالية وتخطيطاً مسبقاً دقيقاً. يتحدد نوع الجراحة بناءً على وجود أو عدم وجود تشوه حدبي مرافق للجنف.
جراحة الجنف الحثلي بدون حدب
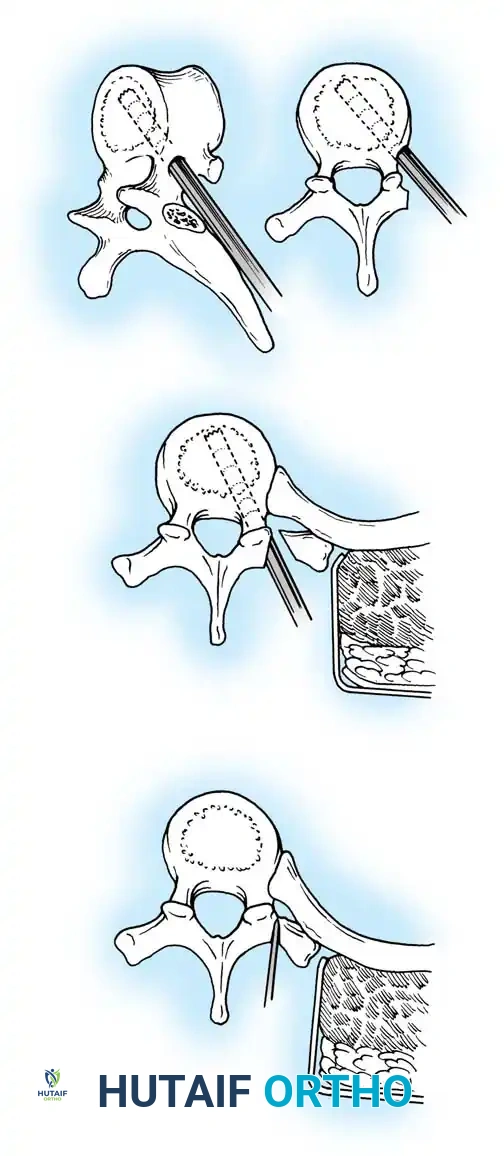
يجب مراقبة المرضى الذين يعانون من جنف حثلي يفتقر إلى المكون الحدبي على فترات كل ستة أشهر إذا كان المنحنى أقل من عشرين درجة. في اللحظة التي يتم فيها توثيق تطور المنحنى، يجب تنفيذ دمج شوكي خلفي. إذا تم إجراء الدمج الخلفي مبكراً، يمكن تجنب الحاجة إلى التدخل من الجهة الأمامية للعمود الفقري.
توفر أنظمة المسامير العنيقية المقطعية الحديثة تثبيتاً ميكانيكياً حيوياً فائقاً في العظام المشوهة، مما يسمح للمريض بالحركة والمشي في وقت مبكر بعد الجراحة. ومع ذلك، يُعرف التحام العظام في هذا المرض بأنه غير موثوق به. لذلك، يجب فحص كتلة الدمج بعناية بعد عام من الجراحة للتأكد من نجاح الالتحام العظمي.
جراحة الحدب الجنفي الحثلي
يمثل الجنف الحثلي المقترن بحدب زاوي أحد أكبر التحديات في جراحة العمود الفقري. يستجيب المرضى الذين يعانون من هذه الحالة بشكل سيئ للغاية للدمج الخلفي وحده. يتم تحقيق النجاح المستمر طويل الأمد بشكل حصري تقريباً من خلال الدمج الأمامي والخلفي المشترك، أي دمج بزاوية ثلاثمائة وستين درجة.
تتضمن الاستراتيجية الجراحية لهذه الحالات المعقدة عدة خطوات دقيقة
أولاً التحرير الأمامي واستئصال جسم الفقرة، حيث يجب معالجة المنطقة الهيكلية للتشوه من الأمام بالكامل.
ثانياً التطعيم العظمي الهيكلي، حيث تعتبر الطعوم القوية ضرورية ميكانيكياً لدعم العمود الأمامي ومنع انهيار الحدب.
ثالثاً طعوم الأضلاع ذات الأوعية الدموية، والتي توفر إمكانات شفاء بيولوجية فائقة في البيئة المعادية للعمود الفقري المصاب بالورم العصبي الليفي.
رابعاً التثبيت الخلفي، حيث يتم إجراء تثبيت مقطعي خلفي قوي ودمج للمفاصل.
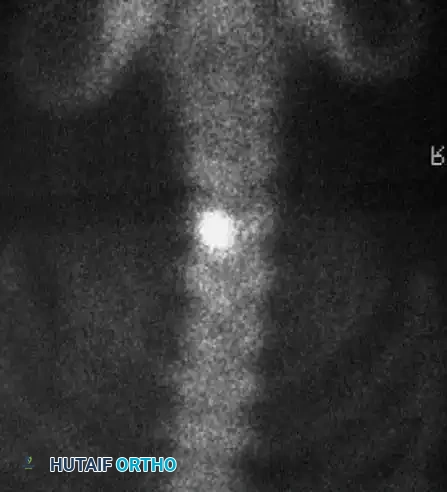
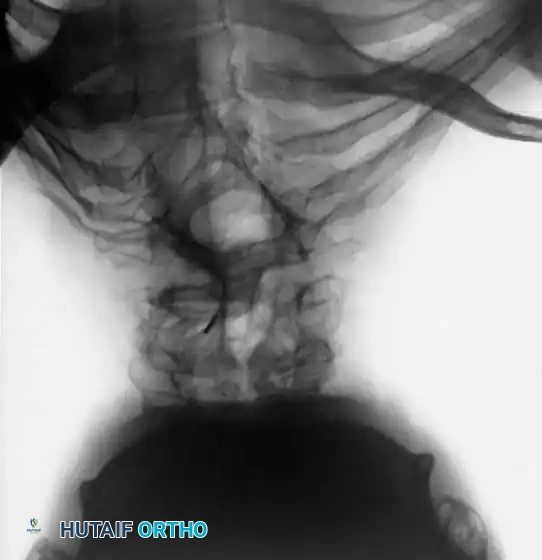
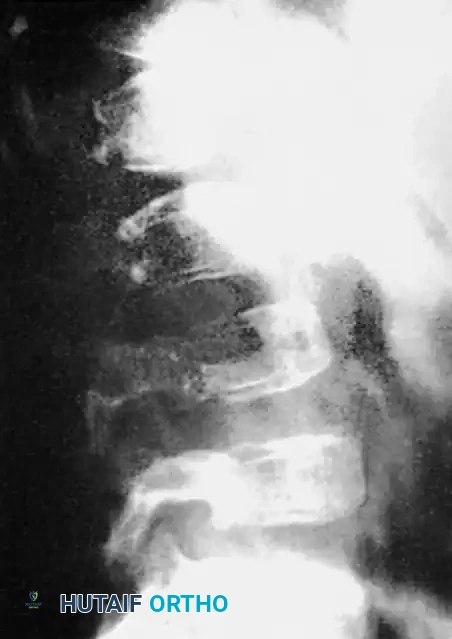
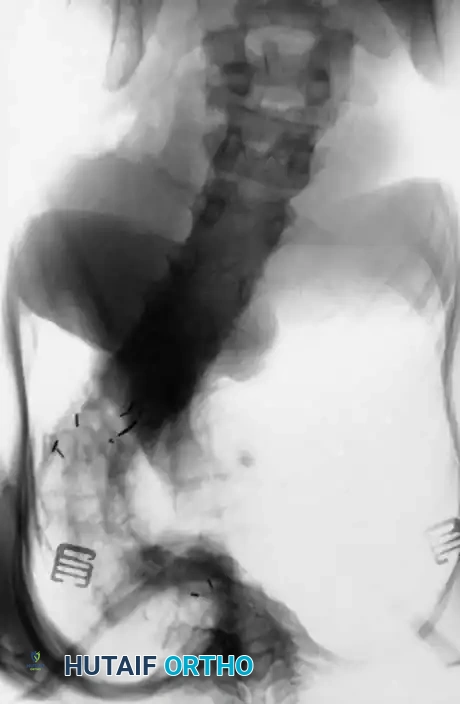
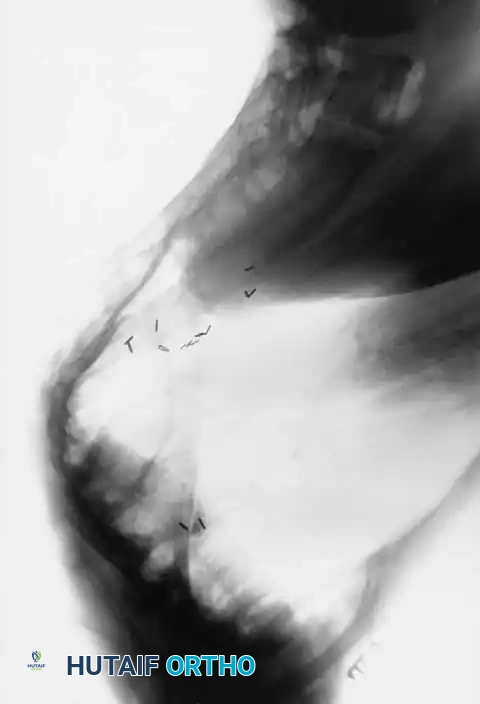
إدارة انضغاط الحبل الشوكي
من أهم المضاعفات التي يجب الحذر منها هي العجز العصبي. يمكن أن تنشأ المشاكل العصبية لدى هؤلاء المرضى من سببين مختلفين: إما ضغط مباشر من ورم داخل القناة الشوكية، أو ضغط ميكانيكي ناتج عن الحدب الزاوي الشديد. التشخيص الدقيق للسبب هو ما يحدد مسار الجراحة لضمان تحرير الحبل الشوكي واستعادة الوظائف العصبية بشكل آمن.
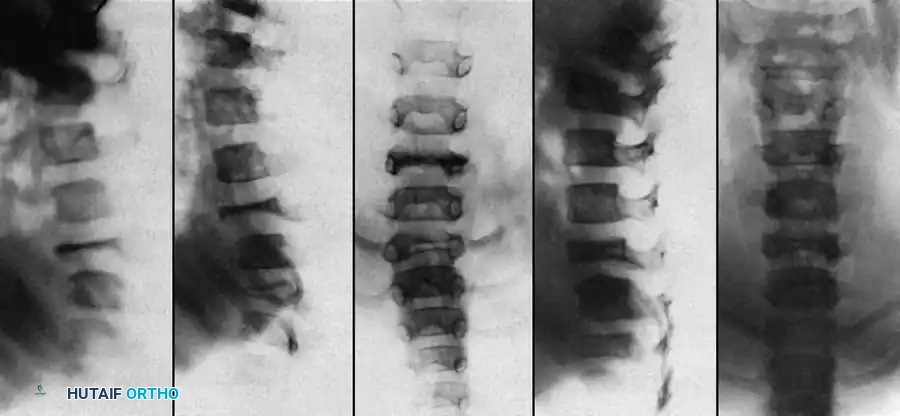
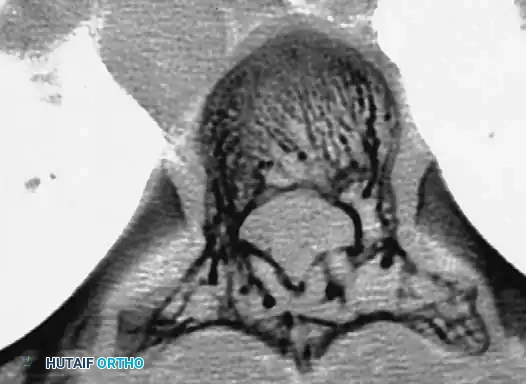
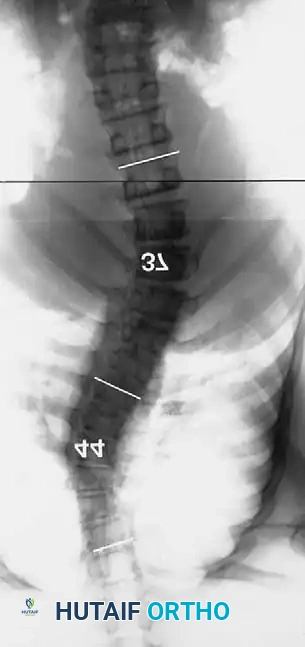
التعافي وما بعد الجراحة
تعتبر مرحلة التعافي جزءاً لا يتجزأ من نجاح العلاج. بعد الجراحة، يمكث المريض في المستشفى لعدة أيام تحت المراقبة الدقيقة للتأكد من استقرار العلامات الحيوية والوظائف العصبية. يبدأ العلاج الطبيعي في وقت مبكر جداً، غالباً في اليوم التالي للجراحة، لمساعدة المريض على الوقوف والمشي.
نظراً لطبيعة العظام في مرض الورم العصبي الليفي، قد يتطلب الأمر ارتداء دعامة أو حزام طبي لفترة معينة بعد الجراحة لحماية التثبيت المعدني حتى يكتمل الالتحام العظمي. المتابعة الدورية مع الجراح وإجراء صور الأشعة السينية بشكل منتظم هي أمور حيوية لضمان عدم تطور التشوه مرة أخرى والتأكد من نجاح دمج الفقرات.
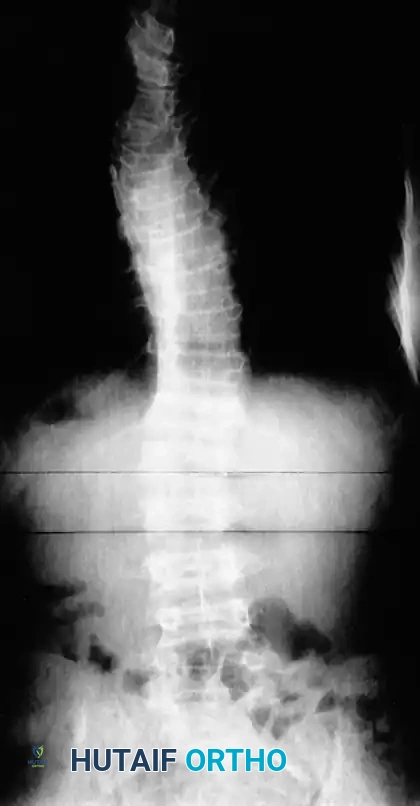
الأسئلة الشائعة
هل يمكن الشفاء التام من الورم العصبي الليفي
الورم العصبي الليفي هو اضطراب جيني وراثي، وحتى الآن لا يوجد علاج يقضي على المرض من جذوره. ومع ذلك، فإن التدخلات الطبية والجراحية الحديثة تهدف بفعالية عالية إلى إدارة الأعراض، تصحيح التشوهات العظمية مثل الجنف، ومنع المضاعفات، مما يتيح للمريض عيش حياة طبيعية ومستقرة.
متى يجب اللجوء لجراحة العمود الفقري
يتم اتخاذ قرار الجراحة بناءً على نوع الجنف ودرجة الانحناء. في الجنف غير الحثلي، يُنصح بالجراحة إذا تجاوز الانحناء أربعين درجة. أما في الجنف الحثلي، فإن الجراحة المبكرة هي المعيار الأساسي بمجرد ملاحظة أي تطور في المنحنى، وذلك لتجنب المضاعفات العصبية الخطيرة وتدهور وظائف الرئة.
هل الحزام الطبي مفيد لجميع حالات الجنف
لا، الحزام الطبي مفيد فقط في حالات الجنف غير الحثلي للمنحنيات التي تتراوح بين ثلاثين وأربعين درجة. أما في حالات الجنف الحثلي المرتبط بالورم العصبي الليفي، فإن استخدام الحزام الطبي ممنوع تماماً لأنه لا يمنع تطور التشوه وقد يتسبب في تفاقم الحالة وتأخير التدخل الجراحي الضروري.
ما هو الفرق بين الجنف الحثلي وغير الحثلي
الجنف غير الحثلي يشبه الجنف العادي ويتطور ببطء ويمكن علاجه أحياناً بالأحزمة الطبية. أما الجنف الحثلي فهو شديد العدوانية، يتميز بانحناء حاد وقصير، ويصاحبه تشوهات شديدة في العظام والأضلاع، ويتطلب تدخلاً جراحياً مبكراً لدمج الفقرات ومنع تدهور الحالة.
هل مرض الورم العصبي الليفي وراثي
نعم، هو مرض وراثي ينتقل بنمط صبغي جسدي سائد. هذا يعني أن المريض الذي يحمل الجين لديه فرصة بنسبة خمسين بالمائة لنقله إلى أطفاله. ومع ذلك، تجدر الإشارة إلى أن حوالي نصف الحالات المشخصة تحدث نتيجة طفرات جينية جديدة دون وجود أي تاريخ عائلي مسبق للمرض.
ما هي مخاطر إهمال علاج جنف الورم العصبي الليفي
إهمال العلاج، خاصة في النوع الحثلي، يؤدي إلى تطور سريع للتشوه. هذا الانحناء الشديد يضغط على القفص الصدري مما يسبب مشاكل خطيرة في التنفس ووظائف القلب. والأخطر من ذلك هو احتمالية انضغاط الحبل الشوكي، مما قد يؤدي إلى ضعف في الأطراف أو حتى الشلل النصفي لا سمح الله.
كم تستغرق فترة التعافي بعد جراحة دمج العمود الفقري
تختلف فترة التعافي من مريض لآخر بناءً على تعقيد الجراحة. عادةً ما يبقى المريض في المستشفى لمدة تتراوح بين خمسة إلى سبعة أيام. يمكن للمريض العودة إلى الأنشطة اليومية الخفيفة والمدرسة خلال أربعة إلى ستة أسابيع، بينما يستغرق الالتحام العظمي الكامل من ستة أشهر إلى عام كامل.
هل تؤثر الجراحة على طول المريض
نعم، وبشكل إيجابي. جراحة تصحيح الجنف تهدف إلى استقامة العمود الفقري قدر الإمكان. هذا التعديل وإزالة الانحناءات يؤدي غالباً
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك