الجنف التنكسي عند الكبار: الأسباب، الأعراض، التشخيص، والعلاج الفعال في صنعاء
الخلاصة الطبية
الجنف التنكسي عند الكبار هو تشوه في العمود الفقري يسبب انحناء جانبي، وغالبًا ما يترافق مع آلام الظهر وتضيق الأعصاب. يشمل العلاج خيارات غير جراحية مثل العلاج الطبيعي، أو جراحية لتصحيح الانحناء وتخفيف الضغط.
الخلاصة الطبية السريعة: الجنف التنكسي عند الكبار هو تشوه في العمود الفقري يسبب انحناء جانبي، وغالبًا ما يترافق مع آلام الظهر وتضيق الأعصاب. يشمل العلاج خيارات غير جراحية مثل العلاج الطبيعي، أو جراحية لتصحيح الانحناء وتخفيف الضغط.
مقدمة
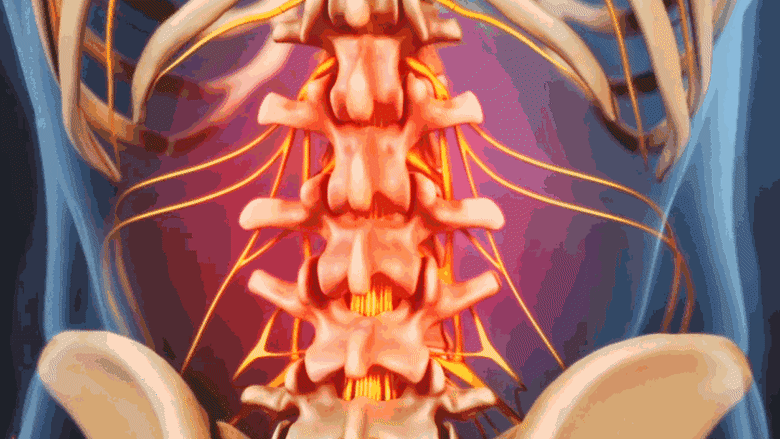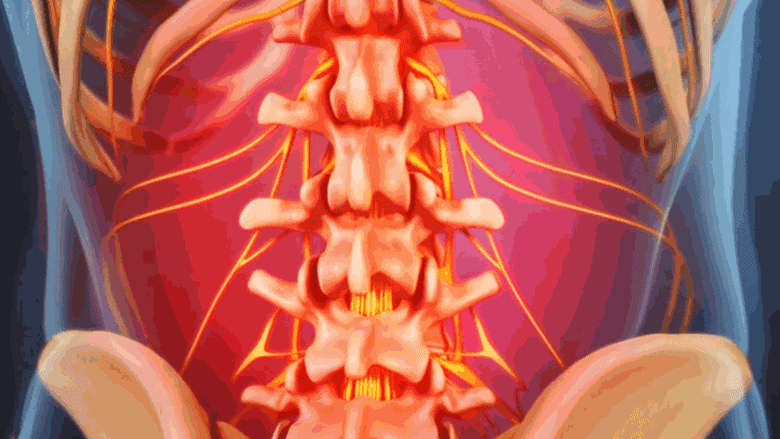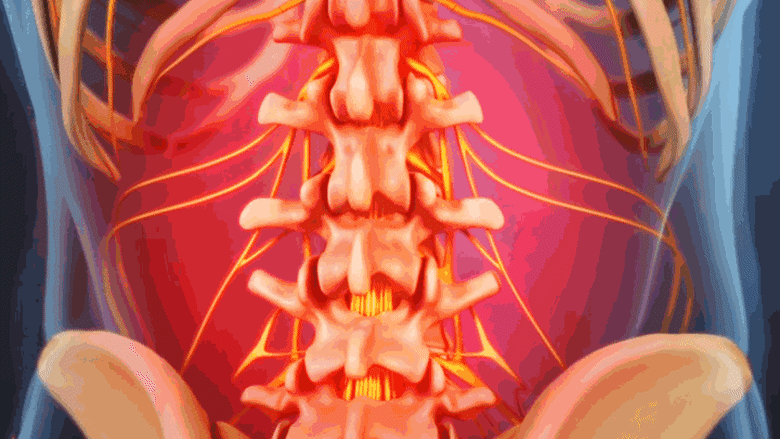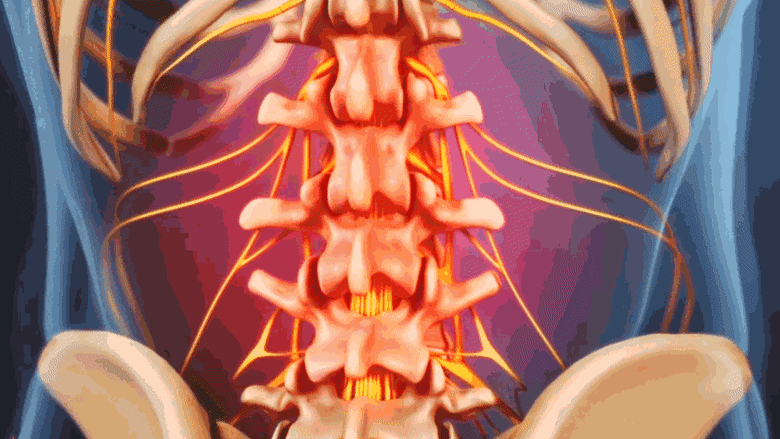
يُعد الجنف التنكسي عند الكبار حالة شائعة تؤثر على العمود الفقري، مسببة انحناءً جانبيًا غير طبيعي يمكن أن يؤدي إلى آلام مزمنة في الظهر، وصعوبة في الحركة، وتأثير كبير على جودة الحياة. على عكس جنف المراهقين الذي غالبًا ما يكون مجهول السبب، يتطور الجنف عند الكبار عادةً نتيجة لتغيرات تنكسية في العمود الفقري مع التقدم في العمر.
إذا كنت تعاني من آلام الظهر المستمرة أو تلاحظ أي تغير في استقامة عمودك الفقري، فإن فهم هذه الحالة والبحث عن العلاج المناسب أمر بالغ الأهمية. في صنعاء، يُعتبر الأستاذ الدكتور محمد هطيف ، استشاري جراحة العظام والعمود الفقري، المرجع الأول في تشخيص وعلاج الجنف التنكسي عند الكبار، بفضل خبرته الواسعة واستخدامه لأحدث التقنيات الجراحية وغير الجراحية. يهدف هذا الدليل الشامل إلى تزويدك بمعلومات مفصلة حول الجنف التنكسي عند الكبار، بدءًا من تعريفه وتشريحه، وصولًا إلى أحدث طرق التشخيص والعلاج، لمساعدتك في اتخاذ قرارات مستنيرة بشأن صحة عمودك الفقري.
التشريح
لفهم الجنف عند الكبار، من الضروري استعراض التشريح الأساسي للعمود الفقري وكيف يتأثر بهذا التشوه. يتكون العمود الفقري من سلسلة من الفقرات المتراصة التي تشكل دعامة الجسم، وتوفر المرونة والحماية للحبل الشوكي. يتميز العمود الفقري بثلاثة مستويات رئيسية يجب أن تكون متوازنة للحفاظ على الوضعية السليمة:
- المستوى الإكليلي (Coronal Plane): هذا هو المستوى الذي يُرى فيه الانحناء الجانبي للعمود الفقري (الجنف). في الوضع الطبيعي، يجب أن يكون العمود الفقري مستقيمًا عند النظر إليه من الأمام أو الخلف.
- المستوى السهمي (Sagittal Plane): يُرى هذا المستوى عند النظر إلى العمود الفقري من الجانب، ويظهر فيه الانحناءات الطبيعية (القعس في الرقبة وأسفل الظهر، والحداب في الظهر). هذه الانحناءات ضرورية لامتصاص الصدمات وتوزيع الوزن.
- المستوى المحوري (Axial Plane): يُشير هذا إلى دوران الفقرات حول محورها، والذي غالبًا ما يترافق مع الانحناء الجانبي في حالات الجنف.
في حالات الجنف التنكسي عند الكبار، لا يقتصر التشوه عادةً على المستوى الإكليلي فقط، بل يشمل أيضًا اختلالات في المستويين السهمي والمحوري. يمكن أن تتميز حالة الجنف التنكسي القطني (أسفل الظهر) بفقدان القعس الطبيعي (الانحناء الداخلي) ونقص في ارتفاع الأقراص الفقرية، بالإضافة إلى انزلاق فقاري في الاتجاه الأمامي أو الخلفي أو الدوراني. أما المنحنيات الطويلة، والتي غالبًا ما تكون نتيجة لتطور جنف موجود مسبقًا منذ المراهقة، فقد تشمل كامل العمود الفقري الصدري والقطني، وقد تترافق مع مكون دوراني كبير. فهم هذه التغيرات التشريحية أمر أساسي لتحديد خطة العلاج المناسبة.
الأسباب
يتطور الجنف التنكسي عند الكبار بطريقتين رئيسيتين، كلتاهما مرتبطة بتغيرات تحدث في العمود الفقري مع التقدم في العمر:
- تطور تشوه العمود الفقري الموجود منذ المراهقة: في بعض الحالات، يكون الجنف قد بدأ في مرحلة المراهقة (الجنف مجهول السبب عند المراهقين) واستمر في التفاقم مع مرور الوقت ليصبح جنفًا تنكسيًا عند الكبار. يحدث هذا التفاقم بسبب تزايد القوى غير المتوازنة على الهيكل المحوري على مدى سنوات. المنحنيات التي تتجاوز 50 درجة تكون أكثر عرضة للتفاقم، مما يؤدي إلى تفاقم الأعراض.
-
تطور تشوه جديد (De Novo Deformity):
هذا النوع من الجنف يتطور حديثًا في مرحلة البلوغ، وعادةً ما يكون نتيجة لأمراض تنكسية في العمود الفقري. تشمل هذه الأمراض:
- التهاب المفاصل التنكسي: يؤدي إلى تآكل الأقراص الفقرية والمفاصل الوجيهية (Facet Joints)، مما يسبب فقدان ارتفاع القرص وانزلاق الفقرات، وبالتالي انحناء العمود الفقري.
- تضيق القناة الشوكية: يحدث نتيجة لتضخم الأربطة الصفراء وتكوين النتوءات العظمية (Osteophytes) وفقدان ارتفاع القرص، مما يضغط على الأعصاب ويسبب الألم.
- هشاشة العظام (Osteoporosis): يمكن أن تؤدي كسور الانضغاط الهشة في الفقرات إلى تشوه العمود الفقري، والذي غالبًا ما يترافق مع تضيق القناة الشوكية وآلام الظهر الميكانيكية.
- انزلاق الفقرات (Spondylolisthesis): انزلاق فقرة على أخرى يمكن أن يساهم في تطور الجنف.
مع زيادة عمر المريض، تقل مرونة منحنيات العمود الفقري عادةً، مما يجعل العلاج أكثر تعقيدًا. المنحنيات التنكسية القطنية عادةً ما تشمل عددًا أقل من الفقرات وقد تقتصر على منطقة أسفل الظهر. يمكن أن يؤدي التنكس والتشوه إلى تضيق في القناة المركزية، والجيب الجانبي، والثقوب العصبية، مما يسبب أعراضًا مثل العرج العصبي (Neurogenic Claudication) والألم الجذري (Radiculopathy) وآلام الظهر.
الأعراض
تتنوع أعراض الجنف التنكسي عند الكبار بشكل كبير، وتعتمد على مكان الانحناء وشدته، ومدى تأثيره على الأعصاب. غالبًا ما تكون الشكوى الرئيسية هي الألم، ولكن قد تشمل الأعراض الأخرى مشاكل في التوازن والمشي.
الأعراض الشائعة للجنف التنكسي عند الكبار
- آلام الظهر: تُعد آلام الظهر المزمنة هي العرض الأكثر شيوعًا، وتتراوح شدتها من الخفيفة إلى الشديدة. قد تزداد هذه الآلام سوءًا مع الوقوف أو المشي لفترات طويلة وتتحسن بالراحة أو الانحناء للأمام.
- العرج العصبي (Neurogenic Claudication): وهو ألم أو خدر أو ضعف في الساقين يظهر أثناء المشي ويتحسن بالجلوس أو الانحناء للأمام. يحدث هذا بسبب ضغط الأعصاب في القناة الشوكية المتضيقة.
- الألم الجذري (Radiculopathy): ألم حاد ينتشر على طول مسار العصب، مثل عرق النسا، وقد يترافق مع خدر أو تنميل أو ضعف في المنطقة التي يغذيها العصب.
- اختلال التوازن وصعوبة في المشي: يمكن أن يؤثر تشوه العمود الفقري على مركز ثقل الجسم، مما يجعل المريض يشعر بعدم الاستقرار ويزيد من خطر السقوط.
- تغيرات في الوضعية والمظهر: قد يلاحظ المريض أو أفراد أسرته انحناءً واضحًا في الظهر أو عدم تناسق في ارتفاع الكتفين أو الوركين أو بروز أحد الأضلاع.
- التعب: بسبب الجهد الإضافي الذي تبذله العضلات للحفاظ على وضعية الجسم المتغيرة، قد يشعر المرضى بالتعب بسهولة.
- تقلصات مرونة الورك والركبة: قد تتطور هذه التقلصات نتيجة للوضعية المنحنية للأمام التي يتبناها بعض المرضى لتخفيف أعراض العرج العصبي.
الفحص البدني
يقوم الأستاذ الدكتور محمد هطيف بإجراء فحص بدني شامل لتحديد سبب الأعراض ووضع أهداف العلاج. يشمل الفحص ما يلي:
- تقييم التوازن السهمي: يُلاحظ المريض واقفًا مع فرد الركبتين. يتم إسقاط خط عمودي من الأذن وقياس الانحراف (الانزياح الأمامي أو الخلفي) عند المدور الكبير لعظم الفخذ، بالإضافة إلى قياس القعس القطني والحداب الصدري. الهدف هو استعادة وضعية مستقيمة يكون فيها الرأس فوق الجذع والجذع فوق الحوض.
- تقييم التوازن الإكليلي: يُلاحظ المريض واقفًا من الخلف. يتم إسقاط خط عمودي من مؤخرة الرأس وقياس الانحراف (الانزياح إلى اليسار أو اليمين) عند العجز. الوضعية المتمركزة تقلل من اضطرابات المشي.
- ملاحظة وتحسس العلاقة العمودية بين الكتفين: قد يشير عدم تناسق الكتفين إلى تعويض وضعي في المستوى الإكليلي للحفاظ على الوقوف.
- ملاحظة وتحسس العلاقة العمودية بين حافتي الحوض: قد يكون ميلان الحوض آلية أولية أو تعويضية مع تشوه العمود الفقري.
- تقييم مدى حركة الورك والركبة: قد تؤدي التشوهات الطويلة الأمد في المستوى السهمي، بالإضافة إلى العرج العصبي، إلى تقلصات مرونة الورك والركبة.
- الفحص العصبي: على الرغم من أن الشذوذ العصبي البؤري غير شائع في هذه الفئة من المرضى، إلا أنه يجب إجراء فحص شامل. قد تشير التشوهات العصبية إلى الحاجة إلى تصوير بالرنين المغناطيسي للعمود الفقري بالكامل للبحث عن عناصر عصبية متصلة أو تشوهات مورفولوجية أخرى.
التشخيص
يعتمد التشخيص الدقيق للجنف التنكسي عند الكبار على مزيج من التاريخ المرضي المفصل، والفحص البدني الشامل، ومجموعة متنوعة من الدراسات التصويرية والتشخيصية الأخرى. يحرص الأستاذ الدكتور محمد هطيف على استخدام أحدث التقنيات التشخيصية لتقديم تقييم شامل لحالة كل مريض.
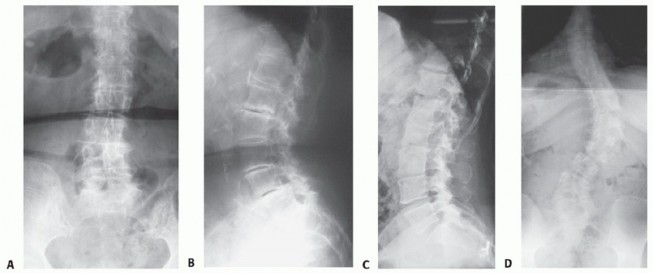
الأشعة السينية (Radiographs)
تُعد الأشعة السينية هي الخطوة الأولى والأكثر أهمية في تشخيص الجنف. يتم التقاط صور شعاعية للعمود الفقري بالكامل أثناء الوقوف (بطول 36 بوصة) لتقييم التشوه:
-
الأشعة السينية الأمامية الخلفية (PA):
- تحديد حجم المنحنيات الأولية والتعويضية باستخدام طريقة كوب (Cobb method).
- تقييم التوازن الإكليلي: العلاقة بين خط الشاقول C7 ومركز S1.
- تحديد الفقرات القمية (الأكثر انحرافًا جانبيًا) والفقرات المستقرة.
- ملاحظة الانزلاق الدوراني والجانبي.
-
الأشعة السينية الجانبية (Lateral):
- تحديد القعس القطني والحداب الصدري الإقليميين.
- تقييم التوازن السهمي: العلاقة بين خط الشاقول C7 ومركز قرص L5-S1.
- ملاحظة الانزلاق الأمامي أو الخلفي للفقرات.
- الأشعة السينية مع الانثناء الجانبي (Bending PA Radiographs): تُستخدم لتقييم مرونة العمود الفقري وتحديد ما إذا كان المنحنى هيكليًا أم غير هيكلي.
الأشعة المقطعية (Computed Tomography Scans CT)
توفر الأشعة المقطعية صورًا تفصيلية للعظام، مما يساعد في:
- قياس أبعاد السويقات الفقرية (Pedicles).
- تقييم وجود الاندماجات التلقائية التي قد تؤثر على مرونة المنحنى والتصحيح الجراحي.
- تقييم جودة العظام المحلية (هشاشة العظام، التصلب، كثافة النتوءات العظمية) للتخطيط قبل الجراحة.
- تحديد درجة فقدان العظام لتكييف تقنيات إعادة البناء مع جودة عظام المريض.
التصوير بالرنين المغناطيسي (Magnetic Resonance Imaging MRI)
يُعد التصوير بالرنين المغناطيسي ضروريًا لتقييم الأنسجة الرخوة والأعصاب:
- تقييم انضغاط الأعصاب، خاصة في حالات العرج العصبي أو الألم الجذري.
- تقييم حالة القرص الفقري، والرباط الأصفر (Ligamentum Flavum)، والأنسجة الرخوة الأخرى.
قياس كثافة العظام (Dual-Energy Radiographic Absorptiometry DEXA)
يُجرى هذا الفحص غالبًا للمرضى الذين لديهم عوامل خطر لهشاشة العظام، مثل:
- تاريخ كسور في مرحلة البلوغ أو في قريب من الدرجة الأولى.
- العرق الأبيض، العمر المتقدم، التدخين، انخفاض وزن الجسم.
- الإناث، الخرف، سوء الصحة العامة أو الهشاشة.
الاختبارات الاستفزازية (Provocative Tests)
- تصوير الأقراص (Discography): يمكن أن يكون مفيدًا لتقييم الأجزاء المؤلمة وتقييم سلامة الحلقة الليفية للقرص، خاصة في أسفل الظهر.
- حقن المفاصل الوجيهية (Facet Blocks): تُستخدم لتحديد المستويات التي يجب تضمينها أو عدم تضمينها في عملية الدمج، وهو أمر ذو أهمية خاصة عند التقاطع القطني العجزي.
من خلال هذه التقييمات الشاملة، يمكن للأستاذ الدكتور محمد هطيف وضع خطة علاجية مخصصة تلبي احتياجات كل مريض بدقة.
العلاج
يتطلب علاج الجنف التنكسي عند الكبار نهجًا متعدد الأوجه، حيث يهدف إلى تخفيف الألم، وتحسين الوظيفة، واستعادة التوازن السهمي والإكليلي للعمود الفقري. يعتمد اختيار العلاج على شدة الأعراض، وحجم التشوه، ومرونة المنحنى، والصحة العامة للمريض. يقدم الأستاذ الدكتور محمد هطيف خيارات علاجية شاملة، بدءًا من الإدارة غير الجراحية وصولًا إلى التدخلات الجراحية المتقدمة.
العلاج غير الجراحي (Nonoperative Management)
يُعد العلاج غير الجراحي هو الخط الأول لمعظم المرضى، خاصة أولئك الذين يعانون من أعراض خفيفة إلى متوسطة. يركز هذا النهج على تحسين القوة والمرونة وتخفيف الألم.
-
العلاج الطبيعي (Physical Therapy):
يهدف برنامج العلاج الطبيعي إلى:
- تمارين الإطالة وتقوية عضلات الجذع الأساسية.
- تدريب الوضعية لتحسين استقامة العمود الفقري.
- تدريب المشي لتحسين التوازن وتقليل اضطرابات المشي.
- حل تقلصات مرونة الورك والركبة.
- تحسين اللياقة البدنية العامة.
-
الأدوية:
- الأدوية المضادة للالتهاب غير الستيرويدية (NSAIDs) يمكن استخدامها لتخفيف الألم والالتهاب، إذا كانت آمنة ومتحملة للمريض.
- مرخيات العضلات ومسكنات الألم الأخرى قد تُوصف حسب الحاجة.
-
الحقن:
- حقن الستيرويد فوق الجافية يمكن أن توفر راحة مؤقتة من الألم الجذري عن طريق تقليل الالتهاب حول الأعصاب المضغوطة.
- حقن المفاصل الوجيهية قد تساعد في تحديد مصادر الألم وتخفيفها.
العلاج الجراحي (Surgical Management)
يُعتبر العلاج الجراحي خيارًا للمرضى الذين يعانون من آلام شديدة لا تستجيب للعلاج غير الجراحي، أو لديهم تشوه متفاقم يؤثر على التوازن والوظيفة العصبية. تُعد جراحة الجنف عند الكبار معقدة بسبب الطبيعة الشاملة للتشوه وتعدد أسبابه.
التخطيط قبل الجراحة (Preoperative Planning)
يُعد التخطيط الدقيق قبل الجراحة أمرًا حاسمًا لنجاح العلاج وتقليل مخاطر المضاعفات. يقوم الأستاذ الدكتور محمد هطيف بتقييم شامل للمريض، بما في ذلك:
- تقييم الصحة العامة: يتم فحص الأمراض المصاحبة مثل التدخين، أمراض الرئة، أمراض القلب والأوعية الدموية، السكري، نقص التغذية، هشاشة العظام، والاكتئاب.
- تحسين الحالة الصحية: يتم العمل بالتعاون مع أخصائيين طبيين آخرين لتحسين الحالة الصحية للمريض قبل الجراحة وتقليل المخاطر.
- تقييم جودة العظام: تُعد هشاشة العظام شائعة جدًا في هذه الفئة العمرية، ويؤثر تقييم جودة العظام بشكل كبير على تصميم العملية واختيار تقنيات التثبيت.
طرق الجراحة (Approach)
- النهج الخلفي (Posterior Surgical Approaches): تُستخدم عادةً لتصحيح تشوه الكبار، وتسمح بوضع المسامير والقضبان وتصحيح الانحناء.
- النهج الأمامي (Anterior Surgery): قد تُستخدم وحدها في حالات معزولة، ولكنها غالبًا ما تُدمج مع الجراحة الخلفية لتعزيز تصحيح التشوه وإعادة البناء. يسمح النهج الأمامي بتحرير الأنسجة الرخوة وإعادة بناء الأقراص الفقرية، مما يساعد في تخفيف الضغط على الأعصاب واستعادة ارتفاع الثقوب العصبية.
تقنيات التثبيت للعظام الهشة (Fixation Strategies for Osteoporotic Bone)
في المرضى الذين يعانون من هشاشة العظام، قد يكون تثبيت مسامير الفقرات أقل فعالية. لذا، تُستخدم استراتيجيات خاصة لتعزيز التثبيت:
- الاستفادة من العظم القشري الأقوى نسبيًا: استخدام أسلاك تحت الصفائح، وخطاطيف الصفائح، وتثبيت سويقي صفائحي.
- تعزيز تثبيت مسامير الفقرات: باستخدام حقن الأسمنت العظمي (Polymethylmethacrylate PMMA) أو معجون كبريتات الكالسيوم حول المسامير.
- تمديد التثبيت إلى الحوض: باستخدام مسامير الحرقفة أو مسامير الجناح S2 لمنع كسور العجز.
- مسامير فقرات معدلة: مثل المسامير المخروطية، والمسامير المطلية بالهيدروكسي أباتيت، والمسامير القابلة للتوسع.
الدمج وزرع العظام (Fusion and Bone Grafting)
يُعد تحقيق الاندماج العظمي الصلب أمرًا بالغ الأهمية لنجاح الجراحة على المدى الطويل.
- اختيار طعم العظام: تُستخدم طعوم عظمية هيكلية لتصحيح التشوه ودعم الاستقرار، خاصة في الطرف السفلي من البناء. تُستخدم الطعوم المجزأة في المستويات العلوية للسماح بمزيد من التصحيح الخلفي.
- مواد طعم العظام: يمكن أن تتكون الطعوم من عظم ذاتي (من جسم المريض)، أو عظم خيفي (من متبرع)، أو مواد صناعية مثل الألياف الكربونية أو PEEK.
- بروتين العظم المكون (Bone Morphogenetic Protein BMP): يمكن استخدام BMP-2 لتعزيز الاندماج العظمي، ولكن يجب استخدامه بحذر وبجرعات مناسبة لتقليل مخاطر المضاعفات مثل تكوين العظام غير المناسب أو تورم الأنسجة الرخوة. يتبع الأستاذ الدكتور محمد هطيف بروتوكولات صارمة لضمان سلامة وفعالية استخدام BMP.
التوازن السهمي (Sagittal Balance)
يُعد تحقيق والحفاظ على التوازن السهمي المناسب أحد أهم مبادئ علاج الجنف التنكسي عند الكبار. الوضعية المتوازنة للعمود الفقري تقلل من متطلبات الطاقة للمشي، وتقلل الألم والتعب، وتحسن المظهر ورضا المريض، وتقلل من المضاعفات المرتبطة بالتشوهات غير المحلولة.
- اختيار مستويات الدمج: يتم تحديد مستويات الدمج بناءً على الأعراض، ومناطق الألم، ومدى التشوه، مع الحرص على تجنب مشاكل الوصلات.
- الدمج إلى العجز والحوض: يُعد تمديد الدمج إلى العجز والحوض موضوعًا مثيرًا للجدل. ومع ذلك، يُوصى به في حالات معينة مثل انزلاق الفقرات
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك