الدليل الشامل لعلاج خشونة مفصل الرسغ المتقدمة
الخلاصة الطبية
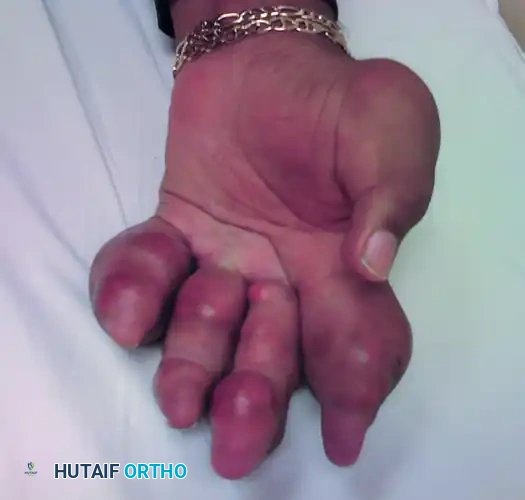
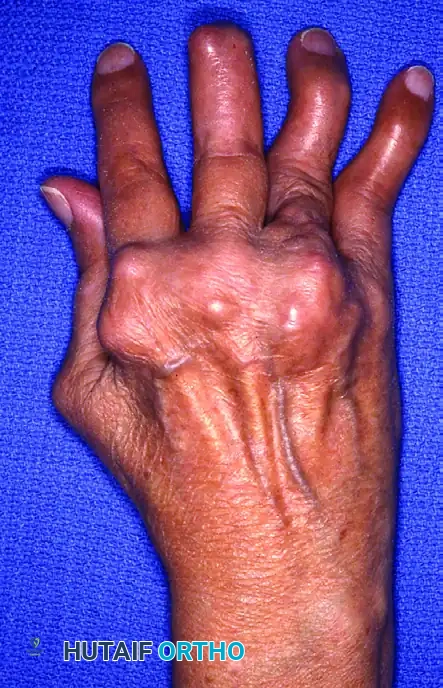
خشونة مفصل الرسغ هي تآكل تدريجي لغضاريف الرسغ، تحدث غالباً نتيجة إصابات سابقة في أربطة أو عظام الرسغ مثل العظمة الزورقية. يبدأ العلاج بالمسكنات والجبائر، وفي الحالات المتقدمة يُنصح بالتدخل الجراحي مثل دمج عظام الرسغ أو استئصال الصف الداني لتخفيف الألم والحفاظ على وظيفة اليد.
الخلاصة الطبية السريعة: خشونة مفصل الرسغ هي تآكل تدريجي لغضاريف الرسغ، تحدث غالباً نتيجة إصابات سابقة في أربطة أو عظام الرسغ مثل العظمة الزورقية. يبدأ العلاج بالمسكنات والجبائر، وفي الحالات المتقدمة يُنصح بالتدخل الجراحي مثل دمج عظام الرسغ أو استئصال الصف الداني لتخفيف الألم والحفاظ على وظيفة اليد.
مقدمة عن خشونة مفصل الرسغ
تعتبر اليد والرسغ من أكثر أجزاء الجسم تعقيداً واستخداماً في حياتنا اليومية. عندما نتحدث عن خشونة مفصل الرسغ فإننا نشير إلى حالة طبية تنطوي على تآكل تدريجي للغضاريف الملساء التي تغطي نهايات العظام داخل المفصل. هذا التآكل يؤدي إلى احتكاك العظام ببعضها البعض، مما يسبب ألماً مزمناً، تورماً، وتيبساً يحد من قدرة المريض على أداء أبسط المهام اليومية مثل الإمساك بالأشياء أو تدوير مقبض الباب.
من بين الأنماط الأكثر شيوعاً وصعوبة في خشونة الرسغ ما يُعرف طبياً باسم الانهيار المتقدم للرسغ الزورقي الهلالي أو خشونة الرسغ الناتجة عن عدم الاستقرار. غالباً ما تتطور هذه الحالة نتيجة لتغيرات ما بعد الصدمة أو الإصابات القديمة التي لم يتم علاجها بشكل صحيح، مثل كسور العظمة الزورقية أو تمزق الأربطة الداعمة لها. في هذا الدليل الطبي الشامل، سنأخذك في رحلة مفصلة لفهم كل ما يتعلق بخشونة مفصل الرسغ، بدءاً من التشريح المعقد للرسغ، مروراً بالأسباب والأعراض، وصولاً إلى أحدث الخيارات الجراحية وغير الجراحية المتاحة لاستعادة جودة حياتك.
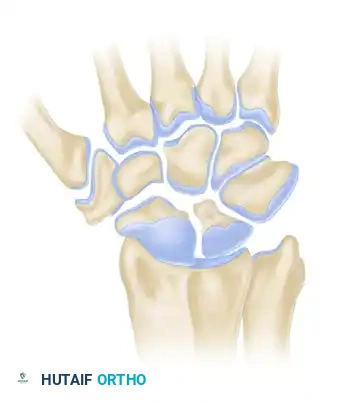
التشريح الطبيعي لمفصل الرسغ
لفهم كيف تحدث خشونة مفصل الرسغ، من الضروري أولاً إلقاء نظرة مبسطة على كيفية تكوين هذا المفصل المذهل. لا يتكون الرسغ من مفصل واحد بسيط، بل هو مجموعة معقدة من المفاصل الصغيرة التي تعمل معاً بتناغم شديد لتوفير مدى حركة واسع في جميع الاتجاهات.
يتكون مفصل الرسغ من ثماني عظام صغيرة تُعرف بعظام الرسغ، وتصطف في صفين رئيسيين:
* الصف الداني وهو الأقرب إلى الساعد، ويشمل العظمة الزورقية والعظمة الهلالية والعظمة المثلثية والعظمة الحمصية.
* الصف القاصي وهو الأقرب إلى الأصابع، ويشمل العظمة المربعة والعظمة المنحرفة والعظمة الكبيرة والعظمة ذات الخطاف.
تلعب العظمة الزورقية دوراً محورياً كجسر يربط بين هذين الصفين، وتعتمد استقرارها بشكل كبير على الأربطة المحيطة بها، وخاصة الرباط الزورقي الهلالي. عندما يتعرض هذا الرباط للتمزق أو عندما تُكسر العظمة الزورقية ولا تلتئم، يختل التوازن الميكانيكي الدقيق للرسغ بأكمله. بمرور الوقت، يؤدي هذا الخلل الحركي إلى توزيع غير طبيعي للضغوط على الغضاريف، مما يمهد الطريق لظهور الخشونة التنكسية.
مراحل تطور خشونة الرسغ المتقدمة
تتطور خشونة مفصل الرسغ الناتجة عن عدم استقرار العظمة الزورقية عبر مراحل محددة ومتوقعة. فهم هذه المراحل يساعد الأطباء في تحديد نوع التدخل الجراحي الأنسب لكل مريض. التغير النهائي لهذه الحالة يتمثل في ضيق المفصل الكعبري الزورقي، اتساع الفجوة بين العظمة الزورقية والهلالية، ضيق المفصل بين العظمة الكبيرة والهلالية، مع بقاء المفصل الكعبري الهلالي سليماً بشكل ملحوظ.
إليك المراحل الثلاث الأساسية لتطور هذه الحالة مع الصور التوضيحية:
المرحلة الأولى
في هذه المرحلة المبكرة، تقتصر التغيرات التنكسية والخشونة على منطقة الناتئ الإبري الكعبري وهو الجزء الخارجي من عظمة الكعبرة حيث تحتك به العظمة الزورقية غير المستقرة.

المرحلة الثانية
مع تقدم الحالة، يمتد التآكل الغضروفي ليشمل الحفرة الزورقية بأكملها وهي المنطقة التي تستقر فيها العظمة الزورقية على عظمة الكعبرة. في هذه المرحلة، يزداد الألم وتصبح الحركة أكثر صعوبة.
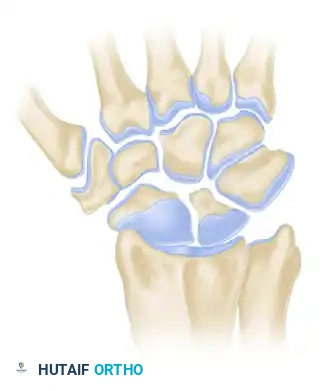
المرحلة الثالثة
هذه هي المرحلة المتقدمة حيث ينتقل التآكل والضيق إلى المفصل بين العظمة الكبيرة والعظمة الهلالية. تظهر الأشعة السينية تيبساً وتصلباً في هذه العظام، وتكون بنية الرسغ قد تعرضت لانهيار ملحوظ، مما يتطلب تدخلات جراحية متقدمة.
الأسباب وعوامل الخطر
تتعدد الأسباب التي قد تؤدي إلى تطور خشونة مفصل الرسغ، ولكن النمط الأكثر شيوعاً الذي نتحدث عنه يرتبط بشكل وثيق بعدم الاستقرار الميكانيكي. تشمل الأسباب الرئيسية ما يلي:
- الإصابات الرضية السابقة مثل السقوط على يد ممدودة، وهو السبب الأكثر شيوعاً لكسور العظمة الزورقية وتمزق أربطة الرسغ.
- إهمال علاج الكسور حيث أن كسر العظمة الزورقية الذي لم يلتئم بشكل صحيح يؤدي إلى تغير في حركة عظام الرسغ، مما يسرع من عملية التآكل الغضروفي.
- التمزق المزمن للأربطة وخاصة الرباط الزورقي الهلالي، مما يؤدي إلى ابتعاد العظام عن بعضها البعض وتغير مسار حركتها الطبيعي.
- التغيرات التنكسية الأولية على الرغم من أن معظم الحالات ناتجة عن إصابات سابقة، إلا أن بعض المرضى قد يطورون خشونة في الرسغ نتيجة للتقدم في العمر والتآكل الطبيعي للغضاريف دون وجود تاريخ واضح لإصابة قوية.
- طبيعة العمل أو الأنشطة الرياضية التي تتطلب استخداماً متكرراً وقوياً لمفصل الرسغ، مما يزيد من الإجهاد الميكانيكي على المفصل بمرور الوقت.
الأعراض والعلامات التحذيرية
تبدأ أعراض خشونة مفصل الرسغ عادةً بشكل تدريجي وتتفاقم بمرور الوقت. قد يمر المريض بفترات من التحسن تليها نوبات من الألم الشديد. من أهم الأعراض التي يجب الانتباه إليها:
- ألم مزمن في الرسغ يزداد سوءاً عند استخدام اليد في الأنشطة التي تتطلب قوة، مثل فتح العبوات الزجاجية، أو رفع الأشياء الثقيلة، أو ممارسة تمارين الضغط.
- تيبس المفصل خاصة في الصباح الباكر أو بعد فترات طويلة من عدم الحركة، حيث يشعر المريض بصعوبة في ثني الرسغ أو فرده بالكامل.
- تورم موضعي حول منطقة الرسغ، وقد يلاحظ المريض وجود انتفاخ طفيف يزداد بعد المجهود.
- ضعف في قوة القبضة مما يجعل الأشياء تسقط من يد المريض بسهولة غير معتادة.
- أصوات طقطقة أو احتكاك داخل المفصل عند تحريك الرسغ، وهي ناتجة عن احتكاك الأسطح العظمية الخشنة ببعضها البعض بعد تآكل الغضروف المبطن لها.
طرق تشخيص خشونة الرسغ
التشخيص الدقيق والمبكر هو مفتاح العلاج الناجح. عندما تزور طبيب جراحة العظام المتخصص في جراحة اليد والرسغ، سيقوم بإجراء تقييم شامل يتضمن الخطوات التالية:
الفحص السريري والتاريخ الطبي
سيستمع الطبيب بعناية لتاريخك الطبي، ويسأل عن أي إصابات سابقة في الرسغ حتى وإن حدثت منذ سنوات طويلة. سيقوم بفحص الرسغ لتحديد مناطق الألم، وتقييم مدى الحركة، واختبار قوة القبضة. قد يقوم الطبيب بإجراء اختبارات يدوية معينة للتحقق من استقرار العظمة الزورقية والأربطة المحيطة بها.
التصوير بالأشعة السينية
تعتبر الأشعة السينية الأداة التشخيصية الأساسية والأهم لتقييم خشونة الرسغ. من خلالها يمكن للطبيب رؤية تضيق المسافات بين العظام وهو دليل على تآكل الغضاريف، بالإضافة إلى ظهور نتوءات عظمية أو تكيسات داخل العظام. كما تظهر الأشعة بوضوح اتساع الفجوة بين العظمة الزورقية والهلالية، وتساعد في تحديد مرحلة المرض بدقة.
التصوير المتقدم
في بعض الحالات، قد يطلب الطبيب إجراء تصوير بالرنين المغناطيسي لتقييم حالة الأربطة والغضاريف والأنسجة الرخوة بشكل أدق، أو التصوير المقطعي المحوسب للحصول على صور ثلاثية الأبعاد تفصيلية للتركيب العظمي، وهو ما يفيد جداً في التخطيط للتدخل الجراحي.
الخيارات العلاجية لخشونة الرسغ
يعتمد اختيار العلاج المناسب على عدة عوامل، منها مرحلة المرض، شدة الألم، عمر المريض، ومستوى نشاطه اليومي والمهني. ينقسم العلاج بشكل عام إلى مسارين: العلاج التحفظي والعلاج الجراحي.
العلاج التحفظي غير الجراحي
في المراحل المبكرة، أو للمرضى الذين لا يفضلون الخضوع للجراحة، يتم اللجوء إلى الخيارات التحفظية التي تهدف إلى السيطرة على الألم وتخفيف الالتهاب، وتشمل:
- تعديل الأنشطة اليومية لتجنب الحركات التي تزيد من الإجهاد على الرسغ.
- استخدام الجبائر الطبية المخصصة لدعم الرسغ وتقييد حركته، خاصة أثناء أداء المهام المجهدة أو أثناء النوم، مما يمنح المفصل فرصة للراحة.
- الأدوية المضادة للالتهابات غير الستيرويدية للمساعدة في تخفيف الألم وتقليل التورم.
- الحقن الموضعية حيث يمكن حقن الكورتيزون مباشرة في مفصل الرسغ لتقليل الالتهاب بشكل فعال وسريع، رغم أن تأثيره قد يكون مؤقتاً.
التدخل الجراحي لخشونة الرسغ
عندما تفشل العلاجات التحفظية في السيطرة على الألم ويصبح تأثير خشونة الرسغ معيقاً للحياة اليومية، يتدخل جراح العظام لتقديم الحلول الجراحية. الهدف الرئيسي من الجراحة في هذه الحالات هو تخفيف الألم المبرح مع الحفاظ على أكبر قدر ممكن من حركة الرسغ.
تتضمن الخيارات الجراحية للتعامل مع هذه المشكلة المزعجة عدة تقنيات متقدمة، نذكر منها:
الدمج المحدود لعظام الرسغ
يتضمن العلاج الجراحي لهذه المشكلة عادةً دمجاً محدوداً بين عظام الرسغ، وتحديداً المفاصل بين العظمة الكبيرة والعظمة ذات الخطاف، والمفاصل بين العظمة المثلثية والعظمة الهلالية. يتم تثبيت هذه العظام معاً باستخدام دبابيس معدنية أو براغي خاصة مثل برغي هيربرت، مع استخدام رقعة عظمية إسفنجية تؤخذ عادة من عظمة الكعبرة أو من عظام الحوض لضمان التئام العظام ببعضها ككتلة واحدة قوية.
استخدام الفواصل الحيوية
تاريخياً، كان يتم استبدال العظمة الزورقية التالفة بمادة السيليكون. ولكن بسبب ميل المرضى لتطوير ما يُعرف باسم التهاب الغشاء المفصلي السيليكوني وهو تفاعل التهابي ضد مادة السيليكون، أصبح العديد من الجراحين يفضلون استخدام الفواصل الحيوية. يتم أخذ هذه الفواصل من أنسجة جسم المريض نفسه، مثل الأوتار أو اللفافة العضلية، لملء الفراغ. بل إن بعض الجراحين يفضلون عدم استخدام أي فواصل على الإطلاق بعد إزالة العظمة التالفة.
استئصال الصف الداني من عظام الرسغ
تشير التقارير الطبية إلى أن الإجراءات الجراحية الأخرى التي تحافظ على الحركة تعتبر طرقاً مرضية وفعالة للغاية للتعامل مع هذه المشكلة المزعجة. من أبرز هذه الإجراءات استئصال الصف الداني، حيث يقوم الجراح بإزالة العظمة الزورقية والهلالية والمثلثية بأكملها. هذا يسمح للعظمة الكبيرة بالاستقرار مباشرة في تجويف عظمة الكعبرة، مما يحول الرسغ المعقد إلى مفصل أبسط يعمل كمفصل كروي، مما يزيل الألم الناتج عن احتكاك العظام التالفة مع الحفاظ على مدى حركة وظيفي ممتاز.
الدمج الرباعي مع استئصال العظمة الزورقية
هذا الإجراء هو بديل ممتاز لاستئصال الصف الداني، خاصة إذا كانت الغضاريف الموجودة على رأس العظمة الكبيرة قد بدأت بالتآكل. في هذه الجراحة، يتم استئصال العظمة الزورقية التالفة بالكامل، ثم يتم دمج أربع عظام متبقية معاً وهي العظمة الكبيرة، ذات الخطاف، المثلثية، والهلالية. يتم تثبيت هذه العظام باستخدام صفيحة معدنية دائرية أو براغي، مما يمنع الاحتكاك المؤلم مع الحفاظ على حركة المفصل الكعبري الهلالي السليم.
مرحلة التعافي وإعادة التأهيل
النجاح في علاج خشونة مفصل الرسغ لا يعتمد فقط على مهارة الجراح، بل يعتمد بشكل كبير على التزام المريض ببرنامج التعافي وإعادة التأهيل بعد العملية. يتطلب التعافي صبراً ووقتاً، ويمر بالخطوات التالية:
- العناية بالجرح وإزالة الغرز يتم عادة إزالة خيوط الجلد الجراحية بعد حوالي أسبوعين من العملية.
- التثبيت بالجبيرة بعد الجراحة، يتم وضع اليد في جبيرة أو جبس لحماية المفصل والسماح للعظام بالالتئام. يستمر التثبيت الوقائي بالجبيرة لمدة تصل إلى 12 أسبوعاً تقريباً.
- استعادة الحركة يُسمح ببدء تمارين الحركة المحمية والموجهة تحت إشراف أخصائي العلاج الطبيعي في الأسبوع الثامن تقريباً.
- إزالة المثبتات المعدنية إذا تم استخدام أسلاك كيرشنر المعدنية للتثبيت المؤقت، يتم إزالتها بعد التأكد من التئام العظام بواسطة الأشعة السينية، وعادة ما يكون ذلك بين الأسبوع الثامن والثاني عشر.
- تمارين التقوية تبدأ تمارين تقوية عضلات الرسغ والساعد بعد حوالي 3 أشهر من العملية.
- العودة للأنشطة الشاقة يجب على المريض تجنب ممارسة الرياضات العنيفة أو رفع الأشياء الثقيلة لمدة لا تقل عن 4 أشهر لضمان استقرار المفصل تماماً وتجنب أي مضاعفات.
التعايش مع خشونة الرسغ
سواء اخترت العلاج التحفظي أو خضعت لتدخل جراحي، فإن هناك بعض التعديلات في نمط الحياة التي ستساعدك على التعايش مع حالة الرسغ بشكل أفضل:
- قم بتنظيم مهامك اليومية بحيث تتخللها فترات راحة متكررة لليدين.
- استخدم الأدوات المساعدة مثل الفتاحات الكهربائية أو الأدوات ذات المقابض السميكة التي تقلل من الضغط على الرسغ عند الإمساك بها.
- حافظ على وزن صحي لتقليل الالتهابات العامة في الجسم.
- التزم بتمارين الإطالة الخفيفة التي يوصي بها أخصائي العلاج الطبيعي للحفاظ على مرونة الأوتار والعضلات المحيطة بالرسغ.
جدول مقارنة: الخيارات الجراحية لخشونة الرسغ المتقدمة
| نوع الجراحة | الوصف المبسط | المزايا | فترة التعافي التقريبية |
|---|---|---|---|
| استئصال الصف الداني | إزالة 3 عظام من الرسغ لتقليل الاحتكاك | يحافظ على حركة جيدة، لا يحتاج لانتظار التئام عظام ببعضها | 8 إلى 12 أسبوعاً |
| الدمج الرباعي | إزالة العظمة الزورقية ودمج 4 عظام أخرى | يحافظ على قوة القبضة بشكل أفضل، مثالي للشباب والعمال | 12 إلى 16 أسبوعاً |
| الدمج الكلي للرسغ | دمج جميع عظام الرسغ مع عظمة الكعبرة | يقضي على الألم تماماً، يوفر رسغاً قوياً جداً | 12 أسبوعاً وما فوق |
الأسئلة الشائعة
هل يمكن الشفاء تماماً من خشونة مفصل الرسغ؟
الخشونة هي عملية تنكسية لا يمكن عكسها أو إعادة الغضاريف إلى حالتها الأصلية. ومع ذلك، يمكن السيطرة على الألم تماماً واستعادة وظيفة اليد بشكل كبير من خلال العلاجات التحفظية أو التدخلات الجراحية المتقدمة.
متى يجب علي التفكير في الخضوع لعملية جراحية؟
يُنصح بالتدخل الجراحي عندما يصبح الألم مستمراً ويتعارض مع نومك أو قدرتك على أداء مهامك اليومية الأساسية، وعندما لا تستجيب الحالة للأدوية والجبائر وحقن الكورتيزون لفترة كافية.
ما هو الفرق بين استئصال الصف الداني والدمج الرباعي؟
كلاهما يهدف لتخفيف الألم مع الحفاظ على الحركة. استئصال الصف الداني أسرع في التعافي ولا يتطلب التئام عظام ببعضها، بينما الدمج الرباعي يحافظ على قوة أكبر للقبضة ويُفضل إذا كانت هناك خشونة في أجزاء معينة من المفصل تمنع إجراء الاستئصال. طبيبك هو من يحدد الخيار الأنسب لحالتك.
هل سأفقد القدرة على تحريك رسغي بعد جراحة الدمج المحدود؟
لا، الجراحات المذكورة مثل الدمج الرباعي أو استئصال الصف الداني تُعرف بأنها "إجراءات حافظة للحركة". ستقل سعة الحركة بمقدار النصف تقريباً مقارنة بالرسغ الطبيعي، ولكنها ستكون كافية جداً لأداء معظم المهام اليومية بدون ألم.
كم من الوقت أحتاج للعودة إلى عملي بعد الجراحة؟
يعتمد ذلك على طبيعة عملك. إذا كان عملك مكتبياً، يمكنك العودة خلال أسابيع قليلة مع ارتداء الجبيرة. أما إذا كان عملك يتطلب جهداً يدوياً شاقاً، فقد تحتاج إلى فترة تتراوح بين 3 إلى 4 أشهر للعودة بأمان.
هل حقن الكورتيزون آمنة لعلاج خشونة الرسغ؟
نعم، حقن الكورتيزون آمنة وفعالة جداً في تقليل الالتهاب وتخفيف الألم. ومع ذلك، لا يُنصح بتكرارها بشكل مفرط (أكثر من 3-4 مرات في السنة لنفس المفصل) لأنها قد تضعف الأنسجة المحيطة بمرور الوقت.
ما هي الفواصل الحيوية ولماذا تُفضل على السيليكون؟
الفواصل الحيوية هي أنسجة تؤخذ من جسم المريض (مثل جزء من وتر) توضع مكان العظمة المستأصلة لمنع احتكاك العظام المتبقية. تُفضل على السيليكون لأن مادة السيليكون قد تتفتت بمرور الوقت وتسبب تفاعلاً التهابياً شديداً يُعرف بالتهاب الغشاء المفصلي السيليكوني.
هل يمكن للعلاج الطبيعي أن يغني عن الجراحة؟
في المراحل المبكرة، يمكن للعلاج الطبيعي وتقوية العضلات المحيطة بالرسغ أن يحسن الاستقرار ويقلل الألم بشكل ملحوظ. ولكن في المراحل المتقدمة (الثانية والثالثة) حيث يحدث انهيار ميكانيكي للعظام، لا يمكن للعلاج الطبيعي إصلاح الخلل الهيكلي.
هل هناك عمر محدد لإجراء جراحات الرسغ؟
لا يوجد عمر محدد. يتم اتخاذ القرار بناءً على الحالة الصحية العامة للمريض، مستوى نشاطه، ودرجة الألم التي يعاني منها، بغض النظر عن العمر.
ماذا يحدث إذا تركت خشونة الرسغ المتقدمة بدون علاج؟
إذا تُركت الحالة دون علاج، سيستمر التآكل الغضروفي، وسيزداد الألم والتيبس تدريجياً حتى تفقد القدرة على استخدام يدك بشكل طبيعي. في النهاية، قد تنهار جميع مفاصل الرسغ، مما يجعل الخيار الجراحي الوحيد المتبقي هو الدمج الكلي لمفصل الرسغ، والذي يلغي حركة الثني والفرد تماماً.
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك