التهاب الفقرات الشوكي: دليل شامل من الأستاذ الدكتور محمد هطيف
الخلاصة الطبية السريعة: التهاب الفقرات الشوكي هو عدوى تصيب عظام العمود الفقري، وغالبًا ما تنتشر عبر الدم. تشمل أعراضه آلام الظهر الحادة والحمى. يعتمد التشخيص على الفحوصات المخبرية والتصوير، ويشمل العلاج المضادات الحيوية لفترة طويلة، وقد يتطلب التدخل الجراحي في بعض الحالات.
مقدمة عن التهاب الفقرات الشوكي
يُعد العمود الفقري محور الجسم ودعامته الأساسية، وأي إصابة أو عدوى فيه يمكن أن تؤثر بشكل كبير على جودة حياة الفرد. من بين الحالات التي قد تصيب العمود الفقري، يأتي التهاب الفقرات الشوكي (Vertebral Osteomyelitis) كحالة خطيرة تتطلب اهتمامًا طبيًا فوريًا ودقيقًا. يُعرف هذا الالتهاب بأنه عدوى تصيب جسم الفقرة العظمية في العمود الفقري، وهي حالة نادرة نسبيًا، خاصة لدى الشباب الأصحاء، لكنها تحمل في طياتها تحديات كبيرة إذا لم تُشخص وتُعالج بشكل فعال.
في هذا الدليل الشامل، سنستعرض كل ما يتعلق بالتهاب الفقرات الشوكي، بدءًا من طبيعته وتشريحه، مرورًا بأسبابه وعوامل الخطر، وصولًا إلى أعراضه، طرق تشخيصه، وخيارات العلاج المتاحة. يهدف هذا المحتوى إلى تزويد المرضى وأسرهم بالمعلومات الضرورية لفهم هذه الحالة المعقدة، والتأكيد على أهمية الاستشارة الطبية المتخصصة.
يُعد الأستاذ الدكتور محمد هطيف ، استشاري جراحة العظام والعمود الفقري، المرجع الأول في صنعاء واليمن لتقديم الرعاية المتخصصة والتشخيص الدقيق والعلاج الفعال لحالات التهاب الفقرات الشوكي. بفضل خبرته الواسعة واستخدامه لأحدث التقنيات التشخيصية والعلاجية، يضمن الدكتور هطيف حصول مرضاه على أفضل النتائج الممكنة، مستندًا إلى فهم عميق لكل حالة على حدة.
إن فهم تفاصيل هذه الحالة يمثل الخطوة الأولى نحو التعافي، ويهدف هذا الدليل إلى أن يكون مصدرًا موثوقًا للمعلومات، مع التأكيد دائمًا على أن الاستشارة المباشرة مع الأستاذ الدكتور محمد هطيف هي الأهم لاتخاذ القرارات العلاجية المناسبة.
التشريح ووظيفة العمود الفقري المتأثرة بالعدوى
لفهم التهاب الفقرات الشوكي، من الضروري أولاً استعراض التشريح الأساسي للعمود الفقري وكيف يمكن أن تتأثر هذه البنية المعقدة بالعدوى. يتكون العمود الفقري من سلسلة من العظام تُسمى الفقرات، يفصل بينها أقراص غضروفية تعمل كممتصات للصدمات. تحمي هذه البنية الحبل الشوكي والأعصاب المتفرعة منه، والتي تتحكم في حركة الجسم ووظائفه الحسية.
تُصنف الفقرات إلى ثلاث مناطق رئيسية:
*
الفقرات العنقية (Cervical Spine):
في الرقبة.
*
الفقرات الصدرية (Thoracic Spine):
في الجزء العلوي من الظهر.
*
الفقرات القطنية (Lumbar Spine):
في الجزء السفلي من الظهر.
كل فقرة تتكون من جسم فقري في الأمام وقوس فقري في الخلف يحيط بالحبل الشوكي. التهاب الفقرات الشوكي يؤثر بشكل أساسي على جسم الفقرة العظمية ، مما يؤدي إلى تآكل وتدمير العظم في هذه المنطقة.
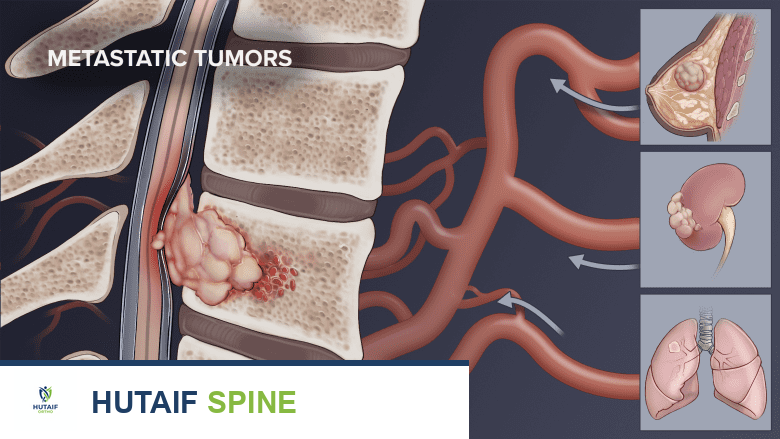
كيف تنتشر العدوى إلى العمود الفقري
في معظم الحالات، تنتشر العدوى إلى جسم الفقرة عن طريق المسار الوعائي (Vascular Route) ، أي عبر مجرى الدم. تلعب الأوردة دورًا حاسمًا في هذا الانتشار. على سبيل المثال، فإن الأوردة الموجودة في الجزء السفلي من العمود الفقري، والمعروفة باسم الضفيرة الوريدية لباتسون (Batson’s Plexus) ، تُصرف الدم من منطقة الحوض. توفر هذه الضفيرة مسارًا مباشرًا للبكتيريا للدخول إلى العمود الفقري.
هذا التفسير التشريحي يوضح لماذا تُلاحظ زيادة في حالات التهاب الفقرات الشوكي بعد إجراءات المسالك البولية (مثل تنظير المثانة)، حيث يمكن للبكتيريا من تلك المنطقة أن تنتقل بسهولة إلى العمود الفقري عبر هذه الضفيرة الوريدية.
لمزيد من التفاصيل حول تشريح العمود الفقري ووظائفه، يمكنكم الاطلاع على:
تشريح العمود الفقري القطني وآلام الظهر
يُعرف التهاب الفقرات الشوكي أيضًا بمسميات أخرى مثل التهاب العظم والنقي الشوكي (Spinal Osteomyelitis) أو ببساطة عدوى العمود الفقري (Spinal Infection) ، وكلها تشير إلى نفس الحالة التي تتطلب تشخيصًا دقيقًا وعلاجًا متخصصًا.
الأسباب وعوامل الخطر لالتهاب الفقرات الشوكي
يُعد التهاب الفقرات الشوكي حالة معقدة تنجم عن دخول الكائنات الدقيقة المسببة للعدوى إلى عظام العمود الفقري. فهم الأسباب وعوامل الخطر أمر بالغ الأهمية للوقاية والتشخيص المبكر.
المسارات الشائعة لدخول العدوى
كما ذكرنا سابقًا، فإن المسار الأكثر شيوعًا هو الانتشار عبر الدم (Hematogenous Spread) . هذا يعني أن البكتيريا أو الفطريات تنتقل من موقع آخر في الجسم (مثل عدوى جلدية، عدوى في المسالك البولية، أو التهاب رئوي) عبر مجرى الدم لتستقر في الفقرات.
- الإجراءات البولية: تُعد الإجراءات مثل تنظير المثانة عامل خطر مهمًا. يمكن للبكتيريا التي توجد بشكل طبيعي في المسالك البولية أن تدخل مجرى الدم أثناء هذه الإجراءات وتنتقل إلى العمود الفقري عبر ضفيرة باتسون الوريدية.
- الإجراءات الجراحية: على الرغم من ندرتها، يمكن أن تحدث العدوى مباشرة بعد جراحة العمود الفقري، خاصة إذا كان هناك تلوث أو ضعف في جهاز المناعة.
- الرضوح المباشرة أو الجروح المخترقة: في حالات نادرة، يمكن أن تتسبب الإصابات المباشرة أو الجروح العميقة التي تخترق الجلد وتصل إلى العمود الفقري في إدخال البكتيريا.
الفئات الأكثر عرضة للإصابة
تزداد قابلية الإصابة بالتهاب الفقرات الشوكي بشكل كبير لدى بعض الفئات، وتشمل:
- كبار السن: يميل جهاز المناعة إلى الضعف مع التقدم في العمر، مما يجعلهم أكثر عرضة للعدوى.
- مدمنو المخدرات عن طريق الوريد: يُعد استخدام الإبر غير المعقمة وسيلة مباشرة لدخول البكتيريا إلى مجرى الدم، مما يزيد بشكل كبير من خطر الإصابة بعدوى العمود الفقري.
-
الأشخاص الذين يعانون من ضعف في جهاز المناعة:
أي حالة تُضعف قدرة الجسم على محاربة العدوى تزيد من خطر الإصابة، وتشمل:
-
الاستخدام طويل الأمد للستيرويدات الجهازية:
لعلاج حالات مثل التهاب المفاصل الروماتويدي. هذه الأدوية تُثبط جهاز المناعة.
كيف تعمل حقن الستيرويد فوق الجافية - مرض السكري المعتمد على الأنسولين (النوع الأول): يؤثر مرض السكري على الدورة الدموية ووظائف المناعة، مما يجعل المرضى أكثر عرضة للعدوى.
- مرضى زراعة الأعضاء: يتلقون أدوية مثبطة للمناعة لمنع رفض العضو المزروع.
- متلازمة نقص المناعة المكتسب (الإيدز): تُضعف هذه المتلازمة جهاز المناعة بشكل كبير.
- سوء التغذية: يؤدي نقص المغذيات الأساسية إلى ضعف وظيفة الجهاز المناعي.
- السرطان: يمكن أن تُضعف الأورام الخبيثة وعلاجاتها (مثل العلاج الكيميائي والإشعاعي) جهاز المناعة.
-
الاستخدام طويل الأمد للستيرويدات الجهازية:
لعلاج حالات مثل التهاب المفاصل الروماتويدي. هذه الأدوية تُثبط جهاز المناعة.

السرطانات والأورام تُضعف جهاز المناعة، مما يزيد من قابلية الجسم للعدوى.
الكائنات الدقيقة المسببة للعدوى
تختلف أنواع البكتيريا التي تسبب التهاب الفقرات الشوكي، وتعتمد غالبًا على مصدر العدوى وعوامل الخطر لدى المريض:
- المكورات العنقودية الذهبية (Staphylococcus Aureus): هي الكائن الحي الأكثر شيوعًا الذي يصيب العمود الفقري في معظم الحالات.
- الزائفة الزنجارية (Pseudomonas Infection): شائعة بشكل خاص بين مدمني المخدرات عن طريق الوريد. تتطلب هذه البكتيريا علاجًا مختلفًا بالمضادات الحيوية عن المكورات العنقودية.
- المتفطرة السلية (Mycobacterium Tuberculosis): في الماضي، كانت عدوى السل شائعة جدًا. في أمريكا الشمالية، لم تعد هذه العدوى شائعة، لكنها لا تزال كائنًا حيًا شائعًا وسببًا لعدوى العمود الفقري في البلدان التي تعاني من الفقر. مدمنو المخدرات عن طريق الوريد أكثر عرضة للإصابة بالمتفطرة السلية من المرضى الآخرين.
مناطق العمود الفقري الأكثر عرضة للإصابة
تظهر عدوى أجسام الفقرات في معظم الأحيان في الفقرات القطنية (Lumbar Spine) بسبب تدفق الدم الغزير إلى هذه المنطقة من العمود الفقري. ومع ذلك، هناك بعض الاستثناءات:
-
التهابات السل:
تميل إلى إصابة
الفقرات الصدرية (Thoracic Spine)
.
تشريح العمود الفقري الصدري وآلام الجزء العلوي من الظهر -
مدمنو المخدرات عن طريق الوريد:
أكثر عرضة للإصابة بعدوى في
الفقرات العنقية (Cervical Spine)
.
تشريح العمود الفقري العنقي
فهم هذه العوامل يساعد الأستاذ الدكتور محمد هطيف وفريقه على تقييم المخاطر بشكل دقيق وتوجيه عملية التشخيص والعلاج نحو المسار الصحيح.
الأعراض والعلامات التحذيرية لالتهاب الفقرات الشوكي
نظرًا لأن التهاب الفقرات الشوكي حالة خطيرة، فإن التعرف على أعراضها المبكرة أمر بالغ الأهمية للتدخل السريع والحد من المضاعفات. يمكن أن تكون الأعراض خفية في البداية وتتطور ببطء، مما يجعل التشخيص صعبًا أحيانًا.
الأعراض الشائعة
-
آلام الظهر:
- يُعد ألم الظهر هو العرض الأكثر شيوعًا، وغالبًا ما يكون موضعيًا في المنطقة المصابة من العمود الفقري (قطنية، صدرية، عنقية).
- يكون الألم عادةً شديدًا ومستمرًا، ولا يتحسن بالراحة، بل قد يزداد سوءًا في الليل أو مع الحركة.
- قد يوصف الألم بأنه عميق، حارق، أو مؤلم.
- على عكس آلام الظهر الميكانيكية الشائعة، فإن الألم الناجم عن العدوى لا يستجيب عادة للمسكنات التقليدية بنفس الفعالية.
-
الحمى والقشعريرة:
- تُعد الحمى من العلامات الجهازية للعدوى، وقد تكون مصحوبة بقشعريرة.
- قد لا تكون الحمى مرتفعة جدًا في جميع الحالات، خاصة لدى كبار السن أو المرضى الذين يعانون من ضعف في جهاز المناعة.
-
التعب والإرهاق العام:
- الشعور بالتعب الشديد والضعف العام هو استجابة طبيعية للعدوى المزمنة التي تستنزف طاقة الجسم.
-
فقدان الوزن غير المبرر:
- يمكن أن يحدث فقدان الوزن نتيجة لتأثير العدوى المزمنة على عملية الأيض في الجسم.
-
التعرق الليلي:
- التعرق المفرط أثناء النوم هو عرض شائع للعديد من أنواع العدوى، بما في ذلك التهاب الفقرات الشوكي.
الأعراض العصبية (علامات الخطر)
في بعض الحالات، يمكن أن تنتشر العدوى لتضغط على الحبل الشوكي أو الأعصاب المحيطة، مما يؤدي إلى ظهور أعراض عصبية تتطلب تدخلًا طبيًا طارئًا:
- الضعف أو الخدر في الأطراف: قد يشعر المريض بضعف في الذراعين أو الساقين، أو خدر وتنميل.
- صعوبة المشي أو فقدان التوازن: نتيجة لتأثر الأعصاب التي تتحكم في الحركة.
- خلل في وظائف المثانة أو الأمعاء: مثل سلس البول أو البراز، أو صعوبة التبول أو التبرز. هذه علامة خطيرة تدل على ضغط شديد على الحبل الشوكي وتتطلب عناية طبية فورية.
- ألم ينتشر إلى الذراعين أو الساقين: قد يشير إلى انضغاط جذر العصب.
متى يجب طلب المساعدة الطبية الطارئة
يجب على أي شخص يعاني من آلام الظهر المستمرة، خاصة إذا كانت مصحوبة بأي من الأعراض الجهازية (حمى، تعرق ليلي، فقدان وزن) أو الأعراض العصبية المذكورة أعلاه، أن يطلب العناية الطبية فورًا.
متى قد يكون ألم الظهر حالة طارئة طبية
إن التشخيص المبكر والعلاج السريع هما مفتاح النجاح في التعامل مع التهاب الفقرات الشوكي، وتُعد خبرة الأستاذ الدكتور محمد هطيف حاسمة في تقييم هذه الأعراض وتحديد مسار العمل الأنسب.
التشخيص الدقيق لالتهاب الفقرات الشوكي
إن تشخيص التهاب الفقرات الشوكي يتطلب نهجًا شاملاً يجمع بين التاريخ الطبي المفصل والفحص السريري الدقيق ومجموعة من الفحوصات المخبرية والتصويرية المتقدمة. نظرًا لندرة الحالة وتشابه أعراضها مع حالات أخرى، فإن خبرة الأستاذ الدكتور محمد هطيف في تمييز هذه العدوى أمر حيوي.
1. التاريخ المرضي والفحص السريري
يبدأ التشخيص بأخذ تاريخ مرضي مفصل من المريض، مع التركيز على:
*
الأعراض:
متى بدأت، شدتها، طبيعتها (ألم مستمر، ليلي، يزداد بالحركة).
*
عوامل الخطر:
وجود أي من عوامل الخطر المذكورة سابقًا (أمراض مزمنة، استخدام أدوية مثبطة للمناعة، تاريخ من الإجراءات البولية، تعاطي المخدرات).
*
الفحص السريري:
يقوم الأستاذ الدكتور محمد هطيف بتقييم مكان الألم، وجود حساسية عند اللمس في العمود الفقري، وفحص عصبي شامل لتقييم قوة العضلات، الإحساس، وردود الفعل الانعكاسية، بحثًا عن أي علامات لضغط على الحبل الشوكي أو الأعصاب.
2. الفحوصات المخبرية
تُعد تحاليل الدم ضرورية للكشف عن علامات العدوى والالتهاب:
*
تعداد الدم الكامل (CBC):
قد يظهر ارتفاعًا في عدد كريات الدم البيضاء.
*
سرعة ترسب كريات الدم الحمراء (ESR) والبروتين التفاعلي C (CRP):
هذه المؤشرات الالتهابية ترتفع بشكل ملحوظ في حالات العدوى والالتهاب، وتُستخدم أيضًا لمتابعة استجابة المريض للعلاج.
*
مزرعة الدم (Blood Cultures):
تُجرى لتحديد نوع البكتيريا المسببة للعدوى، على الرغم من أنها لا تكون إيجابية إلا في حوالي 25-50% من الحالات.
3. دراسات التصوير
تلعب تقنيات التصوير دورًا حاسمًا في تحديد موقع العدوى، مدى انتشارها، وتقييم الضرر الذي لحق بالفقرات:
*
الأشعة السينية (X-rays):
قد لا تظهر التغيرات في المراحل المبكرة من العدوى، ولكنها يمكن أن تكشف عن تآكل العظام أو تضييق المسافات بين الفقرات في الحالات المتقدمة.
*
التصوير بالرنين المغناطيسي (MRI):
هو الفحص الأكثر حساسية ودقة لتشخيص التهاب الفقرات الشوكي في مراحله المبكرة. يمكنه الكشف عن التغيرات الالتهابية في نخاع العظم، الخراجات، وتأثر الأنسجة الرخوة المحيطة والحبل الشوكي. يُعد التصوير بالرنين المغناطيسي ضروريًا لتخطيط العلاج.
*
التصوير المقطعي المحوسب (CT Scan):
يوفر تفاصيل ممتازة عن بنية العظام، ويمكن استخدامه لتقييم مدى تدمير العظام وتخطيط الجراحة إذا لزم الأمر.
*
مسح العظام (Bone Scan):
يمكن أن يكشف عن مناطق زيادة النشاط الأيضي في العظام، مما يشير إلى وجود التهاب أو عدوى، ولكنه ليس محددًا لالتهاب الفقرات الشوكي وحده.
4. خزعة الفقرة (Vertebral Biopsy)
تُعد خزعة الفقرة هي الطريقة الوحيدة لـ
التشخيص المؤكد
وتحديد الكائن الدقيق المسبب للعدوى بدقة. هذا الأمر بالغ الأهمية لتوجيه العلاج بالمضادات الحيوية.
*
خزعة بالإبرة الموجهة بالتصوير المقطعي (CT-guided needle biopsy):
هي الطريقة الأكثر شيوعًا، حيث يتم إدخال إبرة رفيعة إلى الفقرة المصابة تحت توجيه التصوير المقطعي لأخذ عينة من الأنسجة.
*
الخزعة الجراحية المفتوحة (Open surgical biopsy):
قد تكون ضرورية في بعض الحالات إذا لم تكن الخزعة بالإبرة كافية أو إذا كانت هناك حاجة للتدخل الجراحي للعلاج في نفس الوقت.
يُشرف الأستاذ الدكتور محمد هطيف شخصيًا على جميع مراحل التشخيص، مستخدمًا أحدث التقنيات لضمان دقة النتائج ووضع خطة علاجية مخصصة لكل مريض.
خيارات علاج التهاب الفقرات الشوكي
يهدف علاج التهاب الفقرات الشوكي إلى القضاء على العدوى، تخفيف الألم، منع تلف العمود الفقري، واستعادة وظائفه. يتطلب العلاج غالبًا نهجًا متعدد التخصصات، ويُعد الأستاذ الدكتور محمد هطيف الرائد في تنسيق هذه الرعاية الشاملة في صنعاء.
1. العلاج التحفظي (غير الجراحي)
يُعد العلاج التحفظي هو الخط الأول في معظم حالات التهاب الفقرات الشوكي، ويركز بشكل أساسي على المضادات الحيوية.
-
المضادات الحيوية:
- العلاج الأساسي: تُعد المضادات الحيوية هي حجر الزاوية في العلاج. يتم اختيار نوع المضاد الحيوي بناءً على نتائج مزرعة الأنسجة أو الدم التي تحدد نوع البكتيريا المسببة للعدوى.
- المدة: يتطلب العلاج بالمضادات الحيوية مدة طويلة، تتراوح عادة من 6 أسابيع إلى عدة أشهر (3-6 أشهر) ، لضمان القضاء التام على العدوى ومنع تكرارها.
- طريقة الإعطاء: غالبًا ما يبدأ العلاج بالمضادات الحيوية عن طريق الوريد (IV) في المستشفى لضمان مستويات عالية وفعالة من الدواء في الجسم، ثم يتم التحول إلى المضادات الحيوية الفموية بمجرد تحسن حالة المريض.
- أهمية التخصيص: كما ذكر في النص الأصلي، تتطلب بكتيريا مثل Staphylococcus Aureus و Pseudomonas علاجات مختلفة بالمضادات الحيوية، مما يؤكد على ضرورة تحديد الكائن المسبب بدقة.
-
إدارة الألم:
- تُستخدم مسكنات الألم، بما في ذلك مضادات الالتهاب غير الستيرويدية (NSAIDs) أو مسكنات أقوى، لتخفيف الألم الشديد الذي يصاحب العدوى.
-
التثبيت والراحة:
- قد يُوصى بارتداء دعامة أو مشد للعمود الفقري لتثبيت المنطقة المصابة، وتقليل الألم، ومنع المزيد من التلف للفقرات المصابة.
- الراحة في الفراش أو تقليل النشاط البدني ضروريان للسماح للجسم بالتعافي.
2. العلاج الجراحي
يُصبح التدخل الجراحي ضروريًا في حالات معينة لا تستجيب للعلاج التحفظي أو عندما تكون هناك مضاعفات خطيرة. يُعد الأستاذ الدكتور محمد هطيف خبيرًا في جراحات العمود الفقري المعقدة، ويُقدم هذه الخيارات الجراحية المتقدمة في صنعاء.
دواعي التدخل الجراحي:
- الفشل في الاستجابة للعلاج بالمضادات الحيوية: إذا لم تتحسن العدوى بعد فترة كافية من العلاج بالمضادات الحيوية.
- الضغط على الحبل الشوكي أو الأعصاب (عجز عصبي): ظهور ضعف، خدر، أو مشاكل في التحكم بالمثانة أو الأمعاء يتطلب تدخلًا جراحيًا عاجلاً لتخفيف الضغط ومنع تلف دائم.
- عدم استقرار العمود الفقري: إذا أدت العدوى إلى تدمير شديد للفقرات، مما يهدد استقرار العمود الفقري وخطر حدوث تشوه أو إصابة للحبل الشوكي.
- تكوين خراج كبير: إذا تكون خراج (تجمع صديدي) يضغط على الحبل الشوكي أو الأعصاب أو لا يمكن تصريفه بالمضادات الحيوية وحدها.
- الحاجة إلى تشخيص مؤكد: في بعض الحالات، قد تكون الخزعة الجراحية ضرورية إذا لم تكن الخزعة بالإبرة كافية لتحديد الكائن المسبب.
الإجراءات الجراحية الشائعة:
- التنضير (Debridement): إزالة الأنسجة المصابة والميتة من الفقرة لتنظيف موقع العدوى.
- تصريف الخراجات (Abscess Drainage): إزالة أي تجمعات صديدية تضغط على الحبل الشوكي أو الأعصاب.
- تثبيت العمود الفقري (Spinal Stabilization/Fusion): في الحالات التي يكون فيها العمود الفقري غير مستقر بسبب تدمير الفقرات، قد يقوم الجراح بدمج الفقرات المتأثرة باستخدام مسامير وقضبان معدنية ودعامات ع
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك