القدم الروماتويدية: دليل شامل للأعراض، التشخيص والعلاج مع الأستاذ الدكتور محمد هطيف في صنعاء
الخلاصة الطبية
القدم الروماتويدية هي حالة التهابية مزمنة تؤثر على مفاصل القدم، مسببة الألم والتشوهات وصعوبة الحركة. يشمل العلاج الأدوية، الجبائر، وتقويم العظام، وقد تتطلب الحالات المتقدمة تدخلًا جراحيًا. يقدم الدكتور محمد هطيف في صنعاء تشخيصًا وعلاجًا دقيقًا.
الخلاصة الطبية السريعة: القدم الروماتويدية هي حالة التهابية مزمنة تؤثر على مفاصل القدم، مسببة الألم والتشوهات وصعوبة الحركة. يشمل العلاج الأدوية، الجبائر، وتقويم العظام، وقد تتطلب الحالات المتقدمة تدخلًا جراحيًا. يقدم الدكتور محمد هطيف في صنعاء تشخيصًا وعلاجًا دقيقًا.
مقدمة
تُعد القدم الروماتويدية من المضاعفات الشائعة والمؤلمة لالتهاب المفاصل الروماتويدي، وهو مرض مناعي ذاتي مزمن يهاجم فيه الجهاز المناعي الأنسجة السليمة في الجسم، وخاصة بطانة المفاصل (الغشاء الزليلي). يمكن أن يؤثر هذا الالتهاب على أي مفصل في الجسم، ولكن القدم والكاحل غالبًا ما يكونان من أوائل المناطق التي تتأثر، مما يسبب ألمًا شديدًا وتشوهات قد تعيق الحركة وتؤثر بشكل كبير على جودة حياة المريض.
في هذا الدليل الشامل، سنتعمق في فهم القدم الروماتويدية، بدءًا من تشريح القدم المعقد، مرورًا بالأسباب والأعراض، وصولًا إلى أساليب التشخيص الدقيقة وخيارات العلاج المتاحة، سواء كانت تحفظية أو جراحية. نهدف إلى تزويد المرضى بالمعلومات اللازمة لاتخاذ قرارات مستنيرة بشأن صحتهم، مع التأكيد على أهمية التدخل المبكر والرعاية المتخصصة.
يُعد الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والمفاصل في صنعاء، من أبرز الخبراء في علاج حالات القدم الروماتويدية. بخبرته الواسعة ونهجه الشامل، يقدم الدكتور هطيف رعاية طبية متقدمة لمرضاه، مستخدمًا أحدث التقنيات التشخيصية والعلاجية لضمان أفضل النتائج الممكنة وتخفيف الألم وتحسين وظيفة القدم.
تشريح القدم والكاحل
لفهم كيفية تأثير التهاب المفاصل الروماتويدي على القدم، من الضروري الإلمام بالتشريح الأساسي لهذه المنطقة المعقدة. تتكون القدم والكاحل من 26 عظمة، وأكثر من 30 مفصلًا، وأكثر من 100 وتر ورباط وعضلة، تعمل جميعها بتناغم لتوفير الدعم والثبات والمرونة اللازمة للمشي والجري والوقوف.
مكونات القدم الرئيسية
- عظام القدم: تنقسم إلى ثلاثة أقسام رئيسية:
- القدم الخلفية (Hindfoot): تتكون من عظم الكاحل (Talus) وعظم العقب (Calcaneus)، وتشكل الجزء الخلفي من القدم وتتصل بالساق.
- القدم الوسطى (Midfoot): تتكون من العظم الزورقي (Navicular)، العظم المكعبي (Cuboid)، والعظام الإسفينية (Cuneiforms). هذه العظام تشكل قوس القدم وتوفر الثبات.
- القدم الأمامية (Forefoot): تتكون من عظام الأمشاط (Metatarsals) وعظام الأصابع (Phalanges). هذه المنطقة هي الأكثر عرضة للتشوهات في القدم الروماتويدية.
- المفاصل:
- مفصل الكاحل (Ankle Joint): يربط عظم الساق (الظنبوب والشظية) بعظم الكاحل (Talus)، ويسمح بحركة الثني الظهري والأخمصي.
- المفصل تحت الكاحلي (Subtalar Joint): يقع بين عظم الكاحل والعقب، ويسمح بحركات الانقلاب والانقلاب للخارج للقدم، وهي حركات أساسية للتكيف مع الأسطح غير المستوية.
- مفاصل القدم الوسطى: مثل المفصل الكاحلي الزورقي (Talonavicular Joint)، وهي حاسمة للحفاظ على قوس القدم.
- المفاصل المشطية السلامية (Metatarsophalangeal Joints - MTPJs): تربط عظام الأمشاط بعظام الأصابع، وهي مفاصل صغيرة ولكنها حيوية للمشي والاندفاع، وتُعد غالبًا أولى المفاصل التي تتأثر بالروماتويد في القدم.
- المفاصل بين السلامية (Interphalangeal Joints - IPJs): مفاصل الأصابع.
- الأربطة والأوتار: تربط الأربطة العظام ببعضها البعض لتوفير الثبات، بينما تربط الأوتار العضلات بالعظام لتوليد الحركة. من الأوتار المهمة:
- الوتر الأخيل (Achilles Tendon): أكبر وتر في الجسم، يربط عضلات الساق الخلفية بعظم العقب، وهو ضروري للاندفاع.
- الوتر الظنبوبي الخلفي (Posterior Tibial Tendon): يدعم القوس الطولي الإنسي للقدم.
- الأوتار الشظوية (Peroneal Tendons): توفر الثبات الجانبي للقدم.
- الصفيحة الأخمصية (Plantar Plate): بنية ليفية غضروفية قوية تدعم الجزء السفلي من المفاصل المشطية السلامية، وحمايتها أمر بالغ الأهمية.
- الأعصاب والأوعية الدموية: توفر الإحساس والحركة والإمداد الدموي للقدم. من الأعصاب الهامة:
- العصب الظنبوبي الخلفي (Posterior Tibial Nerve): يمر عبر نفق رسغي (Tarsal Tunnel) خلف الكاحل الإنسي.
- الأعصاب بين الأصابع (Interdigital Nerves): تمر بين عظام الأمشاط.
في القدم الروماتويدية، يمكن أن يؤدي الالتهاب المزمن إلى تآكل هذه المفاصل، وتلف الأربطة والأوتار، وتغيرات في العظام، مما يؤدي إلى تشوهات مؤلمة وفقدان الوظيفة. فهم هذه المكونات يساعد في تقدير تعقيد المرض وضرورة التشخيص والعلاج المتخصص.
الأسباب وعوامل الخطر
القدم الروماتويدية ليست مرضًا منفصلاً، بل هي عرض من أعراض التهاب المفاصل الروماتويدي (RA). يحدث التهاب المفاصل الروماتويدي عندما يهاجم الجهاز المناعي للجسم عن طريق الخطأ الأنسجة السليمة، وخاصة الغشاء الزليلي الذي يبطن المفاصل. يؤدي هذا الهجوم إلى التهاب مزمن، والذي بدوره يسبب تلفًا في الغضاريف والعظام والأربطة والأوتار المحيطة بالمفاصل.
الآلية المرضية في القدم
- التهاب الغشاء الزليلي (Synovitis): تبدأ العملية بالتهاب بطانة المفاصل، مما يؤدي إلى تورم وألم وحرارة. في القدم، غالبًا ما تتأثر المفاصل المشطية السلامية (MTPJs) أولاً.
- تآكل الغضاريف والعظام: مع استمرار الالتهاب، تتلف الغضاريف التي تغطي أطراف العظام، وتتآكل العظام نفسها (Erosions). هذا يؤدي إلى تضييق المسافة بين المفاصل وتغيرات هيكلية.
- تلف الأربطة والأوتار: يضعف الالتهاب الأربطة التي تثبت المفاصل والأوتار التي تحركها. يمكن أن يؤدي هذا إلى ارتخاء الأربطة أو تمزق الأوتار، مما يسبب عدم استقرار وتشوهات. على سبيل المثال، ضعف الصفيحة الأخمصية (Plantar Plate) يؤدي إلى خلع المفاصل المشطية السلامية.
- اختلال توازن العضلات: يؤدي تلف المفاصل والأوتار إلى اختلال توازن القوى العضلية حول القدم، مما يفاقم التشوهات.
- هجرة الوسادة الدهنية الأخمصية (Plantar Fat Pad Migration): مع خلع المفاصل المشطية السلامية للأعلى، تهاجر الوسادة الدهنية الواقية التي توفر التبطين الطبيعي تحت رؤوس الأمشاط للأمام، مما يعرض رؤوس الأمشاط مباشرة للضغط والألم.
عوامل الخطر لالتهاب المفاصل الروماتويدي
- الوراثة: وجود تاريخ عائلي للإصابة بالتهاب المفاصل الروماتويدي يزيد من خطر الإصابة.
- الجنس: النساء أكثر عرضة للإصابة بالتهاب المفاصل الروماتويدي بثلاث مرات تقريبًا من الرجال.
- العمر: يمكن أن يحدث التهاب المفاصل الروماتويدي في أي عمر، ولكنه غالبًا ما يبدأ بين سن 40 و 60 عامًا.
- التدخين: يزيد التدخين بشكل كبير من خطر الإصابة بالتهاب المفاصل الروماتويدي وشدته.
- السمنة: الأشخاص الذين يعانون من زيادة الوزن أو السمنة لديهم خطر متزايد للإصابة بالتهاب المفاصل الروماتويدي.
- بعض العدوى: تشير بعض الأبحاث إلى أن بعض أنواع العدوى قد تزيد من خطر الإصابة.
فهم هذه الأسباب وعوامل الخطر يساعد في التشخيص المبكر وإدارة المرض بشكل فعال، مما يقلل من تطور القدم الروماتويدية وتأثيرها على حياة المريض.
الأعراض والعلامات
تتسم القدم الروماتويدية بمجموعة واسعة من الأعراض والعلامات التي تختلف في شدتها وموقعها حسب مرحلة المرض ودرجة تضرر المفاصل والأنسجة. يمكن أن تؤثر الأعراض على القدم الأمامية أو الوسطى أو الخلفية أو الكاحل، وغالبًا ما تكون ثنائية (تؤثر على كلا القدمين).
الأعراض الشائعة
- الألم:
- ألم في مقدمة القدم (Metatarsalgia): شائع جدًا، خاصة تحت رؤوس الأمشاط (مشط القدم). غالبًا ما يوصف بأنه ألم حارق أو طاعن، ويزداد سوءًا مع المشي أو الوقوف.
- ألم في الكعب (Heel Pain): قد يكون بسبب التهاب اللفافة الأخمصية (Plantar Fasciitis) أو التهاب الجراب خلف العقب (Retrocalcaneal Bursitis).
- ألم في منتصف القدم: غالبًا ما يكون مرتبطًا بالتهاب المفاصل في القدم الوسطى، مثل المفصل الكاحلي الزورقي.
- ألم في الكاحل: يشير إلى التهاب في مفصل الكاحل نفسه.
- التيبس:
- تصلب صباحي: شائع جدًا، حيث تكون القدم متيبسة وصعبة الحركة في الصباح أو بعد فترات الراحة الطويلة، ويتحسن تدريجياً مع الحركة.
- التورم والاحمرار والدفء:
- علامات على الالتهاب النشط (التهاب الغشاء الزليلي)، غالبًا ما تكون واضحة حول المفاصل المشطية السلامية أو الكاحل.
- التشوهات:
- إبهام القدم الأروح (Hallux Valgus): انحراف إبهام القدم نحو الأصابع الأخرى، مع بروز مؤلم عند قاعدة الإبهام (ورم إبهام القدم).
- أصابع المطرقة والمخلب (Hammer and Claw Toes): تشوهات في الأصابع الصغيرة حيث تنثني المفاصل بشكل غير طبيعي.
- إصبع المطرقة (Hammer Toe): انثناء في المفصل بين السلامي القريب (PIP) مع تمدد المفصل بين السلامي البعيد (DIP).
- إصبع المخلب (Claw Toe): تمدد في المفصل المشطي السلامي (MTP)، مع انثناء في المفصلين بين السلاميين (PIP و DIP).
- خلع أو انزلاق المفاصل المشطية السلامية (MTP Joint Subluxation/Dislocation): تنزلق عظام الأصابع عن عظام الأمشاط، غالبًا للأعلى، مما يجعل رؤوس الأمشاط بارزة بشكل مؤلم في باطن القدم. قد يؤدي إلى "تداخل الأصابع" (Telescoping Toes).
- القدم المسطحة المرنة أو الصلبة (Pes Planovalgus): انهيار القوس الطولي الإنسي للقدم، مع انحراف الكعب للخارج (إصبع القدم الأروح الخلفي). قد تكون مرنة في البداية ثم تصبح صلبة مع تقدم المرض.
- تباعد مقدمة القدم (Forefoot Splaying): تباعد عظام الأمشاط عن بعضها البعض، مما يؤدي إلى توسع مقدمة القدم.
- الجلد والكالو (Callosities):
- تتكون الكالو (مسامير اللحم) تحت رؤوس الأمشاط البارزة أو على أطراف الأصابع بسبب زيادة الضغط والاحتكاك الناتج عن التشوهات.
- قد يحدث ضمور وهشاشة في الجلد، خاصة على ظهر القدم، مما يزيد من خطر التقرحات ومشاكل التئام الجروح.
- القرحات (Ulcerations): قد تتطور قرحات مؤلمة، خاصة فوق رؤوس الأمشاط البارزة أو مناطق الضغط الأخرى.
- أعراض عصبية:
- متلازمة النفق الرسغي (Tarsal Tunnel Syndrome): تنميل أو حرقان أو ألم في باطن القدم والأصابع، بسبب انضغاط العصب الظنبوبي الخلفي.
- ورم مورتون العصبي (Morton's Neuroma): ألم حارق أو وخز في الفراغات بين الأصابع، غالبًا بين الإصبعين الثالث والرابع، بسبب تهيج العصب بين الأصابع.
- صعوبة المشي وارتداء الأحذية:
- تؤدي التشوهات والألم إلى صعوبة في ارتداء الأحذية العادية، مما يتطلب أحذية خاصة.
- تتأثر طريقة المشي (Gait)، حيث قد يلاحظ المريض "مشية سحب" أو عدم القدرة على دفع القدم بقوة أثناء المشي (مرحلة "الاندفاع" أو Toe-off).
- فقدان التوازن وزيادة خطر السقوط.
تُعد هذه الأعراض مؤشرًا واضحًا على الحاجة إلى استشارة طبيب متخصص في جراحة العظام، مثل الأستاذ الدكتور محمد هطيف، لتقييم الحالة ووضع خطة علاج مناسبة. التدخل المبكر يمكن أن يحد من تطور التشوهات ويخفف الألم بشكل كبير.
تشخيص القدم الروماتويدية
يعتمد التشخيص الدقيق للقدم الروماتويدية على مزيج من التاريخ المرضي المفصل، الفحص السريري الشامل، والتصوير الطبي، بالإضافة إلى بعض الفحوصات المخبرية. يمتلك الأستاذ الدكتور محمد هطيف خبرة واسعة في تشخيص هذه الحالات المعقدة، مستخدمًا نهجًا متكاملاً لتقييم كل مريض بدقة.
التاريخ المرضي
يبدأ التشخيص بأخذ تاريخ مرضي مفصل، حيث يسأل الدكتور هطيف عن:
* مدة الأعراض وشدتها وتأثيرها على الأنشطة اليومية.
* وجود تاريخ للإصابة بالتهاب المفاصل الروماتويدي في المريض أو العائلة.
* الأدوية التي يتناولها المريض.
* وجود أي أمراض أخرى مصاحبة.
الفحص السريري
يُعد الفحص السريري حجر الزاوية في تشخيص القدم الروماتويدية، حيث يسمح للدكتور هطيف بتقييم الحالة بدقة:
الملاحظة والفحص البصري
- تشوهات القدم: البحث عن إبهام القدم الأروح، أصابع المطرقة/المخلب، القدم المسطحة، تباعد مقدمة القدم، خلع المفاصل المشطية السلامية (MTPJ subluxation/dislocation) التي قد تظهر كـ "تداخل الأصابع" (Telescoping Toes).
- الجلد والأنسجة الرخوة: ملاحظة أي احمرار، تورم، دفء (علامات التهاب الغشاء الزليلي النشط)، وجود كالو (مسامير اللحم)، قرحات جلدية، أو ضمور في الجلد (خاصة على ظهر القدم).
- علامة "الأصابع الكثيرة" (Too Many Toes Sign): عند النظر إلى القدم من الخلف، إذا كان بالإمكان رؤية عدد كبير من أصابع القدم من الجانب الوحشي، فهذا يشير إلى انحراف القدم الخلفية للخارج (Hindfoot Valgus) مع تباعد مقدمة القدم.
الجس
- المفاصل المشطية السلامية (MTPJs): جس هذه المفاصل للبحث عن الألم، التورم، والدفء، والشعور "بالتكتل" أو "الإسفنجية" (Boggy sensation) الذي يشير إلى التهاب الغشاء الزليلي النشط.
- القدم الوسطى: جس المفصل الكاحلي الزورقي (Talonavicular Joint) للبحث عن الألم والتورم، والذي قد يشير إلى التهاب المفاصل المبكر في منتصف القدم.
- القدم الخلفية والكاحل: جس الوتر الأخيل (Achilles tendon) والجراب خلف العقب (Retrocalcaneal bursa) للبحث عن الألم والتورم (التهاب الجراب خلف العقب).
- الأوتار: جس الوتر الظنبوبي الخلفي (Posterior Tibial Tendon) والأوتار الشظوية (Peroneal Tendons) لتقييم الألم أو التمزق.
- الأعصاب: إجراء اختبار تينيل (Tinel's Test) خلف الكاحل الإنسي لمتلازمة النفق الرسغي، وجس الفراغات بين الأصابع للبحث عن ورم مورتون العصبي.
- الوسادة الدهنية الأخمصية: تقييم وجود ضمور أو هجرة للوسادة الدهنية تحت رؤوس الأمشاط.
تقييم مدى الحركة
- مفاصل القدم الأمامية (MTPJs): تقييم مدى حركة الثني الظهري والأخمصي. التقييد الشديد في الثني الظهري للإبهام يشير إلى إبهام القدم المتيبس (Hallux Rigidus).
- المفصل تحت الكاحلي (Subtalar Joint): تقييم حركات الانقلاب والانقلاب للخارج (Inversion/Eversion).
- مفصل الكاحل: تقييم مدى الثني الظهري والأخمصي. يُعد تقييد الثني الظهري للكاحل شائعًا ويؤثر على المشي.
- اختبار سيلفرسكيولد (Silfverskiöld Test): لتقييم تضيق الوتر الأخيل، عن طريق تثبيت المفصل تحت الكاحلي ومنتصف القدم وقياس الثني الظهري للكاحل مع تمديد الركبة ثم ثنيها.
تقييم المشي
- ملاحظة طريقة مشي المريض للبحث عن أي تغييرات مثل "مشية السحب" أو عدم القدرة على دفع القدم بقوة في مرحلة "الاندفاع" (Toe-off) بسبب ألم وتيبس المفاصل المشطية السلامية.
- اختبار رفع الكعب الفردي (Single Heel-Rise Test): لتقييم مرونة القدم المسطحة. إذا لم يعد القوس الطولي للقدم عند الوقوف على أطراف الأصابع، فهذا يشير إلى قدم مسطحة صلبة.
التقييم العصبي الوعائي
- جس النبضات الشريانية (الظهري والأخمصي) وتقييم زمن إعادة امتلاء الشعيرات الدموية للتأكد من كفاية التروية الدموية.
- اختبار الإحساس (اللمس الخفيف، الوخز) والقوة العضلية لتقييم أي انضغاط عصبي.
اختبار الورقة
- وضع ورقة رقيقة تحت رؤوس الأمشاط. إذا لم تتمكن الورقة من الانزلاق، فهذا يشير إلى ضغط مفرط على رؤوس الأمشاط بسبب تشوه المفاصل المشطية السلامية الثابت (Fixed MTP joint dorsiflexion deformities or subluxation/dislocation).
التصوير الطبي
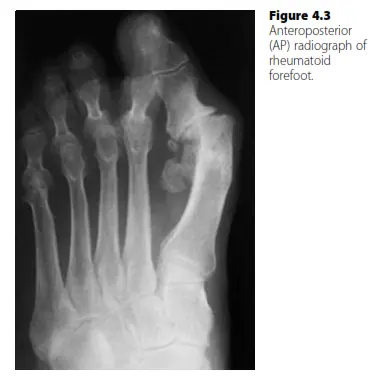
- الأشعة السينية (X-rays): تُعد الأشعة السينية أساسية لتقييم:
- تضييق المسافات المفصلية وتآكل العظام (Erosions).
- خلع المفاصل المشطية السلامية وتشوهات الأصابع.
- انهيار قوس القدم (القدم المسطحة) وتشوهات القدم الخلفية.
- زوايا القدم (مثل الزاوية بين الأمشاط) لتقييم تباعد مقدمة القدم.
- التصوير بالرنين المغناطيسي (MRI): يوفر صورًا مفصلة للأنسجة الرخوة (الأوتار، الأربطة، الغشاء الزليلي) والعظام. مفيد لتقييم:
- التهاب الغشاء الزليلي (Synovitis) النشط.
- تمزق الأوتار (مثل الوتر الظنبوبي الخلفي أو الصفيحة الأخمصية).
- تآكل العظام المبكر.
- أورام مورتون العصبية.
- الموجات فوق الصوتية (Ultrasound): مفيدة لتقييم التهاب الغشاء الزليلي، الأوتار، والأورام العصبية بشكل ديناميكي.
الفحوصات المخبرية
- اختبارات الدم: تُستخدم لتأكيد تشخيص التهاب المفاصل الروماتويدي العام وتقييم نشاط المرض، وتشمل:
- عامل الروماتويد (Rheumatoid Factor - RF).
- الأجسام المضادة للببتيد السيتروليني الحلقي (Anti-Cyclic Citrullinated Peptide - Anti-CCP).
- معدل ترسيب كرات الدم الحمراء (Erythrocyte Sedimentation Rate - ESR).
- البروتين التفاعلي C (C-Reactive Protein - CRP).
بناءً على نتائج هذه التقييمات الشاملة، يمكن للدكتور هطيف وضع خطة علاجية مخصصة تتناسب مع احتياجات كل مريض.
خيارات علاج القدم الروماتويدية
يهدف علاج القدم الروماتويدية إلى تخفيف الألم، تقليل الالتهاب، الحفاظ على وظيفة المفصل، منع تفاقم التشوهات، وتحسين جودة حياة المريض. يعتمد الأستاذ الدكتور محمد هطيف نهجًا متكاملًا يشمل العلاج التحفظي والجراحي، مصممًا خصيصًا لكل حالة.
العلاج التحفظي
يُعد العلاج التحفظي هو الخط الأول في معظم حالات القدم الروماتويدية، خاصة في المراحل المبكرة أو المتوسطة من المرض.
الأدوية
- الأدوية المضادة للروماتيزم المعدلة للمرض (DMARDs): هي حجر الزاوية في علاج التهاب المفاصل الروماتويدي، وتهدف إلى إبطاء تقدم المرض وتقليل تلف المفاصل.
- الأدوية البيولوجية (Biologics): فئة أحدث من DMARDs تستهدف مسارات التهابية محددة.
- مضادات الالتهاب غير الستيرويدية (NSAIDs): لتخفيف الألم والالتهاب.
- الكورتيكوستيرويدات (Corticosteroids): يمكن استخدامها عن طريق الفم أو الحقن الموضعي في المفاصل الملتهبة (مثل المفاصل المشطية السلامية أو الكاحل) لتقليل الالتهاب والألم بسرعة.
تقويم العظام والأحذية الخاصة
- الجبائر وتقويم العظام المخصصة (Custom Orthotics): تُصنع خصيصًا لدعم قوس القدم، وتوزيع الضغط بشكل متساوٍ، وتخفيف الضغط عن المناطق المؤلمة (مثل رؤوس الأمشاط البارزة). تُعد وسادات الأمشاط (Metatarsal Pads) الموضوعة خلف رؤوس الأمشاط مهمة جدًا.
- الأحذية ذات المقدمة الواسعة والعميقة: لتوفير مساحة كافية للأصابع المشوهة وتجنب الضغط والاحتكاك.
- الأحذية المخصصة (Custom-made Shoes): في حالات التشوهات الشديدة، قد تكون الأحذية المصممة خصيصًا ضرورية لاستيعاب القدم وتوفير الراحة.
العلاج الطبيعي والتأهيل
- تمارين تقوية العضلات: لتقوية العضلات المحيطة بالقدم والكاحل لتحسين الثبات.
- تمارين المرونة: للحفاظ على مدى حركة المفاصل وتقليل التيبس
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك