القدم الروماتويدية الدليل الطبي الشامل للأعراض والتشخيص وطرق العلاج
الخلاصة الطبية
القدم الروماتويدية هي حالة مرضية مزمنة تنتج عن التهاب المفاصل الروماتويدي الذي يهاجم مفاصل وأوتار القدم، مما يسبب الألم والتورم وتشوهات هيكلية تعيق المشي. يعتمد العلاج على الأدوية للسيطرة على الالتهاب، وتعديل الأحذية، والتدخلات الجراحية مثل دمج المفاصل لتصحيح التشوهات واستعادة وظيفة القدم الطبيعية.
الخلاصة الطبية السريعة: القدم الروماتويدية هي حالة مرضية مزمنة تنتج عن التهاب المفاصل الروماتويدي الذي يهاجم مفاصل وأوتار القدم، مما يسبب الألم والتورم وتشوهات هيكلية تعيق المشي. يعتمد العلاج على الأدوية للسيطرة على الالتهاب، وتعديل الأحذية، والتدخلات الجراحية مثل دمج المفاصل لتصحيح التشوهات واستعادة وظيفة القدم الطبيعية.
مقدمة
يعد التهاب المفاصل الروماتويدي من الأمراض الالتهابية المزمنة التي تؤثر بشكل عميق على جودة حياة المرضى. يتميز هذا المرض بحدوث التهاب في الغشاء الزليلي المبطن للمفاصل، وظهور العقد الروماتويدية، والتهاب الأوعية الدموية. وفي الجهاز الهيكلي العضلي، يظهر الروماتويد على شكل التهاب مفاصل متعدد ومتماثل يضرب اليدين والقدمين أو أي مفصل مبطن بالغشاء الزليلي.
مصطلح القدم الروماتويدية يشير إلى التأثيرات المدمرة التي يتركها هذا المرض على مفاصل وأوتار وأربطة القدم. وقد أظهرت الدراسات الطبية، وتحديداً دراسة الباحث "فاينيو" التي شملت عينة عشوائية من المرضى البالغين، أن نسبة مذهلة تصل إلى تسعة وثمانين بالمائة من مرضى الروماتويد يعانون من التهاب مفاصل القدم بدرجات متفاوتة من الشدة. والأكثر إثارة للاهتمام هو أن حوالي سبعة عشر بالمائة من المرضى تبدأ لديهم أعراض المرض لأول مرة في مفاصل القدم قبل أي جزء آخر من الجسم.
حتى في الحالات التي يكون فيها المرض خفيفاً أو متوسطاً، فإنه يترك تأثيراً سلبياً كبيراً على قدرة الفرد على الحركة والقيام بالوظائف اليومية. وعندما تتأثر القدم، حتى ولو بشكل طفيف، فإن هذا التأثير السلبي يتضاعف، مما يجعل المشي والوقوف مهاماً مؤلمة وشاقة. يهدف هذا الدليل الطبي الشامل إلى تقديم رؤية مفصلة وعميقة حول القدم الروماتويدية، بدءاً من فهم التشريح المعقد للقدم، مروراً بالأسباب والأعراض، ووصولاً إلى أحدث المعايير التشخيصية والخيارات العلاجية المتاحة التي تعيد للمريض أمله في حياة خالية من الألم.
التشريح
لفهم كيف يؤثر التهاب المفاصل الروماتويدي على القدم، يجب علينا أولاً تقسيم القدم إلى ثلاثة أجزاء تشريحية رئيسية. كل جزء من هذه الأجزاء يتأثر بطريقة مختلفة، ويتطلب نهجاً تشخيصياً وعلاجياً مخصصاً.
مقدمة القدم
تتكون مقدمة القدم من أصابع القدم وعظام المشط. يعتبر هذا الجزء هو الأكثر عرضة للإصابة في حالات القدم الروماتويدية، حيث تشير الإحصائيات إلى أن تسعة وثمانين بالمائة من المرضى يعانون من إصابات في مقدمة القدم، وغالباً ما تظهر هذه الإصابات خلال السنة الأولى من تشخيص المرض. تشمل التشوهات الشائعة في هذا الجزء انحراف إصبع القدم الأكبر أو ما يعرف بإبهام القدم الأروح، وانخلاع المفاصل المشطية السلامية. هذه الانخلاعات تؤدي إلى ظهور أصابع القدم المخلبية، وتكون مسامير القدم أو الكالو المؤلمة في باطن القدم نتيجة لبروز رؤوس عظام المشط واحتكاكها المستمر بالأرض أثناء المشي.
أوسط القدم
يضم أوسط القدم مجموعة من العظام الصغيرة التي تشكل قوس القدم، وتشمل العظم النردي، والعظام الإسفينية، والعظم الزورقي. المفاصل التي تربط هذه العظام، مثل المفصل النردي المشطي والمفصل الزورقي الإسفيني، قد تتأثر بعملية التدمير الروماتويدي. على الرغم من أن الأعراض في هذه المفاصل قد لا تتطلب تدخلاً جراحياً في كثير من الأحيان، إلا أن التدمير الشديد يمكن أن يؤدي إلى انهيار ملحوظ في القوس الطولي الأوسط للقدم. هذا الانهيار يعيق القدرة على المشي بشكل كبير وقد يؤدي إلى تقرحات جلدية خطيرة. وقد أشار الباحثون إلى أن المفصل الزورقي الإسفيني والمفصل الكاحلي الزورقي هما من أكثر المواقع عرضة للانهيار الذي يؤدي إلى تسطح القدم.
مؤخرة القدم
تتكون مؤخرة القدم من عظم الكعب وعظم الكاحل. التشوه الروماتويدي في مؤخرة القدم يظهر عادة على شكل انحراف شديد للكعب نحو الخارج، وهو ما يعرف بالوضعية الروحاء. يحدث هذا التشوه نتيجة لالتهاب الغشاء الزليلي التآكلي في المفصل تحت الكاحل أو المفصل الكاحلي الزورقي. مع فقدان الدعم من الأربطة الحيوية مثل الرباط بين العظام، والأربطة المتشعبة، ومحفظة المفصل، تجبر قوى تحمل الوزن الكعب على الانحراف للخارج ومقدمة القدم على الكب، مما يؤدي إلى الفقدان الكامل لقوس القدم. يتفاقم هذا النمط المعقد من الانهيار بسبب تمزق أو قصور في وحدة العضلة والوتر الظنبوبي الخلفي، والذي يفقد وظيفته الداعمة لقوس القدم بسبب التهاب غمد الوتر المزمن.
الأسباب
التهاب المفاصل الروماتويدي هو مرض مناعي ذاتي معقد، حيث يقوم جهاز المناعة في الجسم بمهاجمة الأنسجة السليمة عن طريق الخطأ، وتحديداً الغشاء الزليلي الذي يبطن المفاصل. هذا الهجوم المناعي يؤدي إلى سلسلة من التفاعلات البيولوجية المدمرة.
العوامل المناعية والبيولوجية
يبدأ التدمير المفصلي بشكل أساسي عندما تقوم الخلايا التائية والخلايا البائية في جهاز المناعة بتحفيز سلسلة من التفاعلات التي تؤدي في النهاية إلى إفراز إنزيمات مدمرة مثل البروتياز والكولاجيناز من الخلايا الغضروفية والخلايا الليفية الزليلية. هذه الإنزيمات تعمل على تآكل الغضاريف الناعمة التي تغطي نهايات العظام، مما يؤدي إلى احتكاك العظام ببعضها البعض وتدمير المفصل بالكامل بمرور الوقت.
العوامل الوراثية والجينات
هناك مكون وراثي معروف يلعب دوراً في الإصابة بالتهاب المفاصل الروماتويدي. على الرغم من أن المرض لا يتبع أنماط الوراثة البسيطة التي نراها في الجينات الأحادية عالية النفاذية، إلا أن معظم الدراسات الطبية الحديثة تدعم مفهوم أن التسلسل الجيني الفعلي المسبب للمرض يقع ضمن الأحماض الأمينية من السابع والستين إلى الرابع والسبعين في جين محدد يعرف باسم مستضد الكريات البيضاء البشرية. وجود هذا الجين يجعل الفرد أكثر عرضة للإصابة بالمرض عند التعرض لمحفزات بيئية معينة.
المحفزات البيئية
إلى جانب الاستعداد الوراثي، تلعب العوامل البيئية دوراً حاسماً في تحفيز ظهور المرض. يعتبر التدخين من أقوى عوامل الخطر البيئية المرتبطة بتطور التهاب المفاصل الروماتويدي وزيادة شدته. كما أن بعض الالتهابات الفيروسية أو البكتيرية قد تعمل كشرارة تطلق العنان للاستجابة المناعية الذاتية لدى الأشخاص المعرضين وراثياً.
الأعراض
تتنوع أعراض القدم الروماتويدية وتتطور بمرور الوقت. في البداية، قد تكون الأعراض خفيفة وتقتصر على أوقات معينة من اليوم، ولكن مع تقدم المرض، تصبح الأعراض مزمنة وتؤدي إلى تشوهات مرئية تعيق الحركة.
الأعراض المبكرة
في المراحل الأولى من المرض، يلاحظ المريض مجموعة من العلامات التحذيرية التي تشمل:
* التصلب الصباحي الذي يستمر لأكثر من ساعة بعد الاستيقاظ.
* ألم وتورم متماثل في مفاصل القدمين، مما يعني أن كلا القدمين تتأثران في نفس الوقت.
* الشعور بالدفء والاحمرار حول المفاصل المصابة نتيجة للالتهاب النشط.
* ألم عند الضغط على مفاصل أصابع القدم أو عند محاولة المشي لمسافات قصيرة.
التشوهات الهيكلية المتقدمة
مع استمرار الالتهاب دون علاج فعال، تبدأ التشوهات الهيكلية في الظهور وتصبح أكثر وضوحاً:
* انحراف إصبع القدم الأكبر نحو الأصابع الأخرى وتكون نتوء عظمي بارز ومؤلم.
* ظهور أصابع القدم المخلبية أو المطرقة، حيث تنثني الأصابع بشكل غير طبيعي وتصبح صلبة.
* تكون تقرحات جلدية ومسامير قدم قاسية في باطن القدم بسبب الضغط غير الطبيعي على رؤوس عظام المشط البارزة.
* تسطح القدم وانهيار القوس الطولي، مما يجعل باطن القدم يلامس الأرض بالكامل.
* انحراف الكعب نحو الخارج، مما يؤدي إلى اختلال توازن الجسم أثناء الوقوف والمشي.
* ظهور العقد الروماتويدية، وهي كتل صلبة غير مؤلمة تتكون تحت الجلد في مناطق الضغط.
| مرحلة المرض | الأعراض البارزة | التأثير على الحركة |
|---|---|---|
| المرحلة المبكرة | تصلب صباحي، تورم خفيف، ألم متقطع | صعوبة في الخطوات الأولى صباحاً |
| المرحلة المتوسطة | بداية انحراف الأصابع، ظهور مسامير القدم | ألم عند المشي لمسافات طويلة، الحاجة لأحذية واسعة |
| المرحلة المتقدمة | تشوهات شديدة، انخلاع المفاصل، تسطح القدم | إعاقة كبيرة للحركة، ألم مستمر حتى أثناء الراحة |
التشخيص
التشخيص المبكر والدقيق للقدم الروماتويدية يعد خطوة حاسمة لمنع التدمير الدائم للمفاصل. يعتمد الأطباء على مجموعة من المعايير السريرية، والفحوصات المخبرية، والتصوير الإشعاعي لتأكيد التشخيص وتقييم مدى شدة المرض.
المعايير السريرية للتشخيص
في عام ألف وتسعمائة وسبعة وثمانين، وضعت الجمعية الأمريكية لأمراض الروماتيزم معايير دقيقة لتشخيص التهاب المفاصل الروماتويدي. لتأكيد التشخيص، يجب أن يستوفي المريض أربعة على الأقل من المعايير السبعة التالية:
* تصلب صباحي في المفاصل يستمر لمدة ساعة على الأقل.
* التهاب المفاصل في ثلاث مناطق مفصلية أو أكثر في نفس الوقت.
* التهاب مفاصل اليدين أو تورمها.
* التهاب المفاصل المتماثل في جانبي الجسم.
* وجود العقد الروماتويدية تحت الجلد.
* إيجابية تحليل عامل الروماتويد في الدم.
* تغيرات إشعاعية في اليدين والمعصمين مرتبطة بالمرض، ويجب أن تشمل تآكل العظام ونقص التكلس في المفاصل المصابة.
الفحوصات المخبرية
تلعب تحاليل الدم دوراً هاماً في دعم التشخيص ومتابعة نشاط المرض. تشمل هذه الفحوصات اختبار عامل الروماتويد، واختبار الأجسام المضادة للبروتينات السيترولينية، والتي تتميز بدقة عالية في تأكيد وجود المرض. كما يتم قياس معدل ترسيب كريات الدم الحمراء والبروتين التفاعلي لتقييم مستوى الالتهاب العام في الجسم.
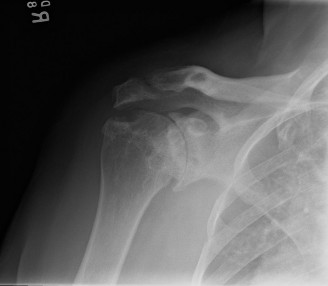
التصوير الإشعاعي المتقدم
التصوير بالأشعة السينية هو حجر الزاوية في تقييم التشوهات العظمية في القدم الروماتويدية. يشدد الخبراء على ضرورة إجراء صور الأشعة السينية للقدم والكاحل أثناء تحمل الوزن، أي والمريض واقف. هذا الإجراء ضروري لضمان أن انحراف الكعب للخارج ليس ناتجاً عن ميلان في مفصل الكاحل بدلاً من المفصل تحت الكاحل. الرؤية الجانبية أثناء تحمل الوزن تظهر بشكل أفضل نمط الانهيار في أوسط القدم وتكشف عن مدى تأثر المفاصل. في بعض الحالات المعقدة، قد يتم اللجوء إلى التصوير بالرنين المغناطيسي لتقييم الأنسجة الرخوة، مثل الأوتار والأربطة، وتحديداً لتقييم حالة الوتر الظنبوبي الخلفي الذي يلعب دوراً محورياً في دعم قوس القدم.
العلاج
لا يحتاج جميع المرضى الذين يعانون من التهاب مفاصل القدم إلى تدخل علاجي مكثف، ولكن عندما تستدعي الحاجة، فإن الهدف الرئيسي من العلاج هو تخفيف الألم، والسيطرة على الالتهاب، وتصحيح التشوهات، وتحسين القدرة على المشي. ينقسم العلاج إلى نهجين رئيسيين: العلاج التحفظي والعلاج الجراحي.
العلاج التحفظي والدوائي
يبدأ العلاج عادة بالخيارات غير الجراحية، والتي تتضمن:
* الأدوية المعدلة لطبيعة المرض: وهي أدوية أساسية تعمل على إبطاء تطور المرض ومنع تدمير المفاصل.
* الأدوية البيولوجية: تستهدف أجزاء محددة من الجهاز المناعي لوقف الالتهاب بشكل فعال.
* مضادات الالتهاب غير الستيرويدية: تستخدم لتخفيف الألم وتقليل التورم في المفاصل المصابة.
* تعديل الأحذية واستخدام التقويمات: ارتداء أحذية طبية واسعة من الأمام لتخفيف الضغط على الأصابع المشوهة، واستخدام ضبانات أو دعامات مخصصة لدعم قوس القدم المنهار وتوزيع الضغط بالتساوي على باطن القدم، مما يقلل من تكون مسامير القدم والتقرحات.
* العلاج الطبيعي: تمارين محددة للحفاظ على مرونة المفاصل وقوة العضلات المحيطة بها، وخاصة العضلة الظنبوبية الخلفية.
التدخل الجراحي لمقدمة القدم
إذا لم تنجح العلاجات التحفظية في تخفيف الألم وتحسين الوظيفة، يصبح التدخل الجراحي خياراً ضرورياً. كما أشار الخبراء منذ عقود طويلة، فإنه من الممكن إفادة عدد كبير من المرضى بدرجة كبيرة من خلال عمليات جراحية بسيطة نسبياً في القدم، تفوق في فائدتها الإجراءات المعقدة في المفاصل الكبيرة.
معظم جراحات القدم الروماتويدية تركز على مقدمة القدم. تشمل الإجراءات الجراحية الشائعة:
* استئصال رؤوس عظام المشط: لإزالة الضغط عن باطن القدم والتخلص من مسامير القدم المؤلمة.
* تعديل أو دمج مفاصل أصابع القدم: لتصحيح تشوهات الأصابع المخلبية والمطرقة.
* إيثاق المفصل المشطي السلامي الأول: وهو دمج مفصل إصبع القدم الأكبر لتصحيح انحرافه الشديد وتوفير قاعدة ثابتة للدفع أثناء المشي.
* استئصال الأورام العصبية بين الأصابع والأكياس الزلالية الملتهبة التي تسبب ألماً حاداً.
التدخل الجراحي لأوسط ومؤخرة القدم
جراحات أوسط ومؤخرة القدم تعتبر أكثر تعقيداً وتتطلب تخطيطاً دقيقاً. لا يوصى بإجراء جراحة لمقدمة القدم قبل إجراء فحص سريري وإشعاعي شامل لأوسط ومؤخرة القدم. من غير الحكمة تصحيح تشوه مؤخرة القدم إذا كان هناك تشوه زاوي شديد ومصاحب في الركبة أو مفصل الحوض. عندما يتم تصحيح تشوه الركبة أو الحوض أولاً، يمكن إجراء عملية أكثر دقة لتشوه مؤخرة وأوسط القدم لجعل القدم مستوية وقادرة على ملامسة الأرض بشكل صحيح.
تشمل الخيارات الجراحية في هذه المنطقة:
* إيثاق المفاصل المتعددة: مثل دمج المفصل الكاحلي الزورقي أو المفصل تحت الكاحل لتصحيح انحراف الكعب وتثبيت مؤخرة القدم.
* دمج الكاحل وعظم الكعب: في الحالات المتقدمة التي تشمل تدميراً شاملاً، يتم دمج عظام الساق مع الكاحل والكعب لتوفير دعامة صلبة وخالية من الألم.
* إصلاح أو نقل الأوتار: لمعالجة قصور الوتر الظنبوبي الخلفي ومحاولة استعادة بعض الدعم لقوس القدم المنهار.
التعافي
مرحلة التعافي بعد جراحات القدم الروماتويدية هي فترة حاسمة تتطلب التزاماً تاماً من المريض وتعاوناً وثيقاً مع الفريق الطبي لضمان نجاح العملية واستعادة القدرة على المشي.
الرعاية بعد الجراحة مباشرة
بعد الجراحة، يتم وضع القدم في جبيرة أو حذاء طبي مخصص لحماية المفاصل التي تم تعديلها أو دمجها. يمنع المريض من تحميل الوزن على القدم المصابة لفترة تتراوح عادة بين ستة إلى ثمانية أسابيع، وذلك للسماح للعظام بالالتئام والاندماج بشكل صحيح. يتم وصف مسكنات الألم وإرشادات لرفع القدم لتقليل التورم والالتهاب.
العلاج الطبيعي والتأهيل
بمجرد أن يظهر التصوير بالأشعة السينية علامات التئام العظام، تبدأ مرحلة العلاج الطبيعي. يهدف التأهيل إلى استعادة نطاق الحركة في المفاصل غير المدمجة، وتقوية عضلات الساق والقدم، وتدريب المريض على المشي بشكل صحيح لتجنب وضع ضغط غير متوازن على القدم. يتم التدرج في تحمل الوزن باستخدام العكازات أو المشاية حتى يتمكن المريض من المشي بشكل مستقل.
التكيف طويل الأمد
التعافي الكامل قد يستغرق من ستة أشهر إلى عام كامل. خلال هذه الفترة، وما بعدها، يجب على المريض الاستمرار في ارتداء الأحذية الطبية الداعمة والمريحة. كما يجب الاستمرار في المتابعة مع طبيب الروماتيزم لضمان السيطرة على نشاط المرض الأساسي ومنع حدوث التهابات أو تشوهات جديدة في مفاصل أخرى. الدعم النفسي يلعب دوراً هاماً في هذه المرحلة، حيث يحتاج المريض إلى التكيف مع التغيرات في شكل ووظيفة قدمه، والعودة تدريجياً إلى أنشطته اليومية المعتادة.
الأسئلة الشائعة
تعريف القدم الروماتويدية
القدم الروماتويدية هي مصطلح طبي يطلق على التغيرات والتشوهات التي تصيب مفاصل وأوتار القدم نتيجة الإصابة بمرض التهاب المفاصل الروماتويدي المزمن، مما يؤدي إلى الألم والتورم وصعوبة المشي.
إمكانية الشفاء التام من المرض
التهاب المفاصل الروماتويدي هو مرض مزمن لا يوجد له علاج نهائي يمحوه تماماً حتى الآن. ولكن بفضل الأدوية الحديثة والتدخلات الجراحية، يمكن السيطرة على نشاط المرض، ومنع تقدم التشوهات، وتخفيف الألم بشكل كبير مما يسمح للمريض بممارسة حياته بشكل طبيعي.
توقيت اللجوء للتدخل الجراحي
يتم اللجوء للجراحة عندما تفشل العلاجات التحفظية، مثل الأدوية والأحذية الطبية، في تخفيف الألم الشديد، أو عندما تصبح التشوهات الهيكلية معيقة للقدرة على المشي والقيام بالأنشطة اليومية الأساسية.
تأثير المرض على شكل القدم
يؤدي المرض إلى تشوهات واضحة مثل انحراف إصبع القدم الأكبر، وتكوّن أصابع مخلبية، وبروز عظام المشط في باطن القدم، وتسطح قوس القدم، وانحراف الكعب نحو الخارج، مما يغير من الشكل الطبيعي للقدم تماماً.
أهمية المشي لمرضى الروماتويد
المشي المعتدل والمنتظم مفيد جداً لمرضى الروماتويد، حيث يساعد في الحفاظ على مرونة المفاصل وقوة العضلات. ومع ذلك، يجب استخدام أحذية طبية داعمة وتجنب الإجهاد الزائد، خاصة أثناء فترات نشاط الالتهاب.
دور العوامل الوراثية في الإصابة
تلعب الوراثة دوراً في زيادة القابلية للإصابة بالمرض. وجود جينات معينة، مثل جين مستضد الكريات البيضاء البشرية، يجعل الشخص أكثر عرضة لتطوير الروماتويد إذا تعرض لمحفزات بيئية مثل التدخين أو العدوى.
مدة التعافي بعد العمليات الجراحية
تختلف مدة التعافي بناءً على نوع الجراحة المعقدة. بشكل عام، يحتاج المريض إلى عدم تحميل الوزن لمدة ستة إلى ثمانية أسابيع، وقد يستغرق التعافي الكامل والعودة للنشاط الطبيعي من ستة أشهر إلى عام مع الالتزام بالعلاج الطبيعي.
طرق الوقاية من تشوهات القدم
يمكن تقليل خطر حدوث التشوهات من خلال التشخيص المبكر والالتزام الصارم بالأدوية المعدلة لطبيعة المرض للسيطرة على الالتهاب، بالإضافة إلى ارتداء الأحذية الطبية الواسعة والداعمة منذ بداية تشخيص المرض.
الفحوصات اللازمة لتأكيد التشخيص
يعتمد التشخيص على الفحص السريري، وتحاليل الدم التي تشمل عامل الروماتويد والأجسام المضادة للبروتينات السيترولينية، بالإضافة إلى صور الأشعة السينية للقدم أثناء الوقوف لتقييم مدى تضرر العظام والمفاصل.
تأثير تشوهات الركبة على جراحة القدم
تشوهات الركبة أو مفصل الحوض تؤثر بشكل مباشر على ميكانيكا المشي وتوزيع الوزن على القدم. لذلك، يؤكد الجراحون على ضرورة تقييم وعلاج تشوهات الركبة والحوض أولاً قبل إجراء جراحات معقدة لتصحيح مؤخرة وأوسط القدم لضمان نجاح العملية.
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك