الدليل الشامل لمرض التهاب المفاصل الروماتويدي في العمود الفقري
الخلاصة الطبية
التهاب المفاصل الروماتويدي في العمود الفقري هو مرض التهابي جهازي يؤدي إلى تآكل المفاصل والأربطة، خاصة في منطقة العنق. يبدأ العلاج بالرعاية التحفظية والأدوية، ولكن في حالات عدم الاستقرار الفقري أو الضغط على الحبل الشوكي، يصبح التدخل الجراحي ضروريا لمنع المضاعفات العصبية الخطيرة.
الخلاصة الطبية السريعة: التهاب المفاصل الروماتويدي في العمود الفقري هو مرض التهابي جهازي يؤدي إلى تآكل المفاصل والأربطة، خاصة في منطقة العنق. يبدأ العلاج بالرعاية التحفظية والأدوية، ولكن في حالات عدم الاستقرار الفقري أو الضغط على الحبل الشوكي، يصبح التدخل الجراحي ضروريا لمنع المضاعفات العصبية الخطيرة.
مقدمة عن التهاب المفاصل الروماتويدي في العمود الفقري
يعد التهاب المفاصل الروماتويدي من الأمراض المناعية الذاتية الجهازية التي لا تقتصر تأثيراتها على المفاصل الطرفية كاليدين والقدمين فحسب، بل تمتد لتشمل أجزاء حيوية ومعقدة مثل العمود الفقري. عندما يهاجم هذا المرض العمود الفقري، فإنه يستهدف بشكل رئيسي المنطقة العنقوية (الرقبة)، مما يؤدي إلى تدمير تدريجي للأنسجة الزلالية والأربطة الداعمة والمفاصل. هذا التدمير المستمر ينتج عنه ما يسمى بعدم الاستقرار الفقري، وهي حالة طبية تتطلب انتباها فائقا وتقييما دقيقا.
إن خطورة التهاب المفاصل الروماتويدي في العمود الفقري تكمن في قربه الشديد من الحبل الشوكي وجذع الدماغ. مع تطور المرض، يمكن أن تنزلق الفقرات عن مسارها الطبيعي، مما يضيق المساحة المتاحة للحبل الشوكي ويؤدي إلى انضغاطه. نحن ندرك تماما حجم القلق الذي قد يصاحب تشخيصك بهذا المرض، ولكن من خلال الفهم العميق لطبيعة الحالة والالتزام بالمتابعة الطبية المستمرة، يمكن إدارة الأعراض بفعالية وتجنب المضاعفات الخطيرة. في هذا الدليل الشامل، سنأخذك في رحلة طبية مفصلة لفهم كل ما يتعلق بهذا المرض، بدءا من التشريح الدقيق وصولا إلى أحدث الخيارات العلاجية والجراحية.
التشريح وكيفية تأثير الروماتويد على العمود الفقري
لفهم كيف يؤثر التهاب المفاصل الروماتويدي على العمود الفقري، يجب أولا إلقاء نظرة على التشريح المعقد للفقرات العنقية العليا. يتكون الجزء العلوي من الرقبة من فقرتين رئيسيتين هما الفقرة الأولى وتسمى الأطلس أو الفهقة، والفقرة الثانية وتسمى المحور. تتميز الفقرة الثانية بوجود بروز عظمي يسمى الناتئ السني، والذي يمتد لأعلى ليرتبط بالفقرة الأولى عبر شبكة قوية من الأربطة، أهمها الرباط المستعرض.

في حالة التهاب المفاصل الروماتويدي، يحدث تكاثر غير طبيعي للأنسجة اللمفاوية داخل الغشاء الزلالي المبطن للمفاصل، مما يؤدي إلى تكوين نسيج التهابي مدمر يعرف باسم السبلة. هذا النسيج الالتهابي يفرز إنزيمات تهاجم وتدمر الغضاريف والعظام والأربطة المحيطة. في العمود الفقري العنقي، يؤدي هذا التآكل إلى إضعاف الرباط المستعرض والمفاصل بين الفقرتين الأولى والثانية، مما يسمح للفقرات بالتحرك بشكل غير طبيعي والانزلاق من مكانها، وهو ما يمهد الطريق لحدوث ضغط مباشر على الحبل الشوكي أو الأعصاب المتفرعة منه.
أنواع عدم الاستقرار في العمود الفقري الروماتويدي
يؤدي التآكل المستمر للمفاصل والأربطة إلى أنماط محددة من عدم الاستقرار في العمود الفقري، والتي يصنفها أطباء جراحة العظام والعمود الفقري إلى ثلاثة أنواع رئيسية.
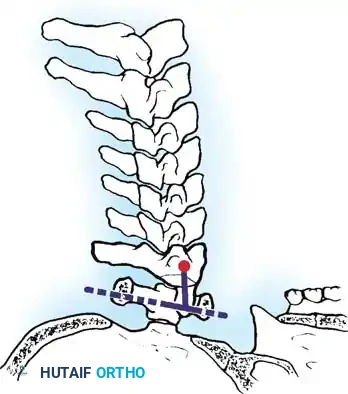
الخلع الجزئي الفهقي المحوري
يعتبر هذا النوع هو الأكثر شيوعا، حيث تبلغ نسبة حدوثه بين 11 بالمائة إلى 46 بالمائة من الحالات المتقدمة. يحدث هذا الخلع بين الفقرة الأولى والثانية في الرقبة. يمكن أن يكون هذا الانزلاق أماميا وهو الغالب، أو خلفيا بنسبة تقارب 20 بالمائة، أو جانبيا بنسبة 7 بالمائة. ينتج هذا الخلع بشكل مباشر عن التهاب الغشاء الزلالي التآكلي الذي يدمر المفاصل والأربطة الرابطة بين هاتين الفقرتين.
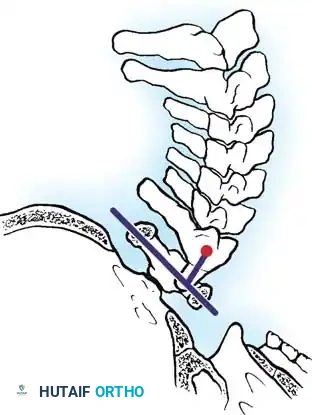
الانطباع القاعدي أو الانحشار العمودي
يعد هذا النوع من أخطر المضاعفات، ويطلق عليه أيضا الهبوط العمودي. يحدث عندما تتآكل المفاصل الداعمة لدرجة تجعل الجمجمة تهبط وتستقر فوق الفقرة الأولى، والفقرة الأولى تهبط فوق الفقرة الثانية. هذا الهبوط العمودي قد يؤدي إلى انحشار بروز الفقرة الثانية داخل قاع الجمجمة، مما يشكل ضغطا مباشرا على جذع الدماغ والحبل الشوكي العلوي. كما يمكن أن يتسبب هذا الهبوط في تجلط الشريان الفقري الذي يغذي الدماغ. تزداد احتمالية حدوث هذا النوع مع شدة المرض، حيث أظهرت الدراسات أن 88 بالمائة من مرضى الروماتويد التآكلي الشديد يطورون هذا النوع من عدم الاستقرار.
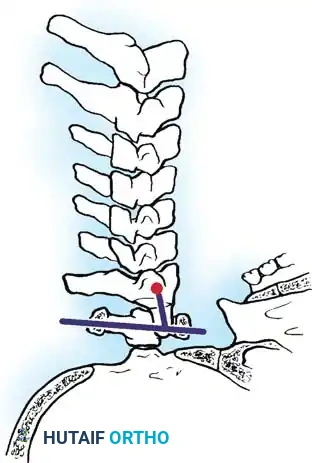
الخلع الجزئي تحت المحوري
يحدث هذا النوع في الفقرات العنقية السفلية من الفقرة الثالثة وحتى السابعة. يتميز بظهور العمود الفقري على شكل درجات السلم في صور الأشعة. يصيب هذا النوع حوالي 10 بالمائة إلى 20 بالمائة من مرضى الروماتويد. يعتقد أنه ينتج عن التهاب المفاصل الوجهية وتآكل الصفائح الانتهائية للفقرات. خطورة هذا النوع تكمن في قدرته على تضييق مخارج الأعصاب، مما يؤدي إلى انضغاط الجذور العصبية وتسبب آلام شديدة تمتد إلى الذراعين.
الأسباب وعوامل الخطر المؤدية لتدهور الحالة
التهاب المفاصل الروماتويدي هو مرض مناعي، ولكن هناك عوامل محددة تزيد من احتمالية إصابة العمود الفقري وتدهور الحالة بشكل أسرع وأكثر حدة. من أهم هذه العوامل ارتباط نشاط المرض في المفاصل الطرفية بظهوره المبكر في العمود الفقري.
بالإضافة إلى ذلك، تشمل العوامل التي تتنبأ بإصابة أكثر حدة في العمود الفقري ما يلي
* طول فترة الإصابة بمرض التهاب المفاصل الروماتويدي.
* الإيجابية العالية لعامل الروماتويد في تحاليل الدم.
* الاستخدام المزمن والمطول لأدوية الكورتيكوستيرويدات التي قد تضعف العظام.
* الجنس، حيث تشير الدراسات إلى أن الذكور المصابين بالروماتويد قد يكونون أكثر عرضة لتطور إصابات العمود الفقري الشديدة.
الأعراض والمضاعفات العصبية
تتراوح أعراض التهاب المفاصل الروماتويدي في العمود الفقري من آلام ميكانيكية بسيطة إلى علامات عصبية بالغة الخطورة تهدد الحياة. في المراحل الأولى، قد لا تظهر أي أعراض واضحة رغم وجود تشوهات في الأشعة.
الأعراض الميكانيكية والموضعية
تشمل الأعراض المبكرة ألما مستمرا في الرقبة، وتيبسا شديدا يحد من القدرة على تحريك الرأس. قد يمتد الألم إلى مؤخرة الرأس أو الكتفين. هذا الألم ينتج عن الالتهاب النشط في المفاصل والشد العضلي المصاحب لمحاولة الجسم تثبيت الفقرات غير المستقرة.
الأعراض العصبية المتقدمة
مع تطور عدم الاستقرار وبدء الضغط على الحبل الشوكي، تظهر أعراض اعتلال النخاع الشوكي. تشمل هذه الأعراض
* علامة ليرميت، وهي شعور بصدمة كهربائية تسري أسفل الظهر والأطراف عند ثني الرقبة للأمام.
* ضعف عام في الأطراف العلوية والسفلية.
* فقدان التوازن وصعوبة في المشي.
* تغيرات في ردود الفعل العصبية، مثل ظهور علامات هوفمان وبابينسكي الإيجابية، وفرط المنعكسات.
* قصور في الدورة الدموية الفقرية القاعدية، مما يسبب دوخة وطنينا في الأذن ومشاكل في الرؤية.
* في الحالات المتقدمة جدا، قد يحدث فقدان للسيطرة على الأمعاء والمثانة.
من الضروري إدراك أن اعتلال النخاع الشوكي العنقي إذا ترك دون علاج، فإنه يحمل معدل وفيات مرتفع. تشير الدراسات الطبية إلى أن المرضى الذين يرفضون التدخل الجراحي بعد ثبوت إصابتهم باعتلال النخاع الشوكي يواجهون خطرا حتميا، حيث توفي جميع المرضى في إحدى الدراسات خلال 7 سنوات من بدء الأعراض العصبية. كما أن نسبة الموت المفاجئ نتيجة اجتماع الانطباع القاعدي مع الخلع الفهقي المحوري تصل إلى حوالي 10 بالمائة.
التشخيص والتصوير الطبي الدقيق
يعتمد التشخيص الدقيق على الفحص السريري الشامل مدعوما بأحدث تقنيات التصوير الطبي. نظرا لأن العديد من المرضى قد لا تظهر عليهم أعراض في البداية، يوصى بإجراء صور أشعة سينية روتينية للرقبة بخمس وضعيات مختلفة سنويا لمرضى الروماتويد لاكتشاف أي عدم استقرار مبكر.
تقنيات التصوير المستخدمة
- الأشعة السينية الديناميكية: يتم التقاط صور في وضعيات الثني والبسط لتقييم مدى حركة الفقرات وانزلاقها.
- التصوير بالرنين المغناطيسي: يعتبر المعيار الذهبي والأكثر دقة. فهو لا يظهر العظام فحسب، بل يوضح الأنسجة الرخوة، النسيج الحبيبي الروماتويدي، والحبل الشوكي بدقة متناهية. يمكنه تحديد المساحة الحقيقية المتاحة للحبل الشوكي وتقييم أي انضغاط.
- التصوير المقطعي المحوسب مع تصوير النخاع: يستخدم كبديل أو مكمل للرنين المغناطيسي، خاصة في التخطيط الجراحي لتقييم جودة العظام وتركيب المسامير.
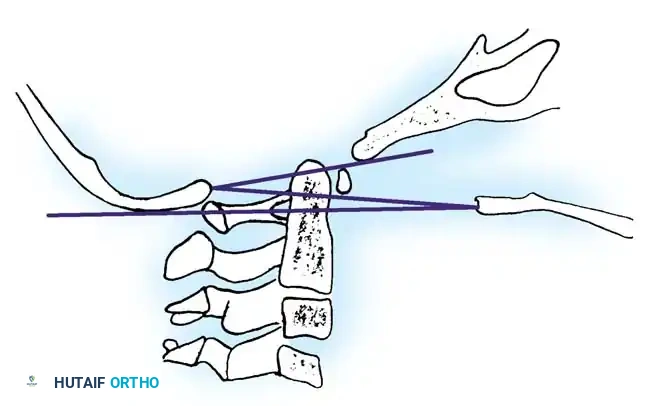
القياسات الطبية الحيوية في التشخيص
يعتمد جراحو العمود الفقري على قياسات دقيقة جدا مأخوذة من صور الأشعة لتحديد خطورة الحالة واتخاذ قرار الجراحة. إليك أهم هذه القياسات مبسطة في الجدول التالي
| اسم القياس الطبي | الدلالة السريرية والقيم الطبيعية | متى يعتبر خطيرا |
|---|---|---|
| المساحة المتاحة للحبل الشوكي | تقيس الفراغ الفعلي المتبقي للحبل الشوكي. الطبيعي 14 ملم عند قاع الجمجمة، و13 ملم عند الفقرة الأولى. | إذا كانت 14 ملم أو أقل يجب التفكير في الجراحة. أقل من 10 ملم لا يتوقع التعافي حتى مع الجراحة. |
| المسافة الأطلسية السنية | تقيس المسافة بين الفقرة الأولى والناتئ السني للفقرة الثانية. الطبيعي 3.5 ملم أو أقل. | أكثر من 10 إلى 12 ملم يشير إلى تمزق الرباط المستعرض. |
| خط ماكجريجور | خط يرسم من قاع الحنك الصلب إلى قاع الجمجمة لتقييم الهبوط العمودي. | إذا تجاوز الناتئ السني هذا الخط بـ 4.5 ملم للرجال يعتبر هبوطا عموديا. |
| زاوية عنق النخاع المستطيل | تقيم الهبوط العمودي والانحشار. الطبيعي بين 135 إلى 175 درجة. | أقل من 135 درجة يشير إلى انحشار ويرتبط بظهور الأعراض العصبية. |
هناك طرق أخرى لتقييم الهبوط العمودي مثل طريقة راناوات التي تقيس المسافة بين أقواس الفقرة الأولى والفقرة الثانية، حيث تعتبر القيمة أقل من 13 ملم غير طبيعية. وطريقة ريدلوند جونيل التي تقيس المسافة بين خط ماكجريجور ومنتصف قاعدة الفقرة الثانية.
العلاج التحفظي والإدارة الطبية
الهدف الأساسي من العلاج التحفظي هو منع الإصابات العصبية، تجنب خطر الموت المفاجئ، تقليل الألم إلى الحد الأدنى، وزيادة القدرة الوظيفية للمريض. بالنسبة للمرضى الذين يعانون من تشوهات في الأشعة ولكن دون أعراض عصبية، يكون العلاج الداعم هو الخيار الأنسب.
الإدارة الدوائية والفيزيائية
يجب أن يتم العلاج بالتنسيق الوثيق مع طبيب الروماتيزم للسيطرة على نشاط المرض الجهازي ومنع تفاقم الهجمات الالتهابية. يمكن استخدام الأدوية المعدلة لطبيعة المرض والأدوية البيولوجية للحد من تآكل المفاصل.
من الناحية الفيزيائية، يمكن أن يكون استخدام دعامة الرقبة أو الطوق العنقي مفيدا لبعض المرضى لتخفيف الألم المستمر. كما تلعب التمارين متساوية القياس دورا هاما في تقوية عضلات الرقبة وتثبيتها دون إحداث حركة مفرطة قد تضر بالفقرات غير المستقرة، مما يساعد في التخفيف من الأعراض الميكانيكية. المتابعة السنوية الدورية بأشعة الرقبة تعد أمرا لا غنى عنه لاكتشاف أي تدهور قبل حدوث أضرار عصبية لا رجعة فيها.
العلاج الجراحي والتدخلات المتقدمة
يتم اللجوء إلى العلاج الجراحي عندما تتجاوز الحالة قدرة العلاج التحفظي، وتحديدا عند وجود ضعف عصبي، عدم استقرار شديد مهدد للحبل الشوكي، أو ألم غير محتمل لا يستجيب للأدوية.
دواعي التدخل الجراحي
توصي المبادئ التوجيهية الطبية بإجراء جراحة دمج الفقرات للمرضى سواء ظهرت عليهم أعراض عصبية أم لا في الحالات التالية
* وجود خلع جزئي فهقي محوري مع مسافة خلفية متاحة للحبل الشوكي تبلغ 14 ملم أو أقل.
* وجود خلع مع انطباع قاعدي يبلغ 5 ملم على الأقل.
* خلع تحت محوري مع قطر قناة شوكية يبلغ 14 ملم أو أقل.
* إظهار صور الرنين المغناطيسي انضغاطا للحبل الشوكي بقطر يقل عن 6 ملم.
الخيارات الجراحية المتاحة
تختلف التقنية الجراحية بناء على نوع عدم الاستقرار وموقعه
* دمج الفقرات العنقية الخلفية للفقرتين الأولى والثانية: يتم علاج الخلع الفهقي المحوري غالبا عن طريق دمج الفقرتين من الخلف. يستخدم الجراح تقنيات ربط الأسلاك مع طعوم عظمية تؤخذ من الحوض. التطورات الحديثة تتيح استخدام مسامير تمر عبر المفاصل، مما يوفر ثباتا قويا يلغي الحاجة لاستخدام جهاز التثبيت الخارجي المعقد المعروف باسم هالو، ويكتفى بطوق فيلادلفيا الطبي بعد الجراحة.
* الدمج القذالي العنقي: في حالات الانطباع القاعدي، قد يحاول الطبيب أولا استخدام الشد لرد الفقرات إلى مكانها. إذا نجح ذلك، يتم دمج الجمجمة مع الفقرات العنقية من الخلف.
* تخفيف الضغط عبر الفم أو الخلفي: إذا كان من المستحيل إعادة الفقرات إلى مكانها بالشد، يضطر الجراح لإزالة العظام الضاغطة على الحبل الشوكي، سواء من الأمام عبر الفم أو من الخلف بتوسيع الثقبة العظمى، يتبع ذلك عملية تثبيت خلفي باستخدام قضبان أو شرائح معدنية وطعوم عظمية.
* دمج الفقرات تحت المحورية: يتم علاج الخلع في الفقرات السفلية غالبا بالدمج الخلفي. وقد أثبتت الدراسات أن محاولات تخفيف الضغط والدمج من الأمام في هذه الحالات غالبا ما تعطي نتائج غير مرضية.
التعافي وما بعد الجراحة
تعتبر جراحات العمود الفقري لمرضى الروماتويد معقدة وتحمل نسبة من المخاطر، حيث تتراوح نسبة الوفيات المرتبطة بالجراحة في الحالات المتقدمة جدا بين 8 إلى 20 بالمائة، وتصل نسبة عدم التحام العظام إلى 20 إلى 33 بالمائة. ومع ذلك، فإن فوائد الجراحة في الحالات المختارة بعناية تفوق المخاطر بكثير.
تشير الإحصائيات الطبية إلى أن الألم يقل بشكل ملحوظ بعد الجراحة لدى 90 إلى 97 بالمائة من المرضى. أما بالنسبة للوظائف العصبية، فقد أبلغت الدراسات عن تحسن بنسبة 95 بالمائة للمرضى الذين يعانون من خلع فهقي محوري بسيط، و76 بالمائة لمن يعانون من خلع مصحوب بانحشار، و94 بالمائة لحالات الخلع تحت المحوري.
من المهم جدا ملاحظة أن شدة العجز العصبي قبل الجراحة تلعب دورا حاسما في تحديد مدى التعافي. المرضى الذين يصلون إلى مراحل متأخرة جدا من الشلل قبل الجراحة لديهم فرص أقل بكثير في استعادة قدرتهم على المشي مقارنة بمن يخضعون للجراحة في وقت مبكر. لذا، التدخل الجراحي الاستباقي عند ظهور مؤشرات الخطر في الأشعة هو المفتاح لنتائج إيجابية.
الأسئلة الشائعة حول روماتويد العمود الفقري
ما هو تأثير الروماتويد على العمود الفقري
يؤدي المرض إلى التهاب الأغشية المبطنة للمفاصل في الرقبة، مما يتسبب في تآكل الأربطة والعظام. هذا التآكل يفقد العمود الفقري استقراره ويسمح للفقرات بالانزلاق، مما قد يضغط على الحبل الشوكي ويسبب مضاعفات عصبية.
متى يبدأ الروماتويد في التأثير على الرقبة
يمكن أن يبدأ التأثير في أي وقت، ولكنه يرتبط غالبا بطول فترة الإصابة بالمرض ونشاطه في باقي مفاصل الجسم. التشخيص المبكر والمتابعة السنوية ضروريان لاكتشاف التغيرات قبل ظهور الأعراض.
هل ألم الرقبة يعني دائما وجود خطر على الحبل الشوكي
ليس بالضرورة. ألم الرقبة والتيبس قد يكونان نتيجة للالتهاب الموضعي أو الشد العضلي. الخطر الحقيقي يكمن في ظهور أعراض عصبية مثل التنميل، الضعف في الأطراف، أو فقدان التوازن.
ما هي أهمية التصوير بالرنين المغناطيسي في هذه الحالة
الرنين المغناطيسي هو الفحص الأدق لأنه يظهر الأنسجة الرخوة، النسيج الالتهابي، وحالة الحبل الشوكي بوضوح تام، مما يساعد الطبيب على قياس المساحة المتاحة للحبل الشوكي بدقة واتخاذ قرار الجراحة.
هل يمكن تجنب الجراحة في حالات عدم الاستقرار الفقري
إذا كان عدم الاستقرار طفيفا ولا يوجد ضغط على الحبل الشوكي، يمكن الاكتفاء بالعلاج التحفظي والمتابعة. لكن إذا أظهرت القياسات تضيقا شديدا أو ظهرت أعراض عصبية، تصبح الجراحة ضرورية لمنع الشلل.
ما هو الانطباع القاعدي ولماذا يعتبر خطيرا
هو هبوط الجمجمة والفقرة الأولى فوق الفقرة الثانية بسبب تآكل المفاصل. خطورته تكمن في أنه يضغط مباشرة على جذع الدماغ والحبل الشوكي العلوي، وقد يسبب تجلطا في الشرايين المغذية للدماغ أو الموت المفاجئ.
هل ارتداء طوق الرقبة يعالج المشكلة نهائيا
طوق الرقبة لا يعالج التآكل العظمي أو يصحح الانزلاق، ولكنه يساعد في تقليل الألم الميكانيكي عن طريق الحد من حركة الرقبة المفرطة وتوفير الدعم العضلي المؤقت.
ما هي نسبة نجاح جراحات تثبيت الفقرات لمرضى الروماتويد
نسبة النجاح في تخفيف الألم ممتازة وتتجاوز 90 بالمائة. أما نسبة التحسن العصبي فتعتمد بشكل كبير على حالة المريض قبل الجراحة؛ فكلما تم إجراء الجراحة قبل حدوث تلف عصبي دائم، كانت النتائج أفضل بكثير.
هل تؤثر أدوية الكورتيزون على حالة العمود الفقري
الاستخدام المزمن والمطول للكورتيكوستيرويدات يعتبر من عوامل الخطر التي تزيد من شدة إصابة العمود الفقري، حيث يساهم في إضعاف العظام وزيادة احتمالية حدوث الانزلاقات الفقرية.
كيف يمكنني الاستعداد لجراحة تثبيت فقرات الرقبة
يجب إجراء تقييم طبي شامل يتضمن أشعة مقطعية ورنين مغناطيسي لتخطيط الجراحة بدقة. كما يجب التنسيق مع طبيب الروماتيزم لضبط الأدوية المناعية قبل الجراحة لضمان التئام الجروح والعظام بشكل سليم.
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك


