التهاب المفاصل الروماتويدي المتقدم في المرفق: الأسباب، الأعراض، التشخيص، والعلاج في صنعاء
الخلاصة الطبية
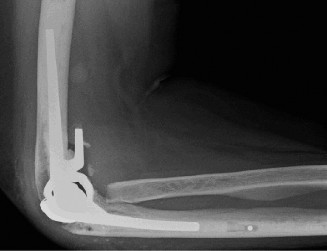
التهاب المفاصل الروماتويدي في المرفق هو مرض مناعي مزمن يؤدي إلى تآكل وتلف المفصل، مسببًا ألمًا شديدًا وفقدانًا للوظيفة. يشمل العلاج الأدوية والعلاج الطبيعي، وفي الحالات المتقدمة، قد يكون استبدال مفصل المرفق الكلي هو الحل الأمثل لاستعادة الحركة وتخفيف الألم.
الخلاصة الطبية السريعة: التهاب المفاصل الروماتويدي في المرفق هو مرض مناعي مزمن يؤدي إلى تآكل وتلف المفصل، مسببًا ألمًا شديدًا وفقدانًا للوظيفة. يشمل العلاج الأدوية والعلاج الطبيعي، وفي الحالات المتقدمة، قد يكون استبدال مفصل المرفق الكلي هو الحل الأمثل لاستعادة الحركة وتخفيف الألم.
مقدمة عن التهاب المفاصل الروماتويدي في المرفق
يُعد التهاب المفاصل الروماتويدي (RA) مرضًا مزمنًا يصيب الجهاز المناعي، ويهاجم بشكل أساسي بطانة المفاصل، المعروفة باسم الغشاء الزليلي. هذا الهجوم يؤدي إلى التهاب شديد وتلف تدريجي في الغضاريف والعظام المحيطة بالمفصل، مما ينتج عنه ألم مزمن، تورم، تصلب، وفقدان تدريجي لوظيفة المفصل.
في حين أن التهاب المفاصل الروماتويدي غالبًا ما يؤثر على المفاصل الصغيرة في اليدين والقدمين، إلا أن مفصل المرفق (الكوع) يتأثر في حوالي 20-50% من المرضى، وغالبًا ما يكون ذلك بشكل ثنائي ومتماثل. عندما يتطور المرض ليصيب المرفق بشكل متقدم، يمكن أن يصبح الألم والعجز شديدين للغاية، مما يؤثر بشكل كبير على الأنشطة اليومية البسيطة مثل الأكل، وارتداء الملابس، وحتى العناية الشخصية، ويقلل بشكل كبير من جودة حياة المريض.
تتضمن العملية المرضية في التهاب المفاصل الروماتويدي تكون نسيج التهابي يُعرف باسم "النسيج الزليلي المهاجم" (Pannus)، والذي يغزو ويدمر الغضروف المفصلي والعظم تحت الغضروفي. هذه العملية، التي تُحفز بواسطة السيتوكينات الالتهابية والبروتياز، تؤدي إلى تضييق المسافة المفصلية، وتكوّن تكيسات تحت غضروفية، وتآكلات هامشية، وفي النهاية، تدمير العظم وارتخاء المحفظة المفصلية والأربطة.
يهدف هذا الدليل الشامل إلى تقديم معلومات مفصلة وموثوقة للمرضى حول التهاب المفاصل الروماتويدي المتقدم في المرفق، بدءًا من فهم التشريح والأسباب، مرورًا بالأعراض والتشخيص، ووصولًا إلى خيارات العلاج المتاحة، بما في ذلك التدخلات الجراحية المتقدمة مثل استبدال مفصل المرفق الكلي. نؤكد على أهمية الاستشارة المتخصصة في هذا المجال، ويُعد الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري، أحد أبرز الخبراء في علاج هذه الحالات في صنعاء، اليمن، بفضل خبرته الواسعة ونهجه الشامل في رعاية المرضى.

التشريح والوظيفة الأساسية لمفصل المرفق
لفهم كيفية تأثير التهاب المفاصل الروماتويدي على المرفق، من الضروري معرفة تشريح هذا المفصل المعقد وكيف يعمل. مفصل المرفق ليس مفصلًا واحدًا، بل هو عبارة عن ثلاثة مفاصل تعمل معًا داخل محفظة مفصلية واحدة، مما يسمح بمجموعة واسعة من الحركات الضرورية للذراع.
المكونات العظمية الرئيسية
يتكون مفصل المرفق من التقاء ثلاثة عظام رئيسية:
* عظم العضد (Humerus): وهو عظم الذراع العلوي.
* عظم الزند (Ulna): وهو أحد عظمي الساعد، ويقع على الجانب الداخلي (الخنصر).
* عظم الكعبرة (Radius): وهو العظم الآخر للساعد، ويقع على الجانب الخارجي (الإبهام).
تتحد هذه العظام لتشكل المفاصل الفرعية التالية:
* المفصل العضدي الزندي (Ulnohumeral Joint): وهو مفصل مفصلي حقيقي، يتكون بين البكرة الموجودة في نهاية عظم العضد والشق البكري لعظم الزند. هذا المفصل هو المسؤول الرئيسي عن حركتي الثني والمد للمرفق، ويوفر استقرارًا عظميًا كبيرًا.
* المفصل العضدي الكعبري (Radiohumeral Joint): وهو مفصل انزلاقي يتكون بين الرأس الكعبري المستدير والنهاية المدورة لعظم العضد (اللقمة). يساهم هذا المفصل في حركتي الثني والمد، وله دور حاسم في دوران الساعد (الكب والبسط).
* المفصل الكعبري الزندي القريب (Proximal Radioulnar Joint - PRUJ): وهو مفصل محوري بين الرأس الكعبري والشق الكعبري لعظم الزند. هذا المفصل مسؤول بشكل كامل عن حركتي الكب (دوران الساعد للداخل) والبسط (دوران الساعد للخارج).
في سياق التهاب المفاصل الروماتويدي، يمكن أن تتآكل الأسطح المفصلية لهذه المفاصل الثلاثة بشدة. غالبًا ما يتعرض الرأس الكعبري لتآكل عظمي كبير، مما يؤدي إلى انزلاقه أو خلعه ويساهم في عدم استقرار المرفق (التشوه الأروح). كما يمكن أن يتآكل الشق البكري للزند والناتئ الزندي (اللقمة)، مما يؤدي إلى فقدان العظم الذي يعقد عملية تثبيت الغرسات أثناء جراحة استبدال المفصل.
الأربطة المثبتة للمرفق
تعتمد ثباتية المرفق بشكل كبير على مجموعتين رئيسيتين من الأربطة:
* الرباط الجانبي الإنسي (Medial Collateral Ligament - MCL): يتكون من حزم أمامية وخلفية ومستعرضة. الحزمة الأمامية هي الأقوى وتوفر المقاومة الرئيسية ضد قوى الأروح (valgus stress) على مدى حركة المرفق.
* الرباط الجانبي الوحشي (Lateral Collateral Ligament - LCL): يتكون من الرباط الكعبري الجانبي، والرباط الزندي الجانبي الوحشي (LUCL)، والرباط الحلقي. يُعد الرباط الزندي الجانبي الوحشي (LUCL) حيويًا بشكل خاص لثباتية الدوران الخلفي الوحشي، حيث يمنع انزلاق الزند والكعبرة من العضد.
في التهاب المفاصل الروماتويدي، يؤدي الالتهاب المزمن في الغشاء الزليلي إلى ضعف هذه الأربطة وارتخائها، وقد يؤدي في النهاية إلى تمزقها، مما يساهم في عدم استقرار المرفق وتفاقم التشوهات.
العضلات المحيطة بالمرفق
تحيط بالمرفق مجموعات عضلية قوية تتيح الحركة:
* العضلات القابضة (Flexors): العضلة ذات الرأسين العضدية (Biceps brachii)، العضلة العضدية (Brachialis)، والعضلة العضدية الكعبرية (Brachioradialis).
* العضلات الباسطة (Extensors): العضلة ثلاثية الرؤوس العضدية (Triceps brachii). يلتصق وتر العضلة ثلاثية الرؤوس بالناتئ الزندي (Olecranon). يمكن أن تضعف هذه العضلة أو تتآكل في حالات التهاب المفاصل الروماتويدي المتقدم، خاصة بعد الإجراءات الجراحية التي تتطلب التعامل مع وتر العضلة ثلاثية الرؤوس.
* عضلات دوران الساعد: العضلة الباسطة (Supinator) والعضلة ذات الرأسين (للبسط)؛ العضلة الكابة المدورة (Pronator teres) والعضلة الكابة المربعة (Pronator quadratus) (للكب).
الهياكل العصبية والوعائية الحيوية
توجد هياكل عصبية ووعائية حيوية بالقرب من مفصل المرفق، وهي معرضة لخطر الإصابة أثناء الجراحة أو للضغط بسبب المرض:
* العصب الزندي (Ulnar nerve): يمر خلف اللقيمة الإنسية، داخل النفق المرفقي. وهو شديد الحساسية للضغط أو الشد أو الإصابة أثناء الجراحة، خاصة مع وجود تشوهات أروح في المرفق.
* العصب المتوسط (Median nerve): يقع أمام المرفق، إنسيًا للشريان العضدي.
* العصب الكعبري (Radial nerve): ينقسم إلى فرعين (حسي وحركي) أمام اللقيمة الوحشية.
* الشريان العضدي (Brachial artery): يقع أمام المرفق، إنسيًا لوتر العضلة ذات الرأسين.
في التهاب المفاصل الروماتويدي، يمكن أن يؤدي تضخم الغشاء الزليلي والارتشاح المفصلي إلى ضغط مباشر على الأعصاب. علاوة على ذلك، يمكن أن تؤدي التآكلات العظمية والتشوهات التدريجية إلى تغيير العلاقات التشريحية الطبيعية، مما يجعل التشريح الجراحي أكثر صعوبة ويزيد من مخاطر إصابة هذه الهياكل الحيوية.
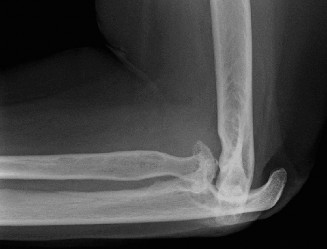
أسباب التهاب المفاصل الروماتويدي في المرفق وعوامل الخطر
التهاب المفاصل الروماتويدي هو مرض مناعي ذاتي، مما يعني أن الجهاز المناعي للجسم يهاجم عن طريق الخطأ الأنسجة السليمة الخاصة به. في حالة التهاب المفاصل الروماتويدي، يستهدف الجهاز المناعي بطانة المفاصل، مما يؤدي إلى سلسلة من الأحداث المرضية التي تسبب الالتهاب والتلف.
الآلية المرضية
تتضمن الآلية المرضية لالتهاب المفاصل الروماتويدي في المرفق الخطوات التالية:
1. التهاب الغشاء الزليلي (Synovitis): يبدأ المرض بالتهاب مزمن في الغشاء الزليلي، وهو البطانة الرقيقة التي تغطي السطح الداخلي للمحفظة المفصلية. هذا الالتهاب يؤدي إلى تضخم الغشاء الزليلي وتكاثره.
2. تكوين النسيج الزليلي المهاجم (Pannus Formation): يتطور الغشاء الزليلي الملتهب والمتضخم إلى نسيج يُعرف باسم "البانوس" (Pannus). هذا النسيج غازي بطبيعته، ويحتوي على خلايا التهابية وإنزيمات مدمرة.
3. تآكل الغضروف والعظم (Cartilage and Bone Erosion): يغزو البانوس الغضروف المفصلي المحيط والعظم تحت الغضروفي، مما يؤدي إلى تآكلهما وتدميرهما تدريجيًا. هذه العملية تسبب تضييق المسافة المفصلية، وتكوّن تكيسات عظمية تحت الغضروف، وتآكلات عظمية على حواف المفصل.
4. فقدان العظم وارتخاء الأربطة (Osteolysis and Ligamentous Laxity): مع تقدم المرض، يحدث فقدان كبير في كتلة العظم (هشاشة العظام الموضعية) وضعف في الأربطة المحيطة بالمفصل، مما يؤدي إلى عدم استقرار المفصل وتشوهه.
5. تلف الأعصاب (Nerve Damage): يمكن أن يؤدي تضخم الغشاء الزليلي والتشوهات العظمية إلى ضغط على الأعصاب المحيطة، خاصة العصب الزندي، مما يسبب الألم، التنميل، والضعف في اليد.
عوامل الخطر
على الرغم من أن السبب الدقيق لالتهاب المفاصل الروماتويدي غير مفهوم تمامًا، إلا أن هناك عدة عوامل تزيد من خطر الإصابة به:
* الاستعداد الوراثي: يميل المرض إلى الانتشار في العائلات، وتشير بعض الجينات إلى زيادة خطر الإصابة بالمرض.
* الجنس: النساء أكثر عرضة للإصابة بالتهاب المفاصل الروماتويدي بثلاث مرات تقريبًا مقارنة بالرجال.
* العمر: يمكن أن يحدث في أي عمر، ولكنه غالبًا ما يبدأ بين سن الأربعين والستين.
* التدخين: يزيد التدخين بشكل كبير من خطر الإصابة بالتهاب المفاصل الروماتويدي، ويزيد من شدته.
* السمنة: يرتبط الوزن الزائد بزيادة خطر الإصابة بالتهاب المفاصل الروماتويدي.
* بعض أنواع العدوى: يُعتقد أن بعض أنواع العدوى (مثل بعض أنواع البكتيريا أو الفيروسات) قد تحفز استجابة مناعية ذاتية لدى الأشخاص المعرضين وراثيًا.
فهم هذه الأسباب وعوامل الخطر يساعد في التشخيص المبكر وإدارة المرض بشكل فعال، ويُمكن للأستاذ الدكتور محمد هطيف تقديم المشورة المتخصصة حول هذه الجوانب.

أعراض وعلامات التهاب المفاصل الروماتويدي المتقدم في المرفق
تظهر أعراض التهاب المفاصل الروماتويدي في المرفق بشكل تدريجي، وتتفاقم مع تقدم المرض. في المراحل المتقدمة، يمكن أن تكون هذه الأعراض شديدة ومُعيقة للحياة اليومية.
الأعراض الشائعة
-
الألم الشديد والمستمر:
- يُعد الألم العرض الأكثر شيوعًا وإزعاجًا.
- غالبًا ما يكون الألم عميقًا داخل المفصل، ويزداد سوءًا مع الحركة أو عند حمل الأوزان.
- قد يكون الألم موجودًا حتى في فترات الراحة، ويؤثر على النوم.
- لا يستجيب بشكل كافٍ للمسكنات التقليدية.
-
التورم والحرارة في المفصل:
- يصبح المرفق منتفخًا ودافئًا للمس بسبب تراكم السوائل الالتهابية وتضخم الغشاء الزليلي.
- قد يكون التورم مرئيًا بوضوح، مما يحد من القدرة على ثني ومد المرفق بشكل كامل.
-
التصلب الصباحي:
- يُعد التصلب الذي يستمر لأكثر من 30 دقيقة في الصباح، أو بعد فترات طويلة من عدم النشاط، علامة مميزة لالتهاب المفاصل الروماتويدي.
- يتحسن التصلب عادةً مع الحركة التدريجية للمفصل.
-
فقدان تدريجي في نطاق الحركة:
- يصبح من الصعب على المريض ثني أو مد المرفق بشكل كامل.
- مع تقدم المرض، قد يتطور المرفق إلى "انثناء ثابت" (Fixed Flexion Deformity)، حيث لا يمكن للمريض مد ذراعه بالكامل، مما يعيق العديد من الأنشطة مثل الوصول إلى الأشياء أو دفعها.
- قد تتأثر أيضًا حركات الكب والبسط للساعد.
-
التشوهات المفصلية:
- تشوه أروح (Valgus Deformity): وهو الأكثر شيوعًا في المرفق الروماتويدي، حيث يميل الساعد بعيدًا عن الجسم عند مد الذراع. يحدث هذا غالبًا بسبب تآكل الرأس الكعبري وضعف الرباط الجانبي الإنسي.
- تشوه أفحج (Varus Deformity): أقل شيوعًا، حيث يميل الساعد نحو الجسم.
- خلع أو انزلاق المفاصل الفرعية: خاصة الرأس الكعبري.
-
أعراض عصبية:
- انضغاط العصب الزندي (Ulnar Nerve Compression): بسبب التورم، التشوه الأروح، أو تكوين نتوءات عظمية، يمكن أن ينضغط العصب الزندي.
- تشمل الأعراض التنميل، والوخز، والألم في الخنصر والبنصر، وضعف في عضلات اليد الصغيرة.
-
أصوات أو إحساس بالطقطقة (Crepitus):
- قد يسمع المريض أو يشعر بأصوات طقطقة أو احتكاك داخل المفصل أثناء الحركة، نتيجة لتلف الغضروف والعظام.
-
ضعف العضلات المحيطة بالمرفق:
- يؤدي الألم وعدم الاستخدام إلى ضعف في عضلات الذراع والساعد، مما يزيد من صعوبة أداء المهام اليومية.
التأثير على جودة الحياة
هذه الأعراض مجتمعة تؤثر بشكل كبير على قدرة المريض على أداء أبسط المهام:
* العناية الشخصية: صعوبة في الاستحمام، وارتداء الملابس، وتمشيط الشعر.
* الأكل والشرب: صعوبة في رفع الأكواب أو استخدام أدوات المائدة.
* العمل والترفيه: قد يصبح من المستحيل ممارسة بعض المهن أو الهوايات التي تتطلب استخدام الذراع.
* النوم: يمكن أن يقطع الألم النوم، مما يؤدي إلى الإرهاق والتعب المزمن.
إذا كنت تعاني من أي من هذه الأعراض، فمن الضروري استشارة أخصائي جراحة العظام، مثل الأستاذ الدكتور محمد هطيف في صنعاء، لتقييم حالتك وتحديد خطة العلاج المناسبة.
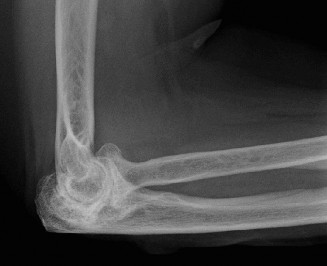
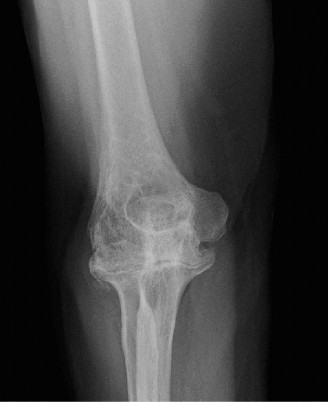
تشخيص التهاب المفاصل الروماتويدي في المرفق
يُعد التشخيص الدقيق والمبكر لالتهاب المفاصل الروماتويدي في المرفق أمرًا بالغ الأهمية لوضع خطة علاج فعالة وربما إبطاء تقدم المرض. يتضمن التشخيص عادةً مزيجًا من التاريخ الطبي المفصل، الفحص السريري، الفحوصات المخبرية، ودراسات التصوير.
التاريخ الطبي والفحص السريري
- التاريخ الطبي: سيسألك الطبيب عن الأعراض التي تعاني منها، مثل متى بدأت، مدى شدتها، العوامل التي تزيدها أو تخففها، وجود تصلب صباحي، وتأثيرها على أنشطتك اليومية. كما سيسأل عن تاريخك الطبي العام، الأدوية التي تتناولها، وتاريخ عائلي لأمراض المناعة الذاتية.
- الفحص السريري: سيقوم الأستاذ الدكتور محمد هطيف بفحص مفصل المرفق بدقة لتقييم:
- نطاق الحركة: قياس مدى قدرتك على ثني ومد وكب وبسط المرفق.
- الثباتية: تقييم وجود أي عدم استقرار في المفصل (مثل التشوه الأروح أو الأفحج).
- الألم والتورم: تحديد مناطق الألم والتورم والحرارة.
- قوة العضلات: تقييم قوة العضلات المحيطة بالمرفق.
- الحالة العصبية: فحص وظيفة الأعصاب، خاصة العصب الزندي، للكشف عن أي علامات انضغاط.
- جودة الجلد: فحص الجلد حول المرفق، خاصة إذا كنت تتناول الكورتيكوستيرويدات لفترة طويلة.
الفحوصات المخبرية
تساعد بعض تحاليل الدم في تأكيد تشخيص التهاب المفاصل الروماتويدي وتقييم شدة الالتهاب:
* سرعة ترسب كريات الدم الحمراء (ESR) والبروتين التفاعلي C (CRP): هذه علامات التهابية تشير إلى وجود التهاب في الجسم. ارتفاع مستوياتها يدل على نشاط المرض.
* العامل الروماتويدي (Rheumatoid Factor - RF): يوجد هذا الجسم المضاد في حوالي 80% من مرضى التهاب المفاصل الروماتويدي، ولكنه ليس خاصًا بالمرض وقد يكون إيجابيًا في حالات أخرى.
* الأجسام المضادة للببتيد السيتروليني الحلقي (Anti-CCP Antibodies): تُعد هذه الأجسام المضادة أكثر تحديدًا لالتهاب المفاصل الروماتويدي وغالبًا ما تظهر في وقت مبكر من المرض.
دراسات التصوير
تُعد الأشعة التصويرية ضرورية لتقييم مدى تلف المفصل وتوجيه خطة العلاج:
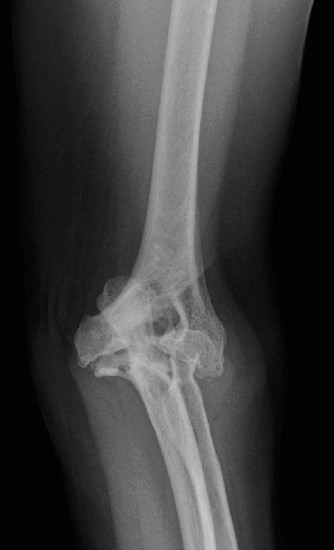
* الأشعة السينية العادية (X-rays): هي الفحص الأول والأساسي. توفر صورًا لعظام المرفق وتكشف عن العلامات المميزة لالتهاب المفاصل الروماتويدي المتقدم، مثل:
* تضييق المسافة المفصلية (Joint Space Narrowing).
* تآكلات العظام (Erosions)، خاصة في الرأس الكعبري واللقيمة الزندية.
* تكيسات تحت غضروفية (Subchondral Cysts).
* فقدان العظم (Osteopenia

ألم الكتف والمرفق وتقييد الحركة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات المناظير والطب الرياضي.. نلتزم بإعادتك لحياة خالية من الألم.
مواضيع أخرى قد تهمك