التهاب المفاصل التنكسي: دليل شامل للوقاية والتشخيص والعلاج في اليمن مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
التهاب المفاصل التنكسي هو حالة مزمنة تصيب المفاصل، مما يؤدي إلى تآكل الغضاريف والألم والتيبس. يشمل العلاج تغيير نمط الحياة، الأدوية، العلاج الطبيعي، وفي الحالات المتقدمة، الجراحة مثل استبدال المفصل، بإشراف خبراء مثل د. محمد هطيف.
يُعد التهاب المفاصل التنكسي، المعروف أيضًا بالفصال العظمي أو خشونة المفاصل، أحد أكثر الأمراض المزمنة شيوعًا وتأثيرًا على جودة حياة الملايين حول العالم، وفي اليمن على وجه الخصوص. إنه ليس مجرد ألم عابر، بل هو حالة تتطور ببطء وتؤثر بشكل كبير على قدرة الفرد على أداء الأنشطة اليومية البسيطة التي نعتبرها من المسلّمات، مثل المشي، صعود الدرج، أو حتى مجرد الإمساك بالأشياء. يتسم هذا المرض بتآكل الغضروف الواقي الذي يغطي نهايات العظام في المفاصل، مما يؤدي إلى احتكاك العظام ببعضها البعض، مسببًا الألم، التورم، التيبس، وفقدان المرونة. مع تقدم المرض، يمكن أن تتشكل نتوءات عظمية تُعرف باسم "الزوائد العظمية"، وتتفاقم الأعراض لتصبح مصدر إزعاج دائم، مما يحد من الحركة ويقلل من الاستقلالية.
في سياق الرعاية الصحية في اليمن، حيث قد تكون الموارد محدودة والوعي بالمرض أقل، تبرز أهمية التشخيص المبكر والعلاج الفعال. كثير من المرضى قد يتجاهلون الأعراض الأولية، معتقدين أنها مجرد علامات طبيعية للشيخوخة أو إرهاق عابر، مما يؤخر طلب المساعدة الطبية حتى يصل المرض إلى مراحل متقدمة يصعب علاجها تحفظيًا. هذا التأخير يمكن أن يؤدي إلى تفاقم الضرر الهيكلي للمفصل، مما يجعل التدخل الجراحي ضرورة حتمية بدلًا من خيار. لذا، فإن فهم طبيعة هذا المرض، وأعراضه، وكيفية التعامل معه، يُعد خطوة أساسية نحو تحسين جودة حياة المرضى.
يهدف هذا الدليل الشامل إلى تمكين المرضى وعائلاتهم بالمعرفة الكافية حول التهاب المفاصل التنكسي، بدءًا من فهم التركيب التشريحي للمفاصل وكيف يتأثر بالمرض، مرورًا بالأسباب وعوامل الخطر التي تزيد من احتمالية الإصابة به، وصولًا إلى الأعراض التحذيرية التي يجب الانتباه إليها، وأحدث طرق التشخيص الدقيقة. والأهم من ذلك، سنفصل خيارات العلاج المتاحة، سواء كانت تحفظية (غير جراحية) أو جراحية، مع التركيز على التقنيات المتقدمة التي يمكن أن تحدث فرقًا حقيقيًا في حياة المرضى. ولضمان الحصول على أفضل رعاية، نفخر بتقديم خبرة الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام في جامعة صنعاء، والذي يتمتع بخبرة تزيد عن 20 عامًا في علاج أمراض المفاصل والعظام باستخدام أحدث التقنيات مثل جراحة الميكروسكوب والمناظير 4K وجراحات استبدال المفاصل، ملتزمًا بأعلى معايير الأمان والصدق الطبي.
فهم التركيب التشريحي للمفاصل وكيف يتأثر بالفصال العظمي
لتقدير مدى تأثير التهاب المفاصل التنكسي، من الضروري فهم كيفية عمل المفاصل السليمة. المفصل هو نقطة التقاء عظمتين أو أكثر، مصمم للسماح بالحركة مع توفير الدعم والثبات.
مكونات المفصل الرئيسية:
- الغضروف المفصلي (Articular Cartilage): هو نسيج أملس، زلق، ومرن يغطي نهايات العظام داخل المفصل. وظيفته الأساسية هي تقليل الاحتكاك بين العظام وامتصاص الصدمات أثناء الحركة.
- العظام تحت الغضروف (Subchondral Bone): هي العظم الذي يقع مباشرة تحت الغضروف. يلعب دورًا حيويًا في تغذية الغضروف ودعمه.
- الغشاء الزليلي (Synovial Membrane): يبطن الجزء الداخلي للمفصل (باستثناء مناطق الغضروف) وينتج السائل الزليلي.
- السائل الزليلي (Synovial Fluid): سائل لزج يملأ الفراغ داخل المفصل، يعمل كمزلق ومغذي للغضروف ويقلل الاحتكاك.
- المحفظة المفصلية (Joint Capsule): نسيج ليفي سميك يحيط بالمفصل، ويوفر له الثبات.
- الأربطة (Ligaments): أشرطة قوية من الأنسجة الضامة تربط العظام ببعضها البعض، مما يثبت المفصل ويحد من حركته المفرطة.
- الأوتار (Tendons): تربط العضلات بالعظام، وتساعد على تحريك المفصل.
كيف يؤثر التهاب المفاصل التنكسي على هذه المكونات؟
يبدأ التهاب المفاصل التنكسي عادة بتلف الغضروف المفصلي. بدلًا من أن يكون أملسًا ومرنًا، يصبح الغضروف خشنًا، يتشقق، ويتآكل تدريجيًا. هذا التآكل يؤدي إلى:
* زيادة الاحتكاك والألم: عندما يتآكل الغضروف، تبدأ العظام في الاحتكاك ببعضها البعض مباشرة، مما يسبب الألم الشديد والتورم والالتهاب.
* تلف العظم تحت الغضروف: يؤدي الضغط المباشر على العظم إلى تغيرات فيه، مثل تكوين نتوءات عظمية (Osteophytes) وتصلب العظم.
* تغيرات في السائل الزليلي: قد يتغير تركيب السائل الزليلي، مما يقلل من خصائصه المزلقة والممتصة للصدمات.
* التهاب الغشاء الزليلي: الاحتكاك والتهيج داخل المفصل يمكن أن يسبب التهابًا في الغشاء الزليلي.
* ضعف الأربطة والعضلات: الألم وعدم الاستخدام يمكن أن يؤدي إلى ضعف العضلات المحيطة بالمفصل، مما يزيد من عدم استقراره.
في المراحل المتقدمة، قد يفقد المفصل شكله الطبيعي تمامًا، مما يؤدي إلى تشوه وفقدان كبير في الوظيفة.
الأسباب وعوامل الخطر المؤدية لالتهاب المفاصل التنكسي
يُعد التهاب المفاصل التنكسي مرضًا متعدد العوامل، مما يعني أنه لا يوجد سبب واحد محدد للإصابة به، بل هو نتيجة لتفاعل معقد بين عدة عوامل.
الأسباب الرئيسية:
- الشيخوخة: هو عامل الخطر الأقوى. مع التقدم في العمر، يقل محتوى الماء في الغضروف ويصبح أقل مرونة وأكثر عرضة للتلف.
- الإصابات المفصلية السابقة: أي إصابة سابقة للمفصل، مثل الكسور، التمزقات في الأربطة (مثل الرباط الصليبي)، أو إصابات الغضروف الهلالي، يمكن أن تزيد بشكل كبير من خطر الإصابة بالفصال العظمي لاحقًا في الحياة، حتى بعد سنوات من الشفاء.
- السمنة وزيادة الوزن: تضع السمنة ضغطًا إضافيًا على المفاصل الحاملة للوزن مثل الركبتين والوركين والعمود الفقري. كل كيلوغرام إضافي من وزن الجسم يترجم إلى عدة كيلوغرامات من الضغط على الركبتين عند المشي أو صعود الدرج.
- الوراثة: تلعب الجينات دورًا في تحديد مدى قوة الغضروف وكيفية استجابته للضرر. إذا كان هناك تاريخ عائلي للإصابة بالفصال العظمي، فقد يكون الفرد أكثر عرضة للإصابة به.
- الإجهاد المتكرر للمفصل (الإفراط في الاستخدام): بعض المهن أو الأنشطة الرياضية التي تتطلب حركات متكررة أو حمل أوزان ثقيلة على المفاصل (مثل لاعبي كرة القدم، عمال البناء) يمكن أن تزيد من خطر الإصابة.
- التشوهات الخلقية أو المكتسبة: بعض الأشخاص يولدون بتشوهات في شكل المفصل أو لديهم مشاكل في محاذاة العظام (مثل تقوس الساقين للخارج أو للداخل)، مما يضع ضغطًا غير متساوٍ على الغضروف ويزيد من تآكله.
- أمراض أخرى: بعض الأمراض مثل السكري، النقرس، وبعض أمراض المناعة الذاتية يمكن أن تزيد من خطر الإصابة بالفصال العظمي.
- ضعف العضلات المحيطة بالمفصل: العضلات القوية توفر الدعم والثبات للمفصل. ضعف هذه العضلات يمكن أن يزيد من الضغط على المفصل ويساهم في تآكل الغضروف.
الأعراض التحذيرية وطرق التشخيص الدقيقة
تتطور أعراض التهاب المفاصل التنكسي عادة ببطء وتزداد سوءًا بمرور الوقت. من المهم الانتباه إلى هذه الأعراض وطلب المشورة الطبية مبكرًا.
الأعراض الشائعة:
- الألم: هو العرض الأكثر شيوعًا. غالبًا ما يزداد الألم سوءًا مع النشاط ويتحسن مع الراحة، ولكنه قد يصبح مستمرًا في المراحل المتقدمة. قد يكون الألم عميقًا، نابضًا، أو حادًا.
- التيبس: خاصة بعد فترات الراحة أو في الصباح الباكر (تيبس صباحي). عادة ما يستمر التيبس لمدة تقل عن 30 دقيقة ويتحسن مع الحركة.
- فقدان المرونة: قد لا يتمكن المفصل المصاب من التحرك بكامل نطاق حركته الطبيعي.
- الشعور بالاحتكاك أو الطقطقة (Crepitus): قد يسمع أو يشعر المريض بصوت طقطقة أو احتكاك عند تحريك المفصل، نتيجة لاحتكاك العظام ببعضها البعض.
- التورم: قد يحدث تورم خفيف حول المفصل بسبب التهاب الأنسجة الرخوة أو تراكم السائل الزليلي.
- مضض عند اللمس: قد يكون المفصل مؤلمًا عند الضغط عليه.
- ضعف المفصل أو عدم استقراره: قد يشعر المريض بأن المفصل "يخونه" أو يفقد قوته.
- تشوه المفصل: في المراحل المتقدمة، قد يبدو المفصل متضخمًا أو مشوهًا.
جدول: أعراض التهاب المفاصل التنكسي حسب المرحلة
| المرحلة | وصف الأعراض الرئيسية |
|---|---|
| المرحلة المبكرة (I-II) | ألم خفيف بعد النشاط الشديد، تيبس صباحي خفيف، شعور بالانزعاج في المفصل، قد لا تظهر تغيرات واضحة في الأشعة السينية. |
| المرحلة المتوسطة (II-III) | ألم أكثر تكرارًا وشدة، خاصة بعد النشاط، تيبس صباحي يستمر لفترة أطول، طقطقة أو احتكاك مسموع، تورم متقطع، صعوبة في أداء بعض الأنشطة اليومية، ظهور تآكل للغضروف وتكوين نتوءات عظمية في الأشعة السينية. |
| المرحلة المتقدمة (III-IV) | ألم مستمر وشديد حتى في فترات الراحة، تيبس شديد يحد من الحركة بشكل كبير، فقدان كبير في مرونة المفصل، تشوه واضح في المفصل، صعوبة بالغة في المشي وأداء الأنشطة، احتكاك عظم بعظم واضح في الأشعة السينية، قد تتطلب جراحة. |
طرق التشخيص الدقيقة:
يعتمد تشخيص التهاب المفاصل التنكسي على مزيج من التاريخ الطبي، الفحص البدني، والفحوصات التصويرية.
-
التاريخ الطبي والفحص البدني:
- يسأل الأستاذ الدكتور محمد هطيف عن الأعراض (متى بدأت، ما الذي يجعلها أفضل أو أسوأ)، التاريخ العائلي، الإصابات السابقة، والأدوية التي يتناولها المريض.
- يقوم بفحص المفصل المصاب لتقييم نطاق الحركة، وجود التورم، المضض، الاستقرار، والاستماع إلى أي أصوات طقطقة.
-
الفحوصات التصويرية:
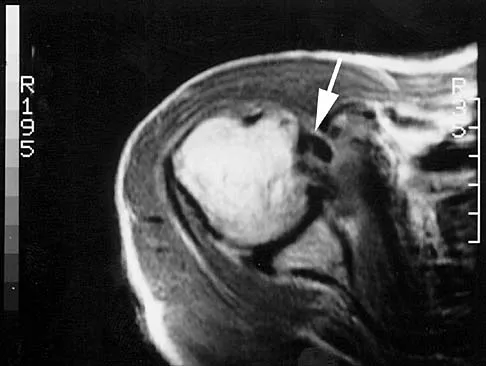
- الأشعة السينية (X-rays): هي الفحص الأساسي لتشخيص التهاب المفاصل التنكسي. يمكن أن تظهر تضيقًا في المسافة المفصلية (مما يدل على تآكل الغضروف)، وجود نتوءات عظمية (Osteophytes)، وتصلب العظم تحت الغضروف. على الرغم من أن الأشعة السينية لا تظهر الغضروف نفسه، إلا أن التغيرات في العظام المحيطة به تعطي مؤشرًا واضحًا.
- التصوير بالرنين المغناطيسي (MRI): يوفر صورًا أكثر تفصيلًا للأنسجة الرخوة مثل الغضاريف والأربطة والأوتار. يمكن أن يكشف عن تلف الغضروف في مراحله المبكرة، وتورم العظم، والتهاب الأنسجة المحيطة، وهو مفيد بشكل خاص إذا كان هناك شك في إصابات أخرى داخل المفصل.
- الموجات فوق الصوتية (Ultrasound): يمكن استخدامها لتقييم التورم في الأنسجة الرخوة حول المفصل وتحديد وجود السوائل.
-
اختبارات الدم: لا يوجد اختبار دم محدد لتشخيص التهاب المفاصل التنكسي. ومع ذلك، قد يطلب الأستاذ الدكتور محمد هطيف بعض اختبارات الدم لاستبعاد أنواع أخرى من التهاب المفاصل، مثل التهاب المفاصل الروماتويدي أو النقرس، والتي تتطلب علاجات مختلفة.
بفضل خبرة الأستاذ الدكتور محمد هطيف التي تزيد عن 20 عامًا، وقدرته على استخدام أحدث تقنيات التشخيص، يتمكن من تقديم تشخيص دقيق وشامل، مما يمثل حجر الزاوية في وضع خطة علاج فعالة ومناسبة لكل حالة.
خيارات العلاج الشاملة: من التحفظي إلى الجراحي
يهدف علاج التهاب المفاصل التنكسي إلى تخفيف الألم، تحسين وظيفة المفصل، إبطاء تطور المرض قدر الإمكان، وتحسين جودة حياة المريض. يعتمد اختيار العلاج على شدة الأعراض، المفصل المصاب، عمر المريض، وصحته العامة. يحرص الأستاذ الدكتور محمد هطيف على اتباع نهج علاجي متدرج، يبدأ بالخيارات التحفظية غير الجراحية، وينتقل إلى الجراحة فقط عند الضرورة القصوى، مع الالتزام بالصدق الطبي الكامل في تقييم أفضل الخيارات للمريض.
أولاً: العلاجات التحفظية (غير الجراحية)
تعتبر العلاجات التحفظية الخط الأول في تدبير التهاب المفاصل التنكسي، وتهدف إلى تخفيف الأعراض وتحسين وظيفة المفصل دون تدخل جراحي.
-
تعديل نمط الحياة:
- فقدان الوزن: يعد خفض الوزن ضروريًا للمرضى الذين يعانون من زيادة الوزن أو السمنة، خاصة لمفاصل الركبة والورك. كل كيلوغرام يتم فقده يقلل الضغط على هذه المفاصل بشكل كبير.
- التمارين الرياضية منخفضة التأثير: المشي، السباحة، ركوب الدراجات الثابتة، واليوجا أو التاي تشي يمكن أن تقوي العضلات المحيطة بالمفصل، وتحسن المرونة، وتقلل الألم دون إجهاد المفصل. يجب تجنب الأنشطة عالية التأثير.
- تجنب الأنشطة المجهدة: تقليل الأنشطة التي تزيد من الضغط على المفصل المصاب، مثل الوقوف لفترات طويلة، صعود الدرج بشكل متكرر، أو حمل الأوزان الثقيلة.
-
العلاج الطبيعي وإعادة التأهيل:
- يعمل أخصائي العلاج الطبيعي مع المريض لوضع برنامج تمارين فردي لتقوية العضلات حول المفصل، تحسين نطاق الحركة، وتقليل الألم.
- قد يشمل العلاج الطبيعي استخدام الحرارة أو البرودة، العلاج بالموجات فوق الصوتية، أو التحفيز الكهربائي لتقليل الألم والالتهاب.
- الأجهزة المساعدة: مثل العكاكيز، المشايات، دعامات الركبة، أو الأحذية الخاصة يمكن أن تساعد في تخفيف الضغط على المفصل وتحسين الثبات.
-
الأدوية:
- مسكنات الألم الموضعية: الكريمات أو المواد الهلامية التي تحتوي على مضادات الالتهاب غير الستيرويدية (NSAIDs) يمكن أن توفر تخفيفًا موضعيًا للألم.
- مسكنات الألم الفموية: مثل الباراسيتامول (الأسيتامينوفين) لتخفيف الألم الخفيف إلى المتوسط.
- مضادات الالتهاب غير الستيرويدية (NSAIDs): مثل الإيبوبروفين والنابروكسين، تقلل الألم والالتهاب. يجب استخدامها بحذر بسبب الآثار الجانبية المحتملة على الجهاز الهضمي والكلى والقلب.
- الأدوية الموصوفة: في بعض الحالات، قد يصف الأستاذ الدكتور محمد هطيف أدوية أقوى لتخفيف الألم.
-
الحقن داخل المفصل:
- حقن الكورتيكوستيرويدات (الكورتيزون): تقلل الالتهاب والألم بسرعة، ولكن تأثيرها مؤقت (عدة أسابيع إلى بضعة أشهر). لا ينصح بالحقن المتكرر بسبب الآثار الجانبية المحتملة على الغضروف.
- حقن حمض الهيالورونيك (Viscosupplementation): المعروف أيضًا باسم "تزييت المفاصل"، يحسن من خصائص السائل الزليلي وقد يوفر تخفيفًا للألم لفترة أطول (حتى 6 أشهر)، خاصة في الركبة.
- البلازما الغنية بالصفائح الدموية (PRP): تتضمن سحب عينة من دم المريض، معالجتها لتركيز الصفائح الدموية الغنية بعوامل النمو، ثم حقنها في المفصل. يعتقد أنها قد تساعد في إصلاح الأنسجة وتقليل الالتهاب، ولكن فعاليتها لا تزال قيد البحث المكثف.
- الخلايا الجذعية: تقنية واعدة قيد البحث، تهدف إلى تجديد الغضروف التالف. يقدم الأستاذ الدكتور محمد هطيف هذه العلاجات المتقدمة لمرضاه بعد تقييم دقيق لكل حالة.
-
العلاجات التكميلية والبديلة:
- الوخز بالإبر، التدليك، والمكملات الغذائية مثل الجلوكوزامين والكوندرويتين قد توفر بعض الراحة لبعض المرضى، على الرغم من أن الأدلة العلمية على فعاليتها متفاوتة. يشدد الأستاذ الدكتور محمد هطيف على ضرورة استشارة الطبيب قبل تجربة أي من هذه العلاجات.
ثانياً: العلاجات الجراحية
عندما تفشل العلاجات التحفظية في تخفيف الألم وتحسين وظيفة المفصل، أو عندما يكون التلف شديدًا لدرجة تتطلب تدخلًا مباشرًا، يصبح التدخل الجراحي هو الخيار الأفضل. بصفته أستاذ جراحة العظام في جامعة صنعاء بخبرة تتجاوز العقدين، يُعد الأستاذ الدكتور محمد هطيف رائدًا في استخدام أحدث التقنيات الجراحية لضمان أفضل النتائج لمرضاه.
-
تنظير المفصل (Arthroscopy):
- إجراء جراحي طفيف التوغل يتم فيه إدخال كاميرا صغيرة وأدوات جراحية دقيقة من خلال شقوق صغيرة جدًا.
- الاستخدامات: يستخدم لإزالة أجزاء الغضروف التالفة، تنظيف الشظايا العظمية أو الغضروفية السائبة (debridement)، تسوية السطح الغضروفي، أو إزالة النتوءات العظمية.
- مزايا: فترة تعافٍ أقصر وألم أقل مقارنة بالجراحة المفتوحة.
- خبرة د. هطيف: يستخدم الأستاذ الدكتور محمد هطيف تقنية المناظير 4K، التي توفر رؤية فائقة الوضوح داخل المفصل، مما يسمح بإجراءات أكثر دقة وفعالية. غالبًا ما يكون هذا الإجراء مناسبًا للمراحل المبكرة إلى المتوسطة من التهاب المفاصل التنكسي.
-
قطع العظم (Osteotomy):
- إجراء يتم فيه إعادة تشكيل العظم عن طريق إزالة جزء صغير منه أو إضافة جزء لتقويم محاذاة المفصل.
- الهدف: تحويل الوزن بعيدًا عن الجزء التالف من المفصل إلى جزء سليم.
- الاستخدامات: عادة ما يتم إجراؤها في الركبة أو الورك، خاصة للمرضى الأصغر سنًا الذين يعانون من تآكل في جزء واحد فقط من المفصل. يمكن أن يؤخر الحاجة إلى استبدال المفصل الكامل.
-
استبدال المفصل (Arthroplasty):
- يُعد استبدال المفصل الكلي أو الجزئي أحد أكثر العمليات الجراحية نجاحًا لتخفيف الألم واستعادة وظيفة المفصل لدى مرضى التهاب المفاصل التنكسي المتقدم.
-
خبرة د. هطيف: يتمتع الأستاذ الدكتور محمد هطيف بخبرة واسعة في جميع أنواع جراحات استبدال المفاصل، بما في ذلك الركبة والورك والكتف، ويستخدم أحدث أنواع الغرسات والمواد الحيوية المتوافقة.
-
استبدال مفصل الركبة (Total Knee Arthroplasty - TKA):
- الإجراء: يتم استبدال السطوح التالفة لعظم الفخذ والساق، وأحيانًا الرضفة، بمكونات معدنية وبلاستيكية متينة.
- متى يكون ضروريًا: عندما يكون الألم شديدًا ويعيق الأنشطة اليومية، ولا تستجيب الركبة للعلاجات التحفظية.
- التعافي: يتطلب فترة إعادة تأهيل مكثفة، ولكن معظم المرضى يستعيدون قدرًا كبيرًا من الحركة وتخفيفًا هائلًا للألم.
-
استبدال مفصل الورك (Total Hip Arthroplasty - THA):
- الإجراء: يتم استبدال رأس عظم الفخذ التالف والجزء المتضرر من تجويف الحوض بمكونات صناعية.
- متى يكون ضروريًا: عندما يسبب التهاب المفاصل التنكسي ألمًا شديدًا في الورك ويحد من الحركة بشكل كبير.
- التعافي: مشابه لتعافي الركبة، مع نتائج ممتازة في تخفيف الألم وتحسين نوعية الحياة.
-
استبدال مفصل الكتف:
- أقل شيوعًا من استبدال الركبة والورك، ولكنه فعال للمرضى الذين يعانون من ألم شديد وفقدان للحركة في الكتف بسبب التهاب المفاصل التنكسي.
جدول: مقارنة بين العلاجات التحفظية والجراحية
| الميزة | العلاجات التحفظية | العلاجات الجراحية |
|---|---|---|
| الهدف الرئيسي | تخفيف الأعراض، إبطاء التدهور، تحسين الوظيفة دون تدخل جراحي. | استعادة وظيفة المفصل، تخفيف الألم بشكل دائم، إصلاح أو استبدال الأجزاء التالفة. |
| التدخل | غير جراحي (أدوية، علاج طبيعي، حقن، تعديل نمط الحياة). | جراحي (تنظير، قطع عظم، استبدال مفصل). |
| الفعالية | جيد للمراحل المبكرة والمتوسطة، وقد يكون غير كافٍ للمراحل المتقدمة. | فعال جدًا للمراحل المتقدمة، ويوفر تحسينًا كبيرًا ودائمًا. |
| المخاطر | قليلة جدًا (آثار جانبية للأدوية، مضاعفات الحقن نادرة). | مخاطر مرتبطة بالجراحة (عدوى، نزيف، جلطات، تلف الأعصاب). |
| التعافي | تدريجي، غالبًا لا يتطلب فترة راحة طويلة. | يتطلب فترة تعافٍ أطول وإعادة تأهيل مكثفة. |
| التكلفة | أقل نسبيًا. | أعلى نسبيًا (تكلفة العملية، المستشفى، إعادة التأهيل). |
| متى يوصى به | المراحل المبكرة والمتوسطة، أو كخطوة أولى في جميع الحالات. | المراحل المتقدمة حيث تفشل العلاجات التحفظية، أو عند وجود تلف هيكلي كبير. |
يؤمن الأستاذ الدكتور محمد هطيف بأهمية الشفافية وتقديم جميع الخيارات المتاحة للمريض، ومناقشة المخاطر والفوائد لكل علاج، ليتخذ المريض قرارًا مستنيرًا بناءً على حالته واحتياجاته.
جراحة استبدال مفصل الركبة: خطوة بخطوة مع الأستاذ الدكتور محمد هطيف
تُعد جراحة استبدال مفصل الركبة الكلي (Total Knee Arthroplasty - TKA) إجراءً جراحيًا شائعًا وفعالًا للغاية لتخفيف الألم واستعادة وظيفة الركبة المتضررة بشدة بسبب التهاب المفاصل التنكسي. بفضل خبرته الطويلة التي تزيد عن 20 عامًا واستخدامه لأحدث التقنيات، يضمن الأستاذ الدكتور محمد هطيف أعلى معايير الأمان والدقة في هذه الجراحة.
التحضير للجراحة:
- التقييم الشامل: يجري الأستاذ الدكتور محمد هطيف تقييمًا طبيًا شاملًا للمريض، بما في ذلك التاريخ الطبي المفصل، الفحص البدني، الأشعة السينية، وأحيانًا التصوير بالرنين المغناطيسي لتقييم مدى تلف المفصل والصحة العامة للمريض. يتم فحص الدم والقلب والرئة للتأكد من أن المريض لائق للجراحة.
- التخطيط المسبق: باستخدام الأشعة السينية المتخصصة وبرامج الكمبيوتر، يخطط الدكتور هطيف بدقة حجم وموضع الغرسات الصناعية (الأطراف الاصطناعية) لضمان أفضل محاذاة ووظيفة للركبة بعد الجراحة.
- تثقيف المريض: يشرح الدكتور هطيف للمريض تفاصيل الإجراء، المخاطر المحتملة، وخطوات التعافي، ويجيب على جميع استفساراته لضمان راحة المريض النفسية واستعداده.
خطوات الإجراء الجراحي (نموذج لاستبدال مفصل الركبة الكلي):
- التخدير: يتم تخدير المريض إما بتخدير عام (ينام المريض تمامًا) أو تخدير نصفي (يتم تخدير الجزء السفلي من الجسم مع بقاء المريض مستيقظًا أو مهدئًا). يحدد فريق التخدير النوع الأنسب بالتشاور مع المريض.
- الشق الجراحي: يقوم الأستاذ الدكتور محمد هطيف بعمل شق جراحي في مقدمة الركبة، عادة ما يكون بطول 15-20 سم، للوصول إلى المفصل.
- إزالة الغضروف التالف والعظم: يتم سحب الرضفة (صابونة الركبة) جانبًا، ثم يستخدم الدكتور هطيف أدوات دقيقة لإزالة الأسطح الغضروفية التالفة وكمية صغيرة جدًا من العظم من نهاية عظم الفخذ (الفخذ) وأعلى عظم الساق (القصبة).
- تحضير الأسطح العظمية: يتم تشكيل نهايات العظام بدقة لتناسب المكونات المعدنية للطرف الاصطناعي.
- تركيب المكونات الاصطناعية:
- يتم تثبيت مكون معدني على نهاية عظم الفخذ.
- يتم وضع مكون معدني مسطح على الجزء العلوي من عظم الساق.
- يتم إدخال قطعة بلاستيكية طبية متينة (البولي إيثيلين) بين المكونين المعدنيين لتعمل كغضروف صناعي، مما يقلل الاحتكاك ويسمح بحركة سلسة.
- في بعض الحالات، يتم استبدال السطح الخلفي للرضفة بقطعة بلاستيكية.
- اختبار المفصل: بعد تركيب جميع المكونات، يقوم الدكتور هطيف بتحريك الركبة لضمان أن المفاصل الصناعية تعمل بسلاسة وأن الأربطة متوازنة بشكل صحيح وأن نطاق الحركة طبيعي.
- إغلاق الشق: يتم إغلاق الشق الجراحي بالخيوط الجراحية أو الدبابيس، وتغطى المنطقة بضمادة معقمة.
التقنيات المتقدمة المستخدمة من قبل د. هطيف:
- جراحة الميكروسكوب (Microsurgery): على الرغم من أنها ليست التقنية الرئيسية لاستبدال المفصل الكلي، إلا أن خبرة الدكتور هطيف في جراحة الميكروسكوب تعكس دقته العالية في التعامل مع الأنسجة الحساسة مثل الأعصاب والأوعية الدموية أثناء أي إجراء جراحي، مما يقلل من المضاعفات ويسرع الشفاء.
- أحدث أنواع الغرسات: يستخدم الدكتور هطيف أحدث الأجيال من الغرسات الاصطناعية المصنوعة من مواد عالية الجودة (مثل سبائك التيتانيوم والكوبالت كروم والبولي إيثيلين عالي الكثافة) التي توفر
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك