الدليل الشامل لمرض التهاب العظام وكيفية علاجه جراحيا
الخلاصة الطبية
التهاب العظام هو عدوى بكتيرية خطيرة تصيب النسيج العظمي، وتحدث إما عبر انتقال البكتيريا من الدم أو نتيجة إصابة مباشرة. يعتمد العلاج الفعال على التشخيص المبكر، استخدام المضادات الحيوية المتخصصة، والتدخل الجراحي الدقيق لإزالة الأنسجة الميتة والقضاء على العدوى لضمان سلامة الطرف المصاب.
الخلاصة الطبية السريعة: التهاب العظام هو عدوى بكتيرية خطيرة تصيب النسيج العظمي، وتحدث إما عبر انتقال البكتيريا من الدم أو نتيجة إصابة مباشرة. يعتمد العلاج الفعال على التشخيص المبكر، استخدام المضادات الحيوية المتخصصة، والتدخل الجراحي الدقيق لإزالة الأنسجة الميتة والقضاء على العدوى لضمان سلامة الطرف المصاب.
مقدمة عن التهاب العظام
يعد التهاب العظام أو ما يُعرف طبياً بعدوى العظام من الحالات الطبية التي شكلت تاريخياً تحدياً كبيراً للمرضى والأطباء على حد سواء. في أوائل القرن العشرين، وقبل اكتشاف البنسلين وتطور التقنيات الجراحية الحديثة، كانت هذه العدوى تشكل خطراً حقيقياً على الحياة. أما اليوم، وبفضل التقدم الهائل في العلاجات الدوائية والمضادات الحيوية والبروتوكولات الجراحية الدقيقة، أصبحت معدلات الشفاء مرتفعة جداً، وأصبح التركيز الطبي منصباً على القضاء التام على العدوى والحفاظ على وظيفة الأطراف ومنع المضاعفات.
يحدث التهاب العظام عندما تهاجم البكتيريا أو الفطريات النسيج العظمي، مما يؤدي إلى حدوث التهاب وتورم داخل العظم. نظراً لطبيعة العظام القاسية والمغلقة، فإن هذا الالتهاب يمثل تحدياً فريداً؛ حيث يوفر التركيب الدقيق للعظم ملاذاً آمناً للبكتيريا يحميها من استجابة الجهاز المناعي ومن وصول المضادات الحيوية بفعالية.
نحن ندرك أن تشخيص الإصابة بالتهاب العظام قد يكون مقلقاً للمريض وعائلته، ولكن من خلال هذا الدليل الطبي الشامل، سنأخذ بيدك خطوة بخطوة لفهم طبيعة هذا المرض، وكيفية حدوثه، والخيارات العلاجية الحديثة التي تضمن لك أفضل فرصة للشفاء التام واستعادة حياتك الطبيعية. يعتمد النجاح في علاج هذه الحالة على التعاون الوثيق بين المريض وفريق طبي متكامل يضم جراح العظام، وأخصائي الأمراض المعدية، وجراح التجميل في بعض الحالات المعقدة.
تشريح العظام وكيفية حدوث العدوى
لفهم كيفية علاج التهاب العظام، من المهم أولاً أن نفهم كيف تتصرف البكتيريا داخل النسيج العظمي. العظام ليست مجرد هياكل صلبة، بل هي أنسجة حية تحتوي على أوعية دموية دقيقة ونخاع عظمي.
آلية تكون الغشاء الحيوي البكتيري
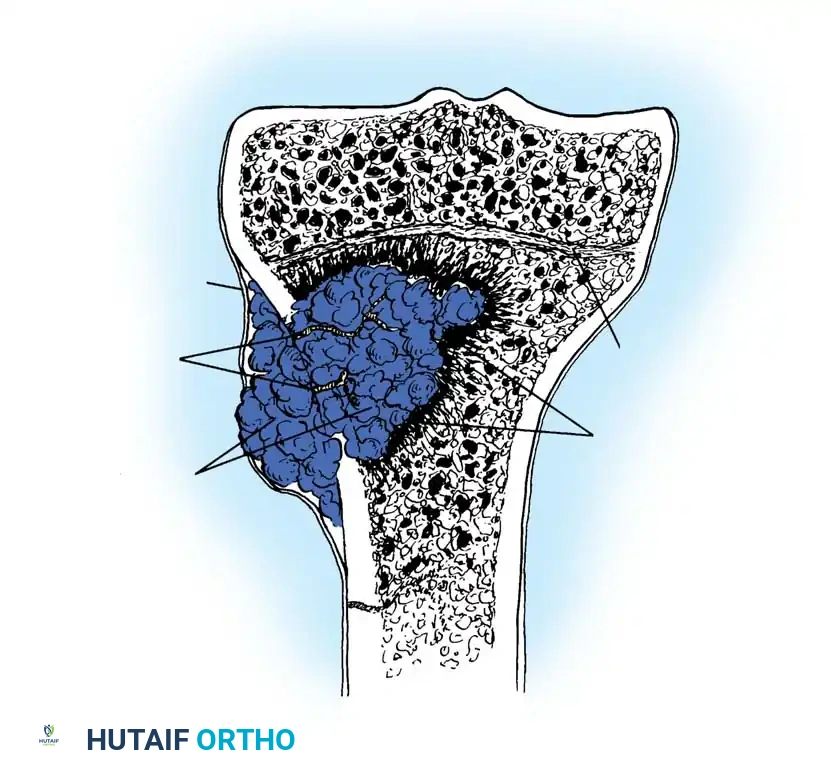
السمة المميزة لالتهاب العظام، وخاصة في الحالات المزمنة، هي قدرة البكتيريا على تكوين ما يسمى بالغشاء الحيوي. عندما تصل البكتيريا إلى العظم الميت أو إلى غرسات معدنية طبية مثل المسامير والشرائح، فإنها تلتصق بها وتغير من طبيعتها لتفرز مادة لزجة واقية تحيط بها. هذا الغشاء يعمل كدرع حصين يحمي البكتيريا.
داخل هذا الغشاء، يمكن للبكتيريا أن تنجو من تركيزات المضادات الحيوية التي تفوق بألف مرة التركيزات القادرة على قتل البكتيريا الحرة في الدم. هذا هو السبب العلمي الدقيق الذي يجعل الاعتماد على المضادات الحيوية وحدها غير كافٍ لعلاج التهاب العظام المزمن، ويجعل التدخل الجراحي لتفكيك وإزالة هذا الغشاء أمراً حتمياً للشفاء.
تأثير العدوى على الدورة الدموية للعظم
عندما تتكاثر البكتيريا داخل المساحة المغلقة والصلبة لنخاع العظم، يستجيب الجسم بإرسال خلايا مناعية، مما يؤدي إلى تكون صديد أو قيح. نظراً لأن العظم لا يمكن أن يتمدد، فإن تراكم هذا الصديد يؤدي إلى ارتفاع الضغط داخل العظم، مما يؤدي إلى ضغط الأوعية الدموية الدقيقة التي تغذي العظم وانقطاع الدم عنه.
هذا الانقطاع في الدورة الدموية يؤدي إلى موت جزء من العظم، والذي يُعرف طبياً باسم العظم الميت. يصبح هذا الجزء الميت بؤرة دائمة للعدوى. وفي محاولة من الجسم لاحتواء هذه العدوى، يقوم الغشاء المحيط بالعظم بتكوين قشرة عظمية جديدة تحيط بالمنطقة المصابة. قد تتكون فتحات في هذا العظم الجديد تسمح للصديد بالخروج والتسرب إلى الأنسجة الرخوة المحيطة، وصولاً إلى الجلد، مكوناً ما يعرف بالناسور الجلدي.

أسباب التهاب العظام وعوامل الخطر
يحدث التهاب العظام نتيجة وصول كائنات دقيقة ممرضة، غالباً ما تكون بكتيريا المكورات العنقودية الذهبية، إلى النسيج العظمي. يمكن أن تصل هذه البكتيريا إلى العظام بعدة طرق مختلفة.
طرق انتقال العدوى إلى العظام
- الانتقال عبر الدم: وهي الطريقة الأكثر شيوعاً عند الأطفال وكبار السن. تنتقل البكتيريا من بؤرة التهاب أخرى في الجسم، مثل التهاب الحلق أو التهاب المسالك البولية أو التهاب رئوي، وتسبح في مجرى الدم حتى تستقر في منطقة من العظم تتميز ببطء تدفق الدم فيها، وغالباً ما تكون نهايات العظام الطويلة عند الأطفال، أو فقرات العمود الفقري عند كبار السن.
- الانتقال المباشر من الخارج: يحدث هذا عندما تخترق البكتيريا الجلد وتصل مباشرة إلى العظم. تشمل الأسباب الشائعة الكسور المفتوحة حيث يبرز العظم خارج الجلد، أو الإصابات النافذة، أو التلوث أثناء العمليات الجراحية العظمية.
- الانتشار من الأنسجة المجاورة: في هذه الحالة، تبدأ العدوى في الأنسجة الرخوة المجاورة للعظم ثم تمتد لتشمل العظم نفسه. هذا النمط شائع جداً لدى مرضى السكري الذين يعانون من تقرحات القدم السكرية، أو المرضى طريحي الفراش الذين يعانون من تقرحات الفراش.
العوامل التي تزيد من خطر الإصابة
هناك العديد من العوامل التي تضعف قدرة الجسم على محاربة العدوى أو تقلل من تدفق الدم إلى العظام، مما يجعل الشخص أكثر عرضة للإصابة:
| العامل | التأثير على الجسم وفرص الإصابة |
|---|---|
| مرض السكري | يؤدي إلى ضعف الدورة الدموية الطرفية وتلف الأعصاب، مما يسهل حدوث تقرحات القدم التي تمتد للعظام. |
| ضعف الجهاز المناعي | المرضى الذين يتلقون علاجات كيميائية، أو أدوية مثبطة للمناعة، أو يعانون من سوء التغذية. |
| أمراض الأوعية الدموية | ضعف تدفق الدم يقلل من وصول الخلايا المناعية والمضادات الحيوية إلى الأطراف. |
| التدخين | يقلل بشكل كبير من تدفق الدم إلى الأنسجة الدقيقة، مما يعيق التئام الجروح ويزيد خطر العدوى. |
| وجود غرسات معدنية | المسامير والشرائح والمفاصل الصناعية توفر سطحاً مثالياً لالتصاق البكتيريا وتكوين الغشاء الحيوي. |
أنواع التهاب العظام
يصنف الأطباء التهاب العظام بناءً على مدة ظهور الأعراض ومدى استجابة الجسم، وذلك لتحديد خطة العلاج الأنسب لكل حالة.
التهاب العظام الحاد
يظهر هذا النوع عادة خلال أسبوعين من بداية العدوى. يتميز بظهور مفاجئ وسريع للأعراض، ويكون مصحوباً بعلامات التهاب جهازية مثل ارتفاع درجة الحرارة والقشعريرة، بالإضافة إلى ألم شديد وتورم في المنطقة المصابة. غالباً ما يستجيب هذا النوع بشكل جيد للمضادات الحيوية إذا تم تشخيصه مبكراً.
التهاب العظام دون الحاد
يظهر هذا النوع في الفترة ما بين أسبوعين إلى ثلاثة أشهر من بداية العدوى. في هذه المرحلة، يكون هناك توازن بين قوة الجهاز المناعي للمريض وشراسة البكتيريا. من المظاهر الكلاسيكية لهذا النوع تكون خراج محاط بجدار عظمي، وغالباً ما يتواجد في نهايات العظام الطويلة.
التهاب العظام المزمن
يُعرّف التهاب العظام المزمن بوجود عظم ميت وتكون الغشاء الحيوي البكتيري، وغالباً ما يصاحبه وجود ناسور يفرز الصديد بشكل مستمر أو متقطع. يمكن أن يستمر هذا النوع لأشهر أو حتى لسنوات وعقود إذا لم يتم علاجه بشكل جذري. يتطلب هذا النوع تدخلاً جراحياً دقيقاً لإزالة الأنسجة الميتة بشكل كامل.
أعراض التهاب العظام
تختلف الأعراض بناءً على نوع الالتهاب وعمر المريض وموقع العظم المصاب. من المهم الانتباه لهذه الأعراض ومراجعة الطبيب فور ظهورها.
الأعراض الموضعية
- ألم شديد في العظم: ألم عميق ومستمر يزداد سوءاً عند الحركة أو عند الضغط على المنطقة المصابة.
- تورم واحمرار: تضخم في الأنسجة المحيطة بالعظم المصاب مع احمرار ودفء في الجلد الملامس للمنطقة.
- خروج إفرازات أو صديد: في الحالات المزمنة، قد يتشكل مسار أو فتحة في الجلد يخرج منها صديد بشكل مستمر أو متقطع.
- تشنج عضلي: قد تتشنج العضلات المحيطة بالمنطقة المصابة كرد فعل للألم والالتهاب.
- نقص في نطاق الحركة: صعوبة في تحريك المفصل القريب من العظم المصاب.
الأعراض العامة
- الحمى والقشعريرة: ارتفاع ملحوظ في درجة حرارة الجسم، خاصة في حالات الالتهاب الحاد.
- التعرق الليلي: نوبات من التعرق الشديد أثناء النوم.
- الإرهاق العام: شعور بالضعف والتعب غير المبرر.
- فقدان الشهية: عدم الرغبة في تناول الطعام وتراجع في الوزن في الحالات المزمنة.
تشخيص التهاب العظام
التشخيص الدقيق والمبكر هو حجر الزاوية في نجاح العلاج. يعتمد طبيب العظام على مجموعة متكاملة من الفحوصات لتأكيد الإصابة وتحديد مدى انتشارها ونوع البكتيريا المسببة.
الفحوصات المخبرية
تبدأ رحلة التشخيص بإجراء تحاليل دم شاملة. يتم قياس مؤشرات الالتهاب في الجسم، مثل سرعة ترسب الدم والبروتين التفاعلي. تساعد هذه المؤشرات ليس فقط في التشخيص، بل في متابعة مدى استجابة المريض للعلاج لاحقاً. كما يتم سحب عينات دم لمحاولة زراعتها ومعرفة نوع البكتيريا الموجودة في مجرى الدم.
التصوير الطبي
- الأشعة السينية: هي الخطوة الأولى، رغم أن التغيرات العظمية قد لا تظهر في الأشعة السينية إلا بعد مرور 10 إلى 14 يوماً من بداية العدوى.
- التصوير بالرنين المغناطيسي: يعتبر المعيار الذهبي لتشخيص التهاب العظام. يوفر صوراً عالية الدقة تظهر مدى امتداد التورم في النخاع العظمي، وتحدد أماكن الخراجات في الأنسجة الرخوة والمسارات الصديدية بدقة متناهية.
- التصوير المقطعي المحوسب: يتفوق في إظهار التفاصيل العظمية الدقيقة، ويستخدم بشكل أساسي لتحديد أماكن العظم الميت وتخطيط الاستئصال الجراحي بدقة.
الخزعة والزراعة البكتيرية
لا يمكن الاعتماد على المسحات السطحية من الجروح المفتوحة أو الصديد الخارج من الجلد لتحديد البكتيريا المسببة، لأنها غالباً ما تحتوي على بكتيريا طبيعية تعيش على الجلد. الإجراء الأهم هو أخذ خزعة عميقة من العظم المصاب أو الأنسجة المحيطة به داخل غرفة العمليات، وإرسالها للمختبر لزراعتها. هذا الإجراء يحدد نوع البكتيريا بدقة متناهية ويحدد المضاد الحيوي الفعال للقضاء عليها.
علاج التهاب العظام
علاج التهاب العظام هو عملية متكاملة تتطلب صبراً وتعاوناً بين المريض والفريق الطبي. يعتمد العلاج الحديث على ركائز أساسية لا يمكن التنازل عن أي منها: التنظيف الجراحي الجذري، التعامل مع الفراغ العظمي، تغطية الأنسجة، والعلاج الدوائي الموجه.
العلاج الدوائي والمضادات الحيوية
بعد أخذ العينات العميقة، يبدأ المريض بتلقي مضادات حيوية عن طريق الوريد. يتم اختيار هذه المضادات بناءً على نتائج الزراعة المخبرية لضمان فعاليتها ضد البكتيريا المسببة. تستمر فترة العلاج بالمضادات الحيوية الوريدية عادة لمدة تتراوح بين 4 إلى 6 أسابيع، ويتم إعطاؤها تحت إشراف طبيب متخصص في الأمراض المعدية لضمان أعلى مستويات الأمان والفعالية.
التدخل الجراحي والتنظيف العميق
في حالات التهاب العظام المزمن، أو عند وجود عظم ميت، يكون التدخل الجراحي أمراً حتمياً. يشبه الجراحون عملية تنظيف العظم المصاب بعملية استئصال الأورام؛ حيث يجب إزالة كل الأنسجة الميتة والمصابة والضعيفة التروية الدموية حتى يتم الوصول إلى عظم سليم ينزف دماً نقياً.
يستخدم الجراح أدوات دقيقة مثل المثاقب عالية السرعة مع التروية المستمرة بالمحلول الملحي لإزالة العظم الميت وفتح النخاع العظمي لتنظيفه. يتم التأكد من حيوية العظم المتبقي من خلال ظهور نزيف دقيق من القنوات العظمية، وهو مؤشر على أن العظم المتبقي حي وقادر على استقبال المضادات الحيوية من الدم ودعم عملية الشفاء. كما يتم إزالة أي غرسات معدنية سابقة مصابة بالعدوى.
التعامل مع الفراغ العظمي
بعد إزالة العظم الميت، يتبقى فراغ في العظم. ترك هذا الفراغ يمثل خطراً لأنه قد يمتلئ بتجمعات دموية تشكل بيئة خصبة لعودة البكتيريا. لذلك، يولي الجراحون أهمية قصوى لملء هذا الفراغ بطرق مبتكرة:
- خرزات الأسمنت الطبي المحملة بالمضادات الحيوية: يتم خلط أسمنت طبي خاص بمضادات حيوية قوية وتشكيله على هيئة خرزات توضع داخل الفراغ العظمي. تطلق هذه الخرزات تركيزات هائلة من المضادات الحيوية موضعياً لقتل أي بكتيريا متبقية دون التسبب في آثار جانبية على باقي الجسم. يتم إزالة هذه الخرزات في عملية جراحية ثانية بعد عدة أسابيع واستبدالها بطعوم عظمية.
- المواد القابلة للامتصاص: تقنيات حديثة تستخدم مواد بديلة للعظم محملة بالمضادات الحيوية. تقوم هذه المواد بإطلاق الدواء تدريجياً ثم يمتصها الجسم بمرور الوقت، مما يلغي الحاجة لعملية جراحية ثانية لإزالتها، كما أنها تشكل هيكلاً يساعد العظم الجديد على النمو.
- تقنية بناء الغشاء: في الحالات التي يتم فيها إزالة جزء كبير جداً من العظم، يتم وضع فاصل من الأسمنت الطبي. بعد أسابيع، يتكون غشاء غني بالأوعية الدموية حول هذا الفاصل. في مرحلة لاحقة، يتم إزالة الفاصل ووضع طعوم عظمية طبيعية مأخوذة من المريض نفسه داخل هذا الغشاء، مما يحفز نمو عظم جديد وقوي.
ترميم الأنسجة الرخوة وتثبيت العظام
لا يمكن للعظم أن يشفى في بيئة تفتقر إلى تغطية جلدية وعضلية جيدة وغنية بالدم. لذلك، قد يتطلب العلاج نقل سدائل عضلية أو جلدية من مناطق أخرى في الجسم لتغطية العظم المكشوف وتوفير تروية دموية ممتازة للمنطقة، مما يجلب الأكسجين والخلايا المناعية والمضادات الحيوية إلى موقع الشفاء.
في حال إزالة جزء كبير من العظم، يجب الحفاظ على استقرار الطرف. يتم ذلك غالباً باستخدام أجهزة التثبيت الخارجي الحلقية، والتي لا توفر الثبات فحسب، بل تسمح أيضاً بتطبيق تقنيات إطالة العظام لتعويض الجزء الذي تم استئصاله.
حالات خاصة في التهاب العظام
تختلف استراتيجيات العلاج باختلاف العظم المصاب، نظراً للخصائص التشريحية الفريدة لكل منطقة في الجسم.
التهاب عظمة الكعب
غالباً ما ينتج التهاب عظمة الكعب عن امتداد العدوى من تقرحات القدم السكرية أو نتيجة إصابات نافذة. نظراً لطبيعة عظمة الكعب الإسفنجية، تنتشر العدوى فيها بسرعة. يتطلب العلاج تدخلاً جراحياً دقيقاً لإزالة الأجزاء المصابة، وفي الحالات المتقدمة جداً التي يرافقها تلف شديد في الأنسجة وضعف في الدورة الدموية، قد يكون البتر تحت الركبة هو الخيار الأكثر أماناً لإنقاذ حياة المريض وضمان عودته للحركة باستخدام طرف صناعي.
التهاب عظمة الفخذ
يرتبط هذا النوع غالباً بوجود مفصل ركبة صناعي مصاب بالعدوى أو بعد كسور الفخذ المعقدة. يتطلب العلاج إزالة المفصل الصناعي أو الشرائح المعدنية، وإجراء تنظيف شامل، ثم وضع فاصل أسمنتي محمل بالمضادات الحيوية للحفاظ على طول الطرف والقضاء على العدوى، تمهيداً لزراعة مفصل جديد بعد التأكد من الشفاء التام.
التهاب العمود الفقري
يحدث غالباً نتيجة انتقال البكتيريا عبر الدم، ويصيب الأقراص الغضروفية والفقرات المجاورة. يتم اللجوء للجراحة في حالات محددة، مثل وجود ضغط على الحبل الشوكي، أو عدم استقرار في العمود الفقري، أو تشوه شديد، أو فشل العلاج الدوائي. تشمل الجراحة تنظيف المنطقة المصابة، وزراعة دعامات أو طعوم عظمية، وتثبيت الفقرات بالمسامير والشرائح.
التعافي بعد جراحة التهاب العظام
مرحلة التعافي لا تقل أهمية عن التدخل الجراحي نفسه، وتتطلب التزاماً تاماً من المريض بتعليمات الفريق الطبي لضمان عدم عودة العدوى.
الرعاية في المستشفى والمنزل
بعد الجراحة، يبقى المريض في المستشفى لعدة أيام لمراقبة الجروح والبدء في إعطاء المضادات الحيوية الوريدية. يتم متابعة تحاليل الدم أسبوعياً لمراقبة انخفاض مؤشرات الالتهاب، وهو دليل على نجاح العلاج. يجب العناية بالجروح الجراحية ونظافتها بشكل يومي، والالتزام الصارم بجرعات ومواعيد المضادات الحيوية حتى بعد الخروج من المستشفى.
العلاج الطبيعي والتأهيل
يحدد الطبيب الجراح متى يمكن للمريض البدء في تحميل الوزن على الطرف المصاب بناءً على حجم العظم الذي تم استئصاله ومدى استقرار الطرف. في الحالات المعقدة، قد يُمنع المريض من المشي على الطرف المصاب لعدة أسابيع أو أشهر حتى يلتئم العظم الجديد. يلعب العلاج الطبيعي دوراً محورياً في الحفاظ على مرونة المفاصل وقوة العضلات المحيطة، وتدريب المريض على استخدام العكازات أو المشايات بطريقة صحيحة.
الأسئلة الشائعة حول التهاب العظام
هل يمكن الشفاء تماما من التهاب العظام
نعم، مع التطور الطبي الحديث، يمكن الشفاء تماماً من التهاب العظام. يعتمد ذلك على التشخيص المبكر، والتدخل الجراحي الجذري لإزالة الأنسجة الميتة، والالتزام ببرنامج المضادات الحيوية الموصوف. الحالات الحادة نسبة شفائها عالية جداً، بينما الحالات المزمنة تتطلب خطة علاجية أطول وأكثر تعقيداً ولكنها قابلة للشفاء.
كم تستغرق فترة علاج التهاب العظام
تختلف فترة العلاج حسب شدة الحالة ونوعها. في المتوسط، يتطلب العلاج مضادات حيوية وريدية لمدة تتراوح بين 4 إلى 6 أسابيع بعد التدخل الجراحي. أما الشفاء التام للعظام والتئام الطعوم العظمية فقد يستغرق عدة أشهر. يحدد الطبيب المعالج الخطة الزمنية الدقيقة بناءً على استجابة المريض.
هل التهاب العظام مرض معدي
التهاب العظام في حد ذاته ليس مرضاً معدياً ينتقل من شخص لآخر عبر التلامس العادي أو التنفس. البكتيريا المسببة للالتهاب قد تكون موجودة بشكل طبيعي في البيئة أو على الجلد، ولكنها تسبب العدوى فقط عندما تجد طريقاً للوصول إلى النسيج العظمي عبر جرح عميق أو مجرى الدم.
ما هي مضاعفات ترك التهاب العظام دون علاج
إهمال علاج التهاب العظام يؤدي إلى مضاعفات خطيرة تشمل موت أجزاء كبيرة من العظم، وتكون نواسور جلدية تفرز الصديد بشكل دائم، وتيبس المفاصل المجاورة، وضعف بنية العظم مما يعرضه للكسور بسهولة. في الحالات المتقدمة جداً، قد تنتشر العدوى في الدم مسببة تسمم الدم، أو قد يتطلب الأمر بتر الطرف المصاب لإنقاذ حياة المريض.
هل يمكن علاج التهاب العظام بالمضادات الحيوية فقط
في حالات التهاب العظام الحاد المكتشف مبكراً، وخاصة عند الأطفال، قد يكون العلاج بالمضادات الحيوية وحده كافياً. أما في حالات التهاب العظام المزمن، فإن المضادات الحيوية وحدها لا تكفي أبداً، لأنها لا تستطيع اختراق الغشاء الحيوي البكتيري أو الوصول إلى العظم الميت. في هذه الحالات، الجراحة لإزالة الأنسجة الميتة هي شرط أساسي للشفاء.
متى يكون البتر ضروريا في حالات التهاب العظام
يُعتبر البتر الخيار الأخير ولا يُلجأ إليه إلا في حالات محددة جداً. يتم اتخاذ هذا القرار عندما تكون العدوى شديدة الانتشار وتهدد حياة المريض بتسمم الدم، أو عندما يكون هناك تلف هائل في الأنسجة والأوعية الدموية يجعل من المستحيل إنقاذ الطرف، أو عندما يكون المريض يعاني من أمراض مزمنة شديدة تجعل العمليات الجراحية الترميمية المتكررة خطراً على حياته.
ما هو دور العلاج بالأكسجين عالي الضغط
يُستخدم العلاج بالأكسجين عالي الضغط كعلاج مساعد في بعض الحالات المستعصية من التهاب العظام المزمن، خاصة لدى مرضى السكري أو من يعانون من ضعف شديد في الدورة الدموية. يساعد هذا العلاج على زيادة نسبة الأكسجين في الأنسجة المصابة، مما يعزز قدرة الخلايا المناعية على قتل البكتيريا ويحفز نمو أوعية دموية جديدة تسرع من عملية الشفاء.
هل مرض السكري يسبب التهاب العظام
مرض السكري لا يسبب التهاب العظام بشكل مباشر، ولكنه يعتبر من أهم عوامل الخطر. السكري غير المنتظم يؤدي إلى ضعف الدورة الدموية الطرفية وتلف الأعصاب، مما يجعل المريض لا يشعر بالجروح الصغيرة في قدميه. تتطور هذه الجروح إلى تقرحات عميقة تصل إلى العظام
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك


