الدليل الشامل لمرض التهاب الفقار المقسط والخيارات الجراحية
الخلاصة الطبية
التهاب الفقار المقسط هو مرض روماتيزمي مزمن يسبب التهاب وتيبس المفاصل، خاصة في العمود الفقري والمفاصل العجزية الحرقفية. يبدأ بألم أسفل الظهر وقد يؤدي لالتحام الفقرات. يتضمن العلاج أدوية للتحكم بالالتهاب، وتدخلات جراحية متقدمة لتصحيح التشوهات وتثبيت الكسور واستعادة جودة الحياة.
الخلاصة الطبية السريعة: التهاب الفقار المقسط هو مرض روماتيزمي مزمن يسبب التهاب وتيبس المفاصل، خاصة في العمود الفقري والمفاصل العجزية الحرقفية. يبدأ بألم أسفل الظهر وقد يؤدي لالتحام الفقرات. يتضمن العلاج أدوية للتحكم بالالتهاب، وتدخلات جراحية متقدمة لتصحيح التشوهات وتثبيت الكسور واستعادة جودة الحياة.
مقدمة عن التهاب الفقار المقسط
يعد التهاب الفقار المقسط، والذي يُعرف أيضاً باسم التهاب الفقار اللاصق، واحداً من الحالات الطبية المعقدة التي تتطلب فهماً عميقاً ورعاية طبية متخصصة. يصنف هذا المرض كواحد من الأمراض الروماتيزمية الالتهابية المزمنة والتقدمية، والذي يستهدف بشكل رئيسي الهيكل العظمي المحوري، بما في ذلك العمود الفقري والمفاصل العجزية الحرقفية، بالإضافة إلى المفاصل الطرفية ومناطق ارتكاز الأوتار والأربطة بالعظام.
ينتمي هذا المرض إلى عائلة أوسع من اعتلالات المفاصل الفقرية سلبية المصل، وهي مجموعة من الأمراض التي لا يظهر فيها العامل الروماتويدي في الدم. تشمل هذه العائلة أيضاً التهاب المفاصل المعوي المرتبط بأمراض الأمعاء الالتهابية مثل داء كرون والتهاب القولون التقرحي، والتهاب المفاصل التفاعلي، والتهاب المفاصل الصدفي. من المهم إدراك أنه عندما يترافق التهاب الفقار المقسط مع هذه الاضطرابات الجهازية، فإنه غالباً ما يتخذ مساراً سريرياً أكثر حدة، خاصة فيما يتعلق بمدى تأثر العمود الفقري وتيبسه. يهدف هذا الدليل الشامل إلى تقديم رؤية طبية دقيقة ومفصلة للمرضى وعائلاتهم حول طبيعة المرض، وكيفية تشخيصه، وأحدث الخيارات الجراحية المتاحة للتعامل مع مضاعفاته.
طبيعة المرض والتأثير التشريحي
لفهم كيفية تأثير التهاب الفقار المقسط على الجسم، يجب النظر في الفيزيولوجيا المرضية الخاصة به. يبدأ المرض عادة بالتهاب تدريجي وخفي في مناطق الارتكاز، وهي النقاط التي تتصل فيها الأربطة والأوتار بالعظام. مع مرور الوقت واستمرار الالتهاب، يحاول الجسم الاستجابة من خلال تكوين أنسجة عظمية جديدة في هذه المناطق، وهو ما يؤدي إلى عملية تعظم تدريجية.
تتقدم هذه العملية عادة من الأسفل إلى الأعلى، مبتدئة من المفاصل العجزية الحرقفية في الحوض، وصعوداً عبر فقرات العمود الفقري. النتيجة النهائية لهذه العملية هي ما يُعرف بالتحام الفقرات، حيث تلتصق الفقرات ببعضها البعض لتشكل هيكلاً عظمياً واحداً صلباً يُشبه في مظهره الإشعاعي "عصا الخيزران". من المفارقات الطبية الملحوظة في هذا المرض أنه مع اكتمال التحام العمود الفقري، قد يشعر المريض بتحسن في أعراض الألم المحوري، ولكنه يُترك بعمود فقري صلب تماماً، يفتقر إلى المرونة الطبيعية، ويكون ضعيفاً جداً من الناحية الميكانيكية الحيوية. هذا التيبس يفقد العمود الفقري قدرته على امتصاص الصدمات، مما يجعله عرضة للكسور حتى مع الإصابات الطفيفة جداً.
الأسباب وعوامل الخطر
على الرغم من أن السبب الدقيق والمباشر لالتهاب الفقار المقسط لا يزال قيد البحث، إلا أن المجتمع الطبي قد أثبت وجود ارتباط جيني قوي وواضح يلعب دوراً محورياً في تطور المرض.
يعتبر وجود مستضد الكريات البيضاء البشرية المعروف باسم جين إتش إل إيه بي سبعة وعشرون من أهم العلامات الجينية المرتبطة بالمرض، حيث يتواجد هذا الجين في نسبة تتراوح بين ثمانية وثمانين إلى ستة وتسعين بالمائة من المرضى المصابين. ومع ذلك، فإن وجود الجين وحده لا يعني بالضرورة حتمية الإصابة بالمرض، مما يشير إلى وجود عوامل بيئية أو مناعية أخرى تساهم في تحفيز ظهور الأعراض.
من الناحية الوبائية، يُظهر المرض تفضيلاً واضحاً للذكور، حيث يصاب الرجال بمعدل أربعة أضعاف مقارنة بالنساء. تبدأ الأعراض عادة في الظهور في مقتبل العمر، وتحديداً في العقدين الثاني والثالث من العمر، مما يجعله مرضاً يؤثر بشكل كبير على سنوات الإنتاج والنشاط في حياة المريض.
الأعراض والمضاعفات الجهازية
تبدأ الأعراض السريرية لالتهاب الفقار المقسط بشكل تدريجي ومخادع. العرض الأول والأكثر شيوعاً هو ألم أسفل الظهر الذي يتسم بخصائص معينة تميزه عن آلام الظهر الميكانيكية العادية. يشعر المريض بتيبس صباحي شديد في الظهر يمتد لأكثر من نصف ساعة، والمميز في هذا الألم أنه يتحسن بشكل ملحوظ مع الحركة والنشاط البدني، ويزداد سوءاً مع الراحة والخمول.
ومع ذلك، لا يقتصر تأثير المرض على العمود الفقري والمفاصل فحسب، بل هو مرض جهازي يمكن أن يؤثر على أعضاء أخرى في الجسم. يجب على المرضى والأطباء، وخاصة جراحي العظام، أن يكونوا على دراية تامة بهذه المضاعفات، لأنها تؤثر بشكل مباشر على الخطة العلاجية والقرارات الجراحية.
| الجهاز المتأثر | طبيعة المضاعفات وتأثيرها على المريض |
|---|---|
| العين | يحدث التهاب العنبية الأمامي الحاد في نسبة تصل إلى أربعين بالمائة من المرضى. يتطلب هذا الالتهاب تدخلاً عاجلاً من طبيب العيون لمنع حدوث التصاقات دائمة وفقدان البصر. |
| الرئتين | قد تظهر آفات تجويفية وتليف خلالي في قمة الرئة. الأهم من ذلك هو أن التحام المفاصل بين الأضلاع والفقرات يحد بشكل خطير من تمدد جدار الصدر، مما يجعل التنفس يعتمد بشكل شبه كلي على الحجاب الحاجز. |
| القلب والأوعية الدموية | يمكن أن يؤدي التهاب الشريان الأورطي إلى توسع جذر الأورطي، وقصور الصمام الأورطي، واضطرابات في التوصيل الكهربائي للقلب. |
| الكلى | في الحالات المتقدمة، قد يحدث الداء النشواني الثانوي الذي يمكن أن يؤدي إلى فشل كلوي تدريجي. |
| المفاصل الطرفية | يعتبر التهاب مفصل الورك شائعاً جداً، وقد يتطور إلى التحام تلقائي للمفصل، مما يضاعف من الإعاقة الحركية للمريض عندما يترافق مع تيبس العمود الفقري. |
التشخيص والتقييم الإشعاعي
يعتمد تشخيص التهاب الفقار المقسط على مزيج من التقييم السريري الدقيق والفحوصات الإشعاعية المتخصصة. العلامة الإشعاعية المميزة التي تؤكد بداية المرض هي التهاب المفاصل العجزية الحرقفية المتناظر على الجانبين، والذي يتطور بمرور الوقت إلى التحام كامل لهذه المفاصل.
في العمود الفقري، تبدأ المرحلة الالتهابية الأولى بارتشاف العظم في مناطق الارتكاز، مما يسبب نقصاً في كثافة العظام حول المفاصل وظهور شكل "مربع" مميز للزوايا الأمامية للأجسام الفقرية. مع تقدم المرض، يحدث التعظم داخل الألياف الخارجية للغضروف (القرص بين الفقرات)، بينما يبقى الرباط الطولي الأمامي والمركز الداخلي للغضروف سليمين عادة. هذا النمط من التعظم هو ما يخلق مظهر "العمود الفقري الخيزراني" الكلاسيكي في صور الأشعة السينية. تتأثر العناصر الخلفية للعمود الفقري بشكل مشابه، مع تعظم كثيف للمفاصل الوجيهية والأربطة الشوكية.
عدم استقرار الفقرات العنقية
من أهم الاعتبارات الطبية التي يجب الانتباه لها هي حالة الفقرات العنقية. نظراً لأن الجزء السفلي من العمود الفقري يصبح صلباً تماماً، فإن الضغوط الفسيولوجية اليومية تنتقل بشكل غير متناسب إلى نقطة الاتصال بين الجمجمة والفقرات العنقية. هذا يؤدي إلى حدوث عدم استقرار بين الفقرة العنقية الأولى والثانية في نسبة كبيرة من المرضى ذوي الحالات المتقدمة.

يجب استبعاد وجود عدم استقرار في هذه المنطقة بشكل نشط قبل إجراء أي تدخل جراحي للمريض، بغض النظر عن سبب الجراحة. يتم تحديد الحاجة للتدخل الجراحي في العمود الفقري العنقي بناءً على وجود ألم مستعصي، أو عجز عصبي، أو قياسات إشعاعية تشير إلى خطر على الحبل الشوكي.
كسور العمود الفقري لدى مرضى التهاب الفقار
تعتبر كسور العمود الفقري لدى مرضى التهاب الفقار المقسط من الإصابات الكارثية التي قد تهدد الحياة. تحدث هذه الكسور غالباً في الجزء السفلي من الرقبة أو في منطقة الاتصال بين الفقرات العنقية والصدرية. نظراً لأن العمود الفقري في هؤلاء المرضى يكون صلباً وهشاً في نفس الوقت، فإن هذه الكسور تُعرف باسم "كسور عود الطباشير"، وهي كسور غير مستقرة للغاية وغالباً ما تشمل الأعمدة الثلاثة للعمود الفقري.
التشخيص والتعامل الطارئ مع الكسور
يجب على الأطباء والمرضى على حد سواء الحفاظ على مستوى عالٍ من الشك والحيطة. القاعدة الذهبية هي أن أي تغيير ملحوظ في استقامة العمود الفقري أو ظهور ألم محوري جديد لدى مريض التهاب الفقار المقسط، حتى بعد تعرضه لإصابة أو سقوط بسيط جداً، يجب اعتباره كسراً حتى يثبت العكس بالدليل القاطع.
من التحديات الكبرى في هذه الحالات هو التأخر في التشخيص. قد يكون الألم المستمر هو العلامة الوحيدة في البداية، بينما قد يحدث التدهور العصبي الكارثي بعد أيام أو أسابيع بسبب تحرك العظام المكسورة أو حدوث نزيف دموي حول الحبل الشوكي. يعتبر التصوير المقطعي المحوسب المعيار الذهبي لتشخيص هذه الكسور، بينما يُعد التصوير بالرنين المغناطيسي ضرورياً لتقييم حالة الحبل الشوكي والأربطة.
في حالات الطوارئ، من الضروري جداً تثبيت المريض في نفس الوضعية التي وُجد عليها. محاولة إجبار مريض يعاني من تحدب ثابت على الاستلقاء بشكل مسطح على لوح الظهر الصلب العادي يمكن أن تتسبب في تمدد مفرط مفاجئ، مما يؤدي إلى انزياح هائل في موقع الكسر وقطع فوري للحبل الشوكي.
استراتيجيات علاج الكسور
يمثل علاج هذه الكسور تحدياً كبيراً، حيث يتم الموازنة بين مخاطر الجراحة المعقدة ومخاطر العلاج التحفظي.
- العلاج التحفظي: كان يُستخدم في الماضي ويعتمد على الشد والتثبيت الخارجي. يجب أن يُصمم الشد بدقة لاستعادة التحدب السابق للمريض وليس لمحاولة جعله مستقيماً بشكل طبيعي. ومع ذلك، فإن هذه الطرق صعبة التحمل وتحمل مخاطر عالية للعدوى وتقرحات الجلد.
- التثبيت الجراحي: الإجماع الطبي الحديث يميل بشدة نحو التثبيت الجراحي المبكر. نظراً لطبيعة هذه الكسور، يتطلب الأمر استخدام دعامات معدنية طويلة لتثبيت عدة فقرات فوق وتحت مستوى الكسر لضمان الاستقرار الكافي.
التقييم قبل الجراحة وتصحيح التشوهات
مع تقدم المرض، يصاب العديد من المرضى بتحدب شديد وصلب في المنطقة الصدرية والقطنية. هذا التشوه الانثنائي المنهك يحد بشكل خطير من مجال رؤية المريض، ويصعب عليه المشي، ويسبب ضغطاً على الأعضاء الداخلية مما يؤدي إلى مشاكل في الجهاز الهضمي وصعوبة في التنفس.
التقييم باستخدام زاوية الذقن والحاجب
المعيار الأساسي لتقييم التوازن السهمي الكلي ومستوى الرؤية الأفقية للمريض هو زاوية الذقن والحاجب إلى الخط العمودي.
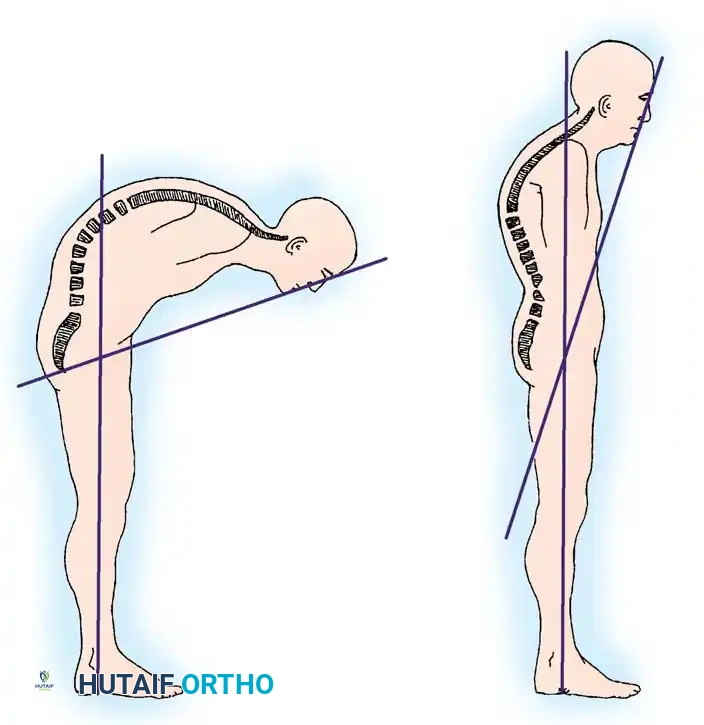
يتم قياس هذه الزاوية والمريض واقف مع تمديد الوركين والركبتين والرقبة في وضع ثابت. يتم رسم خط من حاجب المريض إلى ذقنه، وتقاطع هذا الخط مع الخط العمودي الحقيقي يمثل هذه الزاوية. الهدف الجراحي هو استعادة هذه الزاوية لتكون بين عشرة إلى عشرين درجة من الانثناء، مما يسمح للمريض بالنظر إلى الأمام مباشرة مع الاحتفاظ بالقدرة على النظر إلى الأسفل أثناء المشي.
الخيارات الجراحية لتصحيح العمود الفقري
تُجرى عمليات قطع العظم التصحيحية عادة في الجزء الأوسط إلى السفلي من العمود الفقري القطني لعدة أسباب تشريحية هامة. أولاً، القناة الشوكية تكون أوسع في هذه المنطقة، مما يوفر مساحة أكثر أماناً للأعصاب مقارنة بالمنطقة الصدرية. ثانياً، إجراء الجراحة في هذه المنطقة يقلل من خطر إصابة الحبل الشوكي المركزي. ثالثاً، خلق انحناء طبيعي في أسفل الظهر يعوض بشكل فعال عن التحدب الثابت في أعلى الظهر.
يجب التنويه إلى أن التشوهات الشديدة جداً قد تتطلب إجراء التصحيح على مراحل متعددة. التصحيح السريع في مرحلة واحدة للتشوهات الضخمة يحمل خطراً شديداً لتمزق الأوعية الدموية الكبرى مثل الشريان الأورطي.
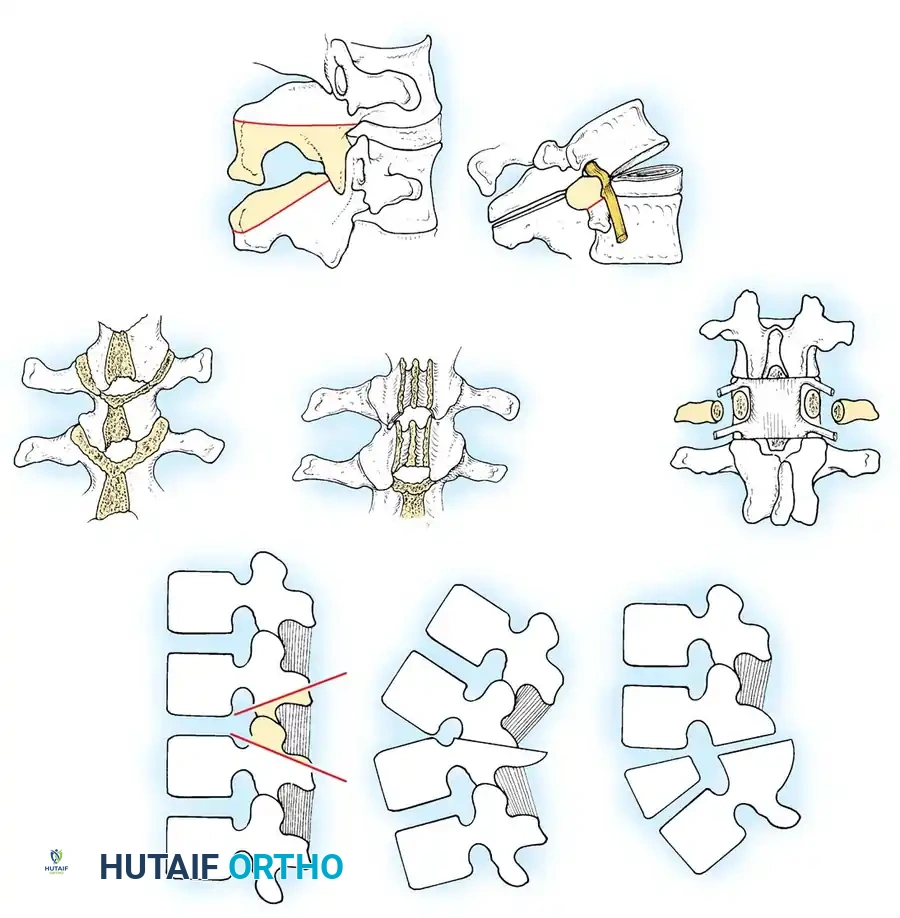
قطع العظم بطريقة سميث بيترسن
تعتبر هذه الطريقة، التي وُصفت لأول مرة في عام ألف وتسعمائة وخمسة وأربعين، إجراءً لتقصير العمود الخلفي. إنها خيار ممتاز لتصحيح الدرجات الأقل من تشوه العمود الفقري أو عندما يكون من المطلوب إجراء التصحيح في مستويات متعددة.
تتضمن التقنية إجراء شق خلفي واسع، وإزالة جزء من العظم المندمج باستخدام أدوات جراحية دقيقة حتى يتم كشف الغشاء المحيط بالأعصاب (الأم الجافية). من الضروري إجراء استئصال متماثل على شكل حرف V لمنع إحداث تشوه جانبي غير مقصود. تعتمد الميكانيكا الحيوية لهذه الجراحة على كسر متحكم فيه للعمود الأمامي لإغلاق الفجوة الخلفية التي تم إنشاؤها، مما ينتج عنه تصحيح بحوالي عشر درجات لكل عشرة ملليمترات من العظم المزال.
قطع العظم بطرح السويقة
هذا الإجراء هو عبارة عن قطع عظمي يشمل الأعمدة الثلاثة للفقرة، وهو الإجراء المفضل للمرضى الذين يعانون من اختلال شديد في التوازن السهمي والتحام كامل في العمود الأمامي.
تتميز هذه الطريقة بأنها أكثر أماناً للأوعية الدموية الأمامية الكبرى لأنها لا تقوم بإطالة العمود الأمامي، بل تقوم بتقصير العمودين الخلفي والأوسط.
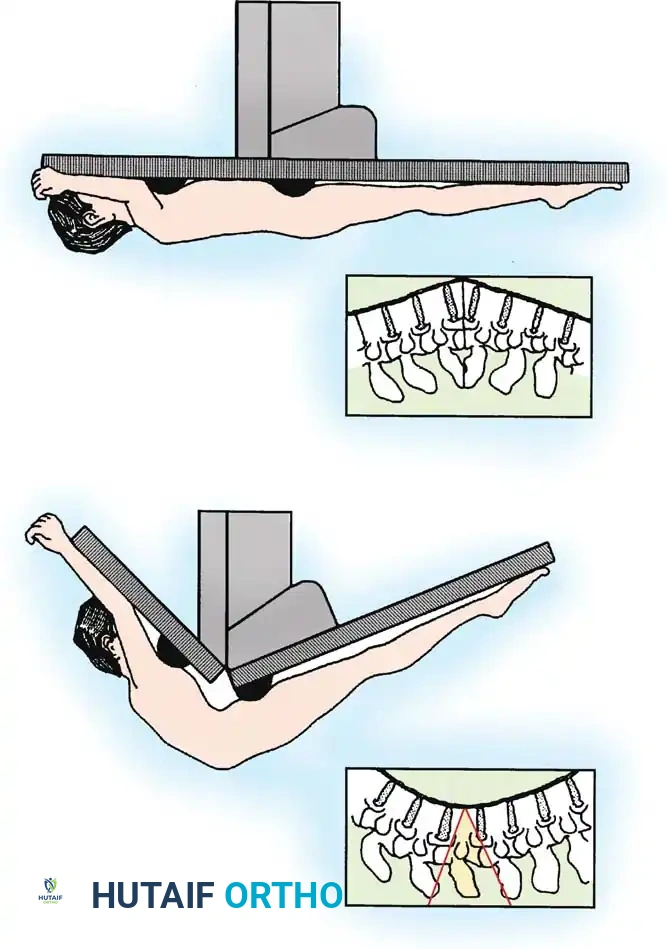
يتم وضع المريض على وجهه على طاولة عمليات مفصلية خاصة تتطلب تبطيناً دقيقاً. يتم وضع براغي التثبيت في عدة فقرات أعلى وأسفل موقع القطع المخطط له. يقوم الجراح بتفريغ محتوى الفقرة المستهدفة من الداخل، مما يخلق فراغاً على شكل إسفين. يتم بعد ذلك إغلاق هذا الفراغ عن طريق تعديل طاولة العمليات ببطء وتطبيق ضغط على الدعامات المعدنية. يوفر هذا الإجراء عادة تصحيحاً يتراوح بين ثلاثين إلى أربعين درجة في مستوى واحد.
استئصال العمود الفقري وقطع العظم القشري
هذا الإجراء، المعروف أيضاً بقطع العظم على شكل قشرة البيضة، هو الإجراء التصحيحي الأكثر تعقيداً وجرأة، ويُخصص للتشوهات الشديدة جداً والصلبة التي تشمل مستويات متعددة.
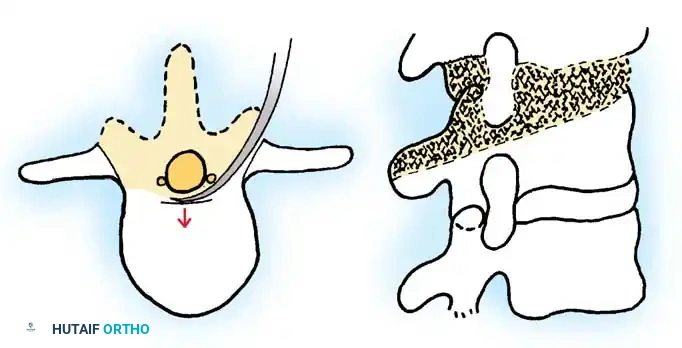
يتضمن هذا الإجراء تفريغاً محيطياً كاملاً لجسم الفقرة، واستئصال العناصر الخلفية وجسم الفقرة بالكامل، مع ترك حافة رقيقة فقط من العظم القشري الأمامي والجانبي لحماية الأوعية الدموية الكبرى. يتم بعد ذلك تقصير العمود الفقري وإعادة تنظيمه باستخدام أدوات تثبيت خلفية قوية جداً. نظراً لأن هذا الإجراء يسبب عدم استقرار هائل أثناء الجراحة، يجب استخدام قضبان تثبيت مؤقتة لمنع حدوث انزلاق كارثي للفقرات وقطع الحبل الشوكي.
التعافي ومرحلة ما بعد الجراحة
تعتبر جراحات قطع العظم في العمود الفقري المتيبس من الإجراءات عالية الدقة والتي تتطلب خبرة جراحية متقدمة. على الرغم من التحسن الكبير في التقنيات الحديثة، إلا أن مرحلة التعافي تتطلب مراقبة طبية حثيثة.
من أهم التحديات في مرحلة ما بعد الجراحة هي إدارة المضاعفات المحتملة. يتم استخدام أجهزة مراقبة عصبية مستمرة أثناء الجراحة لضمان سلامة الأعصاب. كما تعتبر العناية بالجهاز التنفسي أمراً بالغ الأهمية، خاصة وأن مرضى التهاب الفقار المقسط يعانون غالباً من تيبس في جدار الصدر، مما يجعل التنفس بعد فترات التخدير الطويلة تحدياً يتطلب رعاية مركزة.
لضمان نجاح الجراحة على المدى الطويل، يعتمد الجراحون على استخدام طعوم عظمية ذاتية بكميات كبيرة لضمان التحام العظام بشكل صلب حول الدعامات المعدنية، حيث أن العمود الفقري المتيبس يولد قوى ميكانيكية هائلة تتركز في موقع الجراحة.
الأسئلة الشائعة حول التهاب الفقار المقسط
إمكانية الشفاء التام من المرض
في الوقت الحالي، لا يوجد علاج طبي يقضي على المرض بشكل نهائي. التهاب الفقار المقسط هو حالة مزمنة، ولكن بفضل التقدم الطبي الكبير في الأدوية البيولوجية والتدخلات الجراحية، يمكن السيطرة على الالتهاب بشكل فعال، وتقليل الألم، ومنع أو تأخير تطور التشوهات، مما يتيح للمريض عيش حياة طبيعية ونشطة.
الوراثة والتهاب الفقار المقسط
يلعب العامل الجيني دوراً كبيراً، خاصة وجود جين إتش إل إيه بي سبعة وعشرون. إذا كان أحد الوالدين مصاباً ويحمل هذا الجين، فإن هناك احتمالية لانتقال الاستعداد الوراثي للأبناء. ومع ذلك، فإن وراثة الجين لا تعني حتمية الإصابة، حيث يحمل العديد من الأشخاص الجين دون أن يطوروا المرض أبداً.
تأثير المرض على الزواج والإنجاب
لا يؤثر التهاب الفقار المقسط بشكل مباشر على الخصوبة أو القدرة على الإنجاب لدى الرجال أو النساء. يمكن للمرضى الزواج وتكوين أسرة بشكل طبيعي. بالنسبة للنساء، قد تتطلب فترة الحمل تخطيطاً مسبقاً مع طبيب الروماتيزم لتعديل الأدوية بما يتناسب مع سلامة الجنين.
دور العلاج الطبيعي والتمارين
يعتبر العلاج الطبيعي والتمارين الرياضية المنتظمة حجر الزاوية في إدارة المرض، ولا يقل أهمية عن العلاج الدوائي. التمارين التي تركز على التمدد، وتقوية عضلات الظهر، وتمارين التنفس العميق تساعد بشكل كبير في الحفاظ على مرونة العمود الفقري ومنع التيبس في وضعيات خاطئة.
النظام الغذائي المناسب للمرضى
لا يوجد نظام غذائي محدد يعالج المرض، ولكن يُنصح بشدة باتباع نظام غذائي مضاد للالتهابات. يشمل ذلك تناول الأطعمة الغنية بأحماض أوميغا 3 مثل الأسماك، وزيادة استهلاك الخضروات والفواكه الطازجة، وتقليل السكريات المكررة واللحوم الحمراء والأطعمة المصنعة التي قد تزيد من استجابة الجسم الالتهابية.
خطورة كسور العمود الفقري
بسبب طبيعة المرض التي تجعل العمود الفقري صلباً وهشاً، فإن خطر التعرض لكسور خطيرة يزداد بشكل كبير. حتى السقوط البسيط من مستوى الوقوف يمكن أن يسبب كسراً معقداً. لذلك، يجب على المرضى تجنب الرياضات العنيفة وتوخي الحذر الشديد للوقاية من السقوط.
توقيت اللجوء للتدخل الجراحي
يتم اللجوء للجراحة عندما يتسبب التحدب في إعاقة شديدة للرؤية الأفقية أو صعوبة في المشي، أو عندما يضغط التشوه على الأعضاء الداخلية مسبباً مشاكل في التنفس أو الهضم. كما تعتبر الجراحة طارئة وحتمية في حالات كسور العمود الفقري أو وجود عدم استقرار يهدد الحبل الشوكي.
نسبة نجاح جراحات تصحيح التحدب
تعتبر جراحات تصحيح التحدب (مثل قطع العظم) من الجراحات الكبرى والمعقدة، ولكن في أيدي جراحي العمود الفقري المتخصصين، تكون نسب النجاح عالية جداً في استعادة التوازن السهمي وتحسين جودة حياة المريض بشكل جذري، مع القدرة على النظر للأمام بشكل طبيعي.
تأثير المرض على العين والرؤية
يعد التهاب العنبية (التهاب القزحية) من أكثر المضاعفات خارج المفاصل شيوعاً. يظهر على شكل احمرار شديد في العين، ألم، وحساسية للضوء. يتطلب هذا العرض زيارة فورية لطبيب العيون لتلقي قطرات الكورتيزون لمنع حدوث أضرار دائمة للرؤية.
مدة التعافي بعد جراحة العمود الفقري
تختلف مدة التعافي بناءً على نوع الإجراء الجراحي وعمر المريض وحالته الصحية العامة. بشكل عام، يحتاج المريض للبقاء في المستشفى لعدة أيام بعد الجراحة. يبدأ العلاج الطبيعي والمشي في وقت مبكر جداً، بينما يستغ
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك