الدليل الشامل لمرض التهاب الفقار اللاصق وخيارات العلاج الجراحي
الخلاصة الطبية
التهاب الفقار اللاصق هو مرض روماتيزمي التهابي مزمن يصيب مفاصل العمود الفقري والمفصل العجزي الحرقفي، مما يؤدي بمرور الوقت إلى التحام الفقرات. يبدأ العلاج بالتمارين الرياضية ومضادات الالتهاب، وقد يتطلب تدخلا جراحيا دقيقا لتقويم العمود الفقري في حالات التشوه الشديدة.
الخلاصة الطبية السريعة: التهاب الفقار اللاصق هو مرض روماتيزمي التهابي مزمن يصيب مفاصل العمود الفقري والمفصل العجزي الحرقفي، مما يؤدي بمرور الوقت إلى التحام الفقرات. يبدأ العلاج بالتمارين الرياضية ومضادات الالتهاب، وقد يتطلب تدخلا جراحيا دقيقا لتقويم العمود الفقري في حالات التشوه الشديدة.
مقدمة شاملة عن التهاب الفقار اللاصق
يعد التهاب الفقار اللاصق واحدا من مجموعة متنوعة من اعتلالات المفاصل الفقرية الالتهابية التي تستهدف بشكل رئيسي العمود الفقري والمفاصل العجزية الحرقفية والمفاصل المحيطية وأماكن ارتكاز الأوتار والأربطة بالعظام. هذا المرض المزمن لا يقتصر تأثيره على الجهاز الهيكلي فحسب، بل قد يمتد ليسبب التهابات في العين مثل التهاب الملتحمة والتهاب العنبية.
يتسم هذا المرض بطبيعته التقدمية، حيث يؤدي الالتهاب المستمر بمرور الوقت إلى تكوين عظام جديدة كاستجابة طبيعية للجسم، مما يسفر عن التحام الفقرات مع بعضها البعض. هذا الالتباس والالتحام يفقد العمود الفقري مرونته الطبيعية ويجعله صلبا، وهي حالة تعرف طبيا باسم العمود الفقري الخيزراني. إن فهم طبيعة هذا المرض وتطوره يعد الخطوة الأولى والأهم نحو إدارته بشكل فعال والحد من مضاعفاته التي قد تؤثر بشكل كبير على جودة حياة المريض.
التشريح وتأثير المرض على الهيكل العظمي
لفهم كيفية تأثير التهاب الفقار اللاصق على الجسم، يجب النظر في البنية التشريحية للعمود الفقري والمفاصل المرتبطة به. يبدأ المرض عادة في المفاصل العجزية الحرقفية، وهي المفاصل التي تربط أسفل العمود الفقري بالحوض. مع تطور الحالة، يمتد الالتهاب صعودا على طول العمود الفقري من الأسفل إلى الأعلى.
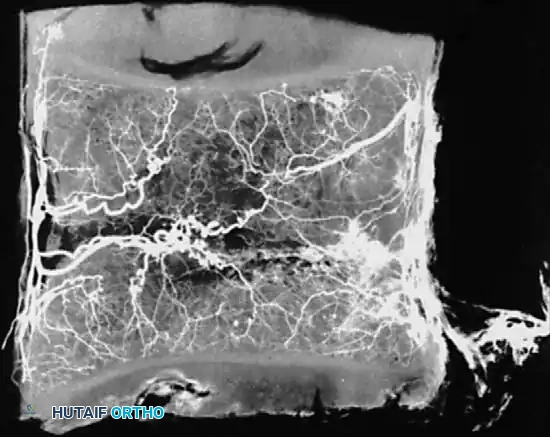
في الأجسام الفقرية، يتسبب الارتشاف العظمي الالتهابي عند مناطق ارتكاز الأربطة في حدوث هشاشة عظام حول المفصل. يظهر هذا الارتشاف في البداية على شكل تربيع لزوايا الأجسام الفقرية في الصور الشعاعية. لاحقا، يحدث تعظم في الحلقة الليفية للقرص الفقري، مع بقاء الرباط الطولي الأمامي والقرص سليمين نسبيا، مما يعطي المظهر المميز للعمود الفقري الخيزراني. تتأثر العناصر الخلفية للعمود الفقري بشكل مشابه، حيث يحدث تعظم في المفاصل الوجيهية والأربطة بين السناسن والأربطة فوق السناسن والرباط الأصفر.
بالإضافة إلى ذلك، قد يؤدي التحام المفاصل الضلعية الغضروفية والضلعية الفقرية في القفص الصدري إلى تقييد حركة الصدر، مما يجعل عملية التنفس تعتمد بشكل شبه كلي على الحجاب الحاجز.
الأسباب وعوامل الخطر المرتبطة بالمرض
لا يزال السبب الدقيق والمباشر للإصابة بهذا المرض غير مفهوم بالكامل، ولكن الأبحاث الطبية تؤكد وجود ارتباط جيني قوي وتداخل مع بعض الحالات الطبية الأخرى.
العامل الجيني والوراثي
هناك ارتباط معروف وموثق علميا بين التهاب الفقار اللاصق ومستضد الكريات البيضاء البشرية المعروف باسم الجين الأول. يتواجد هذا الجين في نسبة تتراوح بين ثمانية وثمانين إلى ستة وتسعين بالمائة من المرضى المصابين بهذا المرض. ومع ذلك، فإن وجود هذا الجين لا يعني بالضرورة حتمية الإصابة بالمرض، بل يشير إلى استعداد وراثي أعلى مقارنة بالأشخاص الذين لا يحملون هذا الجين.
الفئة العمرية والجنس
يصيب هذا المرض الرجال بمعدل أربعة أضعاف مقارنة بالنساء. يبدأ ظهور الأعراض عادة في العقدين الثاني والثالث من العمر، أي في مرحلة الشباب. وتقدر نسبة انتشار المرض بين الرجال ذوي البشرة البيضاء بحوالي نصف إلى واحد لكل ألف شخص.
الارتباط بأمراض أخرى
يرتبط التهاب الفقار اللاصق أحيانا باعتلالات المفاصل الفقرية المعوية، والتي تترافق مع أمراض الأمعاء الالتهابية مثل داء كرون والتهاب القولون التقرحي. كما يمكن أن يؤثر التهاب المفاصل التفاعلي أو متلازمة رايتر على العمود الفقري. عندما يترافق التهاب الفقار اللاصق مع هذه الاضطرابات، فإنه يتخذ مسارا أكثر حدة وشراسة عندما يشمل العمود الفقري.
الأعراض والمضاعفات الجهازية
تتنوع أعراض التهاب الفقار اللاصق وتتطور بشكل تدريجي على مدى سنوات. لا تقتصر الأعراض على آلام الظهر، بل تمتد لتشمل أجهزة أخرى في الجسم.
الأعراض الهيكلية والمفصلية
في المراحل المبكرة، يعتبر التيبس الصباحي في أسفل الظهر هو العرض الأساسي والأكثر شيوعا. يميل هذا التيبس إلى التحسن مع الحركة والنشاط البدني ويزداد سوءا مع فترات الراحة الطويلة. مع تقدم المرض، يمكن أن يسبب الالتحام العظمي تشوهات شوكية مختلفة ومسببة للعجز. يتقدم الالتحام عادة من الجزء السفلي للعمود الفقري باتجاه الرأس. من المفارقات الطبية أنه بعد اكتمال الالتحام العظمي، غالبا ما تتحسن أعراض الألم لدى المريض، ولكن على حساب فقدان المرونة.
قد ترتبط أعراض أخرى بالتهاب مفاصل الورك، والذي يتطور في بعض الأحيان إلى إيثاق مفصل عفوي، مما يعيق حركة المشي بشكل كبير.
المضاعفات الجهازية والعامة
يمتد تأثير المرض ليشمل أعضاء حيوية أخرى في الجسم، ومن أبرز هذه المضاعفات:
* العين: الإصابة بالتهاب العنبية أو التهاب الملتحمة، مما يتطلب رعاية خاصة من طبيب العيون ومتابعة دورية لمنع حدوث تغيرات دائمة في الرؤية.
* الجهاز التنفسي: ظهور آفات تجويفية رئوية مصحوبة بتليف، وتقييد في عملية التنفس بسبب تيبس القفص الصدري.
* القلب والأوعية الدموية: قد يحدث قصور في الصمام الأبهري وعيوب في التوصيل القلبي.
* الكلى: يمكن أن يؤدي ترسب مادة الأميلويد إلى فشل كلوي في الحالات المتقدمة.
التشخيص والفحوصات الطبية
يعتمد التشخيص المبكر والدقيق على تقييم التاريخ الطبي للمريض وإجراء فحص سريري شامل، مدعوما بمجموعة من الفحوصات التصويرية والمخبرية.
التصوير الشعاعي والمغناطيسي
تظهر الصور الشعاعية السينية في البداية التحاما في المفاصل العجزية الحرقفية، والذي يحدث بشكل مميز على كلا الجانبين. مع تقدم المرض، تظهر علامات تربيع الأجسام الفقرية ومظهر العمود الفقري الخيزراني. يعتبر التصوير بالرنين المغناطيسي والتصوير المقطعي المحوسب مع إعادة البناء السهمي مفيدا جدا في إجراء التشخيص المبكر، خاصة قبل ظهور التغيرات العظمية الواضحة على الأشعة السينية.

تقييم تشوهات العمود الفقري
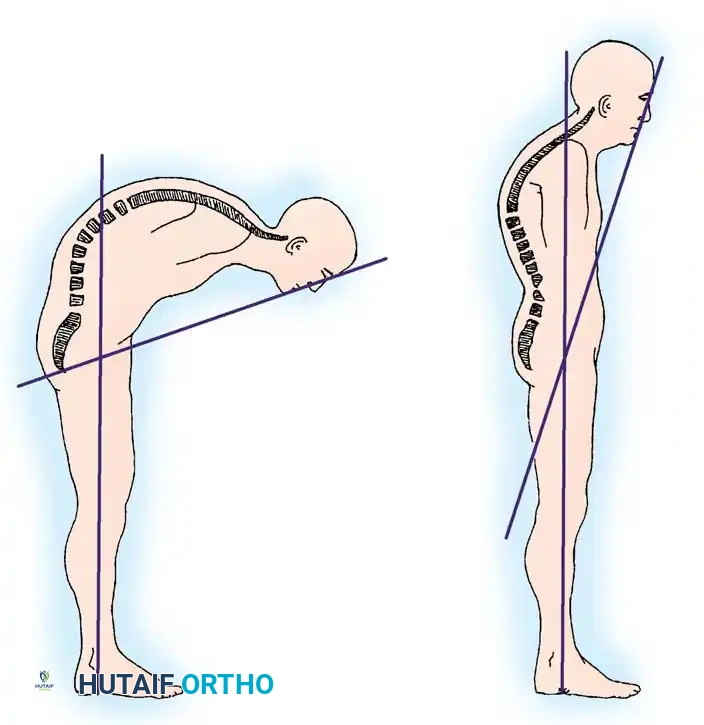
في الحالات المتقدمة التي يحدث فيها تحدب شديد، يتم تقييم درجة التشوه باستخدام مقاييس محددة. من أهم هذه المقاييس زاوية الذقن والحاجب إلى الخط العمودي. يتم قياس هذه الزاوية بينما يقف المريض مع تمديد الوركين والركبتين وتثبيت الرقبة. يساعد هذا القياس الجراحين في تحديد مدى شدة التشوه ومقدار التصحيح الجراحي المطلوب لاستعادة مجال الرؤية الطبيعي للمريض.
كسور العمود الفقري لدى مرضى التهاب الفقار اللاصق
تعتبر كسور العمود الفقري لدى المرضى المصابين بهذا المرض خطيرة دائما وغالبا ما تكون إصابات مهددة للحياة. بسبب تصلب العمود الفقري وفقدانه لمرونته الطبيعية، فإنه يعمل كعظمة واحدة طويلة، مما يجعله عرضة للكسر حتى مع التعرض لإصابات طفيفة جدا.
خصائص الكسور ومخاطرها
تحدث هذه الكسور عادة في الجزء السفلي من العمود الفقري العنقي، وغالبا ما تكون غير مستقرة، وللأسف يتم اكتشافها في وقت متأخر. قد يكون الألم المستمر هو العلامة الوحيدة حتى يحدث فقدان عصبي متأخر. في المرضى الذين يعانون من تحدب ثابت، قد يتحسن التشوه فجأة بعد الكسر، مما قد يضلل مقدمي الرعاية الطبية الطارئة إذا لم يكونوا على دراية بشكل المريض السابق.
يجب اعتبار أي تغيير ملحوظ في محاذاة العمود الفقري، حتى لو كان ناتجا عن صدمة بسيطة، بمثابة كسر حتى يثبت العكس. الإجراء القياسي في حالات الطوارئ هو تثبيت المريض في الوضع الذي وجد عليه، لأن محاولة تمديد العمود الفقري قد تؤدي إلى فقدان عصبي مفاجئ وكارثي.
خيارات علاج الكسور
يعد اتساع مساحة القرص الأمامي، والذي قد يكون النتيجة الشعاعية الواضحة الوحيدة، تكوينا غير مستقر عرضة للانزلاق والفقدان العصبي المتأخر وبطء الالتئام. يرى بعض الخبراء أن العلاج التحفظي باستخدام الشد والتثبيت بجهاز الهالة هو الأفضل لتجنب المضاعفات، ما لم يكن هناك إزاحة أو ضغط عصبي. بينما ينصح آخرون بالتثبيت الجراحي المبكر.
يجب اتخاذ قرار التثبيت الجراحي بحذر شديد، حيث أن معدلات المراضة والوفيات لهذه الإجراءات في هؤلاء المرضى مرتفعة جدا. يبدو أن العلاج غير الجراحي أكثر نجاحا من الجراحة في العديد من الحالات، ولكن كل مريض يتطلب تقييما فرديا دقيقا لتحديد العلاج الأنسب لإصابته الخاصة.
خيارات العلاج المتاحة
يهدف العلاج بشكل أساسي إلى تخفيف الألم، وتقليل الالتهاب، والحفاظ على مرونة المفاصل والعمود الفقري، ومنع أو تصحيح التشوهات الهيكلية.
العلاج التحفظي والدوائي
تعتبر التدابير غير الجراحية داعمة بشكل أساسي. يوجه العلاج نحو الحفاظ على المرونة من خلال تمارين إطالة العضلات القابضة للورك وأوتار الركبة، والحفاظ على محاذاة العمود الفقري من خلال التمارين الرياضية المتخصصة. تعتبر الأدوية المضادة للالتهابات مفيدة جدا في إدارة الأعراض وتخفيف الألم والتيبس، مما يسمح للمريض بالانخراط في برامج العلاج الطبيعي بفعالية.
التدخل الجراحي وتقويم العمود الفقري
في الحالات التي يتطور فيها تشوه انثناء شديد، يصبح مجال رؤية المريض مقتصرا على مساحة صغيرة بالقرب من قدميه، ويصبح المشي صعبا للغاية. كما يصبح التنفس معتمدا بالكامل على الحجاب الحاجز، وتكثر أعراض الجهاز الهضمي الناتجة عن ضغط الحافة الضلعية على محتويات البطن العلوية، وقد يحدث عسر بلع أو اختناق. في هذه الحالات المتقدمة، تصبح الجراحة ضرورة لتحسين الوظيفة والمظهر.
هناك عدة تقنيات لقطع العظم في العمود الفقري القطني لتصحيح هذه التشوهات:
قطع العظم بطريقة سميث بيترسن
يعد هذا الإجراء خيارا ممتازا لتصحيح الدرجات البسيطة من تشوه العمود الفقري. يتم إزالة العظم من خلال الجزء بين المفصلي والمفاصل الوجيهية. يجب إجراء الاستئصال بشكل متماثل لمنع إحداث تشوه إكليلي. يمكن الحصول على حوالي عشر درجات من التصحيح مع كل عشرة ملليمترات من الاستئصال. يتم إغلاق مكان القطع باستخدام الضغط أو تشكيل القضبان في الموقع، ويتم وضع طعم عظمي لضمان الالتحام.
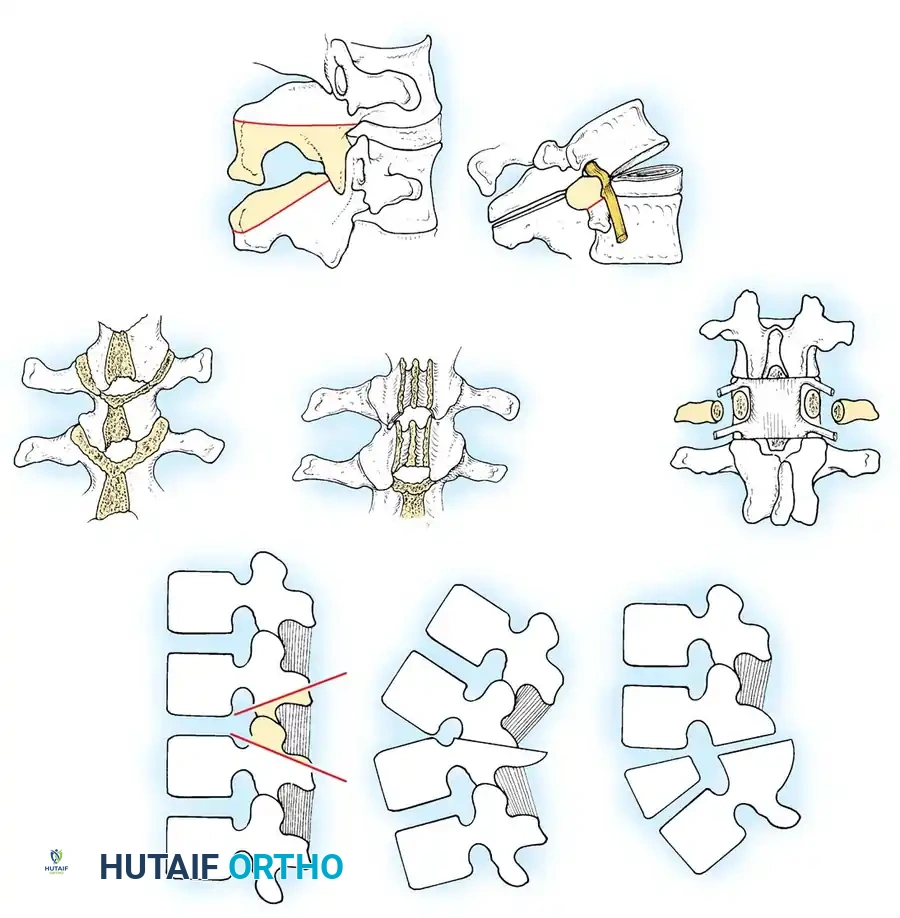
قطع العظم عبر العنيقة
يناسب هذا الإجراء بشكل أفضل المرضى الذين يعانون من اختلال سهمي كبير يبلغ أربعة سنتيمترات أو أكثر مع أقراص غير متحركة أو ملتحمة. يعتبر هذا الإجراء أكثر أمانا بطبيعته من طريقة سميث بيترسن لأنه يتجنب إجراء عمليات قطع متعددة. عادة، يمكن الحصول على ثلاثين درجة أو أكثر من التصحيح من خلال قطع خلفي واحد. يتم استخدام أدوات الضغط مع ثني رأس وقدم طاولة العمليات في وقت واحد لإغلاق فجوة العظم.
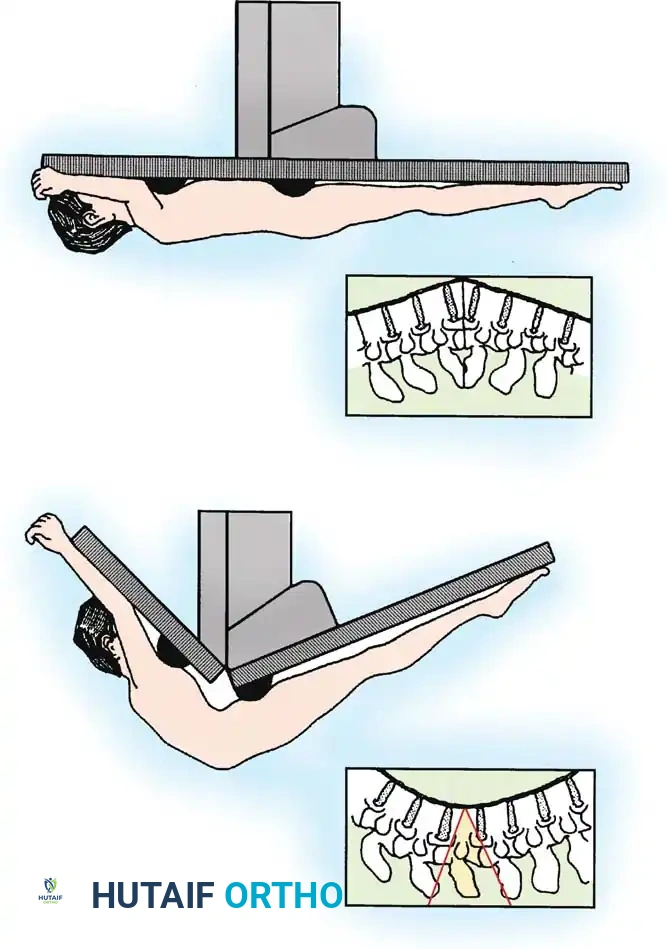
عملية قشرة البيضة
يتطلب هذا الإجراء نهجا أماميا وخلفيا، ويخصص عادة لحالات الاختلال السهمي أو الإكليلي الشديد الذي يزيد عن عشرة سنتيمترات من خط الوسط. هذا الإجراء هو عملية لتقصير العمود الفقري تتضمن تفريغ الجزء الإسفنجي الداخلي للفقرة من الأمام، يليه إزالة العناصر الخلفية، وتركيب الأدوات، وتصحيح التشوه، ثم الدمج.
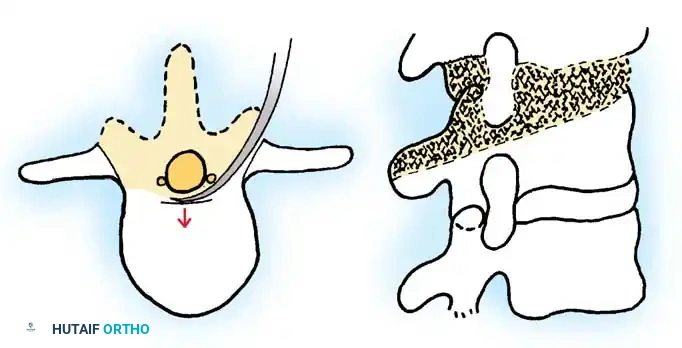
قطع العظم في العمود الفقري العنقي
في المرضى الذين يعانون من تشوه التصاق الذقن بالصدر، غالبا ما يكون الفك السفلي قريبا جدا من القص لدرجة تجعل فتح الفم والمضغ بشكل صحيح أمرا صعبا. قد يشار إلى قطع العظم العنقي لعدة أسباب:
* رفع الذقن عن القص لتحسين المظهر والقدرة على تناول الطعام والرؤية للأمام.
* منع الخلع الجزئي والكامل في المنطقة الفهقية المحورية والعنقية.
* تخفيف تشوه القصبة الهوائية والمريء الذي يسبب ضيق التنفس وعسر البلع.
* منع تهيج مسارات الحبل الشوكي أو الشد المفرط على جذور الأعصاب.
يتم تحديد المستوى المناسب لقطع العظم بناء على التشوه ودرجة تعظم الرباط الطولي الأمامي. يتطلب هذا الإجراء دقة فائقة لتجنب الإفراط في التصحيح الذي قد يؤدي إلى تمدد مفرط للقصبة الهوائية والمريء وانسدادهما.
التعافي وإعادة التأهيل
تتطلب جراحات تصحيح تشوهات التهاب الفقار اللاصق فترة تعافي دقيقة ومراقبة طبية مكثفة. بعد الجراحة، قد يحتاج المريض إلى ارتداء دعامات مخصصة، مثل جهاز الهالة أو طوق فيلادلفيا، لعدة أشهر لضمان ثبات العمود الفقري حتى يكتمل الالتئام العظمي.
يلعب العلاج الطبيعي دورا محوريا في مرحلة التعافي. يركز أخصائيو العلاج الطبيعي على تعليم المريض طرقا آمنة للحركة، وتقوية العضلات المحيطة بالعمود الفقري، وتحسين وظائف الرئة من خلال تمارين التنفس العميق. يجب على المريض الالتزام بنمط حياة صحي، وتجنب الأنشطة التي قد تعرضه لخطر السقوط أو الصدمات، نظرا لهشاشة العمود الفقري المدمج. المتابعة الدورية مع طبيب الروماتيزم وجراح العظام ضرورية مدى الحياة لتقييم تطور المرض وإدارة أي مضاعفات محتملة في وقت مبكر.
الأسئلة الشائعة
إمكانية الشفاء من التهاب الفقار اللاصق
لا يوجد علاج نهائي يقضي على المرض تماما حتى الآن، فهو حالة مزمنة. ومع ذلك، يمكن السيطرة على الأعراض بشكل فعال جدا، وإبطاء تقدم المرض، ومنع التشوهات من خلال الأدوية الحديثة والعلاج الطبيعي والتدخل الجراحي عند الضرورة.
تأثير المرض على الزواج والخصوبة
المرض بحد ذاته لا يؤثر بشكل مباشر على الخصوبة أو القدرة على الإنجاب لدى الرجال أو النساء. يمكن للمرضى الزواج وتكوين أسرة. قد تحتاج النساء المصابات لمتابعة خاصة أثناء الحمل لتعديل الأدوية وإدارة آلام الظهر.
سبب حدوث التيبس الصباحي
يحدث التيبس الصباحي بسبب تراكم السوائل الالتهابية في المفاصل وحول الأربطة أثناء فترة عدم الحركة في الليل. عندما يستيقظ المريض ويبدأ في التحرك، تتحسن الدورة الدموية ويقل الاحتقان، مما يؤدي إلى تراجع التيبس تدريجيا.
ممارسة الرياضة للمصابين بالمرض
الرياضة ليست فقط مسموحة بل هي جزء أساسي من العلاج. السباحة وتمارين الإطالة واليوغا تعتبر ممتازة للحفاظ على مرونة العمود الفقري وسعة القفص الصدري. يجب فقط تجنب الرياضات العنيفة التي تتطلب احتكاكا جسديا لتفادي خطر الكسور.
معنى مصطلح العمود الفقري الخيزراني
هو مصطلح طبي يصف المظهر الشعاعي للعمود الفقري في المراحل المتقدمة من المرض. حيث تلتحم الفقرات مع بعضها البعض بواسطة جسور عظمية تتكون في الأربطة، مما يجعل العمود الفقري يبدو كعصا الخيزران الصلبة الخالية من المفاصل المرنة.
علاقة المرض بمشاكل الرؤية والعين
الالتهاب الجهازي المصاحب للمرض قد يهاجم أجزاء أخرى من الجسم، وأكثرها شيوعا هي العين. يمكن أن يسبب التهاب العنبية، والذي يظهر كاحمرار، وألم شديد في العين، وحساسية للضوء. يتطلب هذا تدخلا طبيا فوريا من طبيب العيون لمنع تضرر الرؤية.
حتمية التدخل الجراحي لجميع المرضى
الجراحة ليست ضرورية لجميع المرضى. في الواقع، الغالبية العظمى من المرضى يتم علاجهم بنجاح باستخدام الأدوية والعلاج الطبيعي. تقتصر الجراحة على الحالات المتقدمة التي تعاني من تشوهات شديدة تعيق الحياة اليومية أو في حالات كسور العمود الفقري.
الإجراء الصحيح عند التعرض لسقوط بسيط
نظرا لأن العمود الفقري المندمج يكون هشا كالعظمة الطويلة، فإن أي سقوط أو صدمة بسيطة قد تسبب كسرا خطيرا. يجب التوجه فورا لقسم الطوارئ وإبلاغ الأطباء بوجود المرض، مع ضرورة عدم تحريك الرقبة أو الظهر بشكل مفاجئ حتى يتم إجراء الأشعة المقطعية.
دلالة وجود الجين الوراثي في التحاليل
وجود الجين الأول في التحاليل لا يعني تشخيصا مؤكدا بالمرض. الكثير من الأشخاص الأصحاء يحملون هذا الجين دون أن يصابوا بالمرض أبدا. التشخيص يعتمد على مزيج من الأعراض السريرية، والتاريخ العائلي، والتغيرات الواضحة في صور الأشعة.
تأثير المرض على عملية التنفس
في الحالات المتقدمة، قد تلتحم المفاصل التي تربط الأضلاع بالعمود الفقري، مما يقلل من قدرة القفص الصدري على التمدد أثناء الشهيق. يعوض الجسم ذلك بالاعتماد أكثر على عضلة الحجاب الحاجز في التنفس. تمارين التنفس العميق والامتناع التام عن التدخين ضروريان جدا لهؤلاء المرضى.
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك