الدليل الشامل لفهم وعلاج التهاب العمود الفقري
الخلاصة الطبية
التهاب العمود الفقري هو عدوى بكتيرية أو فطرية تصيب الفقرات أو الأقراص الغضروفية، وتنتقل غالبا عبر مجرى الدم. يعتمد العلاج بشكل أساسي على المضادات الحيوية الوريدية لفترات طويلة، وقد يتطلب تدخلا جراحيا في حالات الضغط على الأعصاب أو عدم الاستجابة للأدوية.
الخلاصة الطبية السريعة: التهاب العمود الفقري هو عدوى بكتيرية أو فطرية تصيب الفقرات أو الأقراص الغضروفية، وتنتقل غالبا عبر مجرى الدم. يعتمد العلاج بشكل أساسي على المضادات الحيوية الوريدية لفترات طويلة، وقد يتطلب تدخلا جراحيا في حالات الضغط على الأعصاب أو عدم الاستجابة للأدوية.
مقدمة عن التهاب العمود الفقري
يعد التهاب العمود الفقري من الحالات الطبية الدقيقة التي تتطلب انتباها خاصا ورعاية طبية متخصصة. نتفهم تماما أن تشخيص الإصابة بعدوى في العمود الفقري قد يثير القلق والخوف لدى المريض وعائلته، ولكن مع التقدم الطبي الحديث والفهم العميق لبيولوجيا هذه العدوى، أصبحت نسب الشفاء والتعافي مرتفعة للغاية. إن معرفة كيف يبدأ هذا الالتهاب، وكيف يتطور، هي الخطوة الأولى نحو العلاج الصحيح.
تاريخيا، كان يُعتقد أن القرص الغضروفي بين الفقرات هو المكان الأول الذي تبدأ فيه العدوى. ولكن بفضل الأبحاث الطبية الحديثة والمستمرة، تبين أن العدوى التي تنتقل عبر الدم تبدأ عادة في أطراف العظام والصفائح الغضروفية المحيطة بالقرص، وليس في القرص نفسه. لا يعتبر القرص الغضروفي نقطة البداية الأساسية للعدوى إلا في حالات التدخل المباشر، مثل الجراحات أو الحقن الموضعي. يهدف هذا الدليل الشامل إلى تبسيط هذه المفاهيم الطبية المعقدة، وتقديم مرجع موثوق لكل مريض يبحث عن إجابات وافية حول حالته.
التشريح البيولوجي للعمود الفقري وتأثيره على العدوى
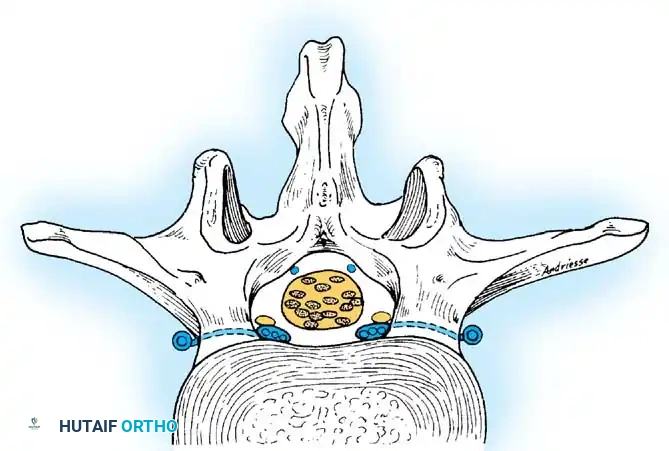
لفهم كيف تحدث عدوى العمود الفقري، يجب علينا أولا أن ننظر عن كثب إلى البنية التشريحية الفريدة للفقرات والأقراص الغضروفية التي تفصل بينها. يتكون العمود الفقري من سلسلة من العظام تسمى الفقرات، يفصل بينها وسائد مرنة تعرف بالأقراص الغضروفية أو الديسك.
في دراسات طبية كلاسيكية، تبين أن البالغين الذين تتجاوز أعمارهم ثلاثين عاما لا تتلقى أقراصهم الغضروفية تغذية دموية مباشرة. بدلا من ذلك، تعتمد هذه الأقراص على السوائل النسيجية المحيطة بها للحصول على الغذاء والأكسجين. توجد ثقوب صغيرة ومتعددة في الصفائح الانتهائية لأجسام الفقرات، وهي مقسمة إلى مناطق مركزية ومحيطية، تسمح بمرور هذه السوائل المغذية إلى القرص دون الإخلال بقوته الهيكلية.

بجوار الصفيحة العظمية توجد صفيحة غضروفية تتكون من غضروف زجاجي، وتشكل القاعدة الداخلية بين العظم والقرص الليفي. الألياف المكونة للقرص الغضروفي تكون ملتصقة بقوة بالصفيحة الانتهائية للفقرة، مما يسمح بنقل العناصر الغذائية عبر الثقوب إلى الجزء المركزي من القرص. هذا التصميم التشريحي المذهل يعني أن القرص الغضروفي في حد ذاته يفتقر إلى الأوعية الدموية المباشرة، مما يجعله بيئة صعبة لوصول الخلايا المناعية أو المضادات الحيوية في حال وصول البكتيريا إليه.
الدورة الدموية في العمود الفقري
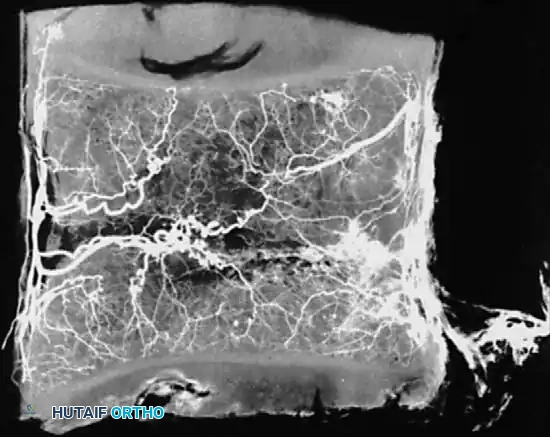
تتمتع الفقرات بإمداد دموي غني ومعقد. تدخل الشرايين المغذية إلى جسم الفقرة من خلال فروع شريانية متعددة، وتتفرع هذه الشرايين داخل القناة الشوكية لتشكل شبكة واسعة تغذي العظام والأنسجة المحيطة.
من ناحية أخرى، تلعب الأوردة دورا حاسما في فهم كيفية انتقال العدوى. الأوردة داخل العمود الفقري تتصل بشبكات وريدية أخرى في الجسم، مثل أوردة الحوض. هذا الاتصال الوريدي يفسر لماذا يمكن لعدوى تبدأ في الحوض أو المسالك البولية أن تنتقل وتستقر في العمود الفقري. الشبكة الوريدية تبدأ من الصفيحة الانتهائية للفقرة حيث تنتهي الدورة الشريانية، وتتجمع لتشكل ضفائر وريدية داخلية وخارجية تمتد من العجز أسفل الظهر وحتى الجمجمة.
أسباب التهاب العمود الفقري وطرق انتقال العدوى
التهاب العمود الفقري لا يحدث من تلقاء نفسه، بل هو نتيجة لوصول ميكروب، غالبا ما يكون بكتيريا، وأحيانا فطريات، إلى نسيج العمود الفقري. تختلف طرق وصول هذه الميكروبات، ويمكن تلخيصها في عدة مسارات رئيسية:
الانتقال عبر الشرايين
تعتبر هذه الطريقة هي الأكثر شيوعا لانتقال العدوى البكتيرية المقيحة إلى العمود الفقري. تبدأ العدوى في الصفيحة الانتهائية للفقرة، وتحديدا في القنوات الوريدية الدقيقة أو في جسم الفقرة نفسه، ثم تمتد لاحقا إلى القرص الغضروفي مع تطور المرض. يمكن أن تبدأ البكتيريا رحلتها من التهاب بسيط في الجلد، أو التهاب في المسالك البولية، أو حتى بعد إجراء طبي روتيني في الأسنان، لتنتقل عبر مجرى الدم وتستقر في العمود الفقري.
الانتقال عبر الأوردة
ارتبط هذا المسار بشكل خاص بحالات الإصابة بمرض السل في العمود الفقري. يُعتقد أن بكتيريا السل تنتقل عبر الشبكة الوريدية، وتحديدا من مستوى الأوردة الكلوية، لتصل إلى الفقرات. هذا يفسر النمط الخاص لانتشار عدوى السل في العمود الفقري مقارنة بالبكتيريا العادية.
الانتقال المباشر
يحدث هذا النوع عندما تدخل البكتيريا مباشرة إلى مساحة القرص الغضروفي أو الفقرة. يمكن أن يحدث هذا نتيجة لتدخل جراحي في العمود الفقري، أو إبرة حقن في الظهر، أو نتيجة لتعرض العمود الفقري لإصابة مباشرة مثل الحوادث أو الطلقات النارية التي تخترق الأنسجة وتدخل البكتيريا من الخارج.
الانتقال من الأنسجة المجاورة
في بعض الحالات، يمكن أن تنتقل العدوى إلى العمود الفقري من التهاب أو خراج في أعضاء قريبة، مثل خراجات البطن أو القولون. تنتشر البكتيريا من هذه الأعضاء المجاورة وتغزو الأنسجة الشوكية القريبة منها.
عوامل الخطر المؤدية للإصابة
على الرغم من أن أي شخص قد يكون عرضة للإصابة، إلا أن هناك عوامل معينة تزيد من احتمالية حدوث التهاب العمود الفقري. من أهم هذه العوامل:
ضعف الجهاز المناعي نتيجة لأمراض مثل السكري غير المنتظم، أو استخدام الأدوية المثبطة للمناعة.
التقدم في العمر، حيث تزداد فرص الإصابة لدى كبار السن نتيجة للتغيرات الفسيولوجية وضعف الدورة الدموية الدقيقة.
الخضوع لجراحات سابقة في العمود الفقري أو المسالك البولية.
الاستخدام المتكرر للحقن الوريدية، سواء لأغراض طبية أو في حالات الإدمان.
الإصابة بأمراض مزمنة مثل الفشل الكلوي الذي يتطلب الغسيل الكلوي المستمر.
الأعراض السريرية لالتهاب العمود الفقري
تكمن خطورة التهاب العمود الفقري في أن أعراضه في المراحل الأولى قد تتشابه مع آلام الظهر العادية التي يعاني منها الكثيرون. ومع ذلك، هناك علامات تحذيرية يجب الانتباه إليها:
ألم الظهر المستمر هو العرض الأكثر شيوعا، ويتميز بأنه ألم يزداد حدة في أوقات الليل وأثناء الراحة، ولا يتحسن بشكل ملحوظ مع المسكنات العادية.
ارتفاع درجة حرارة الجسم والإصابة بالحمى والقشعريرة، وهي علامات واضحة على وجود عدوى نشطة في الجسم.
تيبس وتصلب في عضلات الظهر، مما يحد من قدرة المريض على الحركة والانحناء بشكل طبيعي.
في الحالات المتقدمة التي يحدث فيها ضغط على الأعصاب الشوكية أو الحبل الشوكي، قد يعاني المريض من ألم يمتد إلى الساقين أو الذراعين، وضعف في العضلات، أو خدر وتنميل، وفي الحالات الشديدة قد يحدث فقدان للسيطرة على الأمعاء والمثانة.
التشخيص الدقيق لحالة المريض
التشخيص المبكر والدقيق هو حجر الزاوية في نجاح علاج التهاب العمود الفقري. نظرا لتشابه الأعراض مع حالات أخرى، يعتمد الأطباء على مجموعة متكاملة من الفحوصات:
| نوع الفحص | الهدف من الفحص | مدى الدقة |
|---|---|---|
| تحاليل الدم المخبرية | قياس مؤشرات الالتهاب مثل سرعة ترسب الدم والبروتين التفاعلي | تعطي مؤشرا عاما على وجود التهاب في الجسم |
| زراعة الدم | محاولة تحديد نوع البكتيريا المسببة للعدوى في مجرى الدم | مفيدة ولكنها قد لا تظهر البكتيريا في كل الحالات |
| التصوير بالرنين المغناطيسي | رؤية تفاصيل الأنسجة الرخوة والأقراص الغضروفية والأعصاب | هو الفحص الأدق والأكثر حساسية لاكتشاف العدوى مبكرا |
| الخزعة الموجهة | أخذ عينة من النسيج المصاب تحت توجيه الأشعة لتحليلها | الفحص القاطع لتحديد نوع البكتيريا واختيار المضاد الحيوي المناسب |
الخيارات المتاحة لعلاج التهاب العمود الفقري
بمجرد تأكيد التشخيص، يبدأ الفريق الطبي في وضع خطة علاجية مخصصة لحالة المريض. الهدف من العلاج هو القضاء على العدوى، تخفيف الألم، الحفاظ على استقرار العمود الفقري، ومنع أي تلف عصبي.
العلاج الدوائي والمضادات الحيوية
يعتبر العلاج بالمضادات الحيوية هو الأساس في التعامل مع التهاب العمود الفقري. نظرا لضعف التروية الدموية المباشرة في الأقراص الغضروفية كما ذكرنا في التشريح، فإن وصول الأدوية إلى مكان العدوى يتطلب وقتا. لذلك، يتم إعطاء المضادات الحيوية عن طريق الوريد بجرعات عالية لفترة تتراوح عادة بين ستة إلى ثمانية أسابيع. يعتمد نوع المضاد الحيوي على نتيجة الخزعة ونوع البكتيريا المكتشفة. بعد انتهاء فترة العلاج الوريدي، قد يكمل المريض العلاج بمضادات حيوية عن طريق الفم لفترة إضافية يحددها الطبيب.
استخدام الدعامات الطبية
في كثير من الحالات، يصف الطبيب دعامة أو حزاما طبيا للظهر. يساعد هذا الحزام في تقييد حركة العمود الفقري، مما يقلل من الألم ويسمح للأنسجة بالشفاء بشكل أسرع، كما يمنع حدوث تشوهات في شكل العمود الفقري نتيجة لضعف العظام المصابة.
التدخل الجراحي
لا يحتاج كل مرضى التهاب العمود الفقري إلى الجراحة، ولكنها تصبح ضرورة حتمية في حالات معينة. نلجأ إلى الجراحة إذا كان هناك ضغط شديد على الأعصاب أو الحبل الشوكي يهدد بحدوث شلل أو ضعف دائم. كما تعتبر الجراحة ضرورية إذا تسببت العدوى في تدمير أجزاء كبيرة من العظام مما أدى إلى عدم استقرار العمود الفقري. بالإضافة إلى ذلك، إذا لم يستجب المريض للعلاج بالمضادات الحيوية وتكونت خراجات كبيرة، فإن التدخل الجراحي لتنظيف المنطقة المصابة وإزالة الأنسجة التالفة يصبح الحل الأمثل.
رحلة التعافي وإعادة التأهيل
رحلة التعافي من التهاب العمود الفقري تتطلب صبرا والتزاما من المريض. بعد السيطرة على العدوى، يبدأ دور إعادة التأهيل لاستعادة القوة والمرونة.
في الأسابيع الأولى، يكون التركيز على الراحة وتجنب الإجهاد مع الالتزام التام بجدول الأدوية. مع تحسن الحالة وانخفاض مؤشرات الالتهاب في الدم، يبدأ المريض في برامج العلاج الطبيعي. يهدف العلاج الطبيعي إلى تقوية العضلات المحيطة بالعمود الفقري، تحسين التوازن، واستعادة المدى الحركي الطبيعي تدريجيا. المتابعة الدورية مع الطبيب المعالج وإجراء الفحوصات المتكررة ضرورية لضمان عدم عودة العدوى والتأكد من التئام العظام بشكل سليم.
طرق الوقاية لحماية العمود الفقري
رغم أنه لا يمكن منع جميع حالات التهاب العمود الفقري، إلا أن هناك خطوات هامة يمكن اتباعها لتقليل خطر الإصابة:
السيطرة الجيدة على الأمراض المزمنة، وخاصة مرض السكري، حيث أن مستويات السكر المنتظمة تعزز من كفاءة الجهاز المناعي.
علاج أي التهابات أو عدوى في الجسم بسرعة، مثل التهابات المسالك البولية أو التهابات الأسنان، لمنع انتقال البكتيريا عبر الدم.
الالتزام بمعايير النظافة الشخصية والتعقيم، خاصة عند التعامل مع الجروح أو الإبر.
للمرضى الذين يخضعون لجراحات، الالتزام بتعليمات الطبيب للعناية بالجرح بعد العملية لتقليل فرص التلوث.
الأسئلة الشائعة حول التهاب العمود الفقري
مدى خطورة التهاب العمود الفقري
يعد التهاب العمود الفقري حالة طبية جادة تتطلب تدخلا طبيا فوريا. إذا تم إهمال العلاج، يمكن أن تؤدي العدوى إلى تلف دائم في الأعصاب، أو تشوهات في العمود الفقري، أو انتشار العدوى إلى أجزاء أخرى من الجسم. ومع ذلك، مع التشخيص المبكر والعلاج المناسب، تكون نسب الشفاء عالية جدا ويستعيد المريض حياته الطبيعية.
مدة علاج التهاب العمود الفقري
تختلف مدة العلاج من مريض لآخر بناء على شدة العدوى ونوع البكتيريا، ولكن بشكل عام، يستغرق العلاج بالمضادات الحيوية الوريدية من ستة إلى ثمانية أسابيع. قد يتبع ذلك فترة من تناول المضادات الحيوية الفموية لعدة أسابيع أخرى. الشفاء التام للأنسجة والعظام قد يستغرق عدة أشهر.
إمكانية الشفاء التام من العدوى
نعم، الشفاء التام ممكن جدا في الغالبية العظمى من الحالات. يعتمد ذلك بشكل كبير على الالتزام الكامل بخطة العلاج الموصوفة من قبل الطبيب، وإكمال دورة المضادات الحيوية حتى نهايتها، حتى وإن شعر المريض بتحسن مبكر في الأعراض.
انتقال العدوى بين الأشخاص
التهاب العمود الفقري الناتج عن البكتيريا المقيحة العادية لا ينتقل من شخص لآخر عبر الاتصال العادي أو التنفس. ومع ذلك، في الحالات النادرة التي يكون فيها الالتهاب ناتجا عن مرض السل، يجب اتخاذ التدابير الوقائية اللازمة لأن السل الرئوي المصاحب قد يكون معديا.
علاقة مرض السل بعدوى العمود الفقري
مرض السل يمكن أن ينتقل من الرئتين عبر مجرى الدم والأوردة ليستقر في العمود الفقري، وهي حالة تعرف طبيا باسم داء بوت. يسبب السل تدميرا بطيئا للفقرات والأقراص الغضروفية، ويتطلب علاجا خاصا بأدوية مضادة للسل لفترات طويلة قد تمتد لعام كامل.
الحالات التي تتطلب تدخلا جراحيا
يقرر الطبيب اللجوء للجراحة في حالات محددة، أهمها وجود ضغط على الحبل الشوكي يسبب ضعفا عصبيا، أو وجود خراج كبير لا يستجيب للأدوية، أو حدوث تلف شديد في العظام يؤدي إلى عدم استقرار العمود الفقري وخطر انهيار الفقرات.
تأثير التقدم في العمر على الإصابة
التقدم في العمر يعتبر من عوامل الخطر، حيث يضعف الجهاز المناعي تدريجيا، وتحدث تغيرات في الدورة الدموية الدقيقة المحيطة بالعمود الفقري. كما أن كبار السن غالبا ما يعانون من أمراض مزمنة أخرى تزيد من فرص انتقال العدوى عبر مجرى الدم.
أهمية العلاج الطبيعي بعد الشفاء
العلاج الطبيعي يلعب دورا محوريا في مرحلة التعافي. بعد فترات طويلة من الألم وقلة الحركة، تضعف عضلات الظهر. يساعد العلاج الطبيعي الموجه في استعادة قوة العضلات، تحسين مرونة العمود الفقري، وتقليل فرص الإصابة بآلام الظهر المزمنة في المستقبل.
الفرق بين الانزلاق الغضروفي والالتهاب
الانزلاق الغضروفي هو مشكلة ميكانيكية تحدث نتيجة تمزق أو بروز في القرص الغضروفي يضغط على العصب، وغالبا لا يصاحبه حمى أو ارتفاع في مؤشرات الالتهاب في الدم. أما التهاب العمود الفقري فهو عدوى ميكروبية تسبب تدميرا للأنسجة وتصاحبها أعراض مرضية عامة مثل الحمى وتغيرات واضحة في تحاليل الدم.
احتمالية عودة الالتهاب بعد العلاج
احتمالية عودة العدوى بعد إتمام العلاج بشكل صحيح تعتبر نادرة. ومع ذلك، قد تحدث الانتكاسات إذا لم يتم إكمال دورة المضادات الحيوية بالكامل، أو إذا كان المريض يعاني من ضعف شديد ومستمر في جهاز المناعة. المتابعة الطبية الدورية تضمن التأكد من القضاء التام على العدوى.
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك