الدليل الشامل لعلاج إصابات الأعصاب الطرفية والجراحة المجهرية
الخلاصة الطبية
إصابات الأعصاب الطرفية هي تلف في الأعصاب التي تنقل الإشارات بين الدماغ والجسم، مما يسبب ألماً أو خدراً أو ضعفاً حركياً. يعتمد العلاج على الجراحة المجهرية الدقيقة لإصلاح العصب المقطوع وتوفير بيئة لنموه مجدداً بمعدل مليمتر واحد يومياً، يليها برنامج تأهيل حركي وحسي شامل.
الخلاصة الطبية السريعة: إصابات الأعصاب الطرفية هي تلف في الأعصاب التي تنقل الإشارات بين الدماغ والجسم، مما يسبب ألماً أو خدراً أو ضعفاً حركياً. يعتمد العلاج على الجراحة المجهرية الدقيقة لإصلاح العصب المقطوع وتوفير بيئة لنموه مجدداً بمعدل مليمتر واحد يومياً، يليها برنامج تأهيل حركي وحسي شامل.
مقدمة عن إصابات الأعصاب الطرفية
تعتبر إصابات الأعصاب الطرفية من الحالات الطبية المعقدة التي تثير القلق لدى الكثير من المرضى، نظراً لأهمية هذه الأعصاب في التحكم بحركة العضلات ونقل الإحساس من جميع أنحاء الجسم إلى الدماغ. إن الإدارة الجراحية الناجحة لهذه الإصابات لا تعتمد فقط على مهارة الجراح، بل تتطلب فهماً عميقاً للتشريح الدقيق للعصب والعمليات البيولوجية المعقدة التي تتحكم في تحلل الخلايا العصبية وتجددها.
في عالم جراحة العظام والمفاصل والجراحة المجهرية، يتمثل الهدف الأساسي في سد الفجوة بين علم الأعصاب الأساسي والتقنيات الجراحية الدقيقة. العصب الطرفي ليس مجرد سلك كهربائي ثابت يحتوي على خيوط متوازية، بل هو شبكة ديناميكية معقدة تتغير باستمرار على طول امتدادها. إن إدراك هذه التغيرات التشريحية، إلى جانب فهم التسلسل البيولوجي المتوقع لما يحدث بعد الإصابة، يشكل الأساس لاتخاذ القرارات الحاسمة بشأن توقيت الجراحة، واختيار تقنية خياطة العصب، وكيفية التعامل مع الفجوات العصبية الكبيرة. هذا الدليل مصمم خصيصاً ليضع بين يديك كل ما تحتاج لمعرفته حول حالتك، بأسلوب علمي ومبسط.
التشريح الدقيق للأعصاب الطرفية
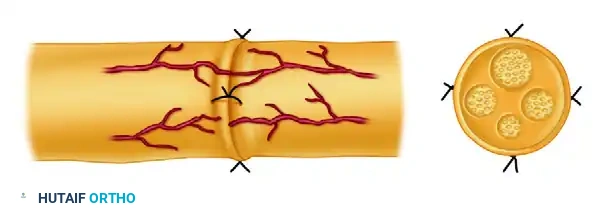
لفهم كيف يتم علاج الأعصاب، يجب أولاً أن نفهم كيف تبدو من الداخل. الترتيب الداخلي للأعصاب الطرفية الرئيسية، مثل العصب الكعبري، والعصب الناصف، والعصب الزندي، هو عبارة عن بنية هندسية مذهلة. وقد تم وصف هذا الهيكل الداخلي بدقة منذ عقود، حيث تبين أن العصب يتكون من شبكة شديدة التعقيد من الحزم العصبية التي تتفرع وتنقسم وتتداخل، مغيرّة مواقعها النسبية باستمرار على طول مسار العصب.
بنية العصب من الداخل
يمكن تشبيه العصب الطرفي بكابل اتصالات ضخم يحتوي بداخله على آلاف الأسلاك الدقيقة. هذه الأسلاك (الألياف العصبية) تتجمع معاً في حزم، وكل حزمة مغلفة بغشاء واقٍ. الألياف العصبية نفسها قد تكون مغلفة بطبقة دهنية عازلة تسمى "المايلين" تساعد في تسريع نقل الإشارات العصبية، أو قد تكون غير مغلفة. هذا الترتيب الدقيق هو ما يسمح للعصب بنقل إشارات الحركة إلى العضلات، واستقبال إشارات الألم واللمس والحرارة من الجلد.
الفرق بين الأعصاب القريبة والبعيدة
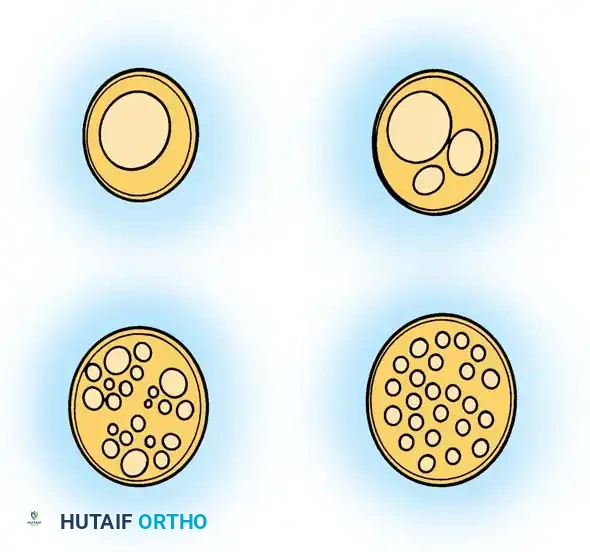
من أهم المبادئ الجراحية التي يجب أن يدركها المريض والجراح على حد سواء هو أن تعقيد تداخل الحزم العصبية يختلف باختلاف موقع العصب في الجسم.
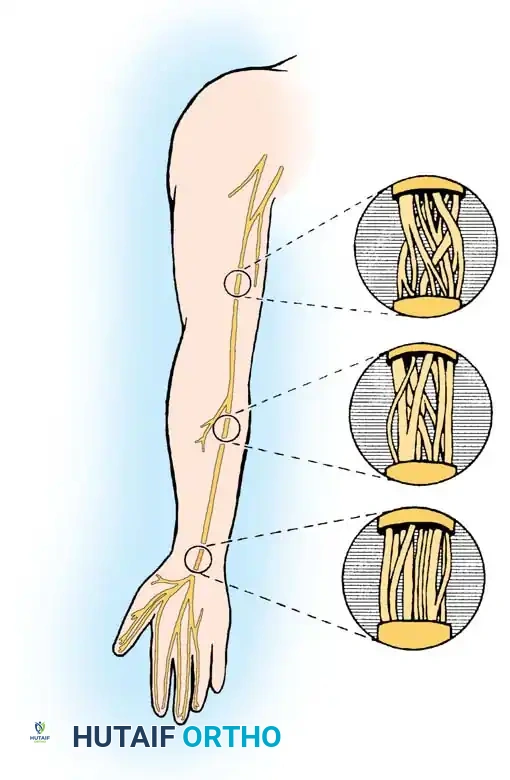
في الأجزاء القريبة من العصب الطرفي (على سبيل المثال، العصب الناصف في أعلى الذراع بالقرب من الكتف)، يكون ترتيب الحزم العصبية متشابكاً ومعقداً للغاية. تنقسم الحزم وتندمج بشكل متكرر، مما يجعل من المستحيل تقريباً فصل مجموعات وظيفية محددة (مثل فصل حزم الحركة عن حزم الإحساس) لمسافة طويلة دون التسبب في تلف محتمل للألياف العصبية.
على العكس من ذلك، في الأجزاء البعيدة من العصب (مثل العصب الناصف عند مستوى الساعد السفلي ونفق الرسغ)، يصبح الترتيب الداخلي أقل تعقيداً بشكل ملحوظ. تنتظم الحزم العصبية في مجموعات متوازية ومتميزة تتوافق مع توزيعات حركية وحسية محددة (مثل الفرع الحركي للإبهام أو الأعصاب الحسية للأصابع).

هذا الاختلاف التشريحي له أهمية بالغة في الجراحة المجهرية. نظراً لأن الحزم العصبية في الأطراف البعيدة (قرب اليد أو القدم) تسير بشكل متوازٍ مع الحد الأدنى من التقاطعات، يمكن للجراح تسليكها بأمان لمسافات طويلة. هذه الخاصية التشريحية هي الأساس الذي يسمح بإجراء خياطة دقيقة لكل مجموعة عصبية على حدة عند إصلاح قطوع الأعصاب في الأطراف.
ماذا يحدث عند إصابة العصب
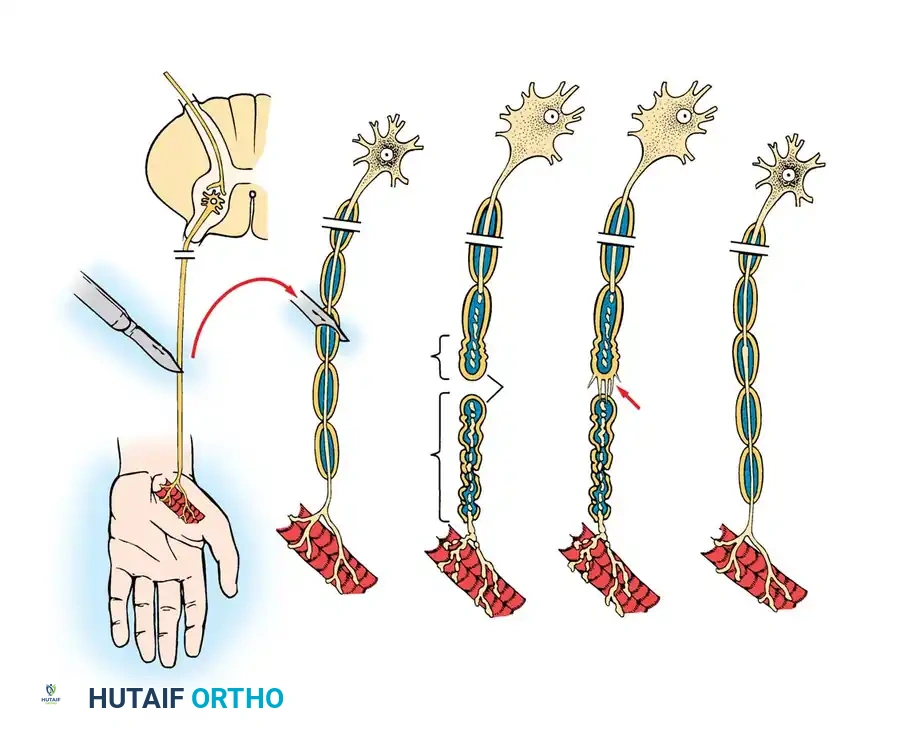
عندما يتعرض العصب الطرفي للقطع أو السحق الشديد، تحدث سلسلة من التغيرات المبرمجة بدقة عالية في كلا الجزأين: الجزء المقطوع البعيد عن الجسم، والجزء المتصل بالجسم. أي جزء من الخلية العصبية ينفصل جسدياً عن جسم الخلية الأم (الموجود في الحبل الشوكي للأعصاب الحركية، أو في العقد العصبية للأعصاب الحسية) يكون مصيره التحلل والتنظيف من قبل الجسم.
مرحلة التنكس أو التحلل
تُعرف عملية التحلل التي تحدث في الجزء المقطوع من العصب (الجزء البعيد عن النخاع الشوكي) باسم "التنكس الوالري". يختلف الجدول الزمني لهذه العملية بناءً على حجم العصب ودرجة تغليفه بالمايلين، وتمر بالمراحل التالية:
- المرحلة الحادة (من اليوم الأول إلى الثالث): خلال أول 72 ساعة بعد الإصابة، تظهر تغيرات شكلية واضحة داخل الألياف العصبية. من الأهمية بمكان للجراح أن يعرف أن الجزء المقطوع من العصب يظل قابلاً للاستثارة الكهربائية خلال هذه الفترة، مما يساعد في تحديده أثناء الجراحة المبكرة.
- مرحلة التفتت (اليوم الثاني إلى الثالث): بعد 48 إلى 72 ساعة، يتفتت الجزء المقطوع من العصب. ومع فقدان السوائل، تبدأ هذه الشظايا في الانكماش وتأخذ شكلاً بيضاوياً أو كروياً. بالتزامن مع ذلك، يتفتت الغلاف الدهني (المايلين) ويتحول إلى قطرات دهنية.
- مرحلة التنظيف (من اليوم السابع إلى الثلاثين): بحلول اليوم السابع، تتدفق خلايا الدم البيضاء (الخلايا البلعمية) إلى منطقة الإصابة بأعداد هائلة. تقوم هذه الخلايا بتنظيف بقايا العصب والمايلين التالف، وتكتمل هذه العملية الحيوية بين 15 إلى 30 يوماً بعد الإصابة.
- تكاثر خلايا شوان: في نفس الوقت، تبدأ خلايا متخصصة تسمى "خلايا شوان" بالانقسام والتكاثر بحلول اليوم السابع. تصطف هذه الخلايا طولياً لملء الأنابيب العصبية الفارغة التي كان يشغلها العصب سابقاً، لتشكل مسارات توجيهية جاهزة لاستقبال العصب الجديد النامي.
استجابة الخلية العصبية للإصابة
لا يقتصر التأثير على مكان القطع، بل يمتد إلى جسم الخلية العصبية الأم الموجود في النخاع الشوكي. تخضع الخلية لتغيرات أيضية وشكلية عميقة، تعتمد شدتها على مدى قرب الإصابة من النخاع الشوكي.
بحلول اليوم السابع، يتغير شكل الخلية من الداخل، حيث يتوقف مصنع الخلية عن إنتاج النواقل العصبية المعتادة، ويتحول بدلاً من ذلك إلى إنتاج البروتينات الهيكلية اللازمة لإصلاح العصب المقطوع. إذا نجحت الخلية في النجاة، تبدأ علامات التعافي بالظهور بعد 4 إلى 6 أسابيع، حيث تعود الخلية إلى شكلها الطبيعي وتستعد لدعم نمو العصب الجديد.
آلية تجدد الأعصاب الطرفية
بعد أن يقوم الجسم بتنظيف منطقة الإصابة، يصبح الجزء البعيد من العصب عبارة عن أنابيب فارغة مليئة بخلايا شوان المتكاثرة، وهي الآن مستعدة ومجهزة لاستقبال "البراعم العصبية" الجديدة التي ستنمو من الجزء السليم للعصب.
نمو البراعم العصبية
قد يبدأ نمو البراعم العصبية من الجزء السليم للعصب خلال أول 24 ساعة بعد الإصابة. في البداية، تكون جميع هذه البراعم خالية من الغلاف الدهني. يمكن لطرف عصب واحد سليم أن يولد ما يصل إلى 100 برعم فردي، تتقدم هذه البراعم للأمام عبر هياكل متخصصة تسمى "مخاريط النمو".
- في حالات الإصابات البسيطة (مثل الكدمات أو السحق الخفيف حيث تبقى الأنابيب العصبية الداخلية سليمة): تمر البراعم بسهولة عبر مساراتها التشريحية السابقة. بعد التجدد، تعود هذه الخلايا لتتصل بدقة بأهدافها السابقة (عضلات أو جلد)، مما يؤدي إلى تعافي وظيفي وحركي ممتاز.
- في حالات الإصابات الشديدة (القطع الكامل للعصب وتمزق الأنابيب الداخلية): قد تهاجر البراعم النامية بشكل عشوائي. إذا لم تجد مسارها الصحيح، فقد تتسرب إلى الأنسجة الرخوة المحيطة، مما يؤدي إلى تكوين كتلة عصبية مؤلمة جداً تُعرف باسم "الورم العصبي" (Neuroma).
من المخاطر الجراحية التي يجب الانتباه لها هي أن البراعم العصبية المهاجرة التي تُمنع من دخول أنابيبها الأصلية بسبب النسيج الندبي الكثيف، قد تدخل عن طريق الخطأ في أنابيب فارغة تابعة لوظائف أخرى. على سبيل المثال، قد ينمو عصب مخصص لتحريك إصبع معين في مسار عصب مخصص للإحساس، مما يؤدي إلى حركات غير إرادية أو تشوش في الإحساس، وهو ما يتطلب تدخلاً جراحياً دقيقاً لمنعه.
دور التوجيه الكيميائي في نمو العصب
لا تنمو الأعصاب بشكل أعمى؛ بل تتأثر بشدة بمواد كيميائية تفرزها الأنسجة العصبية وخلايا شوان في الجزء المقطوع. هذه المواد تعمل كعوامل جذب وتوجيه (Neurotropism) وعوامل تغذية وبقاء (Neurotrophism).
أثبتت الأبحاث الطبية أن الأعصاب النامية تفضل النمو نحو الأنسجة العصبية بدلاً من العضلات أو الأوتار. علاوة على ذلك، هناك درجة من التخصص؛ فالأعصاب الحركية تبحث بشكل تفضيلي عن المسارات الحركية. ومع ذلك، فإن هذا التأثير الكيميائي الجاذب يعتمد بشكل صارم على المسافة؛ فهناك مسافة حرجة (حوالي 2 ملم) يتلاشى بعدها هذا التوجيه الكيميائي، مما يجعل العصب تائهاً إذا كانت الفجوة بين طرفي العصب المقطوع كبيرة جداً.
أسباب إصابات الأعصاب الطرفية
تتنوع الأسباب التي قد تؤدي إلى تلف أو قطع في الأعصاب الطرفية، وفهم السبب يساعد الطبيب في تحديد خطة العلاج الأنسب.
الإصابات الحادة
تشمل هذه الفئة الجروح القطعية الناتجة عن الزجاج المكسور، أو السكاكين، أو الأدوات الحادة الأخرى. في هذه الحالات، يكون القطع نظيفاً ومحدداً، مما يجعل التدخل الجراحي المبكر خياراً مثالياً. كما تشمل الإصابات الحادة تلك الناتجة عن الحوادث المرورية أو الإصابات الرياضية العنيفة التي قد تؤدي إلى تمزق العصب أو شده بقوة تفوق قدرته على التحمل.
الإصابات الهرسية أو السحق
تحدث هذه الإصابات عندما يتعرض الطرف لضغط شديد، كما في حوادث الآلات الصناعية أو سقوط أجسام ثقيلة على الأطراف. في هذه الحالة، قد لا ينقطع العصب بالكامل، لكن بنيته الداخلية تتعرض لتهتك شديد يمنع نقل الإشارات العصبية ويستدعي تقييماً دقيقاً لمعرفة مدى التلف.
أعراض تلف الأعصاب الطرفية
تختلف الأعراض بناءً على نوع العصب المصاب (حركي، حسي، أو مختلط) وموقع الإصابة وشدتها.
الأعراض الحسية
إذا كان العصب المصاب مسؤولاً عن الإحساس، فقد يشعر المريض بما يلي:
* خدر وتنميل كامل أو جزئي في المنطقة التي يغذيها العصب (مثل الأصابع أو جزء من الساق).
* ألم حارق أو يشبه الصدمة الكهربائية، يمتد على طول مسار العصب.
* فرط الحساسية للمس، حيث يصبح اللمس الخفيف مؤلماً جداً.
* فقدان القدرة على تمييز الحرارة والبرودة، مما يزيد من خطر الحروق أو الجروح غير المتعمدة.
الأعراض الحركية
إذا كان العصب المصاب مسؤولاً عن حركة العضلات، فستظهر الأعراض التالية:
* ضعف ملحوظ في العضلات التي يتحكم بها العصب.
* شلل كامل في العضلة في حالات القطع التام.
* ضمور العضلات (نقصان حجمها) مع مرور الوقت إذا لم يتم علاج العصب، نتيجة لعدم وصول الإشارات العصبية المحفزة لها.
* تشنجات أو ارتعاشات عضلية غير إرادية.
تشخيص إصابات الأعصاب
التشخيص الدقيق والمبكر هو مفتاح العلاج الناجح. يعتمد الطبيب المختص على مجموعة من الأدوات والتقنيات لتحديد موقع وشدة الإصابة.
الفحص السريري
يبدأ الطبيب بفحص شامل لتقييم القوة العضلية والإحساس في الطرف المصاب. من العلامات السريرية الهامة التي يبحث عنها الطبيب هي "علامة تينيل" (Tinel's sign)، وهي شعور المريض بوخز يشبه الكهرباء يمتد في مسار العصب عند قيام الطبيب بالنقر الخفيف على مكان الإصابة. تقدم هذه العلامة دليلاً هاماً على مكان توقف العصب أو مدى تقدم نموه أثناء فترة التعافي.
التخطيط الكهربائي للأعصاب والعضلات
يُعد تخطيط كهربية العضل (EMG) ودراسة توصيل العصب من أهم الفحوصات التشخيصية. تساعد هذه الفحوصات في تحديد ما إذا كان العصب يوصل الإشارات الكهربائية بشكل صحيح، وتحديد الموقع الدقيق للانسداد أو القطع. كما تلعب دوراً حاسماً في متابعة تعافي العصب بعد الجراحة، حيث يمكنها اكتشاف الإشارات الكهربائية الجديدة في العضلات قبل أسابيع من ظهور الحركة الفعلية.
الخيارات الجراحية لعلاج الأعصاب الطرفية
إن ترجمة المبادئ البيولوجية المعقدة إلى ممارسة جراحية هي ما يحدد بروتوكولات استكشاف الأعصاب الطرفية وتحضيرها وخياطتها. الإصابات الواسعة التي تتضمن تمزقاً كاملاً للعصب، وانفصالاً واسعاً بين نهايتيه، ووجود نسيج ندبي كثيف، لن تشهد أي عودة وظيفية ما لم يتم إعادة بنائها جراحياً بمنتهى الدقة.
التوقيت المثالي للجراحة
يعتمد توقيت التدخل الجراحي على طبيعة الإصابة:
| نوع الإصلاح الجراحي | التوقيت | دواعي الاستعمال |
|---|---|---|
| الإصلاح الأولي | فوري إلى 72 ساعة | الجروح القطعية النظيفة والحادة (مثل جروح الزجاج). يمنع تراجع نهايات العصب ويستغل النافذة البيولوجية المثلى قبل تكون الندبات. |
| الإصلاح الأولي المتأخر | من أسبوع إلى 3 أسابيع | القطع غير المنتظم، أو الانقلاع، أو إصابات السحق الشديدة. التأخير يسمح بتحديد منطقة التلف بدقة لضمان استئصال الأنسجة الميتة فقط. |
| إعادة البناء الثانوية | بعد عدة أشهر | الحالات المتأخرة أو فشل الجراحات الأولية. تتطلب غالباً استخدام تطعيم عصبي أو نقل للأعصاب. |
خطوات الجراحة المجهرية
تتطلب جراحة الأعصاب الطرفية بيئة عمل دقيقة جداً. يستخدم الجراح عاصبة هوائية (Tourniquet) لمنع تدفق الدم مؤقتاً وتوفير مجال رؤية خالٍ من النزيف، وهو أمر بالغ الأهمية لرؤية البنية المجهرية للعصب. كما أن استخدام نظارات التكبير الجراحية (Loupes) والميكروسكوب الجراحي يعتبر أمراً إلزامياً لضمان دقة الخياطة.
- الاستكشاف والتحديد: يقوم الجراح بعمل شق جراحي يسمح برؤية واسعة. يتم تحديد العصب السليم في الأنسجة غير المصابة أعلى وأسفل منطقة الإصابة، ثم يتم تتبعه بحذر نحو منطقة القطع.
- تحضير نهايات العصب: هذه هي الخطوة الأكثر أهمية. يقوم الجراح بقص الأجزاء التالفة من نهايات العصب المقطوع حتى يصل إلى أنسجة عصبية صحية وسليمة تماماً. الفشل في إزالة الأنسجة المتندبة يضمن فشل الجراحة، لأن البراعم العصبية لن تتمكن من اختراق الندبة.
- محاذاة الحزم العصبية: يجب مطابقة نهايتي العصب بدقة شديدة لمنع نمو أعصاب حركية في مسارات حسية والعكس. يستخدم الجراح الأوعية الدموية الدقيقة الموجودة على سطح العصب كعلامات إرشادية لضمان عدم التواء العصب.
تقنيات خياطة الأعصاب
يجب أن تكون خياطة العصب خالية تماماً من الشد. الشد يؤدي إلى نقص التروية الدموية، ويحفز تكوين الندبات التي تمنع نمو العصب.
* خياطة الغلاف الخارجي (Epineurial Repair): المعيار الأساسي لمعظم تمزقات الأعصاب. يتم استخدام خيوط جراحية مجهرية (أرق من شعرة الإنسان) لخياطة الغلاف الخارجي للعصب، مما يضمن تقارب الحزم الداخلية.
* خياطة الحزم العصبية (Group Fascicular Repair): تُستخدم في الأعصاب الطرفية (مثل المعصم) حيث يمكن تمييز مجموعات حركية وحسية بوضوح. يتم خياطة الأغلفة الداخلية لكل مجموعة حزمية بدقة متناهية.
التعامل مع الفجوات العصبية
إذا كان هناك فجوة كبيرة بين نهايتي العصب ولا يمكن تقريبهما دون إحداث شد، يلجأ الجراح إلى تقنيات سد الفجوة:
* التطعيم العصبي الذاتي (Autologous Nerve Grafting): هو المعيار الذهبي. يتم أخذ عصب حسي غير أساسي (مثل العصب الربلي من الساق) واستخدامه كجسر لربط نهايتي العصب المصاب.
* الأنابيب العصبية (Nerve Conduits): أنابيب صناعية أو بيولوجية تُستخدم للفجوات الصغيرة (أقل من 3 سم) في الأعصاب الحسية، وتعتمد على توجيه نمو العصب عبر الأنبوب.
* الطعوم العصبية المعالجة (Allografts): أعصاب بشرية معالجة مخبرياً توفر هيكلاً طبيعياً لنمو العصب دون الحاجة لأخذ عصب من جسم المريض نفسه.
التعافي وإعادة التأهيل بعد جراحة الأعصاب
مرحلة ما بعد الجراحة لا تقل أهمية عن الجراحة المجهرية نفسها. يجب حماية العصب المخيط بدقة بينما تبدأ العمليات البيولوجية للتحلل والنمو.
مرحلة التثبيت والحماية
- يتم تثبيت الطرف المصاب في جبيرة مبطنة جيداً لمدة 3 إلى 4 أسابيع.
- يتم وضع المفاصل في وضعية تقلل الشد على منطقة الخياطة (على سبيل المثال، ثني المعصم والمرفق قليلاً في حالة إصابة العصب الناصف).
- يجب تجنب وضعيات الثني الشديدة جداً لأنها قد تسبب تيبس المفاصل ونقصاً في التروية الدموية للعصب.
العلاج الطبيعي وإعادة التأهيل الحسي
- بعد 3 إلى 4 أسابيع، يتم تعديل الجبيرة تدريجياً للسماح بحركة المفاصل بشكل محمي.
- إعادة التأهيل الحسي: مع وصول الأعصاب النامية إلى نهاياتها في الجلد، غالباً ما يعاني المرضى من إحساس متغير أو فرط حساسية. برنامج إعادة التأهيل الحسي المنظم، الذي يشرف عليه أخصائي علاج طبيعي متخصص، يعتبر حيوياً لمساعدة الدماغ على إعادة رسم خريطة الإحساس وتفسير الإشارات الجديدة بشكل صحيح.
- المراقبة الحركية: ينمو العصب بمعدل مليمتر واحد في اليوم (حوالي 2.5 سم في الشهر). يتم مراقبة التقدم السريري من خلال تقدم "علامة تينيل" والتخطيط الكهربائي الدوري، والذي يظهر علامات التعافي قبل أسابيع من القدرة الفعلية على تحريك العضلة. يتطلب هذا التعافي صبراً كبيراً من المريض، حيث قد يستغرق أشهراً طويلة للوصول إلى النتيجة النهائية.
الأسئلة الشائعة
هل يمكن ان يشفى العصب المقطوع تماما
نعم، يمكن للعصب المقطوع أن يشفى ويعود للعمل إذا تم التدخل الجراحي المجهري في الوقت المناسب وبطريقة صحيحة. ومع ذلك، تعتمد درجة الشفاء التام على عمر المريض، ونوع العصب المصاب، وموقع الإصابة، والمسافة التي يجب أن ينموها العصب للوصول إلى العضلة أو الجلد.
كم يستغرق العصب للنمو بعد الجراحة
تنمو الألياف العصبية بمعدل بطيء وثابت يبلغ حوالي مليمتر واحد يومياً، أي ما يعادل بوصة واحدة (2.5 سم) شهرياً. بناءً على المسافة بين مكان الإصابة والعضلة أو المنطقة الحسية المستهدفة، قد يستغرق التعافي من عدة أشهر إلى أكثر من عام.
ما هي علامات بدء تعافي العصب
أولى علامات التعافي هي الشعور بوخز خفيف يمتد على طول مسار العصب (علامة تينيل) والذي يتقدم تدريجياً مع مرور الوقت. قد تلاحظ أيضاً تحسناً تدريجياً في الإحساس بالمنطقة المصابة، يليه عودة النبضات الكهربائية للعضلات والتي يمكن رصدها بتخطيط الأعصاب قبل عودة الحركة الفعلية.
هل جراحة الأعصاب الطرفية خطيرة
تعتبر جراحة الأعصاب الطرفية آمنة بشكل عام، خاصة عندما يتم إجراؤها بواسطة جراح متخصص في الجراحة المجهرية. المخاطر نادرة وتتعلق غالباً بالتخدير أو احتمالية حدوث التهاب في الجرح، ولكن الفوائد المرجوة
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك