الدليل الشامل لتمزق وعلاج الرباط الصليبي الخلفي
الخلاصة الطبية
الرباط الصليبي الخلفي هو أقوى أربطة الركبة، ويعمل كداعم رئيسي لمنع انزلاق عظمة الساق للخلف. يحدث التمزق غالباً بسبب ضربة مباشرة للركبة المثنية. يشمل العلاج الخيارات التحفظية للإصابات الطفيفة، والتدخل الجراحي المتقدم للحالات الشديدة لضمان استعادة ثبات الركبة ومنع الخشونة المبكرة.
الخلاصة الطبية السريعة: الرباط الصليبي الخلفي هو أقوى أربطة الركبة، ويعمل كداعم رئيسي لمنع انزلاق عظمة الساق للخلف. يحدث التمزق غالباً بسبب ضربة مباشرة للركبة المثنية. يشمل العلاج الخيارات التحفظية للإصابات الطفيفة، والتدخل الجراحي المتقدم للحالات الشديدة لضمان استعادة ثبات الركبة ومنع الخشونة المبكرة.
مقدمة عن الرباط الصليبي الخلفي
يُعد الرباط الصليبي الخلفي (Posterior Cruciate Ligament - PCL) أحد أهم الهياكل الحيوية داخل مفصل الركبة. يعمل هذا الرباط كحارس أساسي ومثبت رئيسي يمنع عظمة الساق (الظنبوب) من الانزلاق إلى الخلف تحت عظمة الفخذ. تاريخياً، كان التعامل مع إصابات هذا الرباط موضوعاً لنقاشات طبية مكثفة، ويرجع ذلك إلى التعقيد التقني لجراحاته وعدم الفهم الكامل لتأثيراته طويلة المدى.
ومع ذلك، أثبتت الدراسات الميكانيكية الحيوية الحديثة والمتابعات السريرية طويلة الأمد أن إهمال علاج القصور المزمن في هذا الرباط يؤدي إلى عواقب حركية وخيمة، أبرزها التسارع الملحوظ في ظهور خشونة الركبة (الفصال العظمي) في الحجرة الداخلية للمفصل والمفصل الرضفي الفخذي (بين صابونة الركبة والفخذ).
تم إعداد هذا الدليل الطبي الشامل ليكون المرجع الأول للمرضى، حيث يقدم شرحاً مفصلاً ومبسطاً للتشريح، وآلية العمل الميكانيكية، وطرق التقييم السريري، وصولاً إلى أحدث الخيارات العلاجية والجراحية المتاحة.
تشريح الرباط الصليبي الخلفي وأهميته
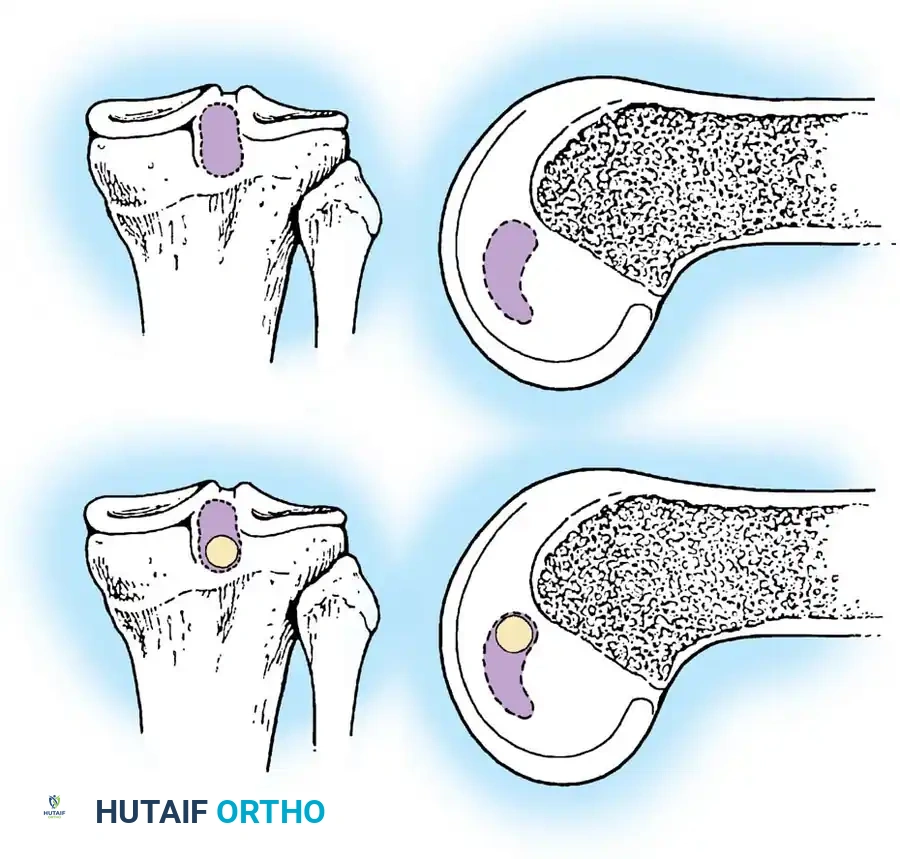
يتميز الرباط الصليبي الخلفي بأنه الأكبر والأقوى بين جميع أربطة الركبة البشرية. يتكون هذا الرباط من حزمتين وظيفيتين متميزتين سُميتا بناءً على مواقع اتصالهما بعظمتي الساق والفخذ:
- الحزمة الأمامية الجانبية: تشكل الجزء الأكبر والأكثر سماكة من الرباط. تكون هذه الحزمة مشدودة عندما تكون الركبة في وضع الثني، ومرتخية في وضع الاستقامة.
- الحزمة الخلفية الداخلية: وهي عبارة عن شريط أصغر حجماً يمتد بشكل مائل. تعمل هذه الحزمة عكس سابقتها، حيث تكون مشدودة في وضع الاستقامة ومرتخية عند ثني الركبة.

يرتبط الرباط الصليبي الخلفي من الأعلى بالجانب الخلفي للسطح الجانبي للقمة الفخذية الداخلية. أما اتصاله السفلي فيقع في منخفض مركزي خلف وأسفل الجزء المفصلي لعظمة الساق الخلفية.
من الحقائق الطبية المثيرة أن مساحة المقطع العرضي لهذا الرباط تزداد كلما اتجهنا من الساق إلى الفخذ. فهو أكبر بحوالي 50% من الرباط الصليبي الأمامي (ACL) عند نقطة اتصاله بالفخذ، وأكبر بنسبة 20% عند نقطة اتصاله بالساق. هذا الحجم الضخم يفسر قوته الهائلة ودوره المحوري في ثبات الركبة.
بالإضافة إلى ذلك، هناك أربطة مساعدة هامة تُعرف بالأربطة الهلالية الفخذية، والتي تنشأ من القرن الخلفي للغضروف الهلالي الخارجي وتتصل بعظمة الفخذ، وتساهم بحوالي 22% من إجمالي قوة الرباط الصليبي الخلفي في توفير الاستقرار.
كيف يعمل الرباط الصليبي الخلفي
من الناحية الميكانيكية الحيوية، يميل الرباط الصليبي الخلفي ليكون عمودياً أكثر منه مائلاً، مما يجعله المحور المركزي الذي تدور حوله الركبة. إنه يوجه ما يُعرف بآلية "القفل اللولبي" للركبة، والتي تسهل الدوران الداخلي لعظمة الفخذ على عظمة الساق عند الوصول إلى أقصى درجات استقامة الركبة.
تُظهر التقييمات الطبية أن الحزمة الأمامية الجانبية تمتلك صلابة خطية أكبر بكثير وقدرة أعلى على تحمل الأحمال القصوى مقارنة بالمكونات الأخرى. يوفر هذا الرباط الجبار 89% من المقاومة ضد الانزلاق الخلفي لعظمة الساق. وعند حدوث تمزق فيه، يزداد الانزلاق الخلفي بشكل كبير ومقلق، خاصة عند ثني الركبة.
مضاعفات إهمال علاج الرباط الصليبي الخلفي
إن التاريخ الطبيعي لتمزق الرباط الصليبي الخلفي المعزول يتسم بتدهور تدريجي يمكن التنبؤ به في مفصل الركبة. وقد قسم أطباء العظام هذا التدهور إلى ثلاث مراحل رئيسية:
- مرحلة التكيف الوظيفي: تحدث خلال 3 إلى 18 شهراً من الإصابة. يغير المريض خلالها طريقة مشيه ونشاطه للتكيف مع ارتخاء الركبة.
- مرحلة التحمل الوظيفي: تستمر من 15 إلى 20 عاماً. تعمل الركبة بشكل مقبول ظاهرياً، لكن التغيرات الميكانيكية الدقيقة تستمر في تدمير المفصل بصمت.
- مرحلة التدهور والخشونة: تظهر بعد 25 عاماً من الإصابة، حيث تتجلى خشونة الركبة المسببة للعجز والألم المزمن.
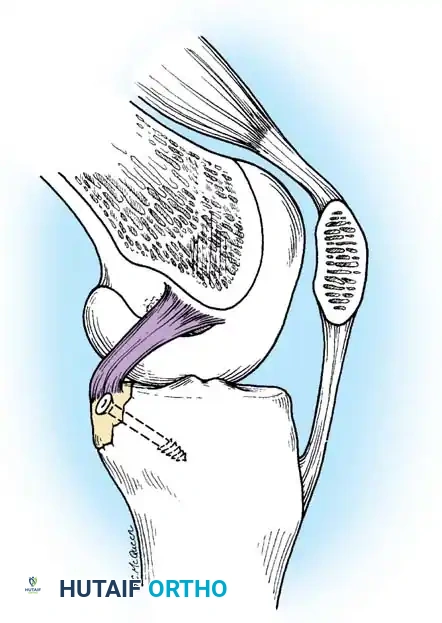
أظهرت دراسات التصوير بالرنين المغناطيسي الحركي أن تمزق الرباط يؤدي إلى خلع جزئي خلفي مستمر لعظمة الساق. هذا الخلل يضع ضغطاً هائلاً على صابونة الركبة (الرضفة) والوتر الرضفي، خاصة أثناء الأنشطة التي تتطلب ثني الركبة بعمق مثل صعود السلالم، مما يضاعف الضغط على الغضاريف ويؤدي لتآكلها السريع.
أسباب إصابة الرباط الصليبي الخلفي
نظراً لقوة هذا الرباط، فإن تمزقه يتطلب عادةً قوة هائلة. تحدث الإصابات المعزولة عادةً من خلال إحدى الآليتين التاليتين:
- إصابة لوحة القيادة: وهي الأكثر شيوعاً في حوادث السيارات، حيث تصطدم الركبة المثنية بقوة بلوحة القيادة (الطبلون)، مما يدفع عظمة الساق بقوة إلى الخلف.
- السقوط المباشر: السقوط بقوة على ركبة مثنية بينما تكون القدم موجهة للأسفل، مما يولد ضغطاً مفاجئاً يمزق الرباط.
- الإصابات الرياضية: التدخلات العنيفة في رياضات مثل كرة القدم أو الرجبي، خاصة عند تلقي ضربة قوية في مقدمة الساق.
أعراض قطع الرباط الصليبي الخلفي
تختلف الأعراض بناءً على شدة الإصابة وما إذا كانت مصحوبة بتمزقات في أربطة أخرى. تشمل الأعراض الأكثر شيوعاً:
- ألم وتورم: ألم يميل لأن يكون في الجزء الخلفي من الركبة، مصحوباً بتورم يظهر عادة خلال الساعات الأولى بعد الإصابة.
- الشعور بعدم الاستقرار: إحساس بأن الركبة "تخون" المريض أو على وشك الانهيار، خاصة عند نزول الدرج أو المشي على منحدرات.
- صعوبة في الحركة: تحدد في نطاق حركة الركبة وصعوبة في تحمل الوزن على الساق المصابة.
- تغير في شكل الركبة: في الحالات الشديدة، قد يلاحظ الطبيب أو المريض تراجعاً أو هبوطاً في مقدمة الساق عند ثني الركبة.
طرق تشخيص تمزق الرباط الصليبي الخلفي
يتطلب التشخيص الدقيق خبرة طبية عالية وفحصاً بدنياً دقيقاً، حيث يمكن أن تختلط أعراضه مع إصابات أخرى.
الفحص السريري للركبة
يقوم جراح العظام بإجراء عدة اختبارات متخصصة لتقييم استقرار الركبة:
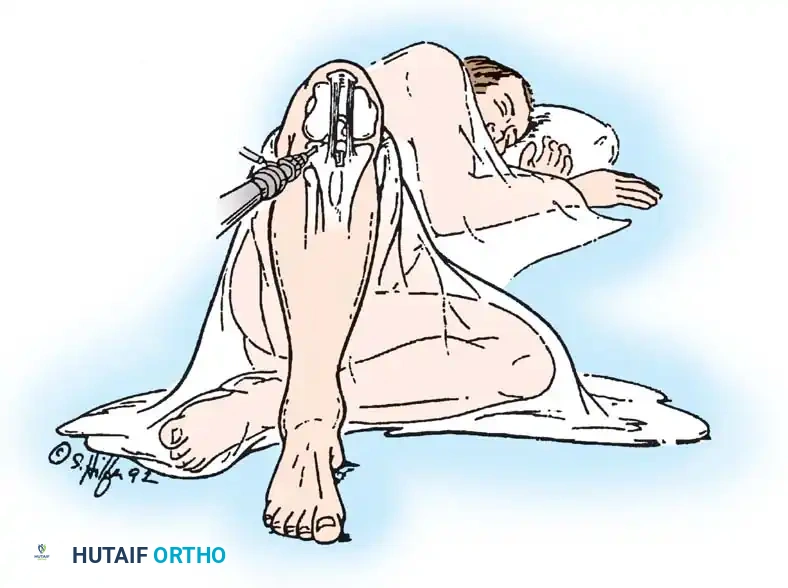
- علامة الترهل الخلفي: يتم ثني الوركين والركبتين بزاوية 90 درجة. في حالة التمزق، تترهل الساق المصابة للخلف بفعل الجاذبية.
- اختبار العضلة الرباعية النشط: يُطلب من المريض شد العضلة الأمامية للفخذ والركبة مثنية. إذا كان الرباط ممزقاً، ستتحرك الساق المترهلة للخلف إلى الأمام لتستعيد وضعها الطبيعي.
- اختبار الدرج الخلفي: يتم دفع الساق للخلف والركبة مثنية بزاوية 90 درجة لتقييم مدى الارتخاء.
من الأخطاء الشائعة في التشخيص هو ما يُعرف بـ "الدرج الأمامي الإيجابي الكاذب"، حيث يبدأ الفحص والساق متراجعة للخلف أساساً بسبب التمزق، وعند سحبها للأمام يظن الفاحص غير المتمرس أن المشكلة في الرباط الأمامي، لذا يجب دائماً مقارنة الركبتين وتحسس خط المفصل بدقة.
التصوير الطبي الدقيق
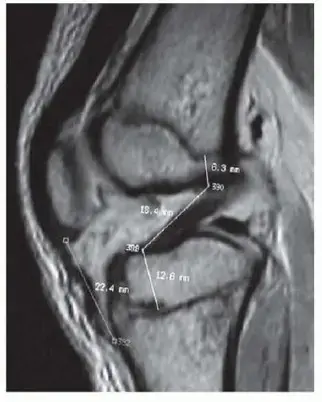
- الأشعة السينية الإجهادية: يتم تطبيق حمل خلفي على الساق أثناء التصوير. إذا زاد التراجع الخلفي عن 8 ملم مقارنة بالركبة السليمة، فهذا يؤكد وجود تمزق كامل.
- الرنين المغناطيسي: الأداة الذهبية والموثوقة للغاية في الإصابات الحادة. لا يقتصر دوره على تأكيد تمزق الرباط، بل يقيم أيضاً الإصابات المصاحبة في الغضاريف الهلالية والزاوية الخلفية الجانبية للركبة.
متى نلجأ للعلاج التحفظي أو الجراحي
يعتمد قرار العلاج على درجة التمزق، مستوى نشاط المريض، ووجود إصابات مصاحبة.
العلاج التحفظي غير الجراحي
تاريخياً، يتم علاج الإصابات من الدرجة الأولى (تراجع أقل من 5 ملم) والدرجة الثانية (تراجع 5-10 ملم) بشكل تحفظي من خلال برنامج تأهيل مكثف يركز على تقوية العضلة الرباعية الرؤوس الفخذية. يُشترط للعلاج التحفظي ألا يتجاوز الارتخاء 10 ملم، وألا يكون هناك عدم استقرار دوراني أو جانبي في الركبة.
العلاج الجراحي
يُستطب التدخل الجراحي وإعادة بناء الرباط في الحالات التالية:
1. الإصابات الحادة من الدرجة الثالثة (تراجع خلفي يتجاوز 10 ملم).
2. الإصابات المتعددة في أربطة الركبة (مثل تمزق الرباط الخلفي مع الرباط الأمامي أو الزاوية الجانبية).
3. القصور المزمن الذي يسبب ألماً، عدم استقرار، أو بوادر خشونة مبكرة في المفصل.
4. الكسور الانقلعية (انفصال قطعة عظمية مع الرباط من الساق)، والتي يمكن تثبيتها مباشرة.
أحدث تقنيات جراحة الرباط الصليبي الخلفي
تُعد جراحة إعادة بناء الرباط الصليبي الخلفي من الإجراءات الدقيقة التي تتطلب مهارة جراحية فائقة. هناك تقنيتان رئيسيتان معتمدتان عالمياً:
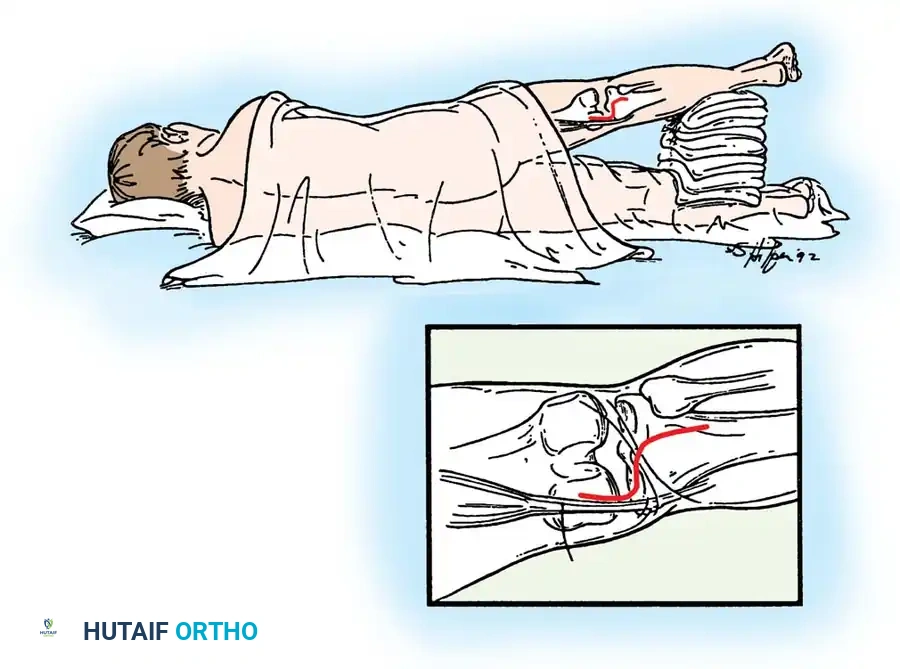
تجهيز المريض واختيار الرقعة
يتم وضع المريض على ظهره أو بطنه حسب التقنية المستخدمة.
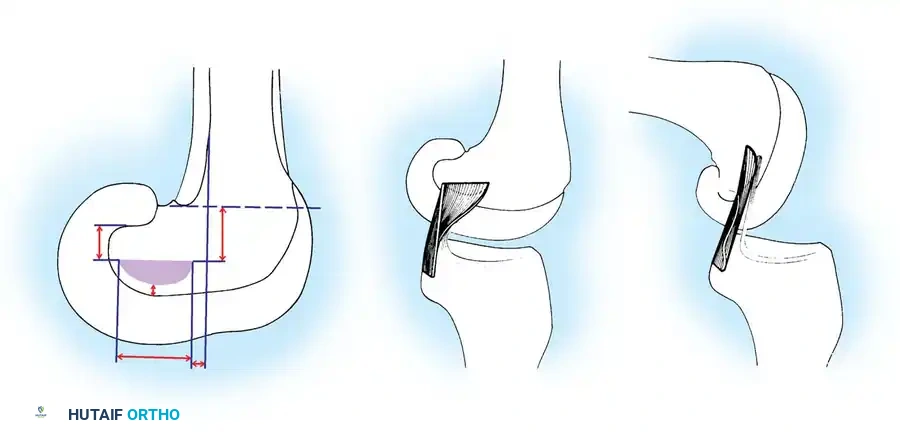
تتعدد الخيارات للرقعة (الطعم) المستخدمة كبديل للرباط الممزق:
* وتر العرقوب (أخيل): يُعد المعيار الذهبي نظراً لمساحة مقطعه الكبيرة ووجود كتلة عظمية تسمح بتثبيت قوي.
* وتر الرضفة العظمي: يوفر التئاماً عظمياً ممتازاً.
* أوتار المأبض (الخلفية للفخذ): تُستخدم بكثرة، خاصة في عمليات إعادة البناء المزدوجة.
تقنية المنظار عبر عظمة الساق
تتم هذه التقنية بالكامل عبر المنظار، وتتطلب من الجراح التنقل بحذر عبر ما يُعرف بـ "المنعطف الحاد" (Killer Turn)، وهي الزاوية الحادة التي يجب أن يأخذها الوتر الجديد عند خروجه من الساق باتجاه الفخذ.
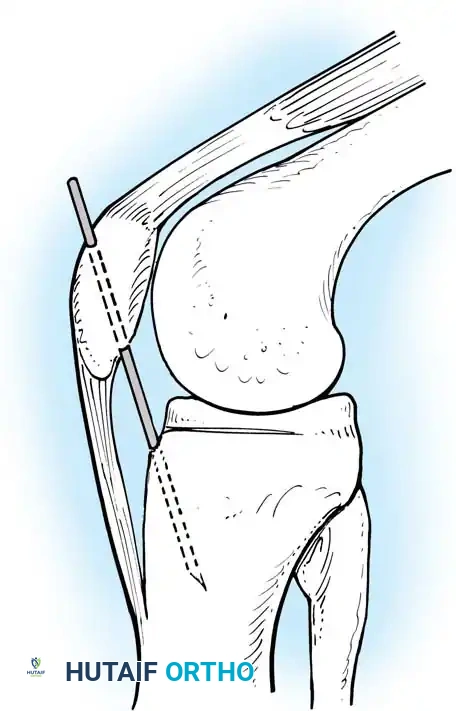
الخطوة الأولى: فتحات المنظار وتجهيز المفصل
يتم عمل فتحات صغيرة قياسية، مع ضرورة عمل فتحة خلفية داخلية لرؤية الجزء الخلفي للساق وحماية الأوعية الدموية والأعصاب.
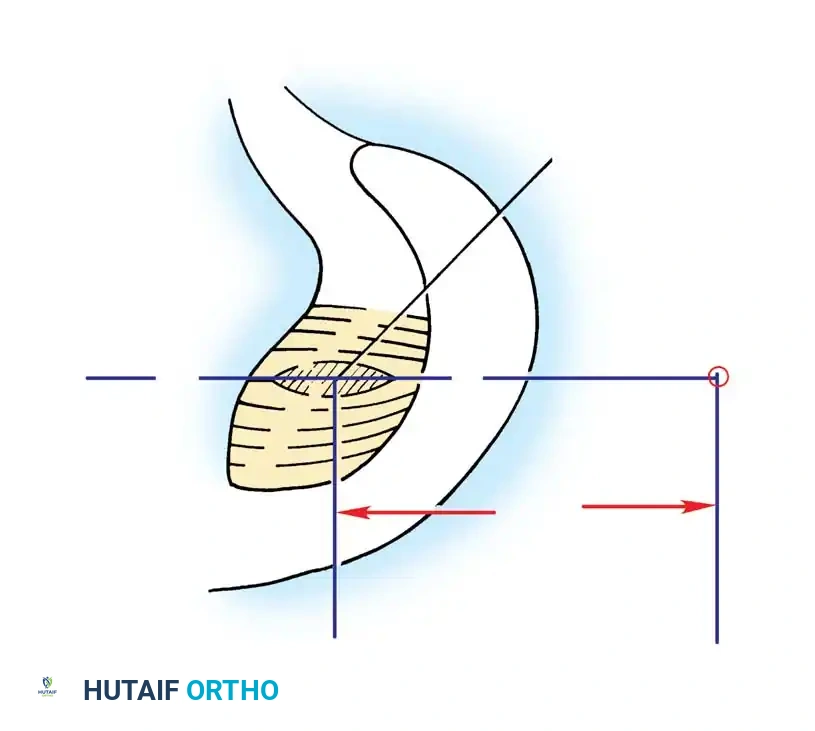
يتم تنظيف بقايا الرباط الممزق، مع الحفاظ على الأربطة المساعدة إن كانت سليمة. يتم إبعاد الكبسولة الخلفية لخلق مساحة آمنة للعمل.
الخطوة الثانية: حفر نفق عظمة الساق
يتم إدخال دليل جراحي خاص ووضعه بدقة على السطح الخلفي للساق.
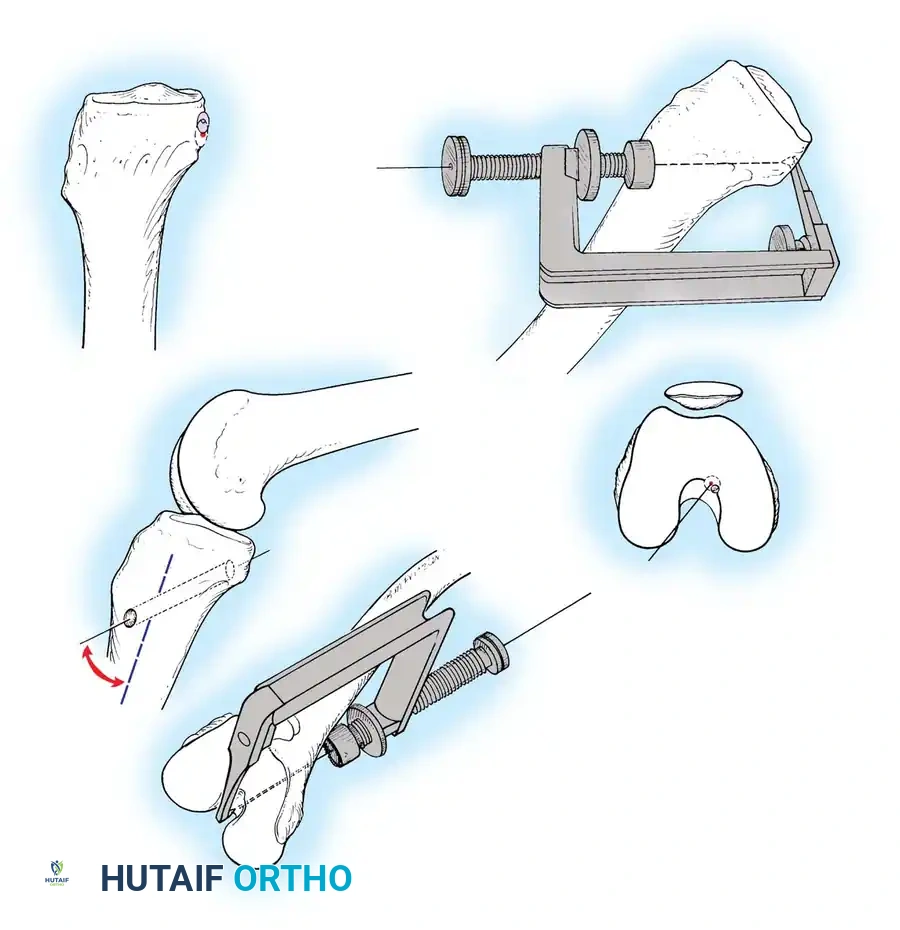
نظراً لوقوع الشريان المأبضي خلف الكبسولة مباشرة، يستخدم الجراح أدوات حماية خاصة لضمان عدم إصابة الشريان أثناء الحفر.
الخطوة الثالثة: حفر نفق عظمة الفخذ
يتم تحديد الموقع التشريحي الدقيق لاتصال الرباط بعظمة الفخذ، ويتم حفر النفق بناءً على ذلك.
يتم توسيع النفق الفخذي ليتناسب مع حجم الرقعة الوترية الجديدة.
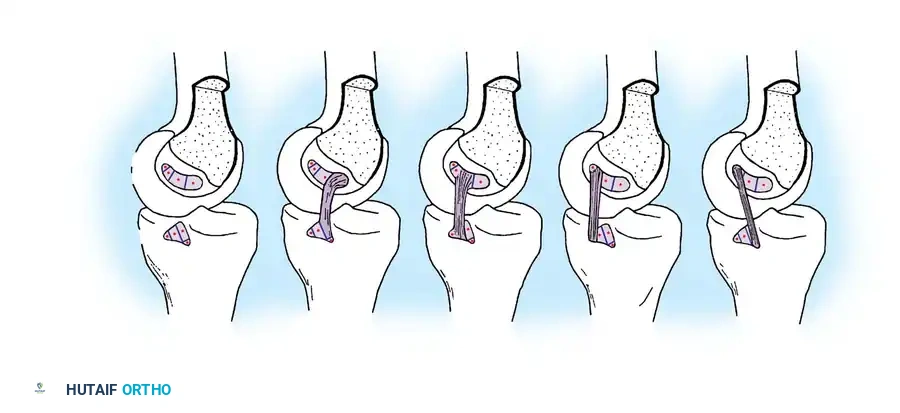
الخطوة الرابعة: تمرير الرقعة وتثبيتها
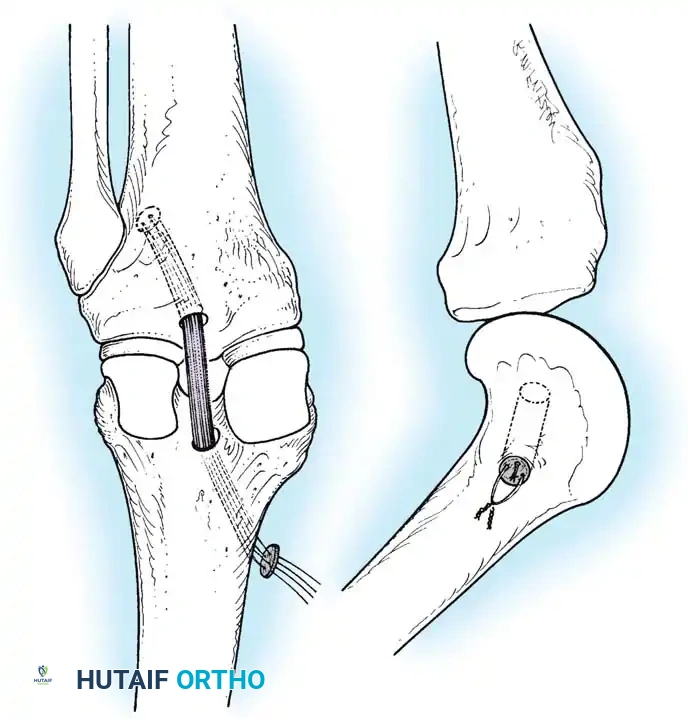
يتم سحب الرقعة الوترية عبر نفق الساق، مروراً بالمفصل، وصولاً إلى نفق الفخذ.
يتم تثبيت الرقعة أولاً في عظمة الفخذ باستخدام مسامير تداخلية أو أزرار تعليق متطورة.
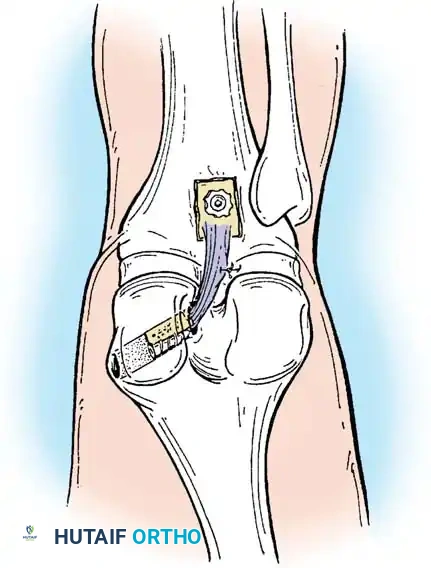
بعد ذلك، يتم شد الرقعة وتثبيتها في عظمة الساق والركبة مثنية بزاوية 90 درجة لضمان التوتر المناسب واستعادة ثبات الركبة.
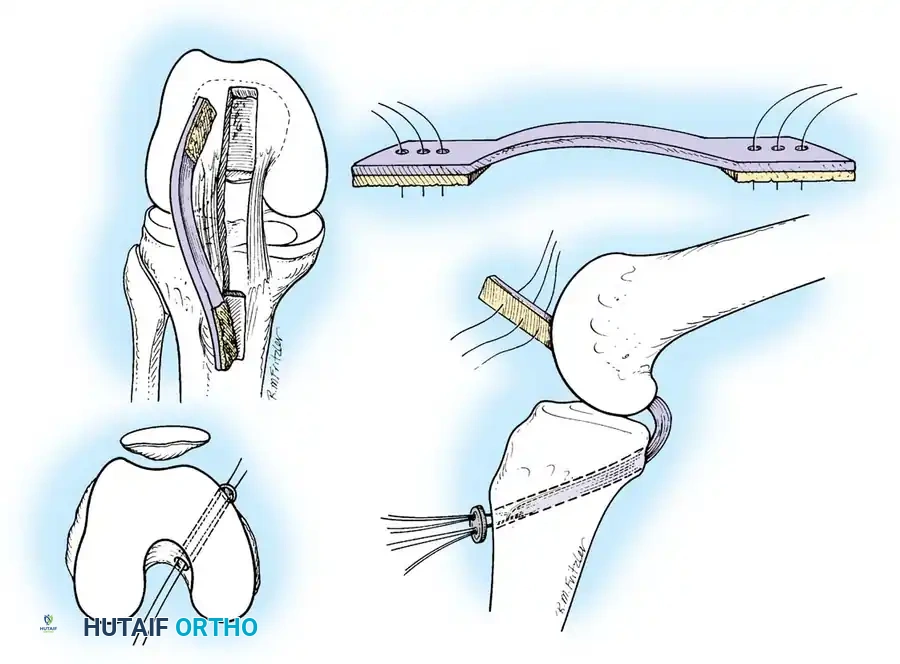
تقنية التطعيم المفتوح لعظمة الساق
تم تطوير هذه التقنية لتجنب "المنعطف الحاد" الذي قد يسبب احتكاكاً وضعفاً للرقعة بمرور الوقت. تتضمن هذه الطريقة تدخلاً جراحياً مفتوحاً من الخلف لتثبيت الرقعة العظمية مباشرة في الساق.
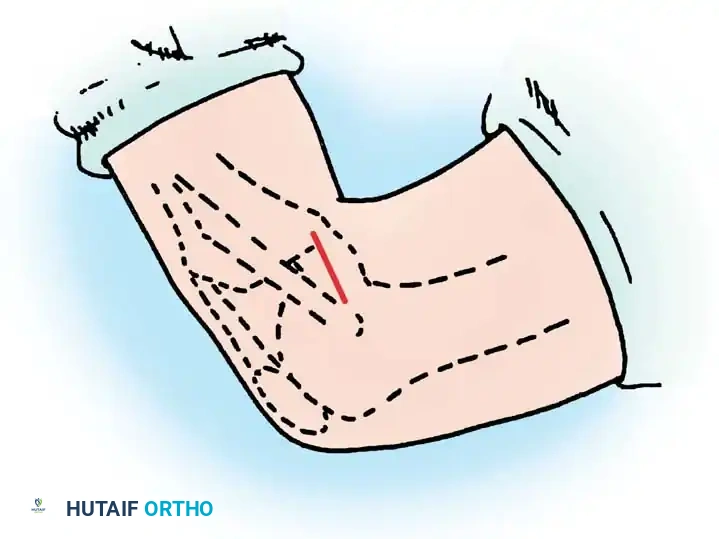
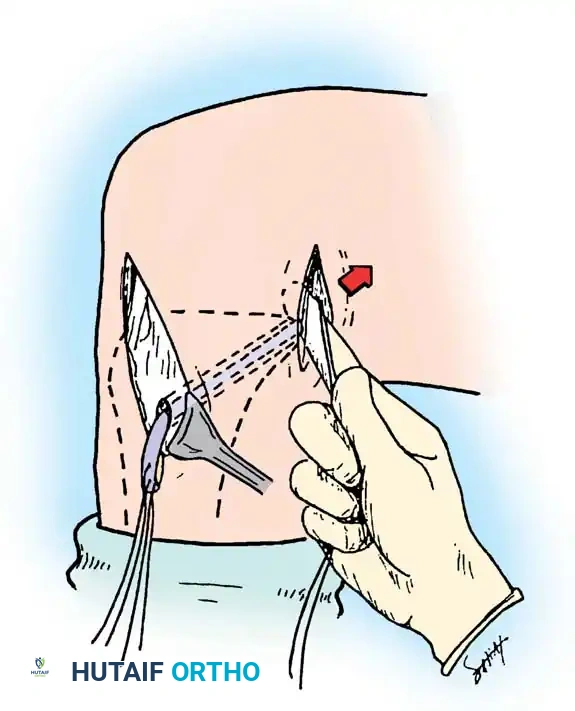
الخطوة الأولى: وضعية المريض والشق الجراحي
يتم وضع المريض على جانبه أو بطنه، ويُجرى شق جراحي خلف الركبة.
الخطوة الثانية: كشف المنطقة الخلفية
يتم فتح اللفافة العضلية وتطوير المسار بين عضلات الساق الخلفية للوصول إلى المفصل بأمان.
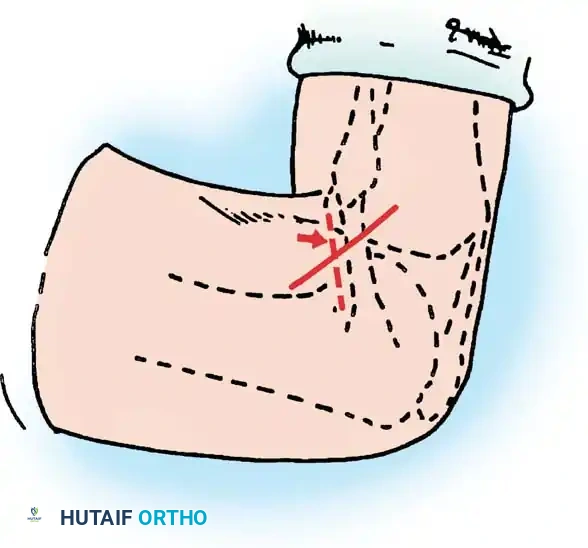
يتم إبعاد العضلات بحذر، مما يوفر حماية طبيعية للأوعية الدموية والأعصاب في تلك المنطقة.
الخطوة الثالثة: تجهيز المجرى والتثبيت
يتم عمل تجويف عظمي مستطيل في الموقع التشريحي الدقيق للرباط على عظمة الساق.
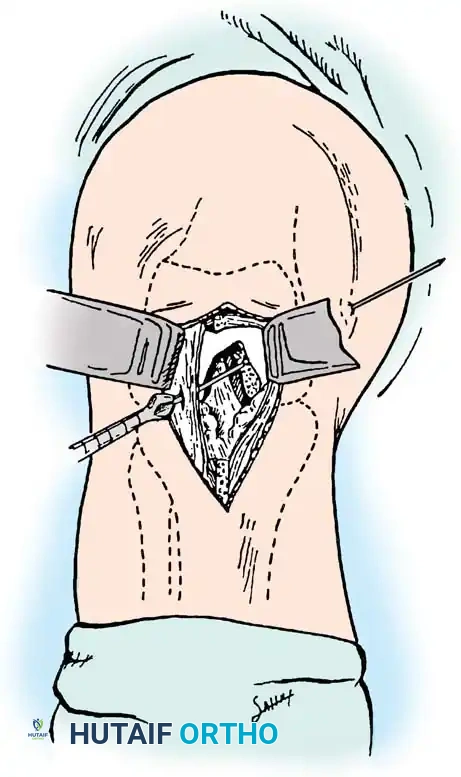
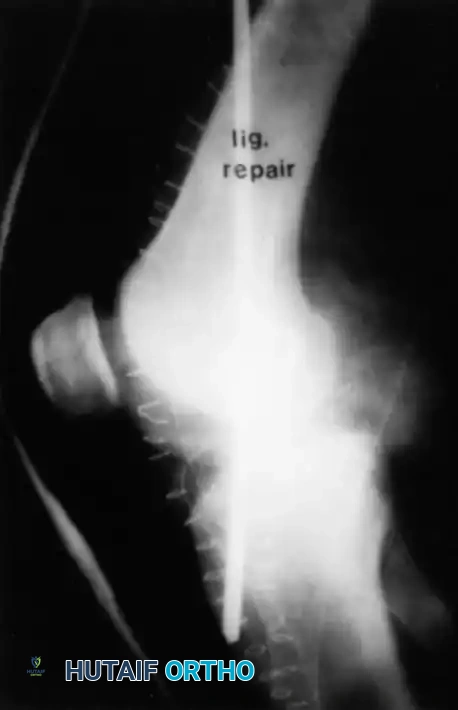
يتم تثبيت الكتلة العظمية للرقعة في هذا التجويف باستخدام مسامير طبية، ثم يُمرر الجزء الوتري للأمام ليُثبت في الفخذ بالمنظار.
برنامج التأهيل والتعافي بعد الجراحة
يُعد التأهيل بعد جراحة الرباط الصليبي الخلفي أكثر تحفظاً وبطئاً مقارنة بالرباط الأمامي، وذلك لحماية الرقعة الجديدة من التمدد والارتخاء المبكر.
ينقسم برنامج التعافي إلى أربع مراحل أساسية:
| المرحلة التأهيلية | الإطار الزمني | الأهداف والتعليمات الطبية |
|---|---|---|
| المرحلة الأولى | من 0 إلى 6 أسابيع | تثبيت الركبة في وضع الاستقامة باستخدام دعامة خاصة تمنع تراجع الساق. يمنع تحميل الوزن بالكامل. يُسمح بثني الركبة سلبياً حتى 90 درجة فقط. يُمنع تماماً شد عضلات الفخذ الخلفية. |
| المرحلة الثانية | من 6 إلى 12 أسبوعاً | السماح التدريجي بتحميل الوزن. زيادة نطاق الحركة للوصول للوضع الطبيعي. البدء بتمارين تقوية العضلة الرباعية الأمامية (مثل القرفصاء الخفيفة). |
| المرحلة الثالثة | من 3 إلى 6 أشهر | البدء بتمارين التوازن والتوافق العضلي العصبي. السماح بالهرولة الخفيفة والجري المعتدل. |
| المرحلة الرابعة | من 6 إلى 9 أشهر فأكثر | العودة التدريجية للأنشطة الرياضية التنافسية، بشرط أن تصل قوة عضلات الفخذ لأكثر من 90% مقارنة بالساق السليمة، مع التأكد التام من الاستقرار السريري للركبة. |
المخاطر والمضاعفات المحتملة
كأي تدخل جراحي دقيق، هناك بعض المخاطر التي يتخذ الجراحون كافة التدابير لتجنبها:
1. إصابة الأوعية الدموية أو الأعصاب: الشريان المأبضي معرض للخطر الشديد أثناء الحفر في تقنية المنظار. الالتزام الصارم بالرؤية الواضحة واستخدام واقيات خاصة أمر لا مساومة فيه.
2. الارتخاء المتبقي: تمدد الرقعة الوترية هو السبب الأكثر شيوعاً لفشل الجراحة. وغالباً ما يحدث بسبب عدم تشخيص وعلاج الإصابات المصاحبة في الزاوية الجانبية للركبة.
3. تصلب وتيبس المفصل: قد يحدث إذا أهمل المريض البدء المبكر في التمارين السلبية لتحريك المفصل حسب توجيهات الطبيب.
الأسئلة الشائعة حول الرباط الصليبي الخلفي
إمكانية الشفاء بدون تدخل جراحي
نعم، يمكن علاج التمزقات الجزئية (الدرجة الأولى والثانية) التي لا تسبب عدم استقرار شديد في الركبة بنجاح من خلال العلاج الطبيعي المكثف وتقوية العضلات المحيطة بالركبة.
مدة التعافي المتوقعة بعد الجراحة
تستغرق عملية التعافي الكامل والعودة للرياضات العنيفة من 9 إلى 12 شهراً. التأهيل بعد جراحة الرباط الخلفي أبطأ من الأمامي لضمان عدم تمدد الرقعة الوترية.
الفرق بين الرباط الص
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك