إصابة ليزفرانك: دليل شامل لأسبابها، أعراضها، وطرق علاجها المتقدمة مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
إصابة ليزفرانك هي إصابة خطيرة في منتصف القدم تشمل العظام والأربطة، وتتسبب في ألم حاد وصعوبة في المشي. يتراوح علاجها بين الجبس والجراحة لإعادة تثبيت العظام. الأستاذ الدكتور محمد هطيف خبير في تشخيصها وعلاجها بأحدث التقنيات.
تُعد إصابة ليزفرانك (Lisfranc Injury) من الإصابات المعقدة والنادرة نسبيًا التي تصيب منتصف القدم، وهي تتطلب تشخيصًا دقيقًا للغاية وعلاجًا متخصصًا وفوريًا لضمان استعادة وظيفة القدم بشكل كامل وتجنب المضاعفات طويلة الأمد التي قد تؤثر سلبًا على جودة حياة المريض. إذا كنت تعاني من ألم شديد وتورم في منتصف قدمك بعد حادث، سقوط، أو التواء قوي، فمن الضروري أن تفهم طبيعة هذه الإصابة وما تتطلبه من رعاية طبية متقدمة.
في اليمن، يقف الأستاذ الدكتور محمد هطيف، أحد أبرز جراحي العظام والعمود الفقري في المنطقة وأستاذ جراحة العظام في جامعة صنعاء، في طليعة الأطباء القادرين على تقديم هذه الرعاية المتخصصة. بفضل خبرته التي تتجاوز العقدين في التعامل مع أعقد إصابات الجهاز العضلي الهيكلي، واستخدامه لأحدث التقنيات الجراحية مثل الميكروسكوب الجراحي وتنظير المفاصل 4K وجراحات استبدال المفاصل، يمتلك الدكتور هطيف القدرة على تشخيص وعلاج إصابات ليزفرانك بدقة متناهية ونجاح باهر، مع الالتزام بالنزاهة الطبية الصارمة والتركيز على مصلحة المريض أولاً.
هذا الدليل الشامل سيأخذك في رحلة متعمقة لفهم إصابة ليزفرانك، بدءًا من تشريح القدم المعقد، مرورًا بأسبابها وأعراضها، وصولًا إلى خيارات التشخيص والعلاج الأكثر تقدمًا، بالإضافة إلى برنامج إعادة التأهيل اللازم لضمان عودة المريض إلى حياته الطبيعية.
تشريح القدم الوسطى: مفتاح فهم إصابة ليزفرانك
لفهم مدى خطورة وتعقيد إصابة ليزفرانك، يجب علينا أولاً أن نلقي نظرة مفصلة على التركيب التشريحي الفريد لمنتصف القدم، والذي يشكل حجر الزاوية في وظيفة القدم واستقرارها.
تتكون القدم الوسطى من مجموعة من العظام الصغيرة المرتبطة ببعضها البعض بإحكام شديد بواسطة شبكة معقدة وقوية من الأربطة. هذه العظام والأربطة تعمل معًا لتشكيل "القوس الروماني" للقدم، وهو هيكل أساسي لامتصاص الصدمات، توزيع الوزن، والحفاظ على ثبات القدم أثناء الحركة.
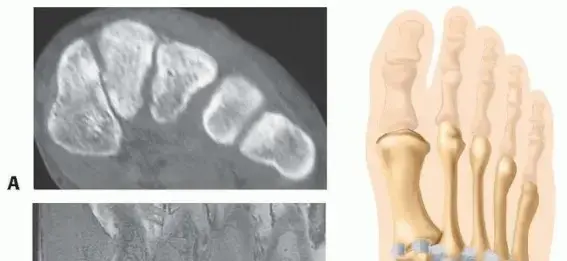
- عظام رسغ القدم (Tarsal Bones): في الجزء الخلفي من القدم الوسطى، توجد عظام مثل العظم الزورقي (Navicular) والعظم النردي (Cuboid) والعظام الإسفينية الثلاثة (Cuneiforms: الإنسي، الأوسط، الوحشي). هذه العظام تتصل بالعظام المشطية.
- العظام المشطية (Metatarsal Bones): هي العظام الطويلة التي تمتد من منتصف القدم إلى أصابع القدم. يوجد خمسة عظام مشطية مرقمة من 1 إلى 5، بدءًا من الإبهام.
- مفصل ليزفرانك (Lisfranc Joint): ليس مفصلاً واحدًا بالمعنى الدقيق، بل هو مجموعة من المفاصل الرسغية المشطية (Tarsometatarsal Joints) التي تربط العظام الإسفينية والعظم النردي بالعظام المشطية. المفصل الأكثر أهمية في هذه المجموعة هو المفصل الذي يربط عظم المشط الثاني بالعظم الإسفيني الأوسط.
- رباط ليزفرانك (Lisfranc Ligament): هذا هو الرباط الأكثر أهمية واستراتيجية في المنطقة. يربط رباط ليزفرانك الجزء السفلي من العظم الإسفيني الإنسي (Medial Cuneiform) بقاعدة عظم المشط الثاني (Second Metatarsal). على عكس المفاصل الأخرى في القدم الوسطى، لا يوجد رباط عرضي مباشر يربط قاعدة المشط الأول بالمشط الثاني. هذا الرباط المائل هو الذي يوفر الاستقرار الرئيسي للمفصل، ويُعتبر "حجر الزاوية" للقوس الروماني. أي إصابة لهذا الرباط أو للعظام المحيطة به يمكن أن تزعزع استقرار القدم بأكملها وتؤدي إلى انهيار القوس.
- الأربطة الأخرى: بالإضافة إلى رباط ليزفرانك، توجد شبكة معقدة من الأربطة الظهرية (Dorsal)، الأخمصية (Plantar)، وما بين العظام (Interosseous) التي تثبت العظام المشطية ببعضها البعض وبالعظام الرسغية. الأربطة الأخمصية هي الأقوى وتلعب دورًا حاسمًا في الاستقرار.
إن التعقيد التشريحي لهذه المنطقة يفسر لماذا تتطلب إصابات ليزفرانك خبرة جراحية فائقة، فالأمر لا يقتصر على كسر عظم واحد، بل غالبًا ما يتضمن تمزقات أربطة متعددة وخلعًا في المفاصل، مما يؤثر على ميكانيكا القدم بأكملها. يمتلك الأستاذ الدكتور محمد هطيف فهمًا عميقًا لهذا التشريح الدقيق، مما يمكنه من تحديد موقع الإصابة بدقة والتخطيط للعلاج الأمثل.
أنواع إصابات ليزفرانك: من الالتواء البسيط إلى الخلع الكامل
لا تقتصر إصابة ليزفرانك على نوع واحد، بل تتراوح في شدتها وتعقيدها، مما يتطلب تصنيفًا دقيقًا لتوجيه العلاج. يمكن أن تتراوح الإصابة من التواء بسيط في الأربطة إلى كسور متعددة وخلع كامل في المفاصل. تُصنف إصابات ليزفرانك عادةً بناءً على نمط الخلع والكسور، وأكثر التصنيفات شيوعًا هو تصنيف Hardcastle المعدل:
تصنيف Hardcastle المعدل لإصابات ليزفرانك:
-
النوع A (Homolateral Displacement):
- يحدث خلع لجميع العظام المشطية (من الأول إلى الخامس) في نفس الاتجاه، وعادةً ما يكون ذلك باتجاه وحشي (جانبي).
- غالبًا ما يكون مصحوبًا بكسور في قواعد العظام المشطية أو العظام الرسغية.
- يعتبر هذا النوع شديدًا وغير مستقر ويتطلب تدخلًا جراحيًا.
-
النوع B (Partial Displacement):
- يشمل خلعًا جزئيًا لبعض العظام المشطية فقط، بينما تظل عظام أخرى في مكانها.
- النوع B1 (Medial Displacement): يحدث خلع للعظم المشطي الأول (أو الأول والثاني) باتجاه إنسي (داخلي).
- النوع B2 (Lateral Displacement): يحدث خلع للعظام المشطية من الثاني إلى الخامس (أو بعضها) باتجاه وحشي (جانبي)، وغالبًا ما يكون مصحوبًا بكسر في قاعدة المشط الثاني.
- تتطلب هذه الأنواع أيضًا تقييمًا دقيقًا وقد تحتاج إلى جراحة.
-
النوع C (Divergent Displacement):
- يتميز بخلع العظام المشطية في اتجاهات مختلفة.
- النوع C1 (Partial Divergent): خلع جزئي مع تباعد بين العظام المشطية.
- النوع C2 (Total Divergent): خلع كامل لجميع العظام المشطية مع تباعد بينها.
- هذا النوع هو الأكثر تعقيدًا وغير مستقر ويتطلب جراحة عاجلة.
بالإضافة إلى هذا التصنيف، يمكن تقسيم إصابات ليزفرانك أيضًا إلى:
* إصابات مستقرة (Stable Injuries): غالبًا ما تكون التواءات خفيفة في الأربطة بدون خلع أو كسور واضحة، ويمكن أن تستجيب للعلاج التحفظي.
* إصابات غير مستقرة (Unstable Injuries): تشمل الخلع والكسور والتمزقات الكبيرة في الأربطة، وتتطلب تدخلًا جراحيًا لاستعادة الاستقرار التشريحي.
إن تحديد النوع الدقيق لإصابة ليزفرانك أمر بالغ الأهمية لتحديد خطة العلاج الأنسب. يستعين الأستاذ الدكتور محمد هطيف بخبرته الواسعة وأحدث التقنيات التصويرية لتقييم كل حالة بدقة وتصنيفها بشكل صحيح، مما يضمن اختيار النهج العلاجي الأكثر فعالية.
جدول 1: تصنيف إصابات ليزفرانك وأمثلة عليها
| نوع الإصابة (تصنيف Hardcastle) | الوصف الرئيسي | مثال على النمط | مستوى الاستقرار | الحاجة للتدخل الجراحي |
|---|---|---|---|---|
| النوع A (Homolateral) | خلع جميع العظام المشطية في نفس الاتجاه (عادةً وحشي). | جميع المشطيات تتحرك جانبيًا معًا. | غير مستقر | غالبًا نعم |
| النوع B (Partial) | خلع جزئي لبعض العظام المشطية فقط. | |||
| B1 (Medial) | خلع المشط الأول (أو الأول والثاني) إنسيًا. | المشط الأول يبتعد عن المشط الثاني باتجاه الإبهام. | غالبًا غير مستقر | نعم |
| B2 (Lateral) | خلع المشط الثاني إلى الخامس وحشيًا. | المشط الثاني إلى الخامس يتحركون جانبيًا. | غير مستقر | نعم |
| النوع C (Divergent) | خلع العظام المشطية في اتجاهات متباينة. | |||
| C1 (Partial Divergent) | خلع جزئي مع تباعد بين المشطيات. | المشط الأول إنسيًا، وبقية المشطيات وحشيًا. | غير مستقر | نعم |
| C2 (Total Divergent) | خلع كامل لجميع المشطيات مع تباعد. | جميع المشطيات مخلوعة ومتباعدة عن بعضها البعض. | غير مستقر تمامًا | نعم عاجلاً |
أسباب وعوامل خطر إصابة ليزفرانك: متى تحدث وكيف؟
تحدث إصابات ليزفرانك غالبًا نتيجة لقوى عالية الطاقة، ولكنها يمكن أن تحدث أيضًا بسبب إصابات منخفضة الطاقة في ظروف معينة. فهم آليات الإصابة أمر بالغ الأهمية للوقاية والتشخيص.
آليات الإصابة الرئيسية:
-
الإصابة غير المباشرة (Indirect Trauma):
- السقوط على القدم المثنية أخمصيًا: هذه هي الآلية الأكثر شيوعًا. يحدث عندما يسقط الشخص مع ثني القدم بقوة نحو الأسفل (أخمصيًا)، ويتم تطبيق قوة محورية على الجزء الخلفي من القدم بينما يكون الجزء الأمامي مثبتًا. هذا يضع ضغطًا هائلاً على مفصل ليزفرانك، مما يؤدي إلى تمزق الأربطة و/أو كسور وخلع.
- الالتواء القوي والالتفاف: تحدث غالبًا في الرياضات التي تتضمن حركات توقف مفاجئة وتغيير اتجاه سريع، مثل كرة القدم، كرة السلة، أو رياضة الرقص. قد يلتوي القدم بقوة بينما يثبت الجزء الأمامي من القدم على الأرض، مما يؤدي إلى تمزق الأربطة.
- السقوط من ارتفاع: يمكن أن تؤدي قوى الاصطدام العالية إلى إصابات معقدة في القدم الوسطى.
- حوادث الفروسية: قد يتعرض راكبو الخيل لإصابات ليزفرانك إذا سقطوا من الخيل وقدمهم عالقة في الركاب.
-
الإصابة المباشرة (Direct Trauma):
- إصابات السحق: تحدث عندما يسقط جسم ثقيل مباشرة على الجزء العلوي من القدم، أو عندما تمر عجلة سيارة فوق القدم. هذه الإصابات غالبًا ما تكون شديدة وتصاحبها كسور مفتوحة وتلف واسع النطاق للأنسجة الرخوة.
- حوادث السيارات: يمكن أن تؤدي حوادث السيارات إلى إصابات ليزفرانك مباشرة (بسبب الاصطدام) أو غير مباشرة (بسبب قوة الاصطدام التي تدفع القدم).
عوامل الخطر:
- الرياضيون: خاصة أولئك الذين يمارسون رياضات تتطلب حركات توقف مفاجئة، تغيير اتجاه سريع، أو استخدام أحذية ضيقة تثبت القدم بقوة (مثل أحذية كرة القدم).
- الأشخاص الذين يرتدون أحذية غير مناسبة: الأحذية ذات الكعب العالي أو الأحذية التي لا توفر دعمًا كافيًا يمكن أن تزيد من خطر الإصابة.
- الأشخاص الذين يعانون من حالات عصبية: مثل الاعتلال العصبي السكري، حيث قد يكون لديهم ضعف في الإحساس بالقدم، مما يجعلهم أكثر عرضة للإصابات دون إدراك.
- مرضى السكري: قد يكون لديهم ضعف في قوة العظام والأربطة، مما يزيد من خطر الإصابة وقد يؤخر الشفاء.
- حالات الإجهاد المتكرر: في بعض الحالات النادرة، يمكن أن تتطور إصابة ليزفرانك بشكل تدريجي بسبب الإجهاد المتكرر على المفاصل والأربطة.
من الضروري لجميع الأفراد، وخاصة الرياضيين، أن يكونوا على دراية بآليات الإصابة هذه لاتخاذ تدابير وقائية مناسبة. وفي حالة حدوث أي إصابة مشتبه بها، فإن البحث عن الرعاية الطبية المتخصصة من جراح عظام خبير مثل الأستاذ الدكتور محمد هطيف أمر حاسم لضمان التشخيص السريع والعلاج الفعال.
الأعراض والعلامات السريرية: كيف تتعرف على إصابة ليزفرانك؟
غالبًا ما تكون أعراض إصابة ليزفرانك واضحة ومؤلمة، ولكنها قد تتشابه مع أعراض التواء الكاحل البسيط، مما يؤدي أحيانًا إلى التشخيص الخاطئ أو التأخر في التشخيص، وهذا بدوره يمكن أن يؤدي إلى مضاعفات خطيرة. لذلك، من الضروري الانتباه جيدًا للعلامات التالية:
الأعراض الشائعة:
- ألم شديد في منتصف القدم: هذا هو العرض الرئيسي. يكون الألم حادًا ومتركزًا في الجزء العلوي أو الأوسط من القدم، وقد يزداد سوءًا عند محاولة الوقوف أو المشي أو لمس المنطقة المصابة.
- تورم ملحوظ: يحدث تورم سريع ومفاجئ في منتصف القدم، وغالبًا ما يكون واسع النطاق.
- كدمات (تغير لون الجلد): قد تظهر كدمات على الجزء العلوي والسفلي (الأخمصي) من القدم. الكدمات الأخمصية (Plantar Ecchymosis)، خاصة في قوس القدم، تعتبر علامة مميزة وقوية جدًا لإصابة ليزفرانك، وتشير إلى نزيف داخلي بسبب تمزق الأربطة.
- عدم القدرة على تحمل الوزن: يجد المريض صعوبة بالغة أو استحالة في الوقوف على القدم المصابة أو تحميل الوزن عليها بسبب الألم وعدم الاستقرار.
- تشوه في القدم: في حالات الخلع الشديدة، قد يلاحظ المريض تشوهًا مرئيًا في شكل القدم.
- ألم عند لمس المنطقة: تكون منطقة منتصف القدم مؤلمة جدًا عند اللمس، خاصة عند قاعدة العظم المشطي الأول والثاني.
العلامات السريرية أثناء الفحص (يقوم بها الطبيب):
- الألم عند ملامسة مفصل ليزفرانك: يشعر المريض بألم حاد عند الضغط على منطقة مفصل ليزفرانك.
- اختبار الإجهاد (Stress Test): قد يقوم الطبيب بإجراء اختبارات إجهاد لطيفة عن طريق تثبيت الكعب وتحريك الجزء الأمامي من القدم. أي ألم شديد أو عدم استقرار ملحوظ يشير إلى إصابة ليزفرانك.
- اختبار "القرص" (Squeeze Test): الضغط على العظام المشطية معًا قد يسبب ألمًا حادًا.
- الألم عند ثني أصابع القدم: قد يشعر المريض بألم عند محاولة ثني أصابع القدم لأعلى أو لأسفل.
متى يجب الشك في إصابة ليزفرانك؟
يجب الشك بقوة في إصابة ليزفرانك إذا حدثت إصابة عالية الطاقة في القدم، وتبعها ألم شديد في منتصف القدم، تورم ملحوظ، وعدم القدرة على تحمل الوزن، وخاصة إذا ظهرت كدمات في باطن القدم.
نظرًا لتعقيد هذه الإصابة واحتمال التشخيص الخاطئ، فإن الاستشارة الفورية مع جراح عظام خبير مثل الأستاذ الدكتور محمد هطيف أمر حيوي. فخبرته الطويلة في تشخيص الإصابات المعقدة تمكنه من التمييز بين إصابة ليزفرانك والإصابات الأقل خطورة، مما يضمن بدء العلاج الصحيح في الوقت المناسب.
جدول 2: علامات وأعراض إصابة ليزفرانك: قائمة مرجعية
| العرض/العلامة السريرية | الوصف | الأهمية في تشخيص ليزفرانك |
|---|---|---|
| ألم شديد في منتصف القدم | حاد، متركز، يزداد مع الحركة أو لمس المنطقة. | علامة رئيسية. أكثر حدة بكثير من التواء الكاحل العادي. |
| تورم ملحوظ وسريع | انتفاخ واضح في الجزء العلوي والأوسط من القدم. | شائع في جميع إصابات القدم، لكنه شديد ومفاجئ في ليزفرانك. |
| كدمات أخمصية (باطن القدم) | تغير لون الجلد (أزرق/أسود) في قوس القدم أو باطن القدم. | علامة تشخيصية قوية جدًا ومميزة لإصابة ليزفرانك. تشير إلى نزيف داخلي. |
| عدم القدرة على تحمل الوزن | صعوبة أو استحالة الوقوف أو المشي على القدم المصابة. | علامة رئيسية. يشير إلى عدم استقرار شديد. |
| ألم عند ملامسة مفصل ليزفرانك | حساسية شديدة عند الضغط على منطقة التقاء العظام الرسغية والمشطية. | يساعد في تحديد موقع الإصابة. |
| تشوه مرئي في القدم | تغير في شكل القدم أو تباعد بين أصابع القدم (خاصة بين الأول والثاني). | يحدث في الحالات الشديدة من الخلع. |
| ألم عند اختبار الإجهاد | يزداد الألم عند تدوير أو ثني القدم بطرق معينة (يقوم بها الطبيب). | يكشف عن عدم استقرار المفاصل حتى لو لم يظهر بوضوح في الأشعة العادية. |
| ألم عند ثني أصابع القدم | ألم عند محاولة تحريك أصابع القدم لأعلى أو لأسفل. | يشير إلى تورط الأوتار أو المفاصل القريبة من منطقة الإصابة. |
| فجوة بين المشط الأول والثاني | قد تظهر فجوة واضحة بين العظم المشطي الأول والثاني على الأشعة السينية. | علامة شعاعية حاسمة على تمزق رباط ليزفرانك والخلع. |
تشخيص إصابة ليزفرانك: دقة الفحص وتقدم التقنيات التصويرية
نظرًا لخطورة إصابة ليزفرانك والمضاعفات المحتملة في حالة التشخيص المتأخر أو الخاطئ، فإن عملية التشخيص تتطلب دقة متناهية وخبرة سريرية عالية، بالإضافة إلى استخدام تقنيات تصوير متقدمة. يتبع الأستاذ الدكتور محمد هطيف نهجًا منهجيًا وشاملاً لضمان التشخيص الصحيح:
1. الفحص السريري الدقيق:
- التاريخ المرضي: يبدأ الدكتور هطيف بجمع معلومات مفصلة عن كيفية حدوث الإصابة (آلية الإصابة)، الأعراض التي يعاني منها المريض، ومدى شدة الألم، وما إذا كان هناك أي أمراض سابقة أو حالات طبية أخرى.
- المعاينة البصرية: يلاحظ الطبيب أي تورم، كدمات (خاصة الكدمات الأخمصية التي تعتبر علامة مميزة)، أو تشوهات واضحة في القدم.
- الجس (Palpation): يقوم الدكتور هطيف بلمس المناطق المختلفة من القدم لتحديد مكان الألم بدقة، مع التركيز على منطقة مفصل ليزفرانك. الألم الشديد عند الجس في هذه المنطقة هو مؤشر قوي.
- اختبارات الإجهاد (Stress Tests):
- اختبار التباعد (Abduction Stress Test): يثبت الطبيب الكعب بيد ويقوم بتحريك الجزء الأمامي من القدم (خاصة العظم المشطي الأول) إلى الخارج باليد الأخرى. أي ألم شديد أو حركة غير طبيعية تشير إلى عدم استقرار.
- اختبار القرص (Squeeze Test): يضغط الطبيب على رؤوس العظام المشطية معًا. الألم في منتصف القدم يشير إلى إصابة في مفصل ليزفرانك.
- اختبار التحميل: يطلب الطبيب من المريض محاولة تحميل الوزن على القدم (إذا كان ذلك ممكنًا)، ومراقبة أي ألم أو عدم استقرار.
2. التصوير التشخيصي:
- الأشعة السينية (X-rays):
- تُعد الأشعة السينية هي الخطوة الأولى في التصوير. يجب أن تؤخذ في ثلاثة اتجاهات أساسية: الأمامي الخلفي (AP)، الجانبي (Lateral)، والمائل (Oblique).
- أشعة تحمل الوزن (Weight-bearing X-rays): هذه الأشعة حاسمة للغاية. يتم أخذها بينما يقف المريض على القدم المصابة، مما يكشف عن أي تباعد أو خلع قد لا يكون مرئيًا في الأشعة العادية التي تؤخذ بدون تحميل وزن.
- العلامات الشعاعية الرئيسية: البحث عن تباعد بين قواعد العظام المشطية (خاصة بين المشط الأول والثاني)، كسور في قواعد العظام المشطية، أو خلع في المفاصل.
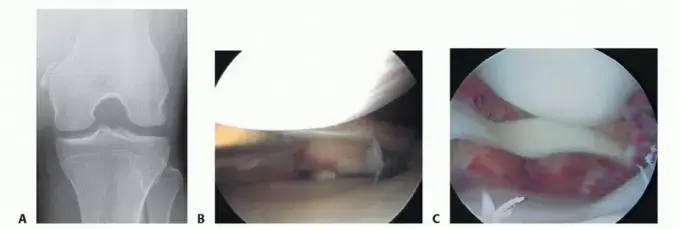
- التصوير المقطعي المحوسب (CT Scan):
- يُعتبر التصوير المقطعي هو المعيار الذهبي لتقييم إصابات ليزفرانك، خاصةً لتقييم الكسور الدقيقة، التفتت العظمي، أو الخلع الجزئي الذي قد لا يكون واضحًا في الأشعة السينية.
- يوفر صورًا ثلاثية الأبعاد مفصلة للعظام، مما يساعد الأستاذ الدكتور محمد هطيف على التخطيط الجراحي بدقة.
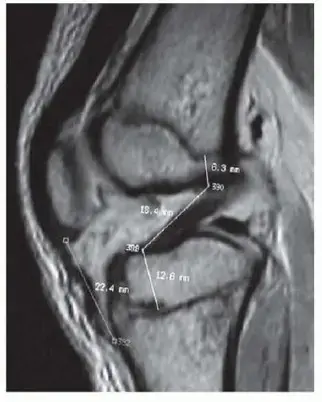
- التصوير بالرنين المغناطيسي (MRI):
- يُستخدم التصوير بالرنين المغناطيسي لتقييم الأنسجة الرخوة، مثل الأربطة والأوتار والغضاريف.
- هو الأداة الأفضل لتحديد مدى تمزق رباط ليزفرانك والأربطة الأخرى، وهو أمر بالغ الأهمية في الحالات التي لا تظهر فيها كسور واضحة في الأشعة السينية أو التصوير المقطعي ولكن يشتبه في وجود إصابة في الرباط.
إن الجمع بين الفحص السريري الدقيق والخبرة في قراءة الصور التشخيصية هو ما يميز الأستاذ الدكتور محمد هطيف. ففهم آليات الإصابة، والبحث عن العلامات الدقيقة في الفحص، والتحليل الشامل للصور، كلها عناصر أساسية يتقنها الدكتور هطيف لضمان تشخيص دقيق وفي الوقت المناسب، وهو ما يمهد الطريق لعلاج ناجح.
خيارات العلاج المتقدمة لإصابة ليزفرانك: نهج الأستاذ الدكتور محمد هطيف
يعتمد علاج إصابة ليزفرانك على عدة عوامل، بما في ذلك شدة الإصابة، مدى استقرار المفاصل، وجود كسور، والحالة الصحية العامة للمريض. يلتزم الأستاذ الدكتور محمد هطيف بتقديم خطة علاجية مخصصة لكل مريض، مع التركيز على استعادة الوظيفة الكاملة للقدم وتقليل مخاطر المضاعفات.
1. العلاج التحفظي (غير الجراحي):
يُعتبر العلاج التحفظي خيارًا فقط للحالات المستقرة جدًا، والتي لا يوجد فيها خلع أو كسور معتبرة، وحيث يكون رباط ليزفرانك سليمًا جزئيًا أو مستقرًا. هذه الحالات نادرة وتتطلب تأكيدًا دقيقًا من خلال التصوير المقطعي والرنين المغناطيسي.
- الراحة والثلج والضغط والرفع (RICE): لتقليل التورم والألم.
- التثبيت (Immobilization): يتم وضع جبيرة أو حذاء طبي خاص (Walking Boot) لمدة تتراوح بين 6 إلى 12 أسبوعًا، مع عدم تحميل الوزن على القدم المصابة إطلاقًا خلال هذه الفترة.
- مسكنات الألم ومضادات الالتهاب: للتحكم في الألم والتورم.
- المتابعة الدورية: يتم إجراء أشعة سينية دورية للتأكد من عدم حدوث أي خلع أو تدهور في حالة المفصل.
ملاحظة هامة: إذا لم تتحسن الأعراض أو ظهر أي عدم استقرار أثناء فترة العلاج التحفظي، يجب التحول فورًا إلى العلاج الجراحي. يتخذ الأستاذ الدكتور محمد هطيف قرارات العلاج بناءً على تقييم شامل ودقيق، مع إعطاء الأولوية القصوى لاستقرار القدم على المدى الطويل.
2. العلاج الجراحي: الحل الأمثل للحالات المعقدة وغير المستقرة
الغالبية العظمى من إصابات ليزفرانك (خاصة تلك التي تتضمن خلعًا أو عدم استقرار) تتطلب
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك