تشخيص وعلاج أورام العمود الفقري: دليلك الشامل مع الأستاذ الدكتور محمد هطيف في صنعاء
الخلاصة الطبية السريعة: أورام العمود الفقري هي نمو غير طبيعي للخلايا داخل أو حول العمود الفقري. يبدأ تشخيصها بتقييم الأعراض والتاريخ الطبي، ثم يتم تأكيدها عبر فحوصات تصويرية متقدمة مثل الرنين المغناطيسي والخزعة. يتضمن العلاج الجراحة، الإشعاع، أو العلاج الكيميائي، ويقدم الأستاذ الدكتور محمد هطيف في صنعاء رعاية متكاملة لهذه الحالات.
مقدمة: فهم أورام العمود الفقري وأهمية التشخيص المبكر
تُعد أورام العمود الفقري من الحالات الطبية المعقدة التي تتطلب دقة عالية في التشخيص وخبرة واسعة في العلاج. هي عبارة عن نمو غير طبيعي للخلايا يتكون داخل أو حول الحبل الشوكي أو العمود الفقري نفسه. يمكن أن تكون هذه الأورام حميدة (غير سرطانية) أو خبيثة (سرطانية)، وقد تنشأ في العمود الفقري مباشرة (أورام أولية) أو تنتشر إليه من أجزاء أخرى من الجسم (أورام ثانوية أو نقيلية).
إن الحصول على تشخيص دقيق ومبكر لورم العمود الفقري أمر بالغ الأهمية لوضع خطة علاج فعالة ومناسبة لكل مريض. فالتأخير في التشخيص قد يؤدي إلى تفاقم الأعراض وزيادة الضغط على الحبل الشوكي والأعصاب، مما قد يسبب مضاعفات خطيرة مثل الألم الشديد، الضعف، أو حتى الشلل.
في هذا الدليل الشامل، سنستكشف كل ما يتعلق بأورام العمود الفقري، بدءًا من التشريح المعقد للعمود الفقري، مرورًا بالأسباب والأعراض، وصولًا إلى أدق تفاصيل عملية التشخيص المتقدمة وخيارات العلاج المتوفرة. سنركز بشكل خاص على الدور المحوري لخبرة الأستاذ الدكتور محمد هطيف في صنعاء، والذي يُعد من أبرز الكفاءات في مجال جراحة العظام والعمود الفقري، ويقدم رعاية طبية متكاملة وفقًا لأحدث المعايير العالمية.
فهم أورام العمود الفقري
لفهم أورام العمود الفقري بشكل أفضل، من المهم التعرف على ماهيتها وأنواعها المختلفة، فلكل نوع خصائصه وتأثيراته على الجسم.
ما هي أورام العمود الفقري
أورام العمود الفقري هي كتل غير طبيعية من الأنسجة تتطور داخل أو حول العمود الفقري. يمكن أن تؤثر هذه الأورام على العظام الفقرية (الفقرات)، أو الحبل الشوكي نفسه، أو الأغشية المحيطة بالحبل الشوكي (السحايا)، أو جذور الأعصاب التي تتفرع من الحبل الشوكي.
تختلف طبيعة هذه الأورام بشكل كبير:
*
حميدة (Benign):
لا تنتشر إلى أجزاء أخرى من الجسم، لكنها قد تسبب مشاكل بالضغط على الحبل الشوكي أو الأعصاب.
*
خبيثة (Malignant):
سرطانية ويمكن أن تنتشر إلى أجزاء أخرى من الجسم (نقائل) أو قد تكون هي نفسها نتيجة لانتشار سرطان من مكان آخر.
أنواع أورام العمود الفقري
يمكن تصنيف أورام العمود الفقري بناءً على مكان نشأتها وطبيعتها:
1. حسب مكان النشأة:
-
أورام العمود الفقري الأولية (Primary Spinal Tumors): هي الأورام التي تنشأ مباشرة في العمود الفقري أو الحبل الشوكي أو الأنسجة المحيطة بهما. هذه الأورام نادرة نسبيًا وتصنف كذلك إلى:
- أورام داخل النخاع (Intramedullary): تنشأ داخل الحبل الشوكي نفسه، مثل الأورام النجمية (Astrocytomas) والأورام البطانية العصبية (Ependymomas).
- أورام خارج النخاع داخل الجافية (Intradural-Extramedullary): تنشأ خارج الحبل الشوكي ولكن داخل الغشاء الواقي المحيط به (الجافية)، مثل الأورام السحائية (Meningiomas) وأورام غمد العصب (Schwannomas).
- أورام خارج الجافية (Extradural): تنشأ خارج الغشاء الجافي، وغالبًا ما تكون أورامًا عظمية في الفقرات، أو أورامًا نقيلية.
-
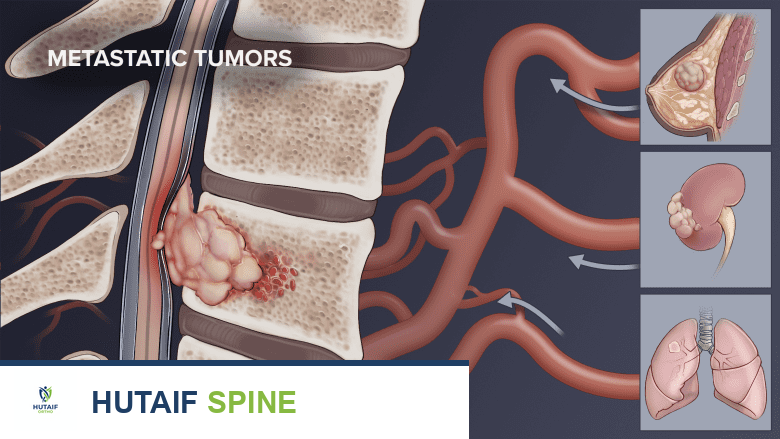
أورام العمود الفقري النقيلية (الثانوية) (Metastatic Spinal Tumors): هي الأورام الأكثر شيوعًا في العمود الفقري. تحدث عندما تنتشر الخلايا السرطانية من سرطان موجود في جزء آخر من الجسم (مثل الرئة، الثدي، البروستاتا، الكلى، أو الغدة الدرقية) إلى العمود الفقري. هذه الأورام دائمًا ما تكون خبيثة.
2. حسب طبيعة الورم:
-
أورام حميدة (Benign Tumors):
- الورم السحائي (Meningioma): ينشأ من الأغشية المحيطة بالحبل الشوكي والدماغ.
- الورم الشفاني (Schwannoma / Neurofibroma): ينشأ من غمد الأعصاب الشوكية.
- الورم البطاني العصبي (Ependymoma): ينشأ من الخلايا المبطنة للقناة المركزية للحبل الشوكي.
- الورم الوعائي (Hemangioma): ورم حميد في الأوعية الدموية داخل الفقرات.
- الورم العظمي العظمي (Osteoid Osteoma): ورم عظمي حميد يسبب ألمًا شديدًا.
-
أورام خبيثة (Malignant Tumors):
- الورم النجمي (Astrocytoma): ورم ينشأ من الخلايا النجمية في الحبل الشوكي.
- الساركوما العظمية (Osteosarcoma): سرطان يصيب العظام ويمكن أن ينشأ في الفقرات.
- ساركوما إوينغ (Ewing's Sarcoma): نوع نادر من السرطان يصيب العظام والأنسجة الرخوة.
- الورم النقوي المتعدد (Multiple Myeloma): سرطان يصيب خلايا البلازما في نخاع العظم ويمكن أن يؤثر على الفقرات.
- الأورام النقيلية: كما ذكرنا سابقًا، هي الأورام السرطانية التي تنتشر إلى العمود الفقري من أعضاء أخرى.
تتطلب كل هذه الأنواع تقييمًا دقيقًا وتشخيصًا تفصيليًا لتحديد أفضل مسار علاجي، وهو ما يبرع فيه الأستاذ الدكتور محمد هطيف وفريقه في صنعاء.
التشريح المعقد للعمود الفقري
لفهم كيف يمكن لورم أن يؤثر على وظائف الجسم، من الضروري أن يكون لدينا فهم أساسي للتشريح المعقد للعمود الفقري. العمود الفقري ليس مجرد مجموعة من العظام، بل هو هيكل حيوي يحمي الحبل الشوكي ويدعم الجسم بأكمله.
يتكون العمود الفقري من 33 فقرة عظمية مرتبة فوق بعضها البعض، مقسمة إلى مناطق رئيسية:
*
العمود الفقري العنقي (Cervical Spine):
الفقرات السبع العلوية (C1-C7) في الرقبة، وهي الأكثر مرونة.
*
العمود الفقري الصدري (Thoracic Spine):
الفقرات الاثنتا عشرة الوسطى (T1-T12) في منطقة الصدر، وهي متصلة بالأضلاع.
*
العمود الفقري القطني (Lumbar Spine):
الفقرات الخمس السفلية (L1-L5) في أسفل الظهر، وهي تحمل معظم وزن الجسم.
*
العجز (Sacrum) والعصعص (Coccyx):
فقرات ملتحمة في قاعدة العمود الفقري.
المكونات الرئيسية للعمود الفقري:
- الفقرات (Vertebrae): هي العظام التي تشكل العمود الفقري. تتكون كل فقرة من جسم أمامي قوي، وقوس خلفي يحيط بالقناة الشوكية.
- الأقراص الفقرية (Intervertebral Discs): توجد بين الفقرات وتعمل كوسائد لامتصاص الصدمات وتسمح بمرونة العمود الفقري.
- القناة الشوكية (Spinal Canal): هي المساحة المجوفة التي تمر عبرها الفقرات، وتحتوي على الحبل الشوكي.
- الحبل الشوكي (Spinal Cord): هو حزمة من الأعصاب تمتد من قاعدة الدماغ إلى أسفل الظهر. إنه جزء حيوي من الجهاز العصبي المركزي، مسؤول عن نقل الإشارات بين الدماغ وبقية الجسم، ويتحكم في الحركة والإحساس والوظائف اللاإرادية.
- الأعصاب الشوكية (Spinal Nerves): تتفرع من الحبل الشوكي وتخرج من بين الفقرات لتصل إلى أجزاء مختلفة من الجسم، ناقلة الإشارات الحسية والحركية.
- الأغشية السحائية (Meninges): ثلاث طبقات من الأغشية الواقية (الأم الجافية، الأم العنكبوتية، الأم الحنون) تحيط بالحبل الشوكي وتحميه.
- الأربطة والعضلات (Ligaments and Muscles): تدعم العمود الفقري وتوفر الاستقرار والمرونة.
عندما يتطور ورم في أي من هذه المكونات، يمكن أن يضغط على الحبل الشوكي أو الأعصاب الشوكية، مما يؤدي إلى مجموعة واسعة من الأعراض العصبية والألم. إن فهم هذا التشريح يساعد في تقدير مدى تعقيد تشخيص وعلاج أورام العمود الفقري، وأهمية الخبرة الطبية المتخصصة التي يقدمها الأستاذ الدكتور محمد هطيف في صنعاء.
الأسباب وعوامل الخطر لأورام العمود الفقري
على الرغم من أن السبب الدقيق لمعظم أورام العمود الفقري الأولية غالبًا ما يكون غير معروف، إلا أن هناك بعض العوامل التي قد تزيد من خطر الإصابة بها أو بأورام العمود الفقري النقيلية.
الأسباب المحتملة لأورام العمود الفقري الأولية:
- الطفرات الجينية: يُعتقد أن بعض الطفرات في الحمض النووي للخلايا قد تؤدي إلى نمو غير منضبط، مما يشكل ورمًا. هذه الطفرات قد تكون موروثة أو تحدث بشكل عشوائي خلال حياة الفرد.
-
المتلازمات الوراثية:
بعض المتلازمات الجينية النادرة تزيد من خطر الإصابة بأورام العمود الفقري، مثل:
- الورم العصبي الليفي من النوع 2 (Neurofibromatosis type 2): يمكن أن يؤدي إلى تطور أورام حميدة في الأغشية المحيطة بالأعصاب (الأورام الشفانية) أو الأغشية السحائية (الأورام السحائية).
- مرض فون هيبل لينداو (Von Hippel-Lindau disease): يزيد من خطر الإصابة بالأورام الوعائية (Hemangioblastomas) في الحبل الشوكي والدماغ.
عوامل الخطر لأورام العمود الفقري النقيلية:
الأورام النقيلية هي الأكثر شيوعًا، وتحدث عندما ينتشر السرطان من جزء آخر من الجسم. عوامل الخطر هنا هي في الأساس وجود سرطان أولي في مكان آخر. تشمل أنواع السرطان التي غالبًا ما تنتشر إلى العمود الفقري ما يلي:
*
سرطان الرئة
*
سرطان الثدي
*
سرطان البروستاتا
*
سرطان الكلى
*
سرطان الغدة الدرقية
*
سرطان القولون والمستقيم
*
الورم النقوي المتعدد (Multiple Myeloma)
*
الأورام اللمفاوية (Lymphomas)
عوامل خطر أخرى عامة:
- التاريخ العائلي: وجود تاريخ عائلي لبعض أنواع السرطانات أو المتلازمات الوراثية قد يزيد من المخاطر.
- التعرض للإشعاع: في حالات نادرة، قد يزيد التعرض السابق للعلاج الإشعاعي، خاصة في منطقة العمود الفقري، من خطر تطور أورام جديدة بعد سنوات.
- ضعف الجهاز المناعي: قد يكون الأشخاص الذين يعانون من ضعف في الجهاز المناعي (مثل مرضى الإيدز أو الذين يتناولون أدوية مثبطة للمناعة) أكثر عرضة للإصابة ببعض أنواع الأورام.
من المهم ملاحظة أن وجود عامل خطر لا يعني بالضرورة أن الشخص سيصاب بورم في العمود الفقري، كما أن العديد من المصابين بهذه الأورام قد لا يكون لديهم أي من عوامل الخطر المعروفة. ومع ذلك، فإن الوعي بهذه العوامل يساعد الأطباء، مثل الأستاذ الدكتور محمد هطيف، في تقييم الحالات المشتبه بها بشكل أفضل وتقديم المشورة المناسبة للمرضى.
أعراض أورام العمود الفقري
تعتمد أعراض أورام العمود الفقري بشكل كبير على حجم الورم وموقعه ونوعه (حميد أم خبيث)، وكذلك على مدى سرعة نموه. قد تتطور الأعراض ببطء وتزداد سوءًا بمرور الوقت، أو تظهر فجأة. من المهم جدًا الانتباه لأي تغييرات غير مبررة في الجسم، خاصة إذا كانت مرتبطة بالظهر أو الأعصاب.
الأعراض الشائعة:
-
الألم:
هو العرض الأكثر شيوعًا.
- ألم الظهر أو الرقبة: غالبًا ما يكون مستمرًا، وقد لا يتحسن بالراحة، وقد يزداد سوءًا في الليل. يمكن أن يكون موضعيًا في منطقة الورم أو ينتشر إلى الذراعين أو الساقين أو الصدر أو البطن.
- الألم العصبي (Radicular Pain): ألم حاد أو حارق ينتشر على طول مسار العصب، مثل ألم عرق النسا في الساقين إذا كان الورم يضغط على أعصاب أسفل الظهر.
-
الضعف أو الخدر (Numbness):
- ضعف في الذراعين أو الساقين أو كليهما، مما قد يؤدي إلى صعوبة في المشي أو فقدان التوازن.
- خدر أو تنميل (Pins and needles sensation) أو فقدان الإحساس في مناطق معينة من الجسم.
- مشاكل في التوازن والتنسيق: قد يواجه المريض صعوبة في الحفاظ على التوازن، مما يزيد من خطر السقوط.
- مشاكل في وظائف المثانة والأمعاء: فقدان السيطرة على المثانة (سلس البول) أو الأمعاء (سلس البراز)، أو صعوبة في التبول أو التبرز. هذه علامة خطيرة تتطلب عناية طبية فورية.
- تشوه العمود الفقري: في بعض الحالات، قد يؤدي الورم إلى انحناء العمود الفقري (الجنف) أو تشوه مرئي آخر.
- فقدان الوزن غير المبرر: خاصة في حالات الأورام الخبيثة.
- الشعور بالبرد أو الحرارة المفرطة: في مناطق معينة من الجسم نتيجة لتأثر الأعصاب.
أعراض تتطلب عناية طبية فورية:
- ألم شديد ومفاجئ في الظهر أو الرقبة، خاصة إذا كان مصحوبًا بضعف أو خدر.
- تدهور سريع في وظائف المثانة أو الأمعاء.
- ضعف شديد في الساقين يمنع المشي.
- فقدان الإحساس بسرعة في منطقة السرج (المنطقة المحيطة بالمستقيم والأعضاء التناسلية الداخلية).
إذا كنت تعاني من أي من هذه الأعراض، خاصة إذا كنت قد عانيت من السرطان في الماضي، فمن الضروري استشارة طبيب متخصص على الفور. الأستاذ الدكتور محمد هطيف في صنعاء لديه الخبرة الكافية لتقييم هذه الأعراض بدقة وتقديم التشخيص والعلاج المناسبين.
تشخيص أورام العمود الفقري بدقة
يُعد الحصول على تشخيص دقيق لورم العمود الفقري أمرًا بالغ الأهمية لتحديد خطة علاج فعالة. تتضمن هذه العملية عادةً عدة خطوات تبدأ بتقييم شامل للمريض وتصل إلى الفحوصات التصويرية المتقدمة والخزعة. الأستاذ الدكتور محمد هطيف يعتمد نهجًا متكاملًا لضمان أعلى مستويات الدقة في التشخيص.
التاريخ الطبي والفحص البدني
تُعد هذه الخطوة الأولى والأكثر أهمية عند ظهور آلام جديدة في الظهر أو الرقبة. يجمع الأستاذ الدكتور محمد هطيف معلومات أساسية وشاملة من المريض، تشمل:
- الأعراض الحالية: متى بدأت، شدتها، العوامل التي تزيدها أو تخففها، انتشار الألم.
- الحالات الطبية الموجودة مسبقًا: مثل السكري، أمراض القلب، ارتفاع ضغط الدم.
- الأمراض والإصابات السابقة: أي تاريخ لأمراض خطيرة أو جراحات سابقة.
- الأدوية: جميع الأدوية التي يتناولها المريض حاليًا، بما في ذلك المكملات العشبية.
- النظام الغذائي ونمط الحياة: معلومات عن التغذية، النشاط البدني، والتدخين.
- التاريخ العائلي: وجود أي أمراض وراثية أو سرطانات في العائلة.
بالنسبة للمرضى الذين لديهم تاريخ حالي أو سابق للإصابة بالسرطان في منطقة أخرى من الجسم، فإن ذلك يرفع بشكل كبير من خطر الإصابة بورم في العمود الفقري. بناءً على مرحلة السرطان وشدته، قد تختلف مسارات العلاج.
بعد جمع التاريخ المرضي، يقوم الطبيب بإجراء فحص بدني شامل يتضمن:
*
الجس:
يقوم الأستاذ الدكتور محمد هطيف بلمس وجس العمود الفقري (الظهر أو الرقبة) للبحث عن أي آفات، كتل، عدم استقرار، أو تشوهات أخرى.
*
الاختبارات السريرية العصبية:
تُجرى اختبارات لتقييم وظائف الذراعين والساقين، وتشمل:
*
القوة العضلية:
لتقييم أي ضعف في العضلات.
*
الإحساس:
لاختبار القدرة على الشعور باللمس، الألم، ودرجة الحرارة.
*
ردود الأفعال (Reflexes):
لتقييم سلامة المسارات العصبية.
أي خلل في الوظائف العصبية يمكن أن يشير إلى التهاب أو انضغاط في الحبل الشوكي و/أو أحد الأعصاب الشوكية، وقد يستدعي مزيدًا من التحقيق.
الحصول على تشخيص دقيق لآلام الظهر
الفحوصات التصويرية المتقدمة
عند الاشتباه في أن آلام الظهر ناتجة عن ورم في العمود الفقري، تُستخدم مجموعة متنوعة من تقنيات التصوير الطبي لتأكيد التشخيص وتحديد موقع الورم وحجمه ومدى انتشاره.
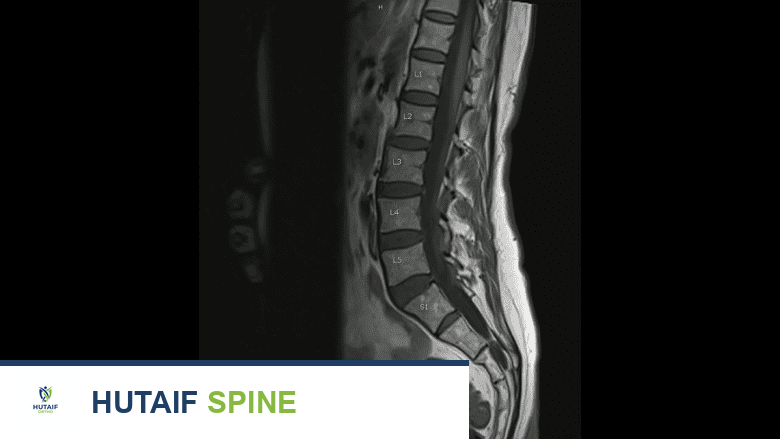
التصوير بالرنين المغناطيسي MRI

يساعد التصوير بالرنين المغناطيسي على تمييز أورام العمود الفقري عن الهياكل الوعائية العصبية.
يُعد التصوير بالرنين المغناطيسي (MRI) أفضل وسيلة لتصوير الأنسجة الرخوة، وهو مفيد بشكل خاص في تمييز الأورام عن الهياكل الوعائية العصبية الأخرى. يمكن أن يساعد فحص الرنين المغناطيسي المعزز بالتباين (الجادولينيوم) في تحديد ما إذا كان الورم يقع خارج الحبل الشوكي أو داخله. يوفر الرنين المغناطيسي صورًا تفصيلية للحبل الشوكي والأعصاب والأنسجة الرخوة المحيطة، مما يجعله أداة حاسمة في تشخيص أورام العمود الفقري.
فحص الرنين المغناطيسي (MRI) للعمود الفقري
التصوير المقطعي المحوسب CT
تُستخدم فحوصات التصوير المقطعي المحوسب (CT) بشكل متزايد كخط دفاع أول لتصوير مشاكل العمود الفقري المشتبه بها، لأنها توفر رؤية محسّنة للعظام مقارنة بالأشعة السينية التقليدية. يستخدم التصوير المقطعي المحوسب الأشعة السينية وجهاز كمبيوتر لإنشاء سلسلة من الصور المقطعية للحصول على تفاصيل أكبر للعظام والهياكل المحيطة.
الفحص بالتصوير المقطعي المحوسب (CT)
التصوير المقطعي بالإصدار البوزيتروني PET
يمكن أن تكون فحوصات التصوير المقطعي بالإصدار البوزيتروني (PET) مفيدة في تأكيد ما إذا كان الشذوذ الذي ظهر في فحوصات التصوير الأخرى هو ورم. يتم حقن المريض بكمية صغيرة من مادة تتبع مشعة، عادةً نوع من السكر، تتدفق عبر مجرى الدم. ثم تُستخدم كاميرا خاصة لتحديد مناطق الجسم التي تجمعت فيها هذه المواد المشعة، والتي تكون أكثر احتمالًا أن تكون في الخلايا السرطانية، حيث تستهلك الخلايا السرطانية السكر بنشاط أكبر.
مسح العظام
يتضمن هذا الفحص حقن مادة مشعة (متعقبة) تتدفق عبر مجرى الدم وتمتصها العظام. ثم تُستخدم كاميرا خاصة لرؤية العظام بوضوح وأي مناطق بها تغيرات غير طبيعية فيها، والتي تُسمى "النقاط الساخنة" (Hot Spots). يُستخدم مسح العظام بشكل خاص للكشف عن الأورام النقيلية التي انتشرت إلى العظام.
التصوير المقطعي بالنخاع الشوكي CT Myelography
في الحالات التي لا يكون فيها التصوير بالرنين المغناطيسي خيارًا متاحًا (مثل وجود جهاز تنظيم ضربات القلب أو زرعات معدنية معينة)، قد يُجرى فحص التصوير المقطعي المحوسب مع تصوير النخاع (Myelography). يتضمن هذا الإجراء حقن صبغة تباين في الفراغ المحيط بالحبل الشوكي، مما يساعد على تصور الأنسجة الرخوة، مثل الأورام، بالإضافة إلى العظام بوضوح أكبر.
الفحص بالتصوير المقطعي المحوسب مع تصوير النخاع
خزعة الورم
عند الاشتباه في وجود ورم في العمود الفقري بناءً على التصوير، قد تُطلب خزعة للتحقق من التشخيص و/أو لمعرفة المزيد عن طبيعة الورم (حميد أم خبيث، ونوعه المحدد). الخزعة هي الإجراء الوحيد الذي يمكن أن يؤكد بشكل قاطع وجود السرطان ونوعه.
هناك نوعان عامان من الخزعات لأورام العمود الفقري:
الخزعة بالإبرة عن طريق الجلد
يتم إدخال إبرة رفيعة عبر الجلد إلى الورم باستخدام توجيه الأشعة السينية أو التصوير المقطعي المحوسب لضمان الدقة. تُعد الخزعة بالإبرة عن طريق الجلد هي النوع الأكثر شيوعًا عند محاولة تشخيص ورم في العمود الفقري، لأنها أقل توغلًا.
الخزعة الجراحية المفتوحة
تُعد هذه الخزعة عملية جراحية مفتوحة وعادةً ما تُجرى عندما تكون هناك خطة لعملية جراحية أخرى بالفعل. قد تكون الخزعة المفتوحة استئصالية (إزالة جزء من الورم) أو استئصالية كلية (إزالة الورم بالكامل).
في بعض الأحيان، لا تُطلب خزعة لأورام العمود الفقري، كما هو الحال في الحالات التي يكون فيها السرطان المتقدم قد انتشر بالفعل إلى العمود الفقري من جزء آخر من الجسم، ويكون التشخيص الأولي للسرطان معروفًا.
فحوصات الدم المخبرية
قد تكون فحوصات الدم جزءًا من عملية التشخيص لأورام العمود الفقري للمساعدة في فحص السرطان. من الممكن أيضًا أن تساعد فحوصات الدم في تأكيد مصدر ورم نقيلي (ثانوي) في العمود الفقري، مثل الثدي أو البروستاتا. تُستخدم بعض فحوصات الدم للكشف عن علامات الأورام (Tumor Markers) التي قد تشير إلى وجود أنواع معينة من السرطان.
خيارات علاج أورام العمود الفقري
يعتمد علاج أورام العمود الفقري على عدة عوامل، بما في ذلك نوع الورم (حميد أو خبيث)، حجمه، موقعه، مدى انتشاره، صحة المريض العامة، والأعراض التي يعاني منها. يهدف العلاج إلى تخفيف الألم، الحفاظ على الوظيفة العصبية، وتحسين جودة حياة المريض. يضع الأستاذ الدكتور محمد هطيف في صنعاء خطة علاج مخصصة لكل مريض، غالبًا ما تت
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك