تخفيف الألم: استئصال أورام العمود الفقري داخل الجافية خارج النخاع الشوكي جراحياً
الخلاصة الطبية
أورام العمود الفقري داخل الجافية خارج النخاع الشوكي هي كتل تنمو داخل الغشاء الواقي للنخاع الشوكي (الجافية) ولكن خارج النخاع نفسه. تتسبب في الألم والضعف ومشاكل عصبية. يتم علاجها بشكل أساسي بالاستئصال الجراحي المجهري الدقيق لتخفيف الضغط واستعادة الوظيفة العصبية.
الخلاصة الطبية السريعة: أورام العمود الفقري داخل الجافية خارج النخاع الشوكي هي كتل تنمو داخل الغشاء الواقي للنخاع الشوكي (الجافية) ولكن خارج النخاع نفسه. تتسبب في الألم والضعف ومشاكل عصبية. يتم علاجها بشكل أساسي بالاستئصال الجراحي المجهري الدقيق لتخفيف الضغط واستعادة الوظيفة العصبية.
مقدمة
تُعد آلام الظهر والرقبة من الشكاوى الشائعة، ولكن في بعض الأحيان قد تكون هذه الآلام مؤشراً على حالات أكثر خطورة، مثل أورام العمود الفقري. من بين هذه الأورام، تبرز "أورام داخل الجافية خارج النخاع الشوكي" كحالة تتطلب فهماً دقيقاً وعلاجاً متخصصاً. هذه الأورام تنمو داخل الغلاف الواقي للنخاع الشوكي (الجافية) ولكنها تقع خارج النسيج الفعلي للنخاع الشوكي نفسه. على الرغم من ندرتها مقارنة بأورام العظام أو الأورام فوق الجافية، إلا أن تشخيصها وعلاجها المبكر أمر بالغ الأهمية للحفاظ على جودة حياة المريض ومنع المضاعفات العصبية الخطيرة.
في هذه الصفحة الشاملة، سنتعمق في فهم هذه الأورام، بدءاً من أسبابها وأعراضها وصولاً إلى أدق تفاصيل التشخيص والعلاج الجراحي المتقدم. سنستكشف كيف يمكن للتقنيات الحديثة والخبرة الجراحية أن تحدث فرقاً كبيراً في نتائج المرضى. ويسعدنا أن نسلط الضوء على دور الأستاذ الدكتور محمد هطيف، الذي يُعد من أبرز الجراحين المتخصصين في جراحة العمود الفقري والأعصاب في صنعاء واليمن، بخبرته الواسعة ومهاراته الدقيقة في التعامل مع هذه الحالات المعقدة، مقدماً أعلى مستويات الرعاية للمرضى.
التشريح
لفهم أورام العمود الفقري داخل الجافية خارج النخاع الشوكي، من الضروري أولاً استعراض التشريح الأساسي للعمود الفقري والنخاع الشوكي. العمود الفقري هو هيكل عظمي معقد يحمي النخاع الشوكي، وهو الحبل العصبي الرئيسي الذي يمتد من الدماغ وينقل الإشارات إلى باقي أجزاء الجسم.
يتكون العمود الفقري من فقرات عظمية تتخللها أقراص غضروفية تعمل كممتص للصدمات. يمر النخاع الشوكي داخل قناة تسمى القناة الشوكية. يحيط بالنخاع الشوكي ثلاث طبقات من الأغشية الواقية تُعرف باسم السحايا:
1.
الأم الجافية (Dura Mater):
هي الطبقة الخارجية السميكة والأقوى، وتشكل غلافاً متيناً يحمي النخاع الشوكي والسائل الدماغي الشوكي.
2.
الأم العنكبوتية (Arachnoid Mater):
تقع تحت الأم الجافية، وهي غشاء رقيق يشبه شبكة العنكبوت.
3.
الأم الحنون (Pia Mater):
هي الطبقة الداخلية الرقيقة التي تلتصق مباشرة بسطح النخاع الشوكي.
يوجد سائل شفاف يسمى السائل الدماغي الشوكي (CSF) بين الأم العنكبوتية والأم الحنون، والذي يعمل كوسادة لحماية النخاع الشوكي من الصدمات.
تصنيف الأورام حسب الموقع:
*
أورام خارج الجافية (Epidural Tumors):
تنمو خارج الأم الجافية، وغالباً ما تكون أوراماً عظمية أو نقائل.
*
أورام داخل الجافية (Intradural Tumors):
تنمو داخل الأم الجافية. وتنقسم إلى نوعين رئيسيين:
*
أورام داخل الجافية خارج النخاع (Intradural Extramedullary Tumors):
وهي محور حديثنا. تنمو داخل كيس الجافية ولكنها تقع خارج النخاع الشوكي نفسه، أي في الفراغ بين الأم الجافية والأم الحنون. هذه الأورام تضغط على النخاع الشوكي من الخارج.
*
أورام داخل الجافية داخل النخاع (Intradural Intramedullary Tumors):
تنمو داخل نسيج النخاع الشوكي نفسه.
فهم هذا التشريح الدقيق يساعد في تحديد طبيعة الورم، ومدى خطورته، وأفضل طريقة للتعامل معه جراحياً لضمان سلامة النخاع الشوكي والأعصاب المحيطة. الأستاذ الدكتور محمد هطيف يمتلك فهماً عميقاً لهذه التفاصيل التشريحية، مما يمكنه من التخطيط الدقيق للعمليات الجراحية المعقدة.
الأسباب وعوامل الخطر
تُعد أورام العمود الفقري داخل الجافية خارج النخاع الشوكي نادرة نسبياً، وفي معظم الحالات، لا يوجد سبب واضح ومباشر لتطورها. على عكس بعض أنواع السرطان الأخرى، نادراً ما تكون هذه الأورام نتيجة لانتشار الخلايا السرطانية الخبيثة (النقائل) من أجزاء أخرى من الجسم. بدلاً من ذلك، تنشأ معظمها كأورام أولية في العمود الفقري.
الأنواع الشائعة لهذه الأورام:
*
الورم السحائي (Meningioma):
ينشأ من خلايا الأم الجافية (الغشاء الخارجي الواقي للنخاع الشوكي). غالباً ما تكون هذه الأورام حميدة (غير سرطانية) وتنمو ببطء. تنتشر بشكل أكبر بين النساء في منتصف العمر وكبار السن.
*
الورم الشفاني (Schwannoma):
ينشأ من الخلايا الشفانية التي تغلف الأعصاب الشوكية. عادة ما تكون حميدة وتنمو ببطء. يمكن أن تسبب أعراضاً جذرية (تؤثر على جذر العصب) في مراحلها المبكرة.
*
الورم الليفي العصبي (Neurofibroma):
يشبه الورم الشفاني وينشأ أيضاً من الأعصاب الشوكية. قد يكون مرتبطاً ببعض المتلازمات الوراثية مثل الورم الليفي العصبي من النوع الأول (Neurofibromatosis Type 1).
أورام أقل شيوعاً أو ذات خصائص مختلطة:
*
الورم المسخي (Teratoma):
هو ورم نادر قد يظهر بخصائص مختلطة، حيث يكون جزء منه داخل النخاع وجزء آخر خارجه.
أورام داخل النخاع (للمقارنة):
من المهم التمييز بين هذه الأورام وتلك التي تنمو داخل النخاع الشوكي نفسه، والتي تشمل:
* الورم البطاني (Ependymoma)
* الورم الوعائي الأرومي (Hemangioblastoma)
* الورم الشحمي (Lipoma)
* الورم النجمي (Astrocytoma)
* الورم الأرومي الدبقي (Glioblastoma) (وهو خبيث ونادر في النخاع الشوكي)
عوامل الخطر المحتملة:
بينما السبب الدقيق غير معروف في معظم الحالات، هناك بعض العوامل التي قد تزيد من خطر الإصابة بهذه الأورام، وتشمل:
*
الاستعداد الوراثي:
بعض المتلازمات الوراثية، مثل الورم الليفي العصبي (Neurofibromatosis)، قد تزيد من خطر الإصابة بأورام الأعصاب الشوكية.
*
التعرض للإشعاع:
في حالات نادرة جداً، قد يرتبط التعرض السابق للعلاج الإشعاعي بتطور بعض الأورام.
*
الجنس والعمر:
بعض الأورام، مثل الأورام السحائية، أكثر شيوعاً لدى النساء وفي الفئات العمرية الأكبر سناً.
يُعد فهم هذه الأسباب المحتملة وأنواع الأورام المختلفة خطوة أولى نحو التشخيص الدقيق والعلاج الفعال. يعتمد الأستاذ الدكتور محمد هطيف على معرفته الواسعة بهذه الأسباب والأنواع لتحديد أفضل مسار علاجي لكل مريض.
الأعراض
تعتمد أعراض أورام العمود الفقري داخل الجافية خارج النخاع الشوكي بشكل كبير على موقع الورم وحجمه ومعدل نموه. نظراً لأن هذه الأورام تضغط على النخاع الشوكي أو جذور الأعصاب المحيطة، فإن الأعراض غالباً ما تكون عصبية بطبيعتها. من المهم ملاحظة أن هذه الأعراض قد تتطور ببطء على مدى أشهر أو حتى سنوات، وقد تتشابه مع حالات أخرى أقل خطورة، مما يجعل التشخيص المبكر تحدياً.
الأعراض الرئيسية التي قد يواجهها المرضى تشمل:
الألم
- الألم المحوري (Axial Pain): ألم موضعي في منطقة العمود الفقري حيث يقع الورم (الرقبة، الظهر العلوي، الظهر السفلي). هذا الألم عادة ما يكون مستمراً، سواء في حالة النشاط أو الراحة، وقد يزداد سوءاً في الليل أو عند الاستلقاء.
- الألم الجذري (Radicular Pain): ألم ينتشر على طول مسار العصب المتأثر، ويمكن أن يكون حاداً أو حارقاً أو كهربائياً. على سبيل المثال، قد ينتشر الألم من الرقبة إلى الذراع أو من الظهر إلى الساق (عرق النسا). هذا النوع من الألم شائع بشكل خاص مع أورام غمد العصب (الورم الشفاني، الورم الليفي العصبي).
- تفاقم الألم: في العمود الفقري القطني (أسفل النخاع الشوكي)، يمكن أن تسبب أورام داخل الجافية خارج النخاع الشوكي ألماً جذرياً شديداً (ألم، تنمل، ضعف)، وقد يتطور ألم أسفل الظهر ويتفاقم بسرعة ليصبح لا يطاق عندما تنمو الأورام لتشغل معظم القناة الشوكية.
الأعراض العصبية
تظهر هذه الأعراض نتيجة لضغط الورم على النخاع الشوكي نفسه، وتُعرف باسم "اعتلال النخاع" (Myelopathy).
*
الخدر والتنميل (Numbness and Paresthesias):
إحساس بالخدر أو الوخز أو "الدبابيس والإبر" في الأطراف (الذراعين والساقين) أو الجذع.
*
ضعف العضلات (Motor Weakness):
ضعف تدريجي في العضلات، مما يؤثر على القدرة على المشي، رفع الأشياء، أو أداء المهام اليومية. يمكن أن يؤدي إلى:
*
عدم استقرار المشي (Gait Instability):
صعوبة في التوازن والمشي، مما يزيد من خطر السقوط.
*
عدم التنسيق الحركي الدقيق (Fine Motor Incoordination):
خاصة في اليدين (في حالة الأورام العنقية)، مما يجعل المهام مثل الكتابة أو إغلاق الأزرار صعبة.
*
اضطرابات المثانة والأمعاء (Bladder and Bowel Dysfunction):
* زيادة وتيرة التبول.
* صعوبة في إفراغ المثانة (احتباس البول).
* سلس البول أو البراز في الحالات المتقدمة.
* في الأورام القطنية، حتى العلامات الخفية لخلل وظيفي في المثانة العصبية السفلية يجب أن تؤخذ على محمل الجد.
علامات الجهاز العصبي العلوي
هذه علامات يكتشفها الطبيب أثناء الفحص العصبي وتشير إلى وجود مشكلة في المسارات العصبية العليا (التي تتحكم في الحركة الإرادية).
*
فرط المنعكسات (Hyperreflexia):
استجابات منعكسة مبالغ فيها عند النقر على الأوتار (مثل الرضفة أو العضلة ذات الرأسين).
*
علامة هوفمان (Hoffman Sign):
استجابة غير طبيعية عند نقر ظفر الإصبع الأوسط.
*
علامة بابينسكي (Babinski Sign):
استجابة غير طبيعية عند خدش باطن القدم.
*
الرمع العضلي (Myoclonus):
تقلصات عضلية مفاجئة وغير إرادية.
متى يجب استشارة الطبيب؟
إذا كنت تعاني من أي من هذه الأعراض، خاصة إذا كانت تتفاقم تدريجياً أو تؤثر على قدرتك على أداء الأنشطة اليومية، فمن الضروري استشارة طبيب متخصص. التشخيص المبكر يفتح الباب أمام خيارات علاجية أكثر فعالية ويقلل من خطر حدوث ضرر عصبي دائم. الأستاذ الدكتور محمد هطيف يتمتع بخبرة واسعة في تقييم هذه الأعراض المعقدة وتحديد مصدرها بدقة.
التشخيص
يُعد التشخيص الدقيق لأورام العمود الفقري داخل الجافية خارج النخاع الشوكي أمراً حاسماً لتحديد خطة العلاج الأنسب. يتطلب ذلك مزيجاً من التاريخ المرضي المفصل، والفحص السريري الشامل، ودراسات التصوير المتقدمة.
الفحص السريري والتاريخ المرضي
يبدأ الأستاذ الدكتور محمد هطيف بتقييم شامل يتضمن:
*
التاريخ المرضي:
سؤال المريض عن طبيعة الأعراض، متى بدأت، كيف تطورت، ومدى تأثيرها على حياته اليومية. يتم البحث عن أي عوامل خطر محتملة أو تاريخ عائلي لأمراض مماثلة.
*
الفحص العصبي:
يركز هذا الفحص على تقييم القوة العضلية، الإحساس، المنعكسات، التوازن، والمشي. يبحث الدكتور هطيف عن علامات اعتلال النخاع (Myelopathy) أو اعتلال الجذور (Radiculopathy) التي قد تشير إلى ضغط على النخاع الشوكي أو جذور الأعصاب.
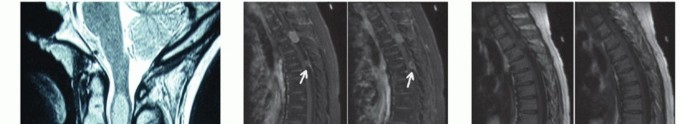
التصوير بالرنين المغناطيسي MRI
يُعد التصوير بالرنين المغناطيسي (MRI) التقنية التصويرية المفضلة والذهبية لتشخيص أورام العمود الفقري، سواء كانت داخل النخاع أو خارجه.
*
السبب:
يوفر التصوير بالرنين المغناطيسي صوراً مفصلة للغاية للأنسجة الرخوة، مثل النخاع الشوكي والأعصاب والأغشية المحيطة، مما يسمح برؤية الورم بوضوح وتحديد موقعه الدقيق وعلاقته بالهياكل المحيطة.
*
الصبغة التباينية:
استخدام مادة تباين (الجادولينيوم) ضروري للغاية. تتراكم هذه المادة في الأورام، مما يجعلها تضيء بشكل ساطع في صور الرنين المغناطيسي، ويساعد على تحديد حجم الورم وشكله وحدوده بدقة.
كيف تبدو الأورام المختلفة على MRI؟
*
الأورام السحائية (Meningiomas):
عادة ما تظهر بوضوح مع تعزيز إيجابي ومتجانس للتباين. غالباً ما تُظهر "ذيل الجافية" (dural tail sign)، وهو تعزيز في الجافية عند نقطة اتصال الورم، وهي علامة مميزة.
*
الأورام الشفانية والأورام الليفية العصبية (Schwannomas and Neurofibromas):
يمكن أن تظهر بنمط تعزيز متجانس أو غير متجانس. بعض الأورام الشفانية قد تظهر تعزيزاً قليلاً أو معدوماً، لكن هذا أقل شيوعاً.
*
الأورام داخل النخاع (للمقارنة):
*
الأورام البطانية (Ependymomas):
غالباً ما تكون كتلة متجانسة ومعززة داخل نسيج النخاع الشوكي.
*
الأورام النجمية (Astrocytomas):
تُظهر تعزيزاً متغيراً ونادراً ما تكون منطقة التعزيز صلبة ومتجانسة.
*
الأورام الوعائية الأرومية (Hemangioblastomas):
عادة ما تحتوي على منطقة كيسية ذات إشارة منخفضة في صور T1-weighted مع عقيدة صغيرة معززة بالتباين على الجدار الداخلي للكيس.
*
الأورام الشحمية (Lipomas):
غير معززة وتُظهر إشارة عالية مميزة في صور T1- و T2-weighted، تشبه الأنسجة الدهنية في الجسم.
التصوير المقطعي بالنخاع (CT Myelography)
- متى يستخدم؟ يُستخدم هذا الإجراء للمرضى الذين لا يستطيعون الخضوع للتصوير بالرنين المغناطيسي (مثل أولئك الذين لديهم أجهزة تنظيم ضربات القلب، مزيلات الرجفان، أو محفزات النخاع الشوكي).
- كيف يعمل؟ يتم حقن صبغة تباين في السائل الدماغي الشوكي المحيط بالنخاع الشوكي، ثم يتم إجراء تصوير مقطعي (CT).
- ماذا يظهر؟ يمكن أن يحدد هذا الإجراء منطقة تورم في النخاع الشوكي أو حتى انسداداً في السائل الدماغي الشوكي، مما يشير إلى موقع الأورام داخل النخاع. أما الأورام خارج النخاع، فعادة ما يتم تحديدها بشكل جيد بواسطة التصوير المقطعي بالنخاع.
دراسات أخرى
في بعض الحالات النادرة، قد تكون هناك حاجة لدراسات إضافية لاستبعاد أمراض أخرى في النخاع الشوكي مثل الساركويد، التهاب النخاع المستعرض، أو التصلب المتعدد، خاصة إذا كانت الأعراض غير نمطية.
تُعد الخبرة في تفسير هذه الصور التشخيصية أمراً بالغ الأهمية. يمتلك الأستاذ الدكتور محمد هطيف مهارة عالية في تحليل صور الرنين المغناطيسي والتصوير المقطعي بالنخاع، مما يمكنه من وضع خطة علاجية دقيقة ومخصصة لكل مريض.
العلاج
يعتمد علاج أورام العمود الفقري داخل الجافية خارج النخاع الشوكي على عدة عوامل، بما في ذلك نوع الورم وحجمه وموقعه، وشدة الأعراض، والحالة الصحية العامة للمريض. الهدف الرئيسي هو تخفيف الضغط على النخاع الشوكي والأعصاب، والحفاظ على الوظيفة العصبية، وتحسين جودة حياة المريض.
المراقبة غير الجراحية
في بعض الحالات، قد لا تكون الجراحة هي الخيار الأول:
*
المرضى الذين لا يعانون من أعراض:
إذا كان الورم صغيراً ولا يسبب أي أعراض عصبية (مثل الألم، الضعف، أو مشاكل المثانة)، أو إذا كانت الأعراض طفيفة جداً، فقد يوصي الأستاذ الدكتور محمد هطيف بالمراقبة الدقيقة.
*
المراقبة:
تتضمن المراقبة إجراء فحوصات عصبية دورية وتصوير بالرنين المغناطيسي بشكل متسلسل لمتابعة نمو الورم وأي تغيرات في الأعراض.
*
الحالات الخاصة:
بالنسبة لأورام داخل الجافية القطنية التي لا تسبب أعراضاً، يمكن مراقبتها بعناية، ولكن يجب التأكد من عدم وجود علامات خفية لخلل وظيفي في المثانة العصبية السفلية.
التدخل الجراحي
يُعد الاستئصال الجراحي هو العلاج الأساسي لمعظم أورام العمود الفقري داخل الجافية خارج النخاع الشوكي، خاصة عندما تسبب الأعراض.
دواعي الجراحة
تتضمن المؤشرات الرئيسية لإجراء الجراحة ما يلي:
*
الألم الشديد والمتقدم:
ألم محوري أو جذري شديد يتفاقم ولا يستجيب للعلاجات التحفظية.
*
الضعف التدريجي:
ضعف عضلي يتزايد بسبب ضغط الورم على جذور الأعصاب أو النخاع الشوكي.
*
أعراض اعتلال النخاع:
مثل مشاكل المثانة العصبية العلوية، اضطراب المشي التشنجي، عدم التنسيق في الأطراف العلوية، الضعف العام، وفقدان أو اضطراب الإحساس.
التخطيط للجراحة
تتطلب جراحة أورام داخل الجافية تخطيطاً دقيقاً ومهارة عالية:
*
النهج الجراحي:
عادة ما يتم إجراء الجراحة عبر نهج خلفي (من الظهر).
*
المضادات الحيوية:
تُعطى مضادات حيوية وريدية ذات اختراق جيد للجهاز العصبي المركزي (مثل نافسيلين أو أنسيف) خلال ساعة واحدة من شق الجلد لتقليل خطر العدوى.
*
وضع المريض:
يتم وضع المرضى الذين يعانون من أورام بين قاعدة الجمجمة والعمود الفقري الصدري العلوي (حوالي T4-T5) على لفائف الصدر مع تثبيت الرأس في حامل ثلاثي المسامير.
* يُستخدم وضع الانثناء الطفيف لمعظم أورام الرقبة.
* إذا كان هناك تخطيط لدمج خلفي مع تثبيت بالأدوات، فيُفضل وضع أكثر حيادية.
*
القسطرة البولية:
يتم وضع قسطرة بولية في معظم الحالات.
أنواع الأورام داخل الجافية: استراتيجيات الاستئصال الجراحي
أورام داخل الجافية خارج النخاع (Intradural Extramedullary Tumors)
هذه هي الأورام التي تنمو داخل الأم الجافية ولكن خارج النخاع الشوكي نفسه، مثل الأورام السحائية والأورام الشفانية والأورام الليفية العصبية.
-
الاستئصال المجهري (Microsurgical Resection):
- الشق الجراحي والوصول: بعد تحضير الجلد، يتم عمل شق في خط الوسط ويتم كشف العمود الفقري تحت السمحاق.
- فتح الجافية: عادة ما يتطلب فتح الجافية لغالبية أورام داخل الجافية خارج النخاع الشوكي إزالة صفيحة فوق وتحت الورم، ويتم تحديد عدد الصفائح المراد إزالتها بوضوح من صور الرنين المغناطيسي أو التصوير المقطعي بالنخاع.
- موقع فتح الجافية: عادة ما يكون فتح الجافية في خط الوسط، ولكن يمكن أن يكون
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك