تشخيص آلام الظهر والرقبة بدقة في صنعاء الدليل الشامل مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية السريعة الموسعة: تشخيص آلام الظهر والرقبة بدقة متناهية هو حجر الزاوية في تحديد السبب الجذري للألم المزمن أو الحاد، خاصة عندما لا تستجيب الأعراض للعلاجات الأولية التقليدية. هذه العملية لا تقتصر على تخفيف الألم فحسب، بل تهدف إلى استعادة جودة الحياة والوظيفة الكاملة للمريض. يبدأ التشخيص بتاريخ طبي مفصل وشامل، يليه فحص بدني دقيق لتقييم الوظائف العصبية والعضلية. قد يتطلب الأمر بعد ذلك مجموعة متنوعة من الفحوصات التصويرية المتقدمة مثل الرنين المغناطيسي (MRI) أو الأشعة المقطعية (CT)، بالإضافة إلى الفحوصات العصبية المتخصصة أو الحقن التشخيصية الموجهة. في صنعاء، يبرز الأستاذ الدكتور محمد هطيف كمرجعية طبية عليا في هذا المجال، بفضل خبرته التي تتجاوز العقدين، وحرصه على استخدام أحدث التقنيات التشخيصية والعلاجية، لتقديم خطة علاجية مخصصة وفعالة تضمن للمرضى أفضل النتائج الممكنة والعودة إلى حياتهم الطبيعية بدون ألم.
مقدمة: آلام الظهر والرقبة - تحدٍ صحي يتطلب الدقة في التشخيص
تُعد آلام الظهر والرقبة من أكثر الشكاوى الصحية شيوعاً التي تؤثر على ملايين الأشخاص حول العالم، وتتراوح شدتها من مجرد إزعاج بسيط ومؤقت إلى ألم شديد وموهن يعيق الأنشطة اليومية ويؤثر سلباً على جودة الحياة. في كثير من الحالات، قد لا يتطلب الألم البسيط وغير المعقد تشخيصاً دقيقاً للغاية لبدء العلاج الفعال، حيث يمكن أن يستجيب للراحة وتناول المسكنات البسيطة. ومع ذلك، عندما يصبح الألم مزمناً، أو يتفاقم، أو يبدأ في التأثير على وظائف الأعصاب (مثل التنميل، الخدر، الضعف)، يصبح التشخيص الدقيق أمراً حيوياً وضرورياً للغاية.
إن الفشل في تحديد السبب الجذري للألم يمكن أن يؤدي إلى علاجات غير فعالة، استمرار المعاناة، وتدهور الحالة بمرور الوقت. هنا تبرز أهمية الخبرة الطبية المتخصصة والمنهجية التشخيصية الشاملة. في صنعاء، يقدم الأستاذ الدكتور محمد هطيف، بصفته أستاذاً في جامعة صنعاء واستشارياً في جراحة العظام والعمود الفقري، نهجاً متكاملاً يعتمد على أحدث ما توصل إليه العلم والتقنية لضمان تشخيص دقيق وعلاج فعال. هذا الدليل الشامل سيسلط الضوء على كل ما يتعلق بتشخيص وعلاج آلام الظهر والرقبة، مؤكداً على الدور المحوري للخبرة والتقنية في استعادة صحة المرضى.

فهم العمود الفقري: أساس التشخيص الدقيق
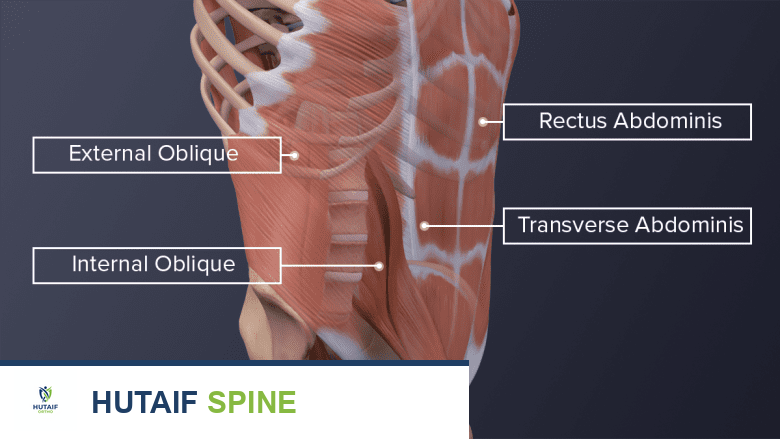
لفهم آلام الظهر والرقبة، من الضروري الإلمام بالتركيب التشريحي المعقد للعمود الفقري. يتكون العمود الفقري من 33 فقرة عظمية مقسمة إلى مناطق رئيسية:
- العمود الفقري العنقي (الرقبة): يتكون من 7 فقرات (C1-C7)، وهو الجزء الأكثر مرونة ومسؤول عن دعم الرأس وحركته الواسعة.
- العمود الفقري الصدري: يتكون من 12 فقرة (T1-T12)، تتصل بها الأضلاع، وهو أقل مرونة ويوفر حماية للأعضاء الداخلية.
- العمود الفقري القطني (الظهر السفلي): يتكون من 5 فقرات (L1-L5)، وهو الجزء الذي يتحمل معظم وزن الجسم ويتميز بقوة كبيرة ومرونة نسبية.
- العجز والعصعص: فقرات ملتحمة في قاعدة العمود الفقري.
بين كل فقرة وأخرى، توجد أقراص غضروفية مرنة تعمل كوسائد لامتصاص الصدمات وتسمح بحركة العمود الفقري. يمر عبر قناة داخل هذه الفقرات الحبل الشوكي، الذي تتفرع منه الأعصاب الشوكية لتغذي جميع أجزاء الجسم. تحيط بالعمود الفقري شبكة معقدة من الأربطة والعضلات التي توفر الدعم والاستقرار والحركة. أي خلل في هذه المكونات يمكن أن يؤدي إلى الألم.
الأسباب الشائعة لآلام الظهر والرقبة: تنوع يتطلب الخبرة
تتعدد الأسباب الكامنة وراء آلام الظهر والرقبة بشكل كبير، مما يجعل التشخيص الدقيق تحدياً يتطلب خبرة واسعة. يمكن تصنيف هذه الأسباب إلى عدة فئات:
1. الأسباب الميكانيكية (الأكثر شيوعاً):
- إجهاد العضلات والأربطة: يحدث عادة نتيجة للحركات المفاجئة، رفع الأوزان بطريقة خاطئة، وضعيات الجلوس أو الوقوف السيئة، أو الإفراط في النشاط البدني. الألم يكون عادةً موضعياً وقد يتفاقم بالحركة.
- الانزلاق الغضروفي (الديسك): يحدث عندما يبرز القرص الغضروفي بين الفقرات أو يتمزق، مما يضغط على الأعصاب المجاورة. يمكن أن يسبب ألماً حاداً ينتشر إلى الأطراف (عرق النسا في الظهر، أو ألم يمتد للذراع في الرقبة)، بالإضافة إلى الخدر والتنميل والضعف العضلي.
- التضيق الشوكي: ضيق القناة الشوكية التي يمر عبرها الحبل الشوكي والأعصاب، مما يضغط عليها. يحدث غالباً بسبب التغيرات التنكسية المرتبطة بالعمر (مثل تضخم الأربطة، نمو الزوائد العظمية). يسبب ألماً يزداد مع المشي ويتحسن بالجلوس أو الانحناء للأمام.
- التهاب المفاصل التنكسي (الفُصال العظمي): يؤثر على المفاصل الصغيرة بين الفقرات (المفاصل الوجيهية)، مما يؤدي إلى تآكل الغضروف وتكون نتوءات عظمية. يسبب ألماً وتيبساً، خاصة في الصباح أو بعد فترات الراحة.
- انزلاق الفقرات (Spondylolisthesis): تتحرك فقرة من مكانها الطبيعي فوق فقرة أخرى، مما قد يضغط على الأعصاب ويسبب ألماً في الظهر والأطراف.
- كسور الضغط الفقرية: تحدث غالباً بسبب هشاشة العظام، وتسبب ألماً حاداً ومفاجئاً، خاصة في كبار السن.
2. الأسباب الالتهابية:
- التهاب الفقار اللاصق (Ankylosing Spondylitis): مرض مناعي ذاتي يسبب التهاباً مزمناً في العمود الفقري والمفاصل الكبيرة، مما يؤدي إلى التيبس والألم الذي يزداد في الصباح ويتحسن مع الحركة.
- التهاب المفاصل الروماتويدي: يمكن أن يؤثر على العمود الفقري، خاصة في منطقة الرقبة.
3. الأسباب العصبية:
- اعتلال الجذور العصبية (Radiculopathy): مصطلح عام يشير إلى أي ضغط أو تهيج للعصب الشوكي، سواء بسبب انزلاق غضروفي، تضيق، أو نتوءات عظمية، مما يسبب ألماً ينتشر، خدر، تنميل، أو ضعف في المنطقة التي يغذيها العصب.
- اعتلال النخاع الشوكي (Myelopathy): ضغط شديد على الحبل الشوكي نفسه، يؤدي إلى أعراض أكثر خطورة مثل صعوبة المشي، فقدان التوازن، ضعف عام في الأطراف، وتغيرات في وظائف المثانة والأمعاء.
4. الأسباب الأقل شيوعاً والأكثر خطورة (علامات الخطر "Red Flags"):
- الأورام: أورام العمود الفقري الأولية أو النقائل من سرطانات أخرى يمكن أن تسبب ألماً شديداً لا يتحسن بالراحة، وفقداناً للوزن غير مبرر، وأعراضاً عصبية متقدمة.
- الالتهابات (العدوى): مثل التهاب الفقار والقرص (Spondylodiscitis) أو خراج فوق الجافية، وتسبب ألماً شديداً مصحوباً بالحمى، قشعريرة، وشعور عام بالتوعك.
- متلازمة ذيل الفرس (Cauda Equina Syndrome): حالة طبية طارئة ناتجة عن ضغط شديد على حزمة الأعصاب في نهاية الحبل الشوكي، وتسبب ألماً شديداً، خدر في منطقة السرج (الأرداف والفخذين الداخلية)، ضعف في الساقين، وفقدان السيطرة على المثانة والأمعاء.
- الكسور: خاصة بعد إصابة أو في المرضى الذين يعانون من هشاشة العظام.
الأستاذ الدكتور محمد هطيف يؤكد: "التمييز بين هذه الأسباب يتطلب خبرة سريرية عميقة وفهماً شاملاً للتشريح والفيزيولوجيا المرضية. التشخيص الدقيق هو مفتاح العلاج الناجح، وهو ما نوليه الأهمية القصوى في مركزنا."
منهجية التشخيص الدقيق في مركز الأستاذ الدكتور محمد هطيف: من التاريخ الطبي إلى أحدث التقنيات
الوصول إلى تشخيص دقيق لآلام الظهر والرقبة هو عملية متعددة الخطوات، تتطلب نهجاً منهجياً وشاملاً. في مركز الأستاذ الدكتور محمد هطيف، يتم اتباع بروتوكول صارم لضمان تحديد السبب الجذري للألم بأعلى درجات الدقة.
1. التاريخ الطبي والفحص السريري الشامل: حجر الزاوية
هذه هي الخطوة الأولى والأكثر أهمية. يقضي الأستاذ الدكتور محمد هطيف وقتاً كافياً مع كل مريض لجمع معلومات مفصلة:
-
التاريخ الطبي:
- طبيعة الألم: متى بدأ؟ كيف بدأ؟ هل هو حاد أم مزمن؟ هل هو مستمر أم متقطع؟ ما هو وصفه (طارق، حارق، كليل، حاد)؟
- موقع الألم وانتشاره: هل هو موضعي أم ينتشر إلى الذراعين أو الساقين؟
- العوامل المؤثرة: ما الذي يزيد الألم (الحركة، السعال، العطس، الجلوس، الوقوف)؟ وما الذي يخففه (الراحة، وضعيات معينة)؟
- الأعراض المصاحبة: هل يوجد خدر، تنميل، ضعف عضلي، صعوبة في المشي، فقدان للسيطرة على المثانة أو الأمعاء؟ هل هناك حمى، فقدان وزن غير مبرر، تعرق ليلي؟
- التاريخ المرضي السابق: هل عانى المريض من إصابات سابقة، جراحات، أمراض مزمنة (مثل السكري، هشاشة العظام)، أو تناول أدوية معينة؟
- نمط الحياة والمهنة: هل تتطلب وظيفة المريض جهداً بدنياً، جلوساً طويلاً، أو رفع أوزان؟
- العلاجات السابقة: ما هي العلاجات التي جربها المريض وهل كانت فعالة؟
-
الفحص السريري:
- الملاحظة: تقييم وضعية الجسم، المشية، أي تشوهات واضحة في العمود الفقري.
- الجس: لمس العمود الفقري والعضلات المحيطة لتحديد مناطق الألم، التشنج، أو الحساسية.
- تقييم نطاق الحركة: قياس قدرة المريض على ثني، بسط، تدوير، وإمالة الرقبة والظهر.
-
الفحص العصبي:
هذا الجزء حاسم ويتضمن:
- اختبار القوة العضلية: تقييم قوة العضلات في الأطراف لتحديد ما إذا كان هناك ضعف ناتج عن ضغط عصبي.
- اختبار الإحساس: تقييم القدرة على الشعور باللمس، الألم، والحرارة في مناطق مختلفة من الجلد لتحديد أي مناطق خدر أو تنميل.
- اختبار ردود الأفعال (المنعكسات): تقييم المنعكسات الوترية العميقة (مثل منعكس الرضفة والكاحل في الساقين، ومنعكس العضلة ذات الرأسين وثلاثية الرؤوس في الذراعين) للكشف عن أي تلف عصبي.
- اختبارات خاصة: مثل اختبار رفع الساق المستقيمة (SLR) لتحديد تهيج العصب الوركي.
الأستاذ الدكتور محمد هطيف يشدد: "خبرة الطبيب هي العامل الأهم في هذه المرحلة. القدرة على ربط الأعراض بالنتائج السريرية توجهنا نحو الفحوصات التكميلية الأنسب، وتجنب الفحوصات غير الضرورية."
2. الفحوصات التصويرية المتقدمة: رؤية ما لا يراه العين المجردة
بعد الفحص السريري، قد يطلب الدكتور هطيف فحوصات تصويرية لتأكيد التشخيص أو استبعاد أسباب معينة.
-
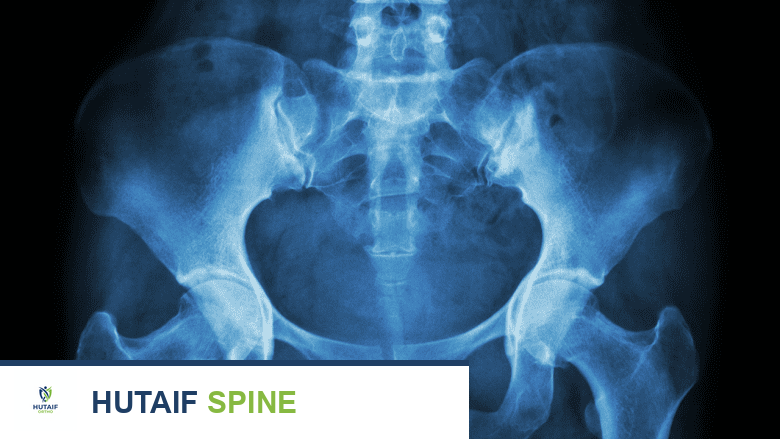
الأشعة السينية (X-rays):
- ما تظهره: تُظهر بشكل أساسي العظام، ويمكنها الكشف عن الكسور، انحناءات العمود الفقري (مثل الجنف أو الحداب)، التهاب المفاصل، تآكل الغضاريف الشديد، أو انزلاق الفقرات.
- حدودها: لا تُظهر الأنسجة الرخوة مثل الأقراص الغضروفية، الأعصاب، أو الحبل الشوكي بوضوح.
-
التصوير بالرنين المغناطيسي (MRI):
- ما يظهره: يُعتبر المعيار الذهبي لتصوير العمود الفقري لأنه يوفر صوراً تفصيلية للغاية للأنسجة الرخوة، بما في ذلك الأقراص الغضروفية (الانزلاق الغضروفي، التآكل)، الحبل الشوكي والأعصاب (الضغط العصبي، التورم)، الأربطة، والعضلات. يمكنه أيضاً الكشف عن الأورام، الالتهابات، أو التصلب المتعدد.
- ميزاته: لا يستخدم الإشعاع المؤين.
- حدوده: مكلف، وقد لا يكون مناسباً للمرضى الذين لديهم أجهزة معدنية معينة في الجسم (مثل منظم ضربات القلب) أو الذين يعانون من رهاب الأماكن المغلقة.
-
التصوير المقطعي المحوسب (CT Scan):
- ما يظهره: يوفر صوراً مقطعية مفصلة للعظام، وهو ممتاز في الكشف عن الكسور المعقدة، التغيرات العظمية في التضيق الشوكي، وتكوين نتوءات عظمية. يمكن أن يوفر أيضاً بعض المعلومات عن الأنسجة الرخوة ولكن بجودة أقل من MRI.
- ميزاته: أسرع من MRI، وقد يكون أفضل للمرضى الذين لا يمكنهم إجراء MRI.
- حدوده: يستخدم الإشعاع المؤين.
-
تصوير النخاع الشوكي (Myelogram) مع CT:
- ما يظهره: يتم حقن صبغة تباين في السائل المحيط بالحبل الشوكي والأعصاب، ثم يتم إجراء أشعة سينية أو CT. يسمح هذا التصوير برؤية الضغط على الحبل الشوكي أو الأعصاب بشكل أكثر وضوحاً، خاصة في الحالات التي لا يمكن فيها إجراء MRI.
3. الفحوصات العصبية المتخصصة: تقييم وظيفة الأعصاب
-
تخطيط العضلات والأعصاب (EMG/NCS - Electromyography and Nerve Conduction Studies):
- ما تظهره: تُستخدم هذه الفحوصات لتقييم وظيفة الأعصاب والعضلات. يمكن أن تساعد في تحديد ما إذا كان هناك تلف في الأعصاب (اعتلال عصبي)، أو ضغط على جذور الأعصاب (اعتلال جذور الأعصاب)، أو أمراض عضلية.
- ميزاتها: تحدد بدقة موقع وشدة الضرر العصبي.
- حدودها: قد تكون مزعجة بعض الشيء للمريض.
4. الحقن التشخيصية: تحديد مصدر الألم بدقة
في بعض الحالات، قد يكون من الصعب تحديد المصدر الدقيق للألم حتى بعد الفحوصات التصويرية. هنا يأتي دور الحقن التشخيصية:
- حقن المفاصل الوجيهية (Facet Joint Injections): يتم حقن مخدر موضعي و/أو ستيرويد في المفصل الوجيهي المشتبه به. إذا خف الألم بشكل كبير بعد الحقن، فهذا يشير إلى أن المفصل هو مصدر الألم.
- حقن جذور الأعصاب الانتقائية (Selective Nerve Root Blocks): يتم حقن مخدر موضعي و/أو ستيرويد حول جذر عصبي معين. إذا خف الألم الذي ينتشر إلى الطرف، فهذا يؤكد أن هذا العصب هو المتضرر.
- حقن القرص (Discography): نادراً ما تُستخدم، ولكنها تتضمن حقن صبغة في القرص المشتبه به تحت توجيه الأشعة السينية. إذا أثارت الحقن الألم المعتاد للمريض، فهذا يشير إلى أن القرص هو مصدر الألم.
الأستاذ الدكتور محمد هطيف يوضح: "الحقن التشخيصية هي أداة قوية جداً في أيدي الخبير، حيث تسمح لنا بتحديد مصدر الألم بدقة متناهية، مما يوجهنا نحو العلاج الأنسب والأكثر فعالية."
جدول مقارنة بين طرق التشخيص المختلفة لآلام الظهر والرقبة
| الطريقة | ما تظهره بشكل رئيسي | المزايا | العيوب/الاعتبارات |
|---|---|---|---|
| التاريخ والفحص السريري | الأعراض، العلامات العصبية، نطاق الحركة، موقع الألم | غير جراحي، أساس كل تشخيص، يعتمد على خبرة الطبيب | ذاتي، لا يظهر الهياكل الداخلية |
| الأشعة السينية (X-ray) | العظام (كسور، انحناءات، التهاب المفاصل، تآكل) | سريعة، متوفرة، منخفضة التكلفة، تظهر الهيكل العظمي | لا تظهر الأنسجة الرخوة (أقراص، أعصاب)، إشعاع مؤين |
| الرنين المغناطيسي (MRI) | الأنسجة الرخوة (أقراص، أعصاب، حبل شوكي، أربطة، عضلات) | تفاصيل دقيقة جداً، لا يوجد إشعاع | مكلفة، تستغرق وقتاً، قد لا تناسب الجميع (معدن، رهاب) |
| التصوير المقطعي (CT Scan) | العظام (كسور معقدة، نتوءات عظمية، تضيق القناة) | صور ثلاثية الأبعاد، أسرع من MRI، أفضل للعظام | إشعاع مؤين، تفاصيل أقل للأنسجة الرخوة من MRI |
| تخطيط العضلات والأعصاب (EMG/NCS) | وظيفة الأعصاب والعضلات، تحديد موقع وشدة الضرر العصبي | يحدد اعتلال الأعصاب بدقة، يميز بين المشاكل العصبية والعضلية | قد يكون مزعجاً، لا يظهر الهيكل التشريحي |
| الحقن التشخيصية | تحديد مصدر الألم الدقيق (مفاصل وجيهية، جذور أعصاب) | عالية الدقة في تحديد مصدر الألم، يمكن أن تكون علاجية أيضاً | جراحية بالحد الأدنى، قد تحمل مخاطر بسيطة |
خيارات العلاج المتكاملة: من التحفظي إلى الجراحي المتقدم
بمجرد التوصل إلى تشخيص دقيق، يضع الأستاذ الدكتور محمد هطيف خطة علاجية مخصصة لكل مريض، مع الأخذ في الاعتبار شدة الألم، السبب الكامن، الحالة الصحية العامة للمريض، وتفضيلاته. يبدأ العلاج عادةً بالخيارات التحفظية، وينتقل إلى التدخلات الأكثر تقدماً إذا لزم الأمر.
1. العلاج التحفظي (غير الجراحي):
يشكل هذا النهج الخط الأول للعلاج لمعظم حالات آلام الظهر والرقبة.
- الراحة وتعديل النشاط: قد تكون الراحة القصيرة ضرورية في الحالات الحادة، ولكن الراحة المطولة غير موصى بها. بدلاً من ذلك، يُنصح بتعديل الأنشطة لتجنب تفاقم الألم.
-
الأدوية:
- مسكنات الألم المتاحة دون وصفة طبية: مثل الباراسيتامول ومضادات الالتهاب غير الستيرويدية (NSAIDs) لتخفيف الألم والالتهاب.
- مرخيات العضلات: لتخفيف التشنجات العضلية.
- مضادات الألم العصبية: مثل الجابابنتين أو البريجابالين، للآلام ذات الطبيعة العصبية (التنميل، الخدر).
- المسكنات الأفيونية: تستخدم بحذر شديد ولفترات قصيرة في حالات الألم الشديد غير المستجيب، بسبب مخاطر الإدمان.
-
العلاج الطبيعي والتأهيل:
- تمارين العلاج الطبيعي: تهدف إلى تقوية عضلات الجذع والبطن والظهر (Core Muscles)، تحسين المرونة، استعادة نطاق الحركة، وتصحيح الوضعيات الخاطئة.
- العلاج اليدوي (Manual Therapy): تقنيات مثل التدليك، التعبئة (Mobilization)، والمناورات (Manipulation) التي يقوم بها أخصائي العلاج الطبيعي.
- الوسائل الفيزيائية: مثل الكمادات الساخنة أو الباردة، العلاج بالموجات فوق الصوتية، والتحفيز الكهربائي للأعصاب عبر الجلد (TENS).
-
تعديل نمط الحياة:
- الحفاظ على وزن صحي: يقلل الضغط على العمود الفقري.
- ممارسة التمارين الرياضية بانتظام: لتقوية العضلات وتحسين المرونة.
- تحسين وضعية الجلوس والوقوف: استخدام كراسي داعمة، الوقوف بشكل مستقيم.
- الإقلاع عن التدخين: يؤثر التدخين سلباً على صحة الأقراص الفقرية.
2. التدخلات العلاجية (Interventional Treatments):
عندما لا تستجيب الأعراض للعلاج التحفظي، قد يقترح الدكتور هطيف تدخلاً علاجياً موجهاً.
- حقن الستيرويد فوق الجافية (Epidural Steroid Injections): يتم حقن خليط من الستيرويد (مضاد للالتهاب) ومخدر موضعي في الفراغ فوق الجافية حول الحبل الشوكي والأعصاب. يهدف إلى تقليل الالتهاب وتخفيف الألم العصبي المنتشر. يتم إجراؤها تحت توجيه الأشعة لضمان الدقة.
- حقن المفاصل الوجيهية (Facet Joint Injections): تستهدف المفاصل الصغيرة بين الفقرات لتقليل الالتهاب والألم الموضعي.
- التردد الحراري (Radiofrequency Ablation - RFA): بعد نجاح الحقن التشخيصية للمفاصل الوجيهية، يمكن استخدام التردد الحراري لتدمير الأعصاب الصغيرة التي تحمل إشارات الألم من هذه المفاصل، مما يوفر تخفيفاً للألم لفترة أطول (عادة 6-12 شهراً).
3. العلاج الجراحي: عندما يصبح التدخل ضرورياً
الجراحة هي الملاذ الأخير وتُعتبر عندما تفشل جميع الخيارات الأخرى، أو في حالات معينة تتطلب تدخلاً عاجلاً (مثل متلازمة ذيل الفرس، الضعف العصبي المتفاقم، أو الألم الشديد والموهن الذي لا يمكن السيطرة عليه).
الأستاذ الدكتور محمد هطيف، بخبرته التي تزيد عن 20 عاماً، وتميزه كأستاذ في جامعة صنعاء، هو أحد الرواد في استخدام أحدث التقنيات الجراحية في اليمن، مما يضمن أعلى مستويات الدقة والأمان والفعالية للمرضى.
تشمل أنواع الجراحات الشائعة للعمود الفقري:
-
استئصال القرص المجهري (Microdiscectomy):
- الوصف: إجراء جراحي طفيف التوغل لإزالة الجزء المنزلق من القرص الغضروفي الذي يضغط على العصب. يتم باستخدام مجهر جراحي لتوفير رؤية مكبرة ودقيقة للمنطقة.
- متى يُستخدم: لعلاج الانزلاق الغضروفي (الديسك) الذي يسبب ألماً عصبياً شديداً (عرق النسا) ولا يستجيب للعلاج التحفظي.
- مزايا الدكتور هطيف: يمتلك الأستاذ الدكتور محمد هطيف خبرة واسعة في جراحات الميكروسكوب، مما يقلل من حجم الشق الجراحي، ويقلل من تلف الأنسجة المحيطة، ويسرع من فترة التعافي.
-
استئصال الصفيحة الفقرية (Laminectomy) و رأب الثقبة (Foraminotomy):
- الوصف: إزالة جزء من الصفيحة الفقرية (الجزء الخلفي من الفقرة) لتخفيف الضغط على الحبل الشوكي أو الأعصاب، خاصة في حالات التضيق الشوكي. قد يشمل رأب الثقبة لتوسيع الفتحة التي يخرج منها العصب.
- متى يُستخدم: لعلاج التضيق الشوكي الشديد، أو الانزلاق الغضروفي الكبير.
-
دمج الفقرات (Spinal Fusion):
- الوصف: يتم دمج فقرتين أو أكثر معاً باستخدام غرسات معدنية (مسامير وقضبان) و/أو طعوم عظمية، لتثبيت جزء من العمود الفقري ومنع الحركة المؤلمة.
- متى يُستخدم: في حالات عدم استقرار العمود الفقري (مثل انزلاق الفقرات)، أو الانحناءات الشديدة، أو الألم الشديد الناتج عن تآكل الأقراص الذي لا يستجيب للعلاجات الأخرى.
- مزايا الدكتور هطيف: يتمتع الدكتور هطيف بمهارة عالية في تقنيات دمج الفقرات المختلفة (مثل ALIF, PLIF, TLIF)، ويستخدم أحدث أنظمة التثبيت الفقري لضمان أفضل النتائج.
-
استبدال القرص الصناعي (Artificial Disc Replacement):
- الوصف: استبدال القرص الغضروفي المتضرر بقرص صناعي للحفاظ على حركة العمود الفقري، على عكس دمج الفقرات الذي يحد من الحركة.
- متى يُستخدم: في حالات مختارة من الانزلاق الغضروفي أو تآكل القرص، خاصة في الرقبة.
-
**جراحات العمود الفقري بالحد الأدنى من التدخل الج
آلام الظهر والرقبة وتنميل الأطراف ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وأفضل دكتور عمود فقري في صنعاء، وخبير في جراحات الديسك الميكروسكوبية.. نلتزم بإعادتك لحياة خالية من الألم وظهر مستقيم.
مواضيع أخرى قد تهمك