الدليل الشامل لتصوير العمود الفقري والأشعة التشخيصية لآلام الظهر
الخلاصة الطبية
تصوير العمود الفقري هو مجموعة من الفحوصات الطبية المتقدمة مثل الأشعة السينية والتصوير المقطعي وتصوير النخاع، وتهدف إلى الكشف الدقيق عن أسباب آلام الظهر والرقبة. تساعد هذه التقنيات الأطباء في تحديد الانزلاق الغضروفي وتضيق القناة الشوكية لوضع الخطة العلاجية أو الجراحية الأنسب للمريض.
الخلاصة الطبية السريعة: تصوير العمود الفقري هو مجموعة من الفحوصات الطبية المتقدمة مثل الأشعة السينية والتصوير المقطعي وتصوير النخاع، وتهدف إلى الكشف الدقيق عن أسباب آلام الظهر والرقبة. تساعد هذه التقنيات الأطباء في تحديد الانزلاق الغضروفي وتضيق القناة الشوكية لوضع الخطة العلاجية أو الجراحية الأنسب للمريض.
مقدمة عن تصوير العمود الفقري
تعتبر آلام الظهر والرقبة من أكثر الشكاوى الطبية شيوعا في العالم، وقد تكون مصدر قلق كبير للمرضى. عندما يواجه المريض ألما مستمرا أو أعراضا عصبية، يصبح التقييم الطبي الدقيق أمرا بالغ الأهمية. يتطلب تقييم أمراض العمود الفقري نهجا دقيقا ومتعدد الوسائط. وفي حين أن الفحص السريري الدقيق الذي يجريه الطبيب يظل حجر الزاوية في تشخيص أمراض جراحة العظام، فإن تقنيات تصوير العمود الفقري المتقدمة تعد ضرورية لتأكيد وجود الإصابات التشريحية، والتخطيط للعمليات الجراحية، والتعامل مع الحالات المعقدة، خاصة في العمليات الجراحية التصحيحية.
يهدف هذا الدليل الشامل إلى تبسيط المفاهيم الطبية المعقدة للمرضى، وشرح الدواعي والاعتبارات الميكانيكية الحيوية والتنفيذ التقني لكل من التصوير بالأشعة السينية، وتصوير النخاع الشوكي، والتصوير المقطعي المحوسب في سياق جراحة العظام الحديثة. نحن نهدف إلى تزويدك بالمعرفة اللازمة لتفهم خطوات تشخيص حالتك وتكون شريكا فاعلا في رحلة علاجك.
تشريح العمود الفقري وأهمية التصوير
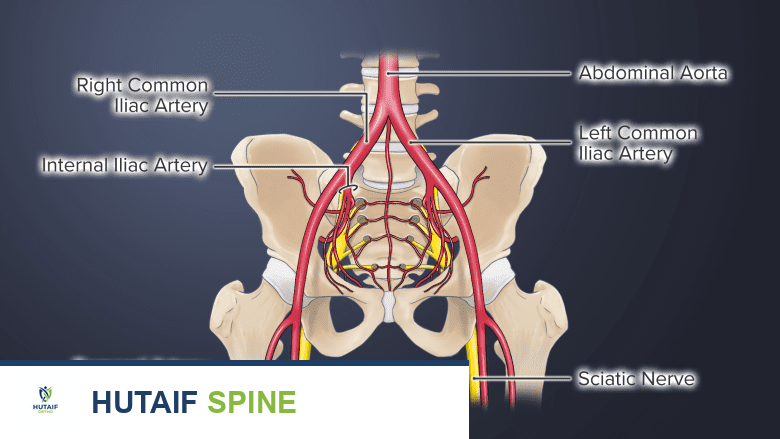
لفهم أهمية تصوير العمود الفقري، يجب أن نلقي نظرة مبسطة على تشريح هذا الهيكل المعقد. يتكون العمود الفقري من سلسلة من العظام تسمى الفقرات، وتفصل بينها أقراص غضروفية تعمل كوسائد لامتصاص الصدمات. يمر الحبل الشوكي عبر قناة عظمية داخل هذه الفقرات، وتتفرع منه الأعصاب الشوكية لتغذي مختلف أجزاء الجسم.
عند حدوث أي خلل في هذا النظام، مثل الانزلاق الغضروفي، أو تآكل المفاصل، أو تحرك الفقرات، يمكن أن يحدث ضغط على الأعصاب أو الحبل الشوكي، مما يسبب الألم، أو الخدر، أو الضعف. هنا تبرز أهمية تصوير العمود الفقري، حيث يتيح للطبيب رؤية ما بداخل الجسم بوضوح، وتحديد موقع المشكلة بدقة متناهية، وتقييم مدى تأثيرها على الأنسجة العصبية المحيطة، وهو ما يمهد الطريق لاختيار العلاج الأنسب.
دواعي إجراء الأشعة لتشخيص آلام الظهر
تعتبر الأشعة السينية البسيطة الاختبار التشخيصي الأبسط والأكثر فعالية من حيث التكلفة والمتاح بسهولة لآلام أسفل الظهر أو الرقبة. غالبا ما تظهر هذه الصور الشعاعية الأساسية نسبة عالية من النتائج التشريحية غير الطبيعية. ومع ذلك، فإن فائدتها السريرية الفورية في الحالات الحادة دقيقة للغاية وتتطلب تقييما طبيا خبيرا.
متى يطلب الطبيب الأشعة السينية
أثبتت الدراسات الطبية الموسعة أن إجراء صور الأشعة السينية الروتينية للعمود الفقري خلال الزيارة السريرية الأولى لآلام أسفل الظهر الحادة نادرا ما يغير من خطة إدارة المريض ولا يعتبر فعالا من حيث التكلفة في معظم الحالات.
يوصي الأطباء بإجراء الأشعة السينية العادية فقط بعد فشل تجربة منظمة من العلاج التحفظي الأولي (مثل الأدوية والعلاج الطبيعي)، خاصة لدى المرضى الذين تقل أعمارهم عن خمسة وأربعين عاما والذين لا يعانون من أعراض تحذيرية. تشمل هذه الأعراض التحذيرية التي تستدعي تصويرا فوريا ما يلي:
* التعرض لإصابة أو حادث.
* فقدان الوزن غير المبرر.
* وجود عجز عصبي مفاجئ مثل ضعف في الساقين أو فقدان السيطرة على الإخراج.
* وجود تاريخ مرضي سابق للإصابة بالأورام.
العلاقة بين نتائج الأشعة والأعراض
من الأخطاء الشائعة في تشخيص أمراض العمود الفقري هو المبالغة في تفسير التشوهات الإشعاعية العرضية. قد تظهر الأشعة السينية بعض التغيرات التي لا ترتبط بالضرورة بالألم الذي يشعر به المريض. لا توجد علاقة قوية بين آلام الظهر الحادة ووجود العلامات الإشعاعية التالية:
* التغيرات الطفيفة في انحناء أسفل الظهر.
* الفقرات الانتقالية (مثل اندماج الفقرة القطنية الخامسة مع العجز).
* التضيق الخفيف إلى المتوسط في مساحة القرص الغضروفي.
* علامة الفراغ في القرص الغضروفي.
* النتوءات العظمية المخلبية.
علاوة على ذلك، فإن تحديد مدى تضيق مساحة القرص الغضروفي أمر صعب للغاية ويخضع لتقدير الطبيب، باستثناء حالات العمود الفقري التي خضعت لعمليات جراحية سابقة أو في حالات مرض القرص التنكسي المتقدم. تزداد احتمالية ارتباط الألم الشديد في الظهر والساق بوجود نتوءات عظمية كبيرة أو تضيق شديد وواضح في مساحة القرص.
أنواع الأشعة التشخيصية للعمود الفقري
يعتمد جراح العظام على مجموعة متنوعة من تقنيات تصوير العمود الفقري للحصول على صورة كاملة عن حالة المريض. كل تقنية لها استخداماتها الخاصة ونقاط قوتها.
الأشعة السينية المتخصصة
عندما تكون الرؤية الأمامية الخلفية والجانبية القياسية غير كافية، يمكن أن تؤكد الإسقاطات المتخصصة أو تدحض الانطباع السريري الأولي للطبيب:
- الرؤية المائلة: فعالة للغاية في تحديد بعض الأجزاء الدقيقة من الفقرات. وهي المعيار الذهبي في الأشعة العادية لتحديد انحلال الفقار وتقييم انزلاق الفقرات. في العمود الفقري عنق الرحم، تعتبر الرؤية المائلة استثنائية لتحديد التضيق العظمي داخل الثقوب التي تخرج منها الأعصاب.
- أشعة الانحناء والتمدد الجانبية: تُستخدم لتقييم عدم الاستقرار الحركي للفقرات أثناء الحركة. يطلب الطبيب من المريض الانحناء للأمام ثم للخلف أثناء التقاط الصورة. يتطلب التفسير الدقيق لهذه الصور حذرا، حيث أن بعض الحركة الطفيفة تعتبر طبيعية. يعتمد التفسير الدقيق بشكل كبير على تعاون المريض، والوضعية الموحدة، والتقنية الإشعاعية السليمة.
- رؤية فيرجسون: وهي صورة شعاعية بزاوية معينة أثبتت قيمتها الكبيرة في تشخيص متلازمة الانضغاط الخارجي، حيث ينضغط العصب خارج القناة الشوكية الطبيعية بين الأجزاء العظمية المتضخمة.
تصوير النخاع الشوكي
على الرغم من الانتشار الواسع للتصوير بالرنين المغناطيسي، يظل تصوير النخاع الشوكي أداة تشخيصية لا غنى عنها في ترسانة جراح العظام. تكمن قيمته الأساسية في قدرته على التقييم الديناميكي للمحور الشوكي بأكمله بحثا عن التشوهات وتحديد الآفات داخل العمود الفقري بدقة.
دواعي استخدام تصوير النخاع
يُخصص تصوير النخاع بشكل عام للسيناريوهات السريرية المعقدة حيث يكون التصوير بالرنين المغناطيسي غير ممكن أو غير واضح. تشمل الدواعي الأساسية ما يلي:
1. وجود غرسات معدنية: المرضى الذين لديهم أدوات معدنية داخلية (مثل مسامير وقضبان تثبيت الفقرات)، حيث يصبح التصوير بالرنين المغناطيسي غير دقيق بسبب التداخل المغناطيسي الشديد الذي تسببه المعادن.
2. التشخيصات المتضاربة: السيناريوهات التي تتعارض فيها الأعراض السريرية للمريض مع نتائج التصوير بالرنين المغناطيسي.
3. جراحات المراجعة: تقييم العمود الفقري الذي خضع لعمليات جراحية سابقة، حيث يكون التمييز بين التليف فوق الجافية (النسيج الندبي بعد الجراحة) والانزلاق الغضروفي المتكرر أمرا صعبا.
4. التشوهات الشديدة: المرضى الذين يعانون من تغيرات تنكسية عظمية ملحوظة أو انحناء شديد في العمود الفقري حيث قد يقلل التصوير بالرنين المغناطيسي من تقدير درجة تضيق القناة الشوكية أو مخارج الأعصاب.
يجب التنويه إلى أن تصوير النخاع هو إجراء تداخلي. يتم تجاوزه إذا كان الفحص السريري والتصوير غير الجراحي (مثل الرنين المغناطيسي) متفقين تماما في التشخيص.
التصوير المقطعي بعد تصوير النخاع
تتعزز القيمة التشخيصية لتصوير النخاع بشكل كبير عند إضافة فحص بالتصوير المقطعي المحوسب مباشرة بعده. يعتبر هذا المزيج المعيار الذهبي لتقييم تضيق العمود الفقري المعقد.

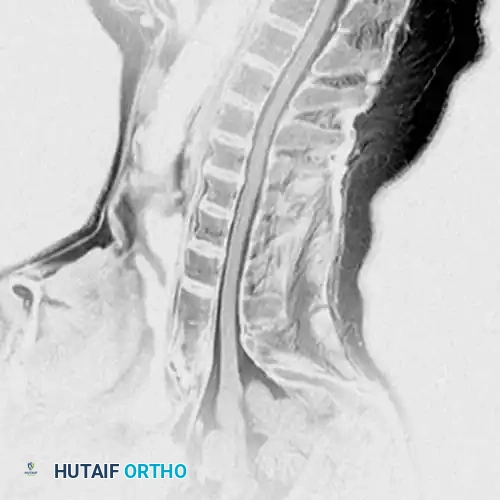
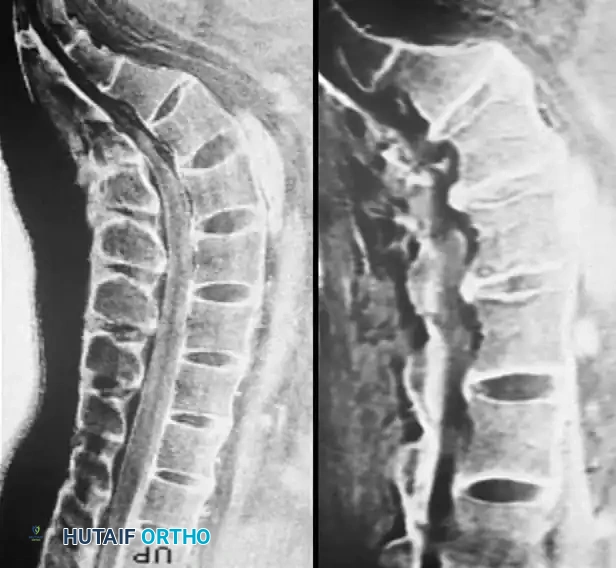
صورة بالرنين المغناطيسي لمريض يعاني من ألم في العصب العنقي. كان الرنين المغناطيسي غير حاسم لوجود انزلاق غضروفي واضح.
صورة أفقية بالرنين المغناطيسي لنفس المريض، تفشل في تحديد المشكلة داخل مخرج العصب بوضوح.
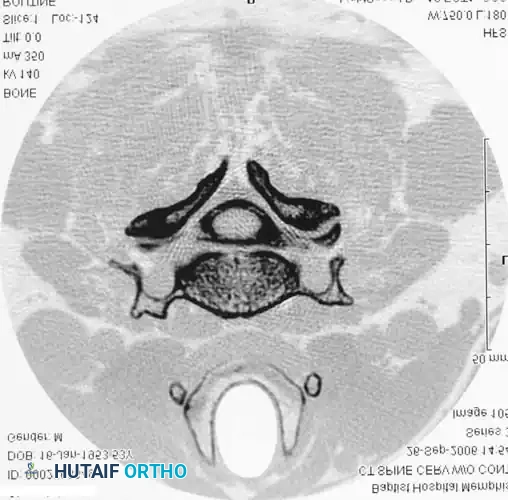
مقطع أفقي بالتصوير المقطعي بعد تصوير النخاع. يوفر إدخال التباين داخل القراب تمييزا صارخا بين الكيس الغشائي وجذور الأعصاب والهياكل العظمية المحيطة.
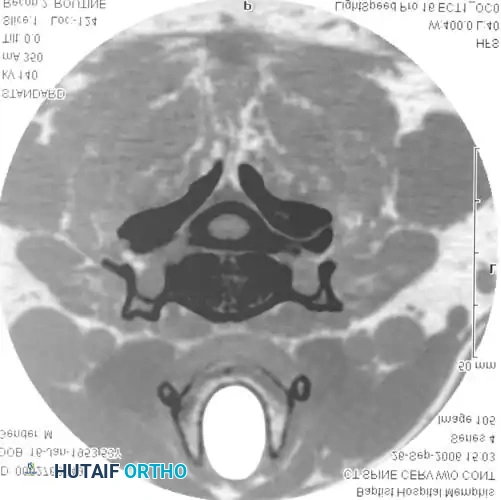
التصوير المقطعي بعد تصوير النخاع يكشف بوضوح عن انزلاق غضروفي داخل الثقبة يضغط على جذر العصب العنقي، والذي لم يتم اكتشافه في التصوير بالرنين المغناطيسي الأولي.
التصوير المقطعي المحوسب
أحدث ظهور التصوير المقطعي المحوسب ثورة في تشخيص أمراض العظام والمفاصل في العمود الفقري. تسمح تقنية التصوير المقطعي الحديثة، إلى جانب برامج الكمبيوتر المتقدمة، بإعادة تنسيق المقاطع المحورية القياسية إلى صور ثلاثية الأبعاد بدقة تصل إلى أجزاء من المليمتر.
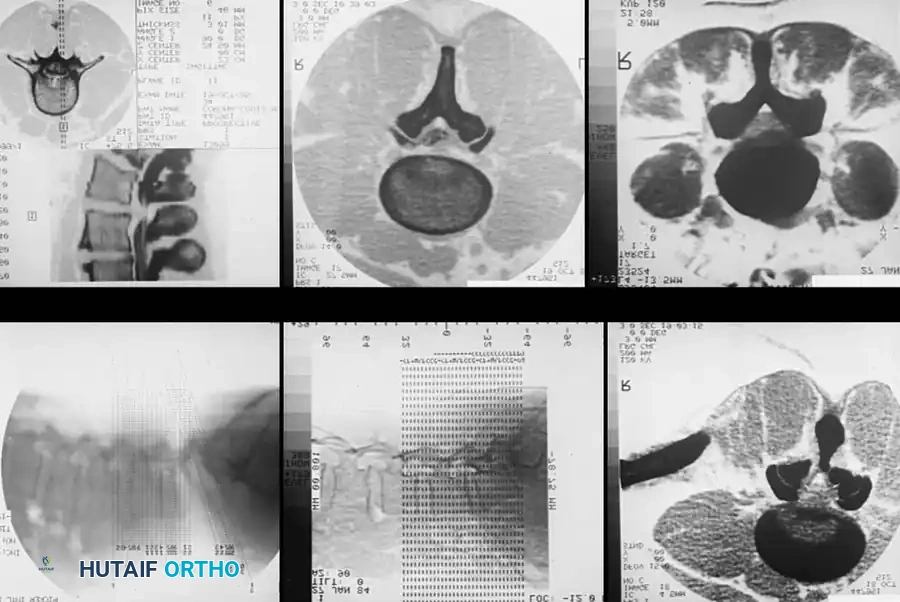
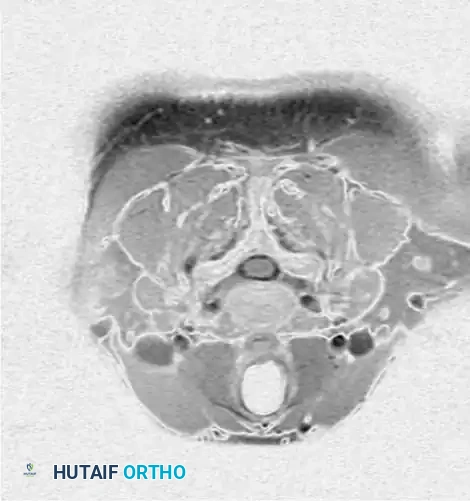
تصوير مقطعي محوري للعمود الفقري العنقي بدون تباين، يوضح الحدود العظمية للقناة المركزية والثقوب العصبية.
تسمح قدرات البرامج الآن للجراحين بتقييم الكثافة الدقيقة للفقرة، ومقارنتها مع البيانات المعيارية لتوفير تقدير دقيق لهشاشة العظام، وهو عامل حاسم عند التخطيط لتثبيت المسامير في الفقرات.
عند طلب إجراء تصوير مقطعي، يجب على الجراح تحديد المعلمات السريرية الدقيقة لضمان التقاط منطقة الاهتمام. يتضمن الروتين القياسي للاشتباه في الانزلاق الغضروفي القطني سلسلة من المقاطع عبر الأقراص الفقرية القطنية السفلية.
تصوير مقطعي متعدد اللوحات يوضح طرق عرض مختلفة معاد تنسيقها، وهو ضروري للفهم المكاني الشامل ثلاثي الأبعاد لأمراض العمود الفقري قبل التدخل الجراحي.
كيف يوجه التصوير خطة العلاج
لتوحيد الإبلاغ عن تضيق العمود الفقري والانزلاق الغضروفي في التصوير المتقدم، تم تطوير نظام تصنيف قابل للتكرار بدرجة عالية لتقييم مدى تشوه العصب الشوكي والكيس الغشائي. هذا المقياس ضروري للتواصل الأكاديمي بين الأطباء واتخاذ القرارات الجراحية الدقيقة.
| درجة الانضغاط | تشوه العصب الشوكي (في مخرج العصب) | تشوه الكيس الغشائي (في القناة الفقرية) |
|---|---|---|
| الدرجة 0 (غائب) | لا توجد مادة غضروفية مرئية تلامس أو تشوه جذر العصب. | لا توجد مادة غضروفية مرئية تلامس أو تشوه الكيس الغشائي. |
| الدرجة 1 (الحد الأدنى) | اتصال مع مادة القرص يشوه العصب، ولكن الإزاحة أقل من 2 مم. | مادة القرص على اتصال مباشر بالكيس الغشائي دون ضغط كبير. |
| الدرجة 2 (متوسط) | مادة القرص تزيح العصب بمقدار 2 مم أو أكثر؛ العصب لا يزال مرئيا بوضوح. | مادة القرص تشوه الكيس الغشائي؛ ومع ذلك تظل المسافة الأمامية الخلفية 7 مم أو أكثر. |
| الدرجة 3 (شديد) | مادة القرص تحجب جذر العصب تماما. | مادة القرص تشوه الكيس الغشائي بشدة؛ وتقل المسافة إلى أقل من 7 مم. |
بناء على هذه الدرجات الدقيقة التي يظهرها تصوير العمود الفقري، يستطيع الجراح تحديد ما إذا كان المريض يحتاج إلى علاج تحفظي، أو تدخل جراحي بسيط، أو جراحة معقدة لتوسيع القناة الشوكية وتثبيت الفقرات.
التحضير والتعافي بعد تصوير النخاع
يعد تصوير النخاع إجراء دقيقا يتطلب تحضيرا خاصا ورعاية لاحقة لضمان راحة المريض وسلامته.
خطوات إجراء تصوير النخاع
يتطلب التنفيذ السليم لتصوير النخاع تقنية دقيقة لضمان جودة التشخيص وتقليل الصداع الذي قد يحدث بعد ثقب الجافية.
1. الوضعية والتحضير: يتم وضع المريض على بطنه على طاولة التصوير. يتم تعقيم منطقة أسفل الظهر وتجهيزها طبيا. يطلب من المريض شرب كميات كافية من السوائل قبل الإجراء.
2. التخدير الموضعي: يتم تحديد مستوى وضع الإبرة بناء على المستوى المرضي المشتبه به. يتم حقن مخدر موضعي في الجلد والأنسجة لتخفيف الألم.
3. إدخال الإبرة: يستخدم الطبيب إبرة رفيعة جدا ومصممة خصيصا (ذات طرف غير قاطع) لتقليل تسرب السائل النخاعي وتقليل احتمالية حدوث الصداع.
4. جمع السائل وحقن الصبغة: يتم جمع كمية صغيرة من السائل النخاعي للتحليل المخبري إذا لزم الأمر، ثم يتم حقن صبغة التباين ببطء تحت توجيه الأشعة السينية المستمرة لضمان وصولها للمكان الصحيح.
5. التصوير: يتم إمالة طاولة الفحص للسماح للصبغة بالتدفق وتغطية الأعصاب، ثم يتم التقاط صور الأشعة السينية والتصوير المقطعي.
المواد المتباينة وإدارة المضاعفات
في الماضي، كانت تستخدم مواد تباين زيتية تسببت في بعض المضاعفات. أما اليوم، فإن وسائط التباين غير الأيونية القابلة للذوبان في الماء هي المعيار المطلق والآمن. تشمل مزاياها:
* الامتصاص الكامل من قبل الجسم (مما يلغي الحاجة المؤلمة لسحب الصبغة بعد الإجراء).
* تعزيز التعريف التشريحي والوضوح.
* أمان عالٍ جدا وعدم ارتباطها بالتهابات الأغشية العنكبوتية.
الوقاية من المضاعفات والتعافي:
على الرغم من أمانها، قد تسبب المواد الحديثة بعض التهيج البسيط. لتجنب المضاعفات مثل الصداع أو الغثيان، يوصى بالآتي:
* شرب كميات كبيرة من السوائل قبل وبعد الإجراء لتسريع خروج الصبغة من الجسم.
* إيقاف بعض الأدوية (مثل مضادات الاكتئاب وأدوية الغثيان المحددة) قبل 48 ساعة من الإجراء بناء على تعليمات الطبيب.
* الحفاظ على إبقاء رأس المريض مرتفعا بزاوية 30 درجة على الأقل بعد الإجراء لمنع هجرة مادة التباين إلى الأعلى.
* الراحة التامة في السرير لعدة ساعات بعد الإجراء.
يتطلب إتقان دراسات تشخيص العمود الفقري فهما عميقا للمبادئ الميكانيكية الحيوية والدوائية والتقنية الكامنة وراء كل طريقة. من خلال التطبيق الحكيم للتصوير الشعاعي العادي، والتنفيذ الخالي من العيوب لتصوير النخاع عند الإشارة إليه، والاستفادة من القدرات المتقدمة للتصوير المقطعي الحديث، يمكن لجراح العظام التنقل في أكثر أمراض العمود الفقري تعقيدا بدقة وثقة لتقديم أفضل رعاية ممكنة للمريض.
الأسئلة الشائعة حول تصوير العمود الفقري
هل الأشعة السينية ضرورية لكل حالة ألم في الظهر؟
لا، لا يوصى بإجراء الأشعة السينية فوراً لحالات ألم الظهر الحادة البسيطة ما لم تكن هناك "علامات تحذيرية" مثل التعرض لحادث، أو فقدان الوزن، أو وجود ضعف عصبي في الساقين. غالباً ما يبدأ العلاج بالمسكنات والعلاج الطبيعي أولاً.
ما الفرق بين التصوير بالرنين المغناطيسي والتصوير المقطعي؟
الرنين المغناطيسي ممتاز في إظهار الأنسجة الرخوة مثل الغضاريف والأعصاب والنخاع الشوكي. بينما التصوير المقطعي (CT) يتفوق في إظهار التفاصيل العظمية الدقيقة، ويُستخدم بكثرة للتخطيط الجراحي أو عند وجود موانع للرنين المغناطيسي مثل الغرسات المعدنية.
هل إجراء تصوير النخاع الشوكي مؤلم؟
يتم إجراء تصوير النخاع تحت التخدير الموضعي، لذا فإن الألم أثناء إدخال الإبرة يكون في حده الأدنى ويشبه وخزة الإبرة العادية. قد يشعر المريض ببعض الضغط أثناء حقن الصبغة.
لماذا يتم دمج التصوير المقطعي مع تصوير النخاع؟
إضافة التصوير المقطعي مباشرة بعد حقن الصبغة في النخاع يوفر صورة ثلاثية الأبعاد وعالية الدقة والتباين، مما يجعله "المعيار الذهبي" لاكتشاف الانضغاطات العصبية الدقيقة التي قد لا تظهر في الرنين المغناطيسي التقليدي.
هل صبغات التباين المستخدمة في تصوير النخاع آمنة؟
نعم، الصبغات الحديثة المستخدمة اليوم قابلة للذوبان في الماء، ويمتصها الجسم بالكامل ويتخلص منها بشكل طبيعي، وتعتبر آمنة جداً مقارنة بالمواد القديمة.
ما هي أشعة الانحناء والتمدد للعمود الفقري؟
هي نوع من الأشعة السينية الحركية، حيث يُطلب من المريض الانحناء للأمام ثم للخلف أثناء التقاط الصورة. تساعد هذه الأشعة الطبيب في تقييم ما إذا كان هناك عدم استقرار أو انزلاق متحرك بين الفقرات.
هل يمكن للأشعة السينية العادية أن تظهر الانزلاق الغضروفي؟
لا، الأشعة السينية العادية تظهر العظام فقط ولا تظهر الأقراص الغضروفية أو الأعصاب. ولكنها قد تظهر تضيقاً في المسافة بين الفقرات، مما يعطي الطبيب تلميحاً لاحتمالية وجود مشكلة في الغضروف تستدعي رنيناً مغناطيسياً.
كيف يجب أن أستعد لإجراء تصوير النخاع؟
أهم خطوة هي شرب كميات كبيرة من الماء قبل وبعد الإجراء. كما يجب إبلاغ طبيبك بجميع الأدوية التي تتناولها، حيث يجب إيقاف بعض الأدوية مثل مضادات الاكتئاب قبل 48 ساعة من الفحص.
ماذا تعني درجات انضغاط العصب في تقرير الأشعة؟
هو نظام تصنيف طبي (من الدرجة 0 إلى 3) يصف مدى ضغط الغضروف أو العظم على العصب. الدرجة 0 تعني عدم وجود ضغط، بينما الدرجة 3 تعني أن العصب محجوب ومضغوط بشدة، مما يساعد الجراح في اتخاذ قرار العملية.
كيف أتجنب الصداع بعد تصوير النخاع الشوكي؟
لتجنب الصداع، يستخدم الطبيب إبراً رفيعة جداً. من جانبك، يجب عليك الراحة في السرير مع إبقاء رأسك مرتفعاً قليلاً (حوالي 30 درجة)، وشرب الكثير من السوائل المحتوية على الكافيين والماء، وتجنب الانحناء أو رفع الأشياء الثقيلة لعدة أيام.
===
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك