الكيس الزليلي في العمود الفقري القطني: دليل شامل للمرضى مع الأستاذ الدكتور محمد هطيف
الكيس الزليلي في العمود الفقري القطني: دليل شامل للمرضى مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية السريعة: الكيس الزليلي هو كيس حميد مملوء بالسوائل يتكون عادةً في المفاصل الوجيهية بالعمود الفقري القطني نتيجة للتغيرات التنكسية. يمكن أن يسبب ألمًا شديدًا في الظهر، وأعراضًا عصبية مثل الخدر والوخز والضعف في الأطراف السفلية، نتيجة لضغطه على جذور الأعصاب. يتضمن العلاج خيارات تحفظية مثل الراحة، الأدوية، والعلاج الطبيعي، وفي حالات فشل العلاج التحفظي أو تفاقم الأعراض، قد تكون الجراحة ضرورية. يُعد الأستاذ الدكتور محمد هطيف في صنعاء مرجعاً طبياً رائداً، حيث يقدم تشخيصًا دقيقًا وعلاجًا متطورًا وشاملاً لهذه الحالة، مستفيدًا من خبرته الواسعة وأحدث التقنيات الجراحية المتاحة.
مقدمة: فهم الكيس الزليلي وتأثيره على جودة الحياة
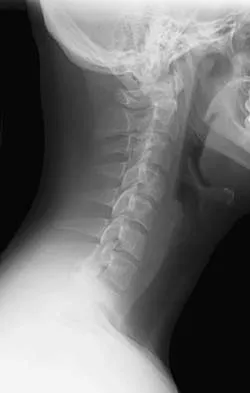
يُعد الكيس الزليلي في العمود الفقري القطني حالة شائعة نسبيًا، وتزداد شيوعًا مع التقدم في العمر. يمكن أن يؤثر هذا الكيس بشكل كبير على جودة حياة المرضى، مسببًا مجموعة واسعة من الأعراض التي تتراوح بين الانزعاج الخفيف والآلام الشديدة المنهكة. إنه كيس حميد، أي غير سرطاني، مملوء بسائل لزج يشبه السائل الزليلي الموجود في المفاصل، ويتكون في منطقة المفاصل الوجيهية (Facet Joints) في العمود الفقري. ينشأ هذا الكيس عادةً نتيجة للتغيرات التنكسية المرتبطة بالعمر، أو الإجهاد المتكرر، أو عدم استقرار العمود الفقري. على الرغم من طبيعته الحميدة، إلا أن نموه يمكن أن يضغط على الأعصاب المحيطة أو على القناة الشوكية نفسها، مما يؤدي إلى ظهور أعراض مؤلمة ومزعجة قد تشمل الألم، الخدر، الوخز، أو حتى الضعف في الساقين.
في هذا الدليل الشامل والمفصل، سنغوص عميقًا في كل جانب يتعلق بالكيس الزليلي في العمود الفقري القطني. سنبدأ بفهم طبيعته التشريحية، ثم نتطرق إلى أسبابه الكامنة، وأعراضه المتنوعة، مروراً بأساليب التشخيص الدقيقة، وصولاً إلى خيارات العلاج المتاحة، سواء كانت تحفظية أو جراحية. نهدف إلى تزويدك بمعلومات دقيقة وموثوقة، مدعومة بالخبرة الطبية، لمساعدتك على فهم حالتك بشكل أفضل واتخاذ قرارات مستنيرة بشأن رعايتك الصحية.
يُقدم الأستاذ الدكتور محمد هطيف، أحد أبرز وأمهر خبراء جراحة العظام والعمود الفقري في صنعاء واليمن، رعاية طبية متقدمة وخبرة لا مثيل لها في تشخيص وعلاج حالات الكيس الزليلي في العمود الفقري القطني. بصفته أستاذًا في جامعة صنعاء، يمتلك الدكتور هطيف أكثر من 20 عامًا من الخبرة العملية والأكاديمية، وهو معروف بنهجه الشامل والمُخصص لكل مريض. يعتمد الدكتور هطيف على أحدث التقنيات الجراحية، مثل الجراحة المجهرية (Microsurgery)، لضمان أفضل النتائج الممكنة بأقل تدخل جراحي ممكن. كما يلتزم الدكتور هطيف بمبدأ الأمانة الطبية الصارمة، مما يضمن للمرضى تلقي التقييم الأكثر صدقًا والخطط العلاجية الأكثر فعالية. إذا كنت تعاني من أعراض تشير إلى وجود كيس زليلي، فإن استشارة الأستاذ الدكتور محمد هطيف هي خطوتك الأولى نحو التشخيص الدقيق والعلاج الفعال واستعادة جودة حياتك في صنعاء.
فهم الكيس الزليلي في العمود الفقري: نظرة تشريحية ووظيفية
لفهم الكيس الزليلي، من الضروري أولاً استيعاب التركيب المعقد للعمود الفقري القطني وكيفية تفاعل مكوناته.
تشريح العمود الفقري القطني: الأساس الهيكلي
يتكون العمود الفقري القطني (أسفل الظهر) من خمس فقرات ضخمة وقوية (L1-L5)، مصممة لدعم وزن الجزء العلوي من الجسم وتوفير المرونة للحركة. بين كل فقرتين توجد الأقراص الفقرية (Intervertebral Discs)، التي تعمل كممتص للصدمات وتسمح بالحركة.
المكونات الرئيسية للعمود الفقري القطني ذات الصلة بالكيس الزليلي:
- الفقرات (Vertebrae): العظام التي تشكل العمود الفقري.
- الأقراص الفقرية (Intervertebral Discs): وسائد غضروفية ليفية بين الفقرات.
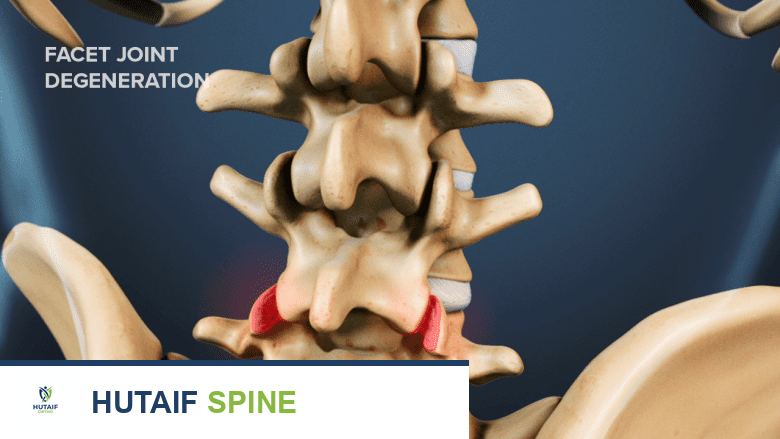
- المفاصل الوجيهية (Facet Joints): هي مفاصل صغيرة تقع في الجزء الخلفي من كل فقرة، تربط الفقرات ببعضها البعض وتوفر الثبات وتحد من الحركة المفرطة. كل مفصل وجيهي مغطى بغضروف أملس ومحاط بكبسولة مملوءة بسائل زليلي، مما يقلل الاحتكاك ويسمح بحركة سلسة. هذه المفاصل هي المصدر الأكثر شيوعًا لتكون الأكياس الزليلية.
- القناة الشوكية (Spinal Canal): هي المساحة المجوفة التي تمر عبرها الحبل الشوكي والأعصاب الشوكية.
- جذور الأعصاب الشوكية (Spinal Nerve Roots): تخرج من الحبل الشوكي عبر فتحات صغيرة بين الفقرات (الثقوب العصبية) لتتفرع إلى بقية أجزاء الجسم.
ما هو الكيس الزليلي في العمود الفقري؟
الكيس الزليلي في العمود الفقري هو كيس حميد مملوء بسائل لزج يشبه السائل الزليلي (Synovial Fluid) الذي يزيت المفاصل. يتكون هذا الكيس عادةً كبروز أو انتباج من الكبسولة المحيطة بالمفصل الوجيهي. عندما تتدهور المفاصل الوجيهية بسبب التنكس أو عدم الاستقرار، يمكن أن تتكون "حقيبة" صغيرة أو كيس من الغشاء الزليلي المبطن للمفصل. يمتلئ هذا الكيس بالسائل الزليلي ويمكن أن يزداد حجمه تدريجياً.
مكان التكون: الكيس الزليلي يظهر بشكل شبه حصري في العمود الفقري القطني، وتحديداً في المفاصل الوجيهية. يمكن أن يتكون في أي مستوى من مستويات العمود الفقري القطني، ولكنه أكثر شيوعًا عند مستويات L4-L5 و L5-S1، وهي المستويات الأكثر تعرضًا للإجهاد والحركة.
الآلية: مع التقدم في العمر، أو نتيجة للإجهاد المتكرر، أو الإصابات، تبدأ المفاصل الوجيهية في التآكل والتنكس. يمكن أن يؤدي هذا التنكس إلى فرط حركة طفيف أو عدم استقرار في المفصل، مما يحفز الغشاء الزليلي على تكوين كيس يخرج من الكبسولة المفصلية. بمرور الوقت، يمتلئ هذا الكيس بالسوائل ويتضخم.

الأسباب وعوامل الخطر لتكون الكيس الزليلي
تتعدد العوامل التي تساهم في تكون الكيس الزليلي، ومعظمها يرتبط بالتغيرات التنكسية المرتبطة بالعمر والإجهاد الميكانيكي على العمود الفقري.
الأسباب الرئيسية:
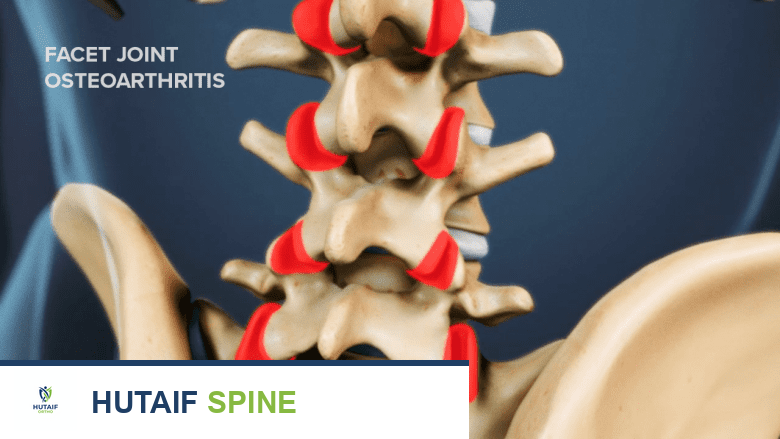
- التنكس المفصلي الوجيهي (Facet Joint Degeneration): هذا هو السبب الأكثر شيوعًا. مع التقدم في العمر، تتعرض المفاصل الوجيهية للتآكل والتمزق، مما يؤدي إلى تآكل الغضروف وتغيرات في العظام المحيطة (مثل تكون النتوءات العظمية أو الزوائد العظمية). هذه التغيرات يمكن أن تؤدي إلى ضعف في كبسولة المفصل، مما يسمح للغشاء الزليلي بالانتفاخ وتكوين الكيس.
- عدم استقرار العمود الفقري (Spinal Instability): عندما يصبح العمود الفقري غير مستقر بسبب ضعف الأربطة أو الأقراص الفقرية المتضررة (مثل الانزلاق الغضروفي)، تزداد الحركة غير الطبيعية بين الفقرات. هذا الإجهاد الميكانيكي المتزايد على المفاصل الوجيهية يمكن أن يحفز تكون الأكياس الزليلية.
- الإجهاد الميكانيكي المتكرر والإصابات (Repetitive Stress and Trauma): الأنشطة التي تتضمن ثنيًا أو التواءًا متكررًا للعمود الفقري، أو التعرض لإصابات طفيفة ومتكررة، يمكن أن تساهم في تآكل المفاصل الوجيهية وبالتالي زيادة خطر تكون الكيس الزليلي.
- التهاب المفاصل (Arthritis): حالات مثل التهاب المفاصل التنكسي (Osteoarthritis) يمكن أن تؤثر على المفاصل الوجيهية وتزيد من احتمالية تكون الأكياس.
- التكلسات (Calcifications): في بعض الحالات، قد تتكلس الأكياس الزليلية بمرور الوقت، مما يجعلها أكثر صلابة وأكثر قدرة على الضغط على الأعصاب.
عوامل الخطر:
- العمر: الكيس الزليلي أكثر شيوعًا لدى الأشخاص الذين تزيد أعمارهم عن 50 عامًا، حيث تزداد التغيرات التنكسية مع التقدم في السن.
- الجنس: تشير بعض الدراسات إلى أن النساء قد يكن أكثر عرضة للإصابة.
- السمنة: الوزن الزائد يزيد من الضغط على العمود الفقري، خاصة في المنطقة القطنية، مما يسرع من تنكس المفاصل الوجيهية.
- الوراثة: قد يكون هناك استعداد وراثي للتغيرات التنكسية في العمود الفقري.
- المهن التي تتطلب جهدًا بدنيًا: المهن التي تتطلب رفع الأثقال، الانحناء المتكرر، أو الاهتزاز قد تزيد من خطر الإصابة.
- التاريخ المرضي لمشاكل العمود الفقري: وجود انزلاق غضروفي سابق، أو جراحات سابقة في العمود الفقري، أو حالات أخرى مثل تضيق القناة الشوكية يمكن أن تزيد من خطر تكون الكيس.
الأعراض: كيف يظهر الكيس الزليلي؟
تعتمد الأعراض التي يسببها الكيس الزليلي بشكل كبير على حجم الكيس وموقعه، وما إذا كان يضغط على جذور الأعصاب أو الحبل الشوكي. غالبًا ما تتطور الأعراض تدريجيًا وتتفاقم مع مرور الوقت.
الأعراض الشائعة:
-
ألم أسفل الظهر (Low Back Pain):
- هو العرض الأكثر شيوعًا.
- يمكن أن يكون الألم موضعيًا في أسفل الظهر أو ينتشر إلى الأرداف.
- يُوصف عادة بأنه ألم عميق، مؤلم، أو حاد.
- يتفاقم الألم عادةً مع النشاط، الوقوف لفترات طويلة، المشي، أو تمديد الظهر (مثل الانحناء للخلف).
- يتحسن الألم عادةً مع الراحة أو الانحناء إلى الأمام.
-
ألم الأطراف السفلية (Radiculopathy / Sciatica-like Symptoms):
- إذا ضغط الكيس على جذر عصبي يخرج من العمود الفقري، فقد يسبب ألمًا ينتشر إلى أحد الساقين أو كلتيهما.
- هذا الألم غالبًا ما يتبع مسار العصب المضغوط، وقد يُوصف بأنه حارق، لاذع، أو كهربائي.
- يُعرف هذا النوع من الألم غالبًا باسم "عرق النسا" إذا كان يؤثر على العصب الوركي.
-
الخدر والوخز (Numbness and Tingling):
- يمكن أن يؤدي ضغط العصب إلى شعور بالخدر (فقدان الإحساس) أو الوخز (إحساس بالدبابيس والإبر) في المنطقة التي يغذيها العصب المتضرر، عادةً في الأرداف أو الساقين أو القدمين.
-
الضعف العضلي (Muscle Weakness):
- في الحالات الأكثر شدة، يمكن أن يؤثر الضغط المستمر على العصب على وظيفته الحركية، مما يؤدي إلى ضعف في العضلات التي يغذيها هذا العصب. هذا قد يؤثر على القدرة على رفع القدم (Foot Drop)، أو ضعف في عضلات الفخذ أو الساق.
-
العرج العصبي (Neurogenic Claudication):
- وهي حالة يشعر فيها المريض بألم أو خدر أو ضعف في الساقين عند المشي لمسافة معينة، ويتحسن هذا الألم عند الجلوس أو الانحناء إلى الأمام. يحدث هذا لأن المشي يضيق القناة الشوكية (إذا كان الكيس يسبب تضيقًا) ويزيد الضغط على الأعصاب.
- يجب تمييزه عن العرج الوعائي (Vascular Claudication) الذي ينجم عن مشاكل في الدورة الدموية.
-
الأعراض الخطيرة (Red Flag Symptoms):
-
في حالات نادرة، يمكن أن يتضخم الكيس الزليلي بشكل كبير ليضغط على عدة جذور عصبية في الجزء السفلي من القناة الشوكية، مما يؤدي إلى متلازمة ذيل الفرس (Cauda Equina Syndrome). هذه حالة طبية طارئة تتطلب تدخلًا فوريًا وتتميز بالأعراض التالية:
- ضعف شديد أو شلل في كلتا الساقين.
- فقدان الإحساس في منطقة السرج (المنطقة المحيطة بالشرج والأعضاء التناسلية).
- فقدان السيطرة على المثانة والأمعاء (سلس البول أو البراز، أو احتباس البول).
- يجب طلب الرعاية الطبية الفورية إذا ظهرت هذه الأعراض.
-
في حالات نادرة، يمكن أن يتضخم الكيس الزليلي بشكل كبير ليضغط على عدة جذور عصبية في الجزء السفلي من القناة الشوكية، مما يؤدي إلى متلازمة ذيل الفرس (Cauda Equina Syndrome). هذه حالة طبية طارئة تتطلب تدخلًا فوريًا وتتميز بالأعراض التالية:
جدول 1: قائمة فحص الأعراض ودرجة شدتها
| العرض | وصف العرض | درجة الشدة (1-5) | ملاحظات |
|---|---|---|---|
| ألم أسفل الظهر | ألم موضعي في أسفل الظهر، قد ينتشر للأرداف. يتفاقم مع الوقوف/المشي، يتحسن مع الراحة/الانحناء للأمام. | 1-5 | 1: انزعاج خفيف، 3: ألم متوسط يؤثر على الأنشطة، 5: ألم شديد يحد من الحركة. |
| ألم الساق (عرق النسا) | ألم حارق أو لاذع أو كهربائي ينتشر من الظهر/الأرداف إلى الساق والقدم. | 1-5 | 1: ألم متقطع خفيف، 3: ألم ثابت يؤثر على النوم، 5: ألم لا يطاق. |
| خدر/وخز الساقين | إحساس بالدبابيس والإبر أو فقدان الإحساس في مناطق معينة من الساق/القدم. | 1-4 | 1: خدر خفيف ومتقطع، 4: خدر دائم يؤثر على الإحساس باللمس. |
| ضعف العضلات | صعوبة في تحريك أجزاء معينة من الساق أو القدم (مثل رفع القدم). | 1-4 | 1: ضعف طفيف لا يؤثر على الأنشطة اليومية، 4: ضعف شديد يؤثر على المشي والتوازن. |
| العرج العصبي | ألم أو خدر أو ضعف في الساقين عند المشي لمسافة معينة، يتحسن بالجلوس أو الانحناء للأمام. | 1-5 | 1: يظهر بعد مسافة طويلة، 5: يظهر بعد مسافة قصيرة جدًا أو حتى عند الوقوف. |
| سلس البول/البراز | فقدان السيطرة على المثانة أو الأمعاء. | 5 | عرض طارئ يتطلب رعاية طبية فورية. |
| خدر منطقة السرج | فقدان الإحساس في المنطقة المحيطة بالشرج والأعضاء التناسلية. | 5 | عرض طارئ يتطلب رعاية طبية فورية. |
تشخيص الكيس الزليلي: رحلة البحث عن الدقة
يتطلب تشخيص الكيس الزليلي نهجًا شاملاً يجمع بين التاريخ المرضي الدقيق، الفحص السريري المتعمق، والتصوير الطبي المتخصص. يُعد الأستاذ الدكتور محمد هطيف خبيرًا في هذا المجال، حيث يتبع بروتوكولات تشخيصية صارمة لضمان تحديد الحالة بدقة وتحديد أفضل مسار علاجي.
1. التاريخ المرضي والفحص السريري:
- التاريخ المرضي: يبدأ الدكتور هطيف بسؤال المريض عن طبيعة الأعراض، متى بدأت، كيف تطورت، ما الذي يجعلها أفضل أو أسوأ، وأي تاريخ سابق لإصابات العمود الفقري أو جراحاته. يتم التركيز على طبيعة الألم (موضعي، منتشر، حارق، كهربائي)، وموقع الخدر أو الضعف.
-
الفحص السريري:
يتضمن الفحص تقييمًا شاملاً للعمود الفقري، بما في ذلك:
- تقييم الوضعية والحركة: ملاحظة أي تشوهات في العمود الفقري، وتقييم نطاق الحركة (الانحناء، التمديد، الالتواء).
- فحص الجس: لتحديد مناطق الألم أو الحساسية.
- الفحص العصبي: وهو جزء حاسم. يتضمن تقييم قوة العضلات في الساقين والقدمين، ردود الفعل الوترية العميقة (مثل رد فعل الركبة والكاحل)، والإحساس باللمس، الألم، ودرجة الحرارة في مناطق مختلفة من الأطراف السفلية. هذا يساعد على تحديد أي جذور عصبية متأثرة.
- اختبارات الشد العصبية: مثل اختبار رفع الساق المستقيمة (Straight Leg Raise Test) لتقييم تهيج جذور الأعصاب.
2. التصوير الطبي:
بينما يمكن أن يعطي الفحص السريري مؤشرات قوية، فإن التصوير الطبي هو الذي يؤكد وجود الكيس الزليلي ويحدد حجمه وموقعه الدقيق وعلاقته بالهياكل العصبية.
-
الأشعة السينية (X-rays):
- على الرغم من أن الأشعة السينية لا تظهر الأكياس الزليلية مباشرة (لأنها هياكل نسيج رخو)، إلا أنها مفيدة لتقييم صحة العظام في العمود الفقري.
- يمكن أن تكشف عن علامات التنكس في المفاصل الوجيهية، تضيق المسافات بين الفقرات، أو وجود عدم استقرار في العمود الفقري (باستخدام صور الأشعة السينية الديناميكية أثناء الانحناء والتمدد)، وهي عوامل قد تساهم في تكون الكيس.
-
التصوير بالرنين المغناطيسي (MRI):
- هو المعيار الذهبي لتشخيص الكيس الزليلي. يوفر صورًا مفصلة للغاية للأنسجة الرخوة، بما في ذلك الأكياس الزليلية، الحبل الشوكي، جذور الأعصاب، والأقراص الفقرية.
- يمكنه تحديد حجم الكيس، موقعه الدقيق، ما إذا كان يضغط على أي من جذور الأعصاب أو القناة الشوكية، وما إذا كان هناك أي التهاب أو سوائل داخل الكيس.
- يساعد MRI أيضًا في استبعاد حالات أخرى قد تسبب أعراضًا مشابهة مثل الانزلاق الغضروفي، الأورام، أو تضيق القناة الشوكية بسبب أسباب أخرى.
-
التصوير المقطعي المحوسب (CT Scan):
- أقل فعالية من الرنين المغناطيسي في إظهار الأنسجة الرخوة مثل الأكياس.
- ومع ذلك، يمكن أن يكون مفيدًا في توفير تفاصيل دقيقة عن الهياكل العظمية، مثل تضيق القناة الشوكية العظمي أو وجود نتوءات عظمية (Osteophytes) في المفاصل الوجيهية التي قد تساهم في المشكلة.
- يمكن استخدام CT myelogram (حقن صبغة في القناة الشوكية قبل التصوير) لتقييم الضغط على الأعصاب، ولكن هذا أصبح أقل شيوعًا مع توفر MRI.
3. التشخيص التفريقي:
يُعد جزءًا أساسيًا من خبرة الدكتور هطيف، حيث يجب استبعاد حالات أخرى قد تسبب أعراضًا مشابهة، مثل:
- الانزلاق الغضروفي (Herniated Disc): يمكن أن يسبب أعراضًا عصبية مماثلة.
- تضيق القناة الشوكية (Spinal Stenosis): تضيق في القناة الشوكية يضغط على الأعصاب.
- أورام العمود الفقري: نادرة ولكن يجب استبعادها.
- التهاب المفاصل الوجيهية (Facet Arthropathy): ألم في المفصل الوجيهي بدون وجود كيس.
- اعتلالات الأعصاب الطرفية: مثل الاعتلال العصبي السكري.
من خلال هذا النهج التشخيصي الشامل، يضمن الأستاذ الدكتور محمد هطيف تقديم تشخيص دقيق وموثوق، وهو حجر الزاوية في وضع خطة علاجية ناجحة وفعالة.
خيارات العلاج: من التحفظي إلى الجراحي
يهدف علاج الكيس الزليلي في العمود الفقري القطني إلى تخفيف الألم والأعراض العصبية، وتحسين جودة حياة المريض. يعتمد اختيار العلاج على شدة الأعراض، حجم الكيس، ومدى تأثيره على الأعصاب. يتبع الأستاذ الدكتور محمد هطيف نهجًا متدرجًا يبدأ بالعلاجات التحفظية، وينتقل إلى التدخل الجراحي فقط عند الضرورة القصوى.
أولاً: العلاج التحفظي (غير الجراحي)
يُعد العلاج التحفظي هو الخط الأول لمعظم المرضى، خاصة إذا كانت الأعراض خفيفة إلى متوسطة ولم تتسبب في ضعف عصبي كبير.
-
الراحة وتعديل النشاط:
- تجنب الأنشطة التي تزيد الألم، مثل رفع الأثقال، الانحناء المفرط، أو الوقوف لفترات طويلة.
- الحفاظ على وضعيات صحيحة أثناء الجلوس والوقوف والنوم.
-
الأدوية:
- مضادات الالتهاب غير الستيرويدية (NSAIDs): مثل الإيبوبروفين والنابروكسين، لتخفيف الألم والالتهاب.
- مرخيات العضلات: للمساعدة في تخفيف التشنجات العضلية التي قد تصاحب ألم الظهر.
- مسكنات الألم: مثل الباراسيتامول لتخفيف الألم الخفيف إلى المتوسط.
- الأدوية المضادة للألم العصبي: مثل جابابنتين أو بريجابالين، إذا كان الألم عصبي المنشأ (خدر، وخز، ألم حارق).
- الستيرويدات الفموية: في بعض الحالات، قد يصف الدكتور هطيف دورة قصيرة من الستيرويدات لتقليل الالتهاب الحاد.
-
العلاج الطبيعي (Physical Therapy):
- يُعد العلاج الطبيعي حجر الزاوية في العلاج التحفظي. يهدف إلى تقوية عضلات الجذع والبطن (Core Muscles)، تحسين المرونة، استعادة الوضعية الصحيحة، وتعليم المريض آليات حركة آمنة.
- قد يشمل تمارين الإطالة، تمارين التقوية، العلاج اليدوي (Manual Therapy)، استخدام الحرارة أو البرودة، والعلاج بالكهرباء.
-
حقن العمود الفقري (Spinal Injections):
- حقن الستيرويد فوق الجافية (Epidural Steroid Injections - ESI): يتم حقن مزيج من الستيرويد (مضاد للالتهاب) ومخدر موضعي في الفراغ فوق الجافية حول الأعصاب الشوكية. يمكن أن يوفر هذا تخفيفًا مؤقتًا للألم عن طريق تقليل الالتهاب وتورم الأعصاب. يُجرى هذا عادةً بتوجيه من الأشعة السينية (Fluoroscopy) لضمان الدقة.
- حقن المفاصل الوجيهية (Facet Joint Injections): يتم حقن الستيرويد والمخدر مباشرة في المفصل الوجيهي المصاب. يمكن أن يساعد في تشخيص مصدر الألم وتخفيفه.
- حقن الكيس الزليلي (Cyst Aspiration/Injection): في بعض الحالات، قد يتم شفط السائل من الكيس وحقن الستيرويد بداخله. ومع ذلك، غالبًا ما يكون معدل تكرار تكون الكيس مرتفعًا بعد هذا الإجراء وحده.
-
العلاج بالترددات الراديوية (Radiofrequency Ablation - RFA):
- يستخدم هذا الإجراء الحرارة لتدمير الأعصاب الصغيرة التي تغذي المفاصل الوجيهية وتسبب الألم. يعتبر خيارًا للمرضى الذين يستجيبون بشكل جيد لحقن المفاصل الوجيهية ولكنهم يحتاجون إلى تخفيف أطول للألم.
-
تعديلات نمط الحياة:
- إنقاص الوزن: تقليل الوزن الزائد يخفف الضغط على العمود الفقري.
- الإقلاع عن التدخين: التدخين يؤثر سلبًا على صحة الأقراص الفقرية والمفاصل.
- التمارين الرياضية المنتظمة: مثل المشي والسباحة، لتعزيز اللياقة البدنية العامة وقوة العضلات.
ثانياً: العلاج الجراحي
يُوصى بالعلاج الجراحي فقط عندما تفشل العلاجات التحفظية في تخفيف الأعراض بشكل كافٍ لمدة معقولة (عادة 6-12 أسبوعًا)، أو في حالات وجود ضعف عصبي متفاقم، أو متلازمة ذيل الفرس (وهي حالة طارئة).
أهداف الجراحة:
* إزالة الكيس الزليلي.
* تخفيف الضغط عن جذور الأعصاب أو الحبل الشوكي (تخفيف الضغط العصبي).
* استعادة استقرار العمود الفقري إذا كان هناك عدم استقرار كبير.
أنواع الجراحة الشائعة:
- **استئصال الصفيحة الجزئي أو الكلي مع استئصال الكيس (Laminectomy/Hemilamine
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك