الدليل الشامل لفهم تشريح الأعصاب الشوكية وطرق العلاج الجراحي
الخلاصة الطبية
الأعصاب الشوكية هي شبكة الاتصال الحيوية بين الدماغ والجسم. تحدث إصابات هذه الأعصاب نتيجة الحوادث أو الانزلاق الغضروفي، مما يسبب ألماً أو ضعفاً حركياً. يعتمد العلاج على التدخل الجراحي الدقيق لإصلاح العصب التالف، خاصة خلال الأشهر الستة الأولى لضمان استعادة الوظيفة الحركية والحسية.
الخلاصة الطبية السريعة: الأعصاب الشوكية هي شبكة الاتصال الحيوية بين الدماغ والجسم. تحدث إصابات هذه الأعصاب نتيجة الحوادث أو الانزلاق الغضروفي، مما يسبب ألماً أو ضعفاً حركياً. يعتمد العلاج على التدخل الجراحي الدقيق لإصلاح العصب التالف، خاصة خلال الأشهر الستة الأولى لضمان استعادة الوظيفة الحركية والحسية.
مقدمة عن الأعصاب الشوكية والطرفية
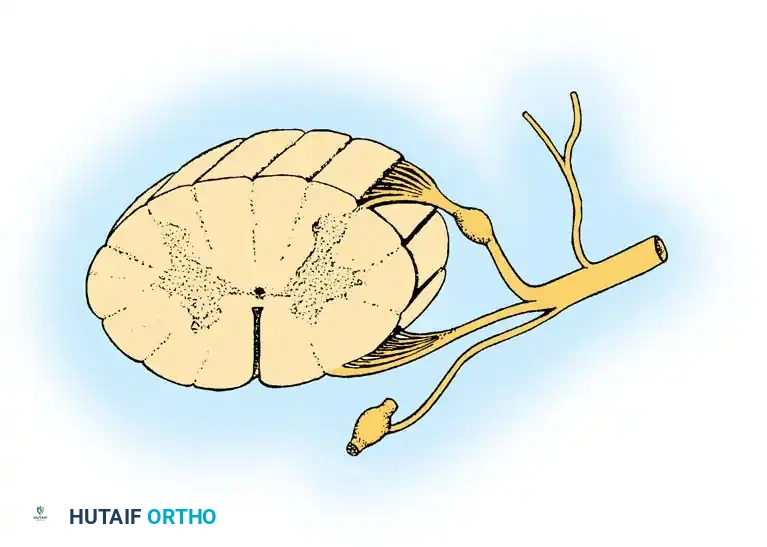
يعد الفهم العميق لتشريح الأعصاب الشوكية حجر الزاوية في طب جراحة العظام والأعصاب، وجراحات العمود الفقري، وإعادة بناء الأعصاب الطرفية. بالنسبة للمريض، فإن فهم كيفية عمل هذه الأعصاب يمثل الخطوة الأولى نحو التعافي من الإصابات التي قد تؤثر على الحركة والإحساس. يمثل كل عصب شوكي نقطة اتصال حيوية بين الجهاز العصبي المركزي (الدماغ والحبل الشوكي) والجهاز العصبي الطرفي (الأعصاب التي تمتد إلى الأطراف والأعضاء).
تتكون الأعصاب الشوكية عند أو بالقرب من الثقوب بين الفقرات، وتنشأ من اتحاد الجذر الظهري المسؤول عن الإحساس، والجذر البطني المسؤول عن الحركة. تعمل هذه الأعصاب ككابلات نقل فائقة السرعة، تنقل الأوامر الحركية من الدماغ إلى العضلات، وتعيد الإشارات الحسية من الجلد والمفاصل إلى الدماغ.
في جسم الإنسان، يوجد إجمالي واحد وثلاثين زوجا من الأعصاب الشوكية المختلطة التي تخرج من العمود الفقري لتغذي الجذع والأطراف، وتصنف على النحو التالي:
* ثمانية أعصاب عنقية
* اثنا عشر عصبا صدريا
* خمسة أعصاب قطنية
* خمسة أعصاب عجزية
* عصب عصعصي واحد
في معظم مناطق الصدر، تحتفظ هذه الأعصاب باستقلاليتها لتغذي منطقة محددة من الجلد والعضلات بين الضلوع. أما في باقي مناطق العمود الفقري، فتتحد الفروع الأمامية لهذه الأعصاب لتشكل شبكات معقدة تسمى الضفائر العصبية، مثل الضفيرة العنقية والعضدية والقطنية والعجزية، والتي تتولى مهمة تغذية الأطراف العلوية والسفلية لتلبية المتطلبات الحركية المعقدة لجسم الإنسان.
التشريح المبسط للأعصاب الشوكية
يتكون العصب الشوكي المختلط النموذجي من قناة عالية التنظيم تضم ثلاثة مكونات وظيفية متميزة تعمل بتناغم تام لضمان وظائف الجسم الطبيعية.

المكونات الحركية
تغادر عدة جذيرات من الحبل الشوكي وتتحد لتشكل الجذر البطني أو الحركي. تنشأ الألياف التي تعبر هذه الجذور مباشرة من الخلايا الموجودة في القرن الأمامي للمادة الرمادية في الحبل الشوكي. هذه الخلايا العصبية الحركية المغلفة بطبقة كثيفة من المايلين مسؤولة عن التغذية العصبية المباشرة للعضلات الهيكلية، مما يملي علينا القدرة على الحركة والتحكم في عضلاتنا.
المكونات الحسية
تنشأ الألياف الحسية من المستقبلات الطرفية المنتشرة في الجلد والمفاصل، والتي تكتشف الألم، والتغيرات الحرارية، والمحفزات اللمسية، والإحساس بوضعية المفاصل. توجد الأجسام الخلوية لهذه الخلايا العصبية داخل العقد الجذرية الظهرية التي تستقر عادة داخل الثقبة بين الفقرات.
تتبع الإسقاطات المركزية مسارات متميزة داخل الحبل الشوكي، حيث تنقل بعض الألياف الإحساس بوضعية المفاصل واللمس الدقيق، بينما تنقل ألياف أخرى إحساس الألم والحرارة عبر مسارات متقاطعة داخل الحبل الشوكي لتصل إلى الدماغ لمعالجتها.
المكونات الودية اللاإرادية
ينشأ المكون الودي لجميع الأعصاب الشوكية من أربعة عشر جذرا حركيا فقط تمتد من القطعة الصدرية الأولى إلى القطعة القطنية الثانية. تخرج هذه الألياف وتتصل بالعقد الودية المجاورة للعمود الفقري. تعود الألياف بعد ذلك إلى الأعصاب الشوكية لتوفير التغذية العصبية الودية، والتي تتحكم في وظائف لا إرادية مثل الغدد العرقية، والأوعية الدموية، وعضلات بصيلات الشعر في نمط مقطعي دقيق.
هجرة القطاعات الجلدية والعضلية
بمجرد خروج الأعصاب الشوكية من الثقوب بين الفقرات وتلقيها لمكوناتها الودية، تنقسم على الفور إلى فروع أولية أمامية وخلفية.
الفروع الأولية الخلفية
تتجه الفروع الأولية الخلفية نحو الظهر لتغذي عضلات الظهر والجلد المغطي للجذع الخلفي والرقبة والرأس. والجدير بالذكر أن الفروع العنقية الثلاثة العلوية الخلفية أكبر من نظيراتها الأمامية، حيث تغذي فروة الرأس الخلفية وعضلات الرقبة، بينما تظل الفروع الخلفية الأخرى صغيرة نسبيا.
الفروع الأولية الأمامية وتكوين الضفائر
يستمر الجزء الأكبر من كل عصب شوكي جانبيا كفرع أولي أمامي. وبينما تصبح الفروع الصدرية أعصابا بين الضلوع، تشكل الفروع العنقية والقطنية السفلية والعجزية شبكات عصبية معقدة تعرف بالضفائر.
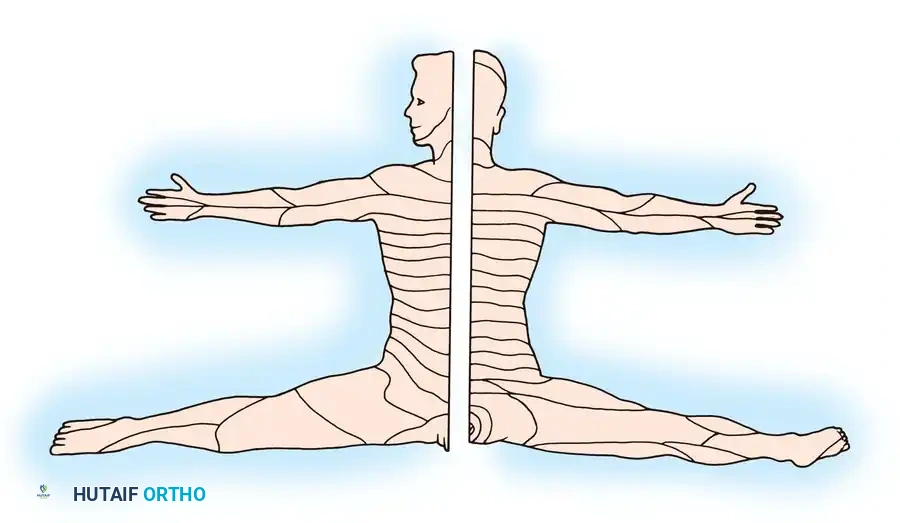
يؤدي النمو الجنيني للأطراف إلى تغيير كبير في النمط الأساسي للأعصاب. تهاجر القطاعات الجلدية وهي مساحات الجلد التي يغذيها جذر عصبي واحد والقطاعات العضلية إلى الأطراف النامية. هذه الهجرة هي التي تفسر لماذا نشعر بالألم يمتد إلى أسفل الذراع أو الساق عند انضغاط عصب في الرقبة أو أسفل الظهر.
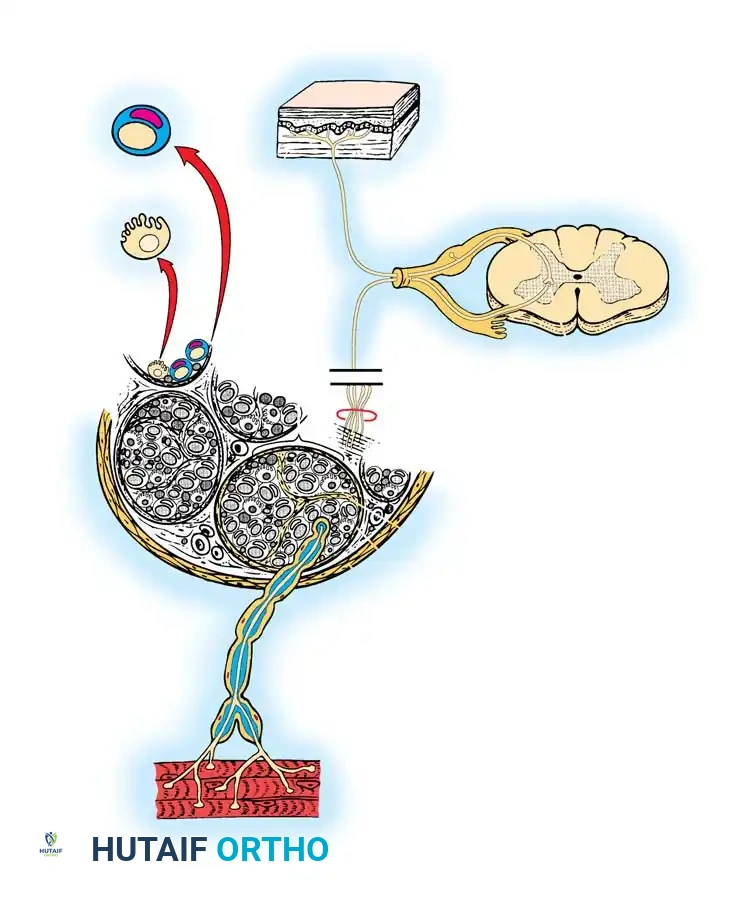
التركيب المجهري الدقيق للعصب
يتطلب الإصلاح الجراحي للأعصاب الطرفية فهما صارما لبنيتها المجهرية. كل ليف عصبي أو محور عصبي هو امتداد مباشر لخلية عصبية، ويكون إما مغلفا بالمايلين أو غير مغلف. تحتوي الأعصاب الحسية والحركية على كلا النوعين، عادة بنسبة أربعة إلى واحد.
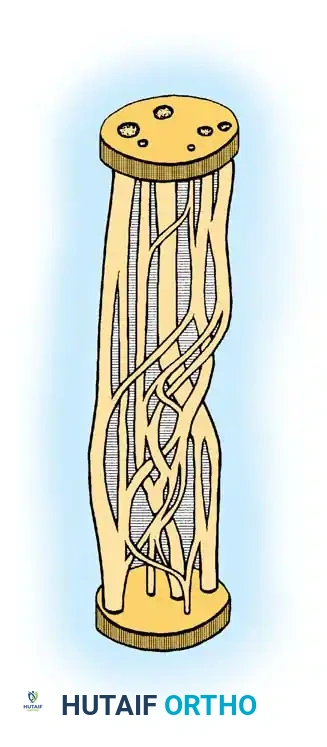
خلايا شوان وغلاف المايلين
في الألياف غير المغلفة، تغلف خلية شوان واحدة عدة محاور عصبية. أما في الألياف المغلفة بكثافة، تدور خلية شوان لتشكل غلافا متعدد الطبقات من المايلين حول محور عصبي واحد. تعمل طبقة المايلين كمادة عازلة تشبه الغلاف البلاستيكي حول الأسلاك الكهربائية، مما يسرع من انتقال النبضات العصبية. الفجوات الخالية من المايلين بين خلايا شوان المتجاورة تسمى عقد رانفييه، وهي تسهل التوصيل العصبي السريع.
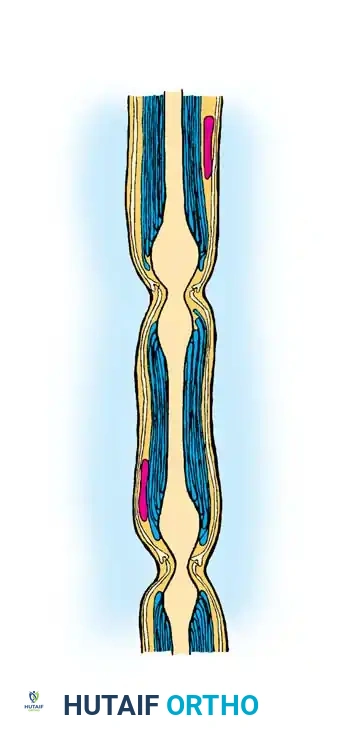
أغلفة النسيج الضام
يتم الحفاظ على السلامة الهيكلية للعصب الطرفي من خلال ثلاث طبقات متميزة من النسيج الضام التي توفر الحماية والدعم:
- الغلاف الداخلي للعصب وهو نسيج ليفي رقيق يحيط بالمحاور العصبية الفردية وخلايا شوان الخاصة بها.
- الغلاف المحيطي للعصب وهو طبقة كثيفة ونشطة تحيط بمجموعة من المحاور لتشكيل حزمة عصبية. توفر هذه الطبقة قوة الشد الأساسية للعصب وتحافظ على الحاجز بين الدم والعصب.
- الغلاف الخارجي للعصب وهو الطبقة الخارجية من النسيج الضام الرخو التي تغلف المجموعة الكاملة من الحزم، وتشكل العصب الطرفي العياني. تعمل هذه الطبقة كوسادة تحمي الحزم من قوى الضغط.
التروية الدموية للأعصاب
يدخل إمداد الدم إلى العصب الطرفي من خلال نسيج ضام رخو يمتد من الغلاف الخارجي للعصب إلى الأنسجة المحيطة. يعتمد العصب على نظامين دمويين، نظام خارجي ونظام داخلي عالي التشابك. يجب على الجراحين توخي الحذر الشديد أثناء العمليات الجراحية لتجنب تجريد العصب من إمداده الدموي، مما قد يؤدي إلى تليف إقفاري وفشل تجدد العصب.
أسباب إصابات الأعصاب الشوكية والطرفية
تتعدد الأسباب التي قد تؤدي إلى تلف أو إصابة الأعصاب الشوكية والطرفية، وتتراوح من الإصابات الحادة إلى الحالات المزمنة. من أهم هذه الأسباب:
- الحوادث والصدمات المباشرة مثل حوادث السيارات والسقوط من ارتفاع.
- الكسور العظمية والخلع المفصلي، حيث يمكن للعظام المكسورة أن تقطع أو تضغط على الأعصاب المجاورة.
- الانزلاق الغضروفي الذي يضغط على جذور الأعصاب الشوكية عند خروجها من العمود الفقري.
- الإصابات الجراحية غير المقصودة، والتي قد تحدث كأحد مضاعفات العمليات الجراحية الكبرى مثل استبدال مفصل الورك.
- الأورام التي تنمو بالقرب من الأعصاب وتسبب ضغطا تدريجيا عليها.
الأعراض والعلامات التحذيرية
تختلف الأعراض بناء على نوع العصب المصاب حركي أو حسي أو مختلط وموقع الإصابة. يتطلب ظهور أي من هذه الأعراض تقييما طبيا عاجلا:
| نوع التأثير | الأعراض الشائعة |
|---|---|
| التأثيرات الحسية | ألم حاد أو حارق، خدر وتنميل، فقدان الإحساس باللمس أو الحرارة في منطقة معينة. |
| التأثيرات الحركية | ضعف في العضلات، صعوبة في تحريك الطرف المصاب، ضمور العضلات مع مرور الوقت، سقوط القدم. |
| التأثيرات اللاإرادية | تغير في لون الجلد، تغير في التعرق جفاف الجلد، تغير في درجة حرارة الطرف المصاب. |
طرق التشخيص الطبي الدقيق
لضمان وضع خطة علاجية ناجحة، يجب على الطبيب المختص إجراء تقييم دقيق وشامل لحالة العصب المصاب. يتضمن هذا التقييم:
- الفحص السريري الدقيق لتقييم القوة الحركية، ورسم خرائط الإحساس، والبحث عن علامة تينيل التي تدل على تجدد العصب.
- دراسات التوصيل العصبي وتخطيط كهربية العضل لتحديد موقع الإصابة بدقة وتقييم مدى تلف العصب.
- التصوير بالرنين المغناطيسي الذي يساعد في رؤية الأنسجة الرخوة وتحديد أي ضغط ميكانيكي على العصب أو وجود أورام.
العلاج الجراحي لإصابات الأعصاب
يعد فهم تشريح الأعصاب الشوكية وامتداداتها الطرفية أمرا بالغ الأهمية عند التعامل مع إصابات الأعصاب الرضحية. تنطبق مبادئ إصلاح الأعصاب عالميا، ولكن هناك حاجة إلى أساليب محددة للأعصاب الرئيسية في الأطراف.
المبادئ العامة لجراحة الأعصاب
يعتمد نجاح جراحة الأعصاب على عدة عوامل حاسمة. أولا، التوقيت هو كل شيء. تتعرض الصفائح الحركية في العضلات لتليف لا رجعة فيه إذا ظلت محرومة من التغذية العصبية لفترات طويلة. الحد الحرج لتأخير خياطة العصب هو عموما من اثني عشر إلى ثمانية عشر شهرا، ومع ذلك، فإن الإصلاحات التي يتم إجراؤها خلال الأشهر الثلاثة إلى الستة الأولى تسفر عن نتائج وظيفية متفوقة بشكل كبير.
عند وجود فجوة بين نهايتي العصب المقطوع، يجب أن يكون الإصلاح الأولي خاليا من الشد. تتضمن خيارات سد الفجوات التعبئة الواسعة للعصب، أو تغيير موضع المفصل، أو في حالات نادرة تقصير العظام. يعتبر ترقيع العصب الذاتي المعيار الذهبي للفجوات التي لا يمكن إغلاقها دون شد، حيث يعد العصب الربلي في الساق هو المانح الأكثر شيوعا.
جراحة العصب الوركي
العصب الوركي هو أكبر عصب في الجسم، وهو عرضة بشدة للإصابة أثناء خلع الورك الخلفي، أو كسور الحوض، أو أثناء عمليات الاستبدال الكلي لمفصل الورك.
يتم إجراء الجراحة والمريض في وضعية الانبطاح. يعتمد التعافي بشكل كبير على مستوى الإصابة. الإصابات القريبة لها تشخيص أسوأ للتعافي الحركي البعيد مثل عضلات القدم الداخلية بسبب المسافة الطويلة التي يجب أن تقطعها المحاور العصبية المتجددة، والتي تنمو بمعدل مليمتر واحد في اليوم. عادة ما يتعافى القسم الظنبوبي بشكل أفضل من القسم الشظوي بسبب مساحة مقطعه العرضي الأكبر وحمايته التشريحية الأعمق.
جراحة العصب الشظوي وسقوط القدم
العصب الشظوي الأصلي معرض بشدة للضغط أو التمزق عند عنق عظمة الشظية في الركبة. يؤدي شلل هذا العصب إلى حالة مدمرة تعرف باسم سقوط القدم، حيث يفقد المريض القدرة على رفع الكاحل وتمديد أصابع القدم.
يتم الوصول إلى العصب عبر شق جانبي، ويجب تخفيف الضغط عنه بعناية. إذا فشل إصلاح العصب أو مر الحد الحرج للتأخير، فإن عمليات نقل الأوتار تكون فعالة للغاية. الإجراء القياسي هو نقل وتر الظنبوب الخلفي وإعادة توجيهه لاستعادة التوازن والقدرة على رفع القدم.
جراحة العصب الظنبوبي
يوفر العصب الظنبوبي التغذية الحركية للقسم الخلفي من الساق والجانب الأخمصي من القدم، والتغذية الحسية لباطن القدم.
يتم الوصول إلى العصب في الحفرة المأبضية خلف الركبة. غالبا ما يمكن التغلب على الفجوات العصبية في هذه المنطقة عن طريق تحرير العصب وتعبئته، جنبا إلى جنب مع ثني الركبة بتسعين درجة. بعد الجراحة، يتم تثبيت الركبة في وضع الثني وتمديدها تدريجيا على مدار أربعة إلى ستة أسابيع لمنع إصابة موقع الإصلاح بالشد. تسفر إصلاحات العصب الظنبوبي عموما عن نتائج حركية مواتية، ولكن استعادة الوظيفة الحركية الدقيقة للقدم والإحساس في باطن القدم غالبا ما تكون غير مكتملة، مما يستلزم رعاية يقظة للقدم بعد الجراحة لمنع التقرحات.
بروتوكولات التعافي وإعادة التأهيل
بعد أي إصلاح أو ترقيع لعصب طرفي، يجب حماية الموقع الجراحي من الشد لضمان التئام الأنسجة الدقيقة. تتضمن بروتوكولات التعافي ما يلي:
- التثبيت حيث يتم تثبيت الطرف بجبيرة في وضع يقلل الشد على خياطة العصب لمدة ثلاثة إلى أربعة أسابيع.
- التعبئة التدريجية حيث يبدأ التمديد التدريجي للمفاصل. يمنع منعا باتا التمدد العنيف أو المفاجئ.
- العلاج الطبيعي الذي يركز على الحفاظ على النطاق السلبي للحركة في المفاصل المحرومة من التغذية العصبية لمنع الانقباضات وتيبس المفاصل.
- المتابعة الطبية حيث يتم مراقبة التقدم السريري من خلال تقدم علامة تينيل التي تشير إلى نمو العصب، ودراسات تخطيط العضلات التسلسلية التي تبدأ عادة بعد ثلاثة أشهر من الجراحة.
الأسئلة الشائعة حول جراحة الأعصاب
ما هي الأعصاب الشوكية
الأعصاب الشوكية هي مجموعة من واحد وثلاثين زوجا من الأعصاب التي تنشأ من الحبل الشوكي وتخرج عبر فتحات في العمود الفقري. تعمل هذه الأعصاب كشبكة اتصالات تنقل الإشارات الحركية من الدماغ إلى العضلات، وتنقل الإشارات الحسية من الجسم إلى الدماغ.
هل يمكن أن يشفى العصب المقطوع تماما
نعم، يمكن للأعصاب الطرفية أن تتجدد وتشفى بعد القطع إذا تم التدخل الجراحي الدقيق لإعادة توصيل نهايات العصب. ومع ذلك، يعتمد مدى الشفاء على شدة الإصابة، وموقعها، وعمر المريض، وسرعة التدخل الجراحي.
متى يجب التدخل الجراحي لإصلاح العصب
يعتبر الوقت عاملا حاسما في جراحة الأعصاب. يفضل إجراء التدخل الجراحي خلال الأشهر الثلاثة إلى الستة الأولى من الإصابة للحصول على أفضل النتائج. التأخير لأكثر من اثني عشر إلى ثمانية عشر شهرا يقلل بشكل كبير من فرص استعادة الوظيفة العضلية بسبب تليف العضلات.
ما هو سقوط القدم وكيف يعالج
سقوط القدم هو حالة يفقد فيها المريض القدرة على رفع الجزء الأمامي من قدمه، مما يؤدي إلى جر القدم أثناء المشي. يحدث غالبا بسبب إصابة العصب الشظوي. يعالج جراحيا إما بتحرير العصب، أو إصلاحه، وإذا فات وقت الإصلاح، يتم اللجوء إلى جراحة نقل الأوتار لاستعادة الحركة.
كم يستغرق العصب للنمو بعد الجراحة
تنمو الأعصاب الطرفية بمعدل بطيء جدا يقدر بحوالي مليمتر واحد في اليوم، أو ما يعادل بوصة واحدة في الشهر. لذلك، قد يستغرق التعافي الكامل أشهرا طويلة أو حتى سنوات، حسب المسافة بين موقع الإصابة والعضلة التي يغذيها العصب.
ما هي نسبة نجاح عمليات ترقيع الأعصاب
تعتبر عمليات ترقيع الأعصاب باستخدام عصب ذاتي من نفس المريض المعيار الذهبي لسد الفجوات العصبية. تعتمد نسبة النجاح على طول الرقعة، وموقع الإصابة، وحالة الأنسجة المحيطة، ولكنها تقدم نتائج جيدة جدا في استعادة الإحساس والحركة في الحالات التي يتم إجراؤها في الوقت المناسب.
هل العلاج الطبيعي ضروري بعد الجراحة
بالتأكيد، العلاج الطبيعي جزء لا يتجزأ من خطة العلاج. يهدف العلاج الطبيعي إلى الحفاظ على مرونة المفاصل ومنع تيبسها، والحفاظ على الدورة الدموية في العضلات المصابة حتى يصل العصب المتجدد إليها ويبدأ في تحفيزها من جديد.
ما هو تخطيط الأعصاب ولماذا يطلب
تخطيط الأعصاب والعضلات هو اختبار طبي يقيس النشاط الكهربائي للأعصاب والعضلات. يطلبه الطبيب لتحديد موقع التلف العصبي بدقة، وتقييم شدة الإصابة، ومراقبة علامات تعافي العصب وتجدده بعد الجراحة.
هل يمكن علاج إصابات الضفيرة العضدية
نعم، يمكن علاج إصابات الضفيرة العضدية وهي الشبكة العصبية التي تغذي الكتف والذراع. يتطلب العلاج تقييما دقيقا، وقد يشمل إصلاح الأعصاب المقطوعة، أو ترقيعها، أو نقل أعصاب أخرى لاستعادة وظائف الذراع واليد.
ما هي علامة تينيل في فحص الأعصاب
علامة تينيل هي إحساس بالوخز أو التنميل يشعر به المريض عند قيام الطبيب بالنقر الخفيف على مسار العصب المصاب. ظهور هذه العلامة وتقدمها على طول مسار العصب يعد مؤشرا إيجابيا جدا على أن المحاور العصبية تنمو وتتجدد بنجاح.
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك