الدليل الشامل لعلاج كسور العجز وإصابات الحبل الشوكي الحادة
الخلاصة الطبية
كسور العجز وإصابات الحبل الشوكي هي حالات طبية طارئة تنتج عن حوادث شديدة وتؤدي إلى تلف الأعصاب وفقدان السيطرة على الحركة أو الإخراج. يتطلب العلاج تدخلاً جراحياً عاجلاً لتخفيف الضغط عن الأعصاب وتثبيت العمود الفقري والحوض لضمان أفضل فرصة للتعافي.
الخلاصة الطبية السريعة: كسور العجز وإصابات الحبل الشوكي هي حالات طبية طارئة تنتج عن حوادث شديدة وتؤدي إلى تلف الأعصاب وفقدان السيطرة على الحركة أو الإخراج. يتطلب العلاج تدخلاً جراحياً عاجلاً لتخفيف الضغط عن الأعصاب وتثبيت العمود الفقري والحوض لضمان أفضل فرصة للتعافي.
مقدمة عن كسور العجز وإصابات الحبل الشوكي
تعتبر إصابات الهيكل العظمي المحوري الناتجة عن الحوادث عالية الطاقة من أكثر الحالات الطبية تعقيداً في مجال جراحة العظام والعمود الفقري. عندما يتعرض الجسم لقوة هائلة، قد يؤدي ذلك إلى أنماط معقدة من الكسور التي تهدد الاستقرار الميكانيكي للعمود الفقري وسلامة الجهاز العصبي في آن واحد. من بين هذه الإصابات الأكثر تحدياً هي الكسور العرضية في عظم العجز والانفصال الشوكي الحوضي.
غالباً ما تترافق هذه الإصابات المعقدة مع عجز عصبي شديد، بما في ذلك ما يُعرف بمتلازمة ذيل الفرس، أو قطع جذور الأعصاب العجزية، أو الخلل الوظيفي العميق في العضلة العاصرة (فقدان السيطرة على التبول والتبرز). إن إدارة إصابات الحبل الشوكي الحادة وصدمات الجذور العجزية تتطلب نهجاً طبياً متعدد التخصصات، يرتكز على فهم عميق للميكانيكا الحيوية للعمود الفقري، واستخدام تقنيات التصوير المتقدمة، والمهارة الجراحية الدقيقة.
تاريخياً، تطورت خوارزميات العلاج لهذه الإصابات بشكل كبير، حيث انتقلت من التوصية بالراحة الطويلة في السرير والتدخلات التحفظية إلى النهج الحديث الذي يعتمد على التدخل الجراحي المبكر لتخفيف الضغط عن الأعصاب والتثبيت القوي للعمود الفقري والحوض. يهدف هذا الدليل الشامل إلى تقديم شرح مفصل للمرضى وذويهم حول كل ما يتعلق بهذه الإصابات، بدءاً من التشريح والتشخيص وصولاً إلى أحدث التقنيات الجراحية وبرامج إعادة التأهيل.
التشريح والميكانيكا الحيوية للعمود الفقري
لفهم طبيعة هذه الكسور، يجب أولاً التعرف على البنية التشريحية المعقدة لمنطقة أسفل الظهر والحوض. عظم العجز هو عظم مثلث الشكل يقع في قاعدة العمود الفقري ويربطه بالحوض، ويمر من خلاله مجموعة من الأعصاب الحيوية التي تتحكم في الأطراف السفلية ووظائف الحوض.
نظرية الأعمدة الثلاثة ومناطق العجز
يعتمد الفهم الحديث لاستقرار العمود الفقري بشكل كبير على نظرية الأعمدة الثلاثة التي وضعها العالم دينيس، والتي تحدد عدم الاستقرار بناءً على تضرر المجمعات العظمية والرباطية الأمامية والوسطى والخلفية. عند تطبيق هذه النظرية على عظم العجز، قام دينيس بتصنيف الكسور إلى ثلاث مناطق تشريحية متميزة بناءً على علاقتها بالثقوب العجزية (الفتحات التي تمر منها الأعصاب):
| المنطقة التشريحية | الوصف الطبي | نسبة الخطر العصبي |
|---|---|---|
| المنطقة الأولى | كسور تقع خارج الثقوب العجزية في منطقة الجناح العجزي | نادراً ما تسبب عجزاً عصبياً (أقل من ستة بالمائة) ولكن قد ترتبط بإصابات الجذر العصبي القطني الخامس |
| المنطقة الثانية | كسور تمتد عبر الثقوب العجزية | تحمل خطراً أعلى للإصابة العصبية (تصل إلى ثمانية وعشرين بالمائة) وتظهر عادة كألم جذري أحادي الجانب يشبه عرق النسا |
| المنطقة الثالثة | كسور تشمل القناة العجزية المركزية | هي الأكثر تدميراً وخطورة حيث تتجاوز نسبة العجز العصبي فيها خمسين بالمائة |
الانفصال الشوكي الحوضي
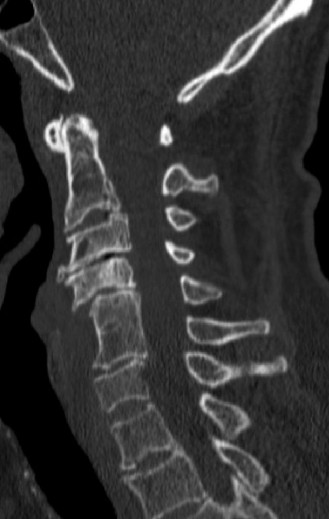
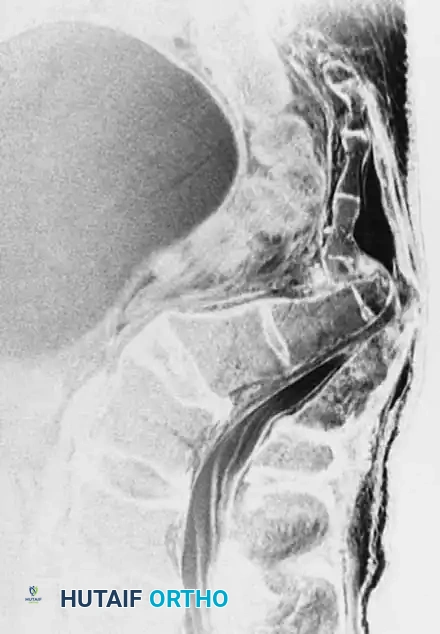
تحدث الكسور العرضية لعظم العجز عادة في المنطقة الثالثة، وغالباً ما تكون نتيجة لقوة محورية عالية الطاقة مقترنة بانحناء شديد للأمام، مثل السقوط من ارتفاع شاهق أو حوادث السيارات المروعة. عندما يتصل كسر عرضي بكسرين طوليين يمران عبر الثقوب العجزية على كلا الجانبين، فإنه يخلق نمطاً يُعرف باسم الانفصال الشوكي الحوضي على شكل حرف يو أو إتش بالإنجليزية.
في هذه الأنماط المعقدة، ينفصل الجزء العلوي من العجز والعمود الفقري القطني ميكانيكياً عن الحوض. يميل الجزء العجزي العلوي عادة إلى الأمام، مما يؤدي إلى تشوه حدابي شديد وضغط مباشر أو قطع كامل لجذور الأعصاب العجزية داخل القناة الشوكية.
الأسباب وعوامل الخطر
لا تحدث كسور العجز الشديدة وإصابات الحبل الشوكي المرتبطة بها في ظروف الحياة اليومية العادية، بل تتطلب قوة هائلة لاختراق البنية العظمية القوية للحوض والعمود الفقري.
الحوادث عالية الطاقة
تعتبر الحوادث عالية الطاقة المسبب الرئيسي لهذه الإصابات، وتشمل:
* حوادث السيارات أو الدراجات النارية المروعة خاصة عند السرعات العالية.
* السقوط من ارتفاعات شاهقة مثل حوادث البناء أو السقوط من الشرفات.
* الإصابات الرياضية العنيفة جداً أو حوادث الفروسية.
* حوادث الدهس للمشاة.
في بعض الحالات النادرة، قد تحدث كسور العجز نتيجة صدمات أقل شدة لدى المرضى الذين يعانون من هشاشة العظام المتقدمة، ولكن هذه الكسور نادراً ما تؤدي إلى الانفصال الشوكي الحوضي أو الإصابات العصبية الحادة التي نناقشها في هذا الدليل.
الأعراض والعلامات السريرية
تتنوع الأعراض بناءً على شدة الكسر ومقدار الضغط الواقع على الأعصاب. في حالات الطوارئ، يكون المريض عادة في حالة صدمة ويعاني من آلام مبرحة.
التقييم العصبي
يجب أن يتبع التقييم الأولي لأي مريض يُشتبه في إصابته في العمود الفقري بروتوكولات دعم الحياة المتقدم في الإصابات، يليه تقييم عصبي صارم باستخدام مقياس جمعية إصابات الحبل الشوكي الأمريكية. يعمل هذا المقياس على توحيد توثيق الوظائف الحركية والحسية، وتحديد ما إذا كانت الإصابة كاملة أو غير كاملة.
في سياق كسور العجز، ينصب التركيز بشكل كبير على الأجزاء العجزية السفلية. يعد وجود الإحساس حول منطقة العجان أو القدرة الإرادية على التحكم في العضلة العاصرة هو الفارق الحاسم بين الإصابة الكاملة وغير الكاملة للحبل الشوكي أو ذيل الفرس.
متلازمة ذيل الفرس
الكسر العرضي في العجز في المستويات العليا هو مؤشر قوي على احتمال حدوث خلل وظيفي في العضلة العاصرة وتنميل في منطقة العجان (المنطقة بين الفخذين). من الأعراض الخطيرة التي تتطلب تدخلاً فورياً:
* فقدان الإحساس في المنطقة السفلية (تنميل السرج).
* عدم القدرة على التحكم في التبول أو التبرز.
* ضعف شديد أو شلل في الأطراف السفلية.
* ألم حاد ومفاجئ يمتد إلى الساقين.
التشخيص والتصوير الطبي
تعتبر الصور الشعاعية البسيطة (الأشعة السينية) للحوض والعمود الفقري القطني غير كافية على الإطلاق لتشخيص كسور العجز المعقدة. التشريح العظمي المعقد، والغازات المعوية المتراكبة، والمنحنى الطبيعي للوصلة القطنية العجزية، كلها عوامل تخفي خطوط الكسر.
التصوير المقطعي المحوسب
يعد التصوير المقطعي المحوسب عالي الدقة مع إعادة البناء السهمي والإكليلي هو المعيار الذهبي لتحديد البنية العظمية لكسر العجز. إعادة البناء السهمي أمر بالغ الأهمية لتحديد خطوط الكسر العرضية، وتقييم درجة التشوه والزاوية، وتقييم التهديد العظمي للقناة الشوكية العجزية.

التصوير بالرنين المغناطيسي
في حين أن التصوير المقطعي يحدد حالة العظام بدقة، فإن التصوير بالرنين المغناطيسي لا غنى عنه لتقييم الأنسجة الرخوة والمجمعات الرباطية والعناصر العصبية. في حالة وجود عجز عصبي، سيوضح التصوير بالرنين المغناطيسي بوضوح الأورام الدموية، والانزلاقات الغضروفية، والطبيعة الدقيقة للضغط العصبي. في الكسور العرضية الشديدة، يمكن أن يظهر الرنين المغناطيسي حلاً كاملاً للقناة واحتمال قطع ذيل الفرس أو الجذور العجزية.

العلاج والخيارات المتاحة
يعتمد قرار المضي قدماً في التدخل الجراحي في كسور العجز على ركيزتين أساسيتين هما الحالة العصبية للمريض والاستقرار الميكانيكي للعمود الفقري.
التدخل الدوائي
كانت الإدارة الدوائية لإصابات الحبل الشوكي الحادة موضوعاً لنقاش أكاديمي مكثف. تاريخياً، شاع استخدام جرعات عالية من الكورتيزون (ميثيل بريدنيزولون) عن طريق الوريد خلال الساعات الثماني الأولى من الإصابة.
ومع ذلك، فقد أعادت التحليلات الحديثة القائمة على الأدلة تقييم هذه الممارسات بشكل نقدي. تعتبر المبادئ التوجيهية الحالية من كبرى جمعيات جراحة العظام والأعصاب أن استخدام هذا الدواء هو خيار وليس معياراً للرعاية. يجب الموازنة بين التحسينات الحركية المتواضعة والمخاطر الموثقة جيداً للمضاعفات الشديدة، والتي تشمل نزيف الجهاز الهضمي، وتسمم الدم، والتهابات الجروح الشديدة، ومضاعفات الرئة. في المرضى الذين يعانون من صدمات متعددة شديدة أو كسور مفتوحة، يُمنع عموماً إعطاء جرعات عالية من الكورتيزون بسبب الخطر العالي بشكل غير مقبول لتسمم الدم وتثبيط المناعة.
دواعي التدخل الجراحي
توجد مؤشرات واضحة تستدعي التدخل الجراحي العاجل لتخفيف الضغط، وتشمل:
* عجز عصبي متقدم ومستمر.
* عجز عصبي غير كامل مع وجود ضغط عصبي مستمر وموثق (مثل متلازمة ذيل الفرس).
* كسور العجز المفتوحة التي تتطلب تنظيفاً جراحياً.
أما مؤشرات التثبيت الميكانيكي فتشمل:
* الانفصال الشوكي الحوضي.
* تشوه حدابي شديد (أكثر من عشرين درجة) في موقع الكسر.
* ألم مستعصٍ يمنع المريض من الحركة في حالة النمط غير المستقر ميكانيكياً.
من المهم ملاحظة أن إجراء جراحة لإصابة عصبية كاملة وطويلة الأمد (مثل الجذور المقطوعة التي يتم تشخيصها بعد أيام من الإصابة) من غير المرجح أن يؤدي إلى الشفاء العصبي. في مثل هذه الحالات، يُشار إلى الجراحة في المقام الأول للتثبيت الميكانيكي وتصحيح التشوه للسماح بالجلوس المستقيم وإعادة التأهيل.
تفاصيل العملية الجراحية
تُعد الجراحة في هذه الحالات من العمليات الكبرى والمعقدة. فيما يلي تفاصيل النهج الجراحي لاستئصال الصفيحة الفقرية العجزية الخلفية لتخفيف الضغط عن جذور الأعصاب، والذي يتم إجراؤه عادةً بالاقتران مع التثبيت القطني الحوضي.
التحضير للعملية
يتم تخدير المريض كلياً ووضعه بعناية على طاولة عمليات شوكية خاصة تسمح بمرور الأشعة. يجب أن يكون البطن حراً لتقليل الضغط داخل البطن، مما يقلل من النزيف الوريدي فوق الجافية. يتم تبطين جميع نقاط الضغط بدقة. يتم إنشاء مراقبة عصبية أثناء الجراحة (الجهود المثار الحسية الجسدية وتخطيط كهربية العضل للأطراف السفلية والعضلة العاصرة). يتم تعقيم المجال الجراحي على نطاق واسع من منتصف العمود الفقري الصدري وصولاً إلى الفخذين القريبين للسماح بتثبيت واسع النطاق إذا لزم الأمر.
استئصال الصفيحة الفقرية وتخفيف الضغط
يتم إجراء شق طولي خلفي في خط الوسط، متمركزاً فوق الوصلة القطنية العجزية ويمتد للأسفل فوق العجز. يتم تحديد مستوى الكسر العرضي باستخدام التنظير التألقي أثناء الجراحة (الأشعة السينية المباشرة). باستخدام أدوات جراحية دقيقة وعالية السرعة، يتم ترقيق العرف العجزي المتوسط فوق منطقة الضغط.
تُستخدم أدوات خاصة لإزالة القشرة الظهرية المتبقية من العجز بعناية، مما يفتح سقف القناة العجزية. يجب أن يتم التشريح بحذر شديد لتجنب تسرب السائل النخاعي، حيث أن الأم الجافية في المنطقة العجزية رقيقة للغاية وغالباً ما تكون ملتصقة بالعظم المغطي، خاصة في حالة الصدمة والورم الدموي. يجب أن يمتد تخفيف الضغط حتى يتم رؤية جذور الأعصاب والأم الجافية الطبيعية غير المضغوطة.
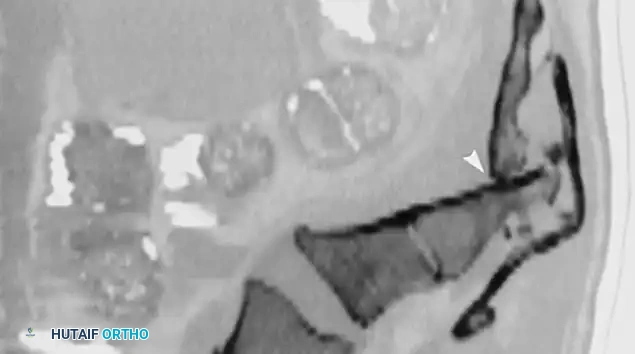
التثبيت الشوكي الحوضي
إن تخفيف الضغط وحده في كسر العجز العرضي سيؤدي إلى تفاقم عدم الاستقرار الميكانيكي. لذلك، فإن التثبيت الصلب للقطنية والحوض أمر إلزامي. يتم وضع مسامير عنيقية في الفقرات القطنية السفلية. يتم وضع مسامير حرقفية أو مسامير عجزية حرقفية على كلا الجانبين لتثبيت الهيكل في الحوض.
يتم إرجاع الكسر إلى وضعه الطبيعي باستخدام مناورات الشد والضغط عبر القضبان المعدنية، وتصحيح الحداب العجزي. يتم إجراء تقشير خلفي جانبي، ويتم تعبئة طعم عظمي ذاتي (غالباً ما يتم حصاده من الحوض) أو طعم خيفي في سرير الدمج لتحفيز التحام العظام. في النهاية يتم إغلاق الجرح بعناية فائقة لمنع المضاعفات.
التعافي وإعادة التأهيل
رحلة التعافي بعد جراحات كسور العجز وإصابات الحبل الشوكي هي رحلة طويلة تتطلب صبراً ومتابعة طبية حثيثة.
الرعاية بعد الجراحة
في الأيام الأولى بعد الجراحة، يتم التركيز على استقرار الدورة الدموية والحفاظ على ضغط الدم لضمان التروية الكافية للعناصر العصبية المصابة. إذا تم تحقيق تثبيت صلب للقطنية والحوض، يمكن عادةً تحريك المرضى مبكراً. يتم البدء فوراً في الوقاية من جلطات الأوردة العميقة باستخدام الوسائل الميكانيكية، تليها الوقاية الكيميائية (مثل مميعات الدم) بعد يوم أو يومين من الجراحة، بشرط عدم وجود دليل على تمدد الورم الدموي فوق الجافية.
العلاج الطبيعي طويل الأمد
التعافي العصبي بعد إصابة الجذر العجزي بطيء بشكل ملحوظ ولا يمكن التنبؤ به. يحتاج المرضى إلى إعادة تأهيل مكثفة للمرضى الداخليين تركز على:
* إدارة الأمعاء والمثانة من خلال بروتوكولات القسطرة المتقطعة وأنظمة الأمعاء التي يتم تأسيسها مبكراً.
* التدريب على الحركة باستخدام الكرسي المتحرك، وتقنيات النقل، والتدريب على المشي (إذا كانت الوظيفة الحركية تسمح بذلك) باستخدام أجهزة تقويم العظام المناسبة.
* العناية بالجلد وتثقيف المريض حول تخفيف الضغط وتغيير الوضعية المتكرر لمنع تقرحات الفراش، والتي تنتشر بشكل كبير لدى المرضى الذين يعانون من خدر عجزي.
المضاعفات المحتملة
تحمل الإدارة الجراحية لكسور العجز ملفاً عالياً من المضاعفات التي يجب أن يكون المريض وعائلته على دراية بها:
* التهاب الجرح وانفتاحه بسبب الأنسجة الرخوة الرقيقة فوق العجز والضغط أثناء الاستلقاء.
* فشل الأجهزة المعدنية حيث تتعرض الوصلة الشوكية الحوضية لقوى قص ميكانيكية حيوية هائلة.
* التدهور العصبي نتيجة الإصابة غير المقصودة أثناء تخفيف الضغط.
* تسرب السائل النخاعي وتكوين ناسور أو التهاب السحايا إذا لم يتم إصلاح تمزقات الأم الجافية بشكل كافٍ.
الأسئلة الشائعة
هل يمكن الشفاء التام من إصابة الحبل الشوكي
يعتمد الشفاء على شدة الإصابة. إذا كانت الإصابة غير كاملة وتم التدخل الجراحي السريع، فهناك فرصة جيدة للتحسن. أما في حالات القطع الكامل للأعصاب، فإن الشفاء التام يكون صعباً، وتهدف الجراحة حينها إلى تثبيت العظام وتسهيل إعادة التأهيل.
كم تستغرق عملية تثبيت كسور العجز وتخفيف الضغط
تعتبر هذه الجراحة من العمليات الكبرى والمعقدة، وقد تستغرق ما بين أربع إلى ثماني ساعات، اعتماداً على شدة الكسر ومدى الضغط على الأعصاب والحاجة إلى التثبيت الشوكي الحوضي.
متى يمكن العودة للمشي بعد الجراحة
يختلف هذا بشكل كبير من مريض لآخر. إذا لم يكن هناك تلف عصبي دائم وتم تثبيت العظام بقوة، قد يبدأ المريض بالمشي بمساعدة أدوات داعمة خلال أسابيع. في حالات الإصابات العصبية الشديدة، قد يتطلب الأمر أشهراً من العلاج الطبيعي، وقد يحتاج المريض إلى أجهزة تقويمية دائمة.
ما هي متلازمة ذيل الفرس ولماذا هي خطيرة
متلازمة ذيل الفرس هي حالة طارئة تحدث عندما تنضغط حزمة الأعصاب في أسفل العمود الفقري. خطورتها تكمن في أنها يمكن أن تسبب شللاً دائماً وفقداناً لا رجعة فيه للسيطرة على التبول والتبرز إذا لم يتم تخفيف الضغط جراحياً خلال ساعات قليلة.
هل الجراحة ضرورية لكل كسور العجز
لا. الكسور البسيطة في المنطقة الأولى (خارج الثقوب العجزية) والتي لا تسبب ضغطاً على الأعصاب أو عدم استقرار ميكانيكي يمكن علاجها تحفظياً بالراحة والأدوية. الجراحة مخصصة للكسور المعقدة وغير المستقرة وتلك التي تسبب تلفاً عصبياً.
ما هو دور العلاج الطبيعي بعد العملية
العلاج الطبيعي هو حجر الزاوية في مرحلة التعافي. يساعد في الحفاظ على قوة العضلات غير المصابة، وإعادة تدريب العضلات الضعيفة، وتعليم المريض كيفية التكيف مع أي عجز حركي، ومنع تيبس المفاصل وتقرحات الفراش.
كيف يتم التعامل مع مشاكل التبول والتبرز بعد الإصابة
في حال تضرر الأعصاب المسؤولة عن الإخراج، يتم تدريب المريض على برامج إدارة الأمعاء والمثانة، والتي قد تشمل القسطرة البولية المتقطعة، واستخدام أدوية معينة، وأنظمة غذائية محددة لتنظيم عملية الإخراج بشكل آمن.
ما هي مخاطر تأخير التدخل الجراحي في حالات الضغط العصبي
تأخير الجراحة في حالات الضغط العصبي المستمر (مثل متلازمة ذيل الفرس) يؤدي إلى موت الخلايا العصبية بشكل لا رجعة فيه، مما يعني أن فقدان الحركة والإحساس والتحكم في الإخراج قد يصبح دائماً ولا يمكن علاجه لاحقاً.
هل يمكن إزالة المسامير والشرائح المعدنية لاحقا
عادة ما تُترك الأجهزة المعدنية في مكانها بشكل دائم لتوفير الدعم المستمر. لا يتم إزالتها إلا في حالات نادرة مثل حدوث التهاب عميق مستمر في الأجهزة، أو إذا كانت تسبب ألماً موضعياً شديداً بعد التأكد التام من التحام العظام بشكل كامل.
كيف تؤثر هذه الإصابة على الحياة الزوجية
قد تؤثر إصابات الأعصاب العجزية السفلية على الوظائف الجنسية. ومع ذلك، مع التقدم في برامج إعادة التأهيل والطب الجنسي، تتوفر العديد من الخيارات العلاجية والاستشارية لمساعدة المرضى على التكيف وإدارة هذه التغييرات بنجاح.
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. وجاهزية كاملة للتعامل مع جراحات الكسور المعقدة وإنقاذ الأطراف.
مواضيع أخرى قد تهمك