الدليل الشامل لعلاج التهابات العمود الفقري
الخلاصة الطبية
التهابات العمود الفقري هي حالات طبية خطيرة تصيب فقرات الظهر أو الأقراص الغضروفية، وتحدث غالبا بسبب عدوى بكتيرية أو فطرية. يبدأ العلاج عادة بالمضادات الحيوية الوريدية، وقد يتطلب الأمر تدخلا جراحيا لتنظيف العدوى وتثبيت الفقرات في حالات الضغط العصبي أو عدم الاستقرار.
الخلاصة الطبية السريعة: التهابات العمود الفقري هي حالات طبية خطيرة تصيب فقرات الظهر أو الأقراص الغضروفية، وتحدث غالبا بسبب عدوى بكتيرية أو فطرية. يبدأ العلاج عادة بالمضادات الحيوية الوريدية، وقد يتطلب الأمر تدخلا جراحيا لتنظيف العدوى وتثبيت الفقرات في حالات الضغط العصبي أو عدم الاستقرار.
مقدمة عن التهابات العمود الفقري
تمثل التهابات العمود الفقري تحديا طبيا كبيرا يتطلب تدخلا دقيقا وسريعا لتجنب المضاعفات الخطيرة. لا يقتصر هذا المرض على نوع واحد، بل يشمل طيفا واسعا من الحالات المرضية مثل التهاب العظم والنقي الفقري، والتهاب القرص والفقرات، وتكون الخراجات فوق الجافية التي قد تضغط على الحبل الشوكي.
ندرك تماما أن تلقي تشخيص الإصابة بعدوى في العمود الفقري قد يكون أمرا مقلقا للغاية للمريض وعائلته، نظرا للألم الشديد المرتبط بالمرض والتخوف من التأثير على القدرة الحركية. ومع ذلك، فإن التقدم الهائل في مجالات الجراحة المجهرية، والمضادات الحيوية الموجهة، وتقنيات إعادة بناء العمود الفقري، قد جعل من الممكن السيطرة على هذه الالتهابات وعلاجها بكفاءة عالية.
يهدف هذا الدليل الطبي الشامل إلى تقديم صورة واضحة ومفصلة حول طبيعة التهابات العمود الفقري، بدءا من فهم كيفية تسلل العدوى إلى الظهر، مرورا بالأعراض التحذيرية التي لا ينبغي تجاهلها، وصولا إلى أحدث البروتوكولات العلاجية المعتمدة عالميا، سواء كانت تحفظية دوائية أو جراحية متقدمة.
التشريح وكيفية حدوث العدوى
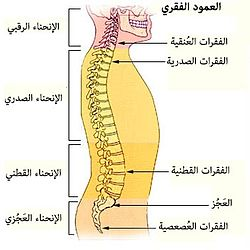
لفهم كيف تحدث التهابات العمود الفقري، يجب أولا إلقاء نظرة مبسطة على تشريح هذه المنطقة الحيوية. يتكون العمود الفقري من سلسلة من العظام تسمى الفقرات، يفصل بينها وسائد مرنة تعرف بالأقراص الغضروفية، وتعمل هذه البنية المعقدة على حماية الحبل الشوكي ودعم وزن الجسم.
تبدأ العدوى في الغالب في منطقة تسمى الصفيحة الانتهائية للفقرة، وهي الجزء العظمي الملاصق للقرص الغضروفي. نظرا لبطء تدفق الدم في الشعيرات الدموية الدقيقة في هذه المنطقة، تصبح بيئة خصبة لاستقرار البكتيريا التي قد تصل عبر مجرى الدم من أي مكان آخر في الجسم.
بمجرد أن تستقر البكتيريا وتتكاثر في الصفيحة الانتهائية، تنتقل العدوى إلى القرص الغضروفي المجاور. ولأن الأقراص الغضروفية لدى البالغين تفتقر إلى الأوعية الدموية الخاصة بها، فإن الجهاز المناعي يجد صعوبة بالغة في محاربة العدوى داخلها، مما يؤدي إلى تدمير القرص الغضروفي وامتداد الالتهاب لتكوين خراجات في الأنسجة المحيطة أو داخل القناة الشوكية.
التوزيع التشريحي للعدوى
تختلف أماكن تركز العدوى بناء على نوع الميكروب المسبب. تشير الدراسات الطبية إلى أن الفقرات الصدرية والقطنية هي الأماكن الأكثر عرضة للإصابة بالالتهابات البكتيرية القيحية. في المقابل، يميل مرض السل الذي يصيب العظام إلى التمركز في المنطقة الانتقالية بين الفقرات الصدرية والقطنية.
الأسباب وعوامل الخطر
تتعدد الطرق التي يمكن للميكروبات من خلالها الوصول إلى العمود الفقري وإحداث العدوى. فهم هذه المسارات يساعد الأطباء في تحديد مصدر المشكلة واختيار العلاج الأنسب.
مسارات انتقال العدوى
هناك ثلاثة مسارات رئيسية لوصول العدوى إلى العمود الفقري:
* الانتشار عبر الدم: وهو المسار الأكثر شيوعا. غالبا ما تبدأ المشكلة كعدوى بسيطة في المسالك البولية، أو الجهاز التنفسي، أو الجلد، وتنتقل البكتيريا عبر مجرى الدم لتستقر في العمود الفقري.
* الانتقال المباشر: يحدث هذا عادة كأحد المضاعفات النادرة بعد العمليات الجراحية في العمود الفقري، حيث تتسرب البكتيريا مباشرة إلى منطقة الجراحة.
* الانتشار الموضعي: مسار نادر الحدوث، وفيه تنتقل العدوى من أنسجة مجاورة مصابة بالتهاب، مثل خراجات البطن أو الحلق، لتصل إلى فقرات الظهر.
الميكروبات المسببة للالتهابات
تتنوع الكائنات الدقيقة التي تهاجم العمود الفقري، وتحديد نوعها بدقة يعد حجر الأساس في نجاح العلاج.
| نوع الميكروب | الخصائص والارتباطات السريرية |
|---|---|
| المكورات العنقودية الذهبية | المسبب الأول والأكثر شيوعا للالتهابات البكتيرية. هناك زيادة مقلقة في السلالات المقاومة للمضادات الحيوية. |
| الزائفة الزنجارية | بكتيريا شرسة ترتبط غالبا بالمرضى الذين يستخدمون الحقن الوريدية بشكل متكرر أو غير آمن. |
| البكتيريا المعوية | مثل الإشريكية القولونية، وتظهر غالبا لدى المرضى الذين يعانون من التهابات متكررة في المسالك البولية. |
| بكتيريا السل | المسبب الرئيسي للالتهابات غير القيحية، وتعرف الحالة باسم داء بوت وتسبب تشوهات شديدة في الظهر إذا لم تعالج. |
| الفطريات | تصيب عادة المرضى الذين يعانون من ضعف شديد في جهاز المناعة. |
الفئات الأكثر عرضة للإصابة
يلعب جهاز المناعة دورا حاسما في حماية الجسم من هذه الالتهابات. لذلك، فإن الأشخاص الذين يعانون من أمراض مزمنة تضعف المناعة هم الأكثر عرضة للإصابة. تشمل عوامل الخطر الرئيسية:
* مرض السكري غير المنتظم.
* الفشل الكلوي المزمن، خاصة للمرضى الذين يخضعون لغسيل الكلى.
* التهاب المفاصل الروماتويدي، لا سيما مع الاستخدام الطويل للكورتيزون والأدوية البيولوجية.
* سوء التغذية وضعف البنية الجسدية.
* نقص المناعة المكتسب أو الخضوع للعلاج الكيميائي لمرضى السرطان.
الأعراض والعلامات التحذيرية
من أبرز التحديات في التعامل مع التهابات العمود الفقري هو أن أعراضها تبدأ بشكل خفي ومخادع، مما يؤدي في كثير من الأحيان إلى تأخر التشخيص. قد يعاني المريض من أعراض عامة مثل فقدان الشهية، التعب العام، التعرق الليلي، وفقدان الوزن غير المبرر. ومن المثير للاهتمام أن ارتفاع درجة الحرارة أو الحمى لا يكون موجودا دائما، وإذا وجد فغالبا ما يكون طفيفا.
المتلازمات السريرية المخادعة
قد تظهر التهابات العمود الفقري بأعراض تشبه أمراضا أخرى تماما، وهو ما يتطلب طبيبا متمرسا لاكتشافها. وتشمل هذه الأنماط:
* آلام الحوض والفخذ: ألم حاد في مفصل الورك مع تشنج في العضلات وصعوبة في فرد الساق، ناتج عن تهيج العضلات المحيطة بالعمود الفقري.
* آلام البطن: أعراض قد توحي بوجود التهاب في الزائدة الدودية أو مشاكل في الجهاز الهضمي، وتحدث بسبب التهاب الأنسجة العميقة خلف البطن.
* أعراض السحايا: علامات تشبه التهاب السحايا، مثل تيبس الرقبة والصداع الشديد.
* آلام الظهر المستمرة: وهو العرض الأكثر شيوعا. يتراوح الألم من وجع محتمل إلى ألم مبرح وقاس جدا يزداد سوءا مع أدنى حركة، حتى أن اهتزاز السرير قد يسبب ألما لا يطاق.
العلامات التي يكتشفها الطبيب عند الفحص
أثناء الفحص السريري، يبحث الطبيب المتخصص عن علامات محددة تؤكد الاشتباه بالعدوى:
* ألم شديد عند الضغط المباشر على الفقرات المصابة.
* تشنج مستمر وقوي في عضلات الظهر المحيطة بالمنطقة المصابة.
* تقييد شديد في حركة الظهر بسبب الألم.
* ظهور تشوه في استقامة الظهر أو تحدب غير طبيعي، وهي علامة متأخرة تحدث غالبا مع مرض السل نتيجة انهيار الفقرات.
* ضعف عصبي أو تنميل في الأطراف، وهي علامة خطيرة تستدعي تدخلا عاجلا.
التشخيص والفحوصات الطبية
نظرا لتشابه أعراض التهابات العمود الفقري مع مشاكل الظهر الشائعة مثل الانزلاق الغضروفي أو الشد العضلي، يعتمد الأطباء على مجموعة من الفحوصات الدقيقة لتأكيد التشخيص وتحديد نوع الميكروب بدقة.
التحاليل المخبرية
تبدأ رحلة التشخيص باختبارات الدم التي تقيس مستويات الالتهاب في الجسم. أهم هذه التحاليل هي سرعة ترسب الدم والبروتين التفاعلي سي. ارتفاع هذه المؤشرات يعطي دلالة قوية على وجود نشاط التهابي. كما يتم سحب عينات من الدم لزراعتها مخبريا في محاولة لاصطياد البكتيريا المسببة للعدوى وتحديد المضاد الحيوي المناسب لها.
التصوير الطبي المتقدم
يعتبر التصوير بالرنين المغناطيسي المعيار الذهبي لتشخيص التهابات العمود الفقري. يوفر الرنين المغناطيسي صورا عالية الدقة تظهر بوضوح مدى تضرر الأقراص الغضروفية، والتهاب العظام، ووجود أي خراجات تضغط على الأعصاب أو الحبل الشوكي. في بعض الحالات التي يتعذر فيها استخدام الرنين المغناطيسي، يتم اللجوء إلى الأشعة المقطعية.
الخزعة الموجهة
إذا لم تنجح زراعة الدم في تحديد نوع البكتيريا، يضطر الطبيب إلى أخذ عينة مباشرة من الأنسجة المصابة في الظهر. يتم ذلك عادة تحت التخدير الموضعي وباستخدام الأشعة المقطعية لتوجيه الإبرة بدقة إلى مكان الالتهاب لسحب العينة وتحليلها.
العلاج الدوائي والجراحي
يتطلب علاج التهابات العمود الفقري نهجا متكاملا يجمع بين أطباء جراحة العظام والعمود الفقري، وأطباء الأمراض المعدية. يعتمد اختيار مسار العلاج على شدة العدوى، ونوع الميكروب، ومدى تأثر الأعصاب واستقرار العمود الفقري.
العلاج التحفظي والدوائي
في الحالات التي يتم اكتشافها مبكرا، حيث لا يوجد ضغط على الأعصاب أو عدم استقرار في الفقرات، يكون العلاج الدوائي هو الخيار الأول. يتضمن هذا المسار إعطاء المضادات الحيوية عن طريق الوريد لفترة تتراوح عادة بين ستة إلى اثني عشر أسبوعا.
يتم اختيار المضاد الحيوي بناء على نتائج المزرعة المخبرية لضمان القضاء التام على البكتيريا. خلال هذه الفترة، يحتاج المريض إلى الراحة وقد يطلب منه ارتداء دعامة طبية للظهر لتقليل الحركة وتخفيف الألم والسماح للفقرات بالشفاء.
دواعي التدخل الجراحي
على الرغم من فعالية المضادات الحيوية، إلا أن هناك حالات طبية حتمية تستوجب التدخل الجراحي العاجل والمدروس لإنقاذ المريض من مضاعفات لا تحمد عقباها.
الحالات التي تتطلب جراحة عاجلة:
* تدهور الوظائف العصبية، مثل ظهور ضعف مفاجئ في الساقين أو فقدان السيطرة على التبول والتبرز.
* وجود خراج كبير يضغط بشدة على الحبل الشوكي.
* انهيار الفقرات وحدوث عدم استقرار شديد أو تشوه وتحدب في العمود الفقري.
الحالات التي يفضل فيها التدخل الجراحي:
* فشل العلاج الدوائي واستمرار الألم وارتفاع مؤشرات الالتهاب رغم تلقي المضادات الحيوية المناسبة.
* الحاجة الماسة لأخذ عينة مفتوحة عندما تفشل الخزعة بالإبرة في تحديد نوع الميكروب.
* وجود خراجات كبيرة في العضلات المحيطة بالعمود الفقري تتطلب تنظيفا جراحيا.
التقنيات الجراحية المتبعة
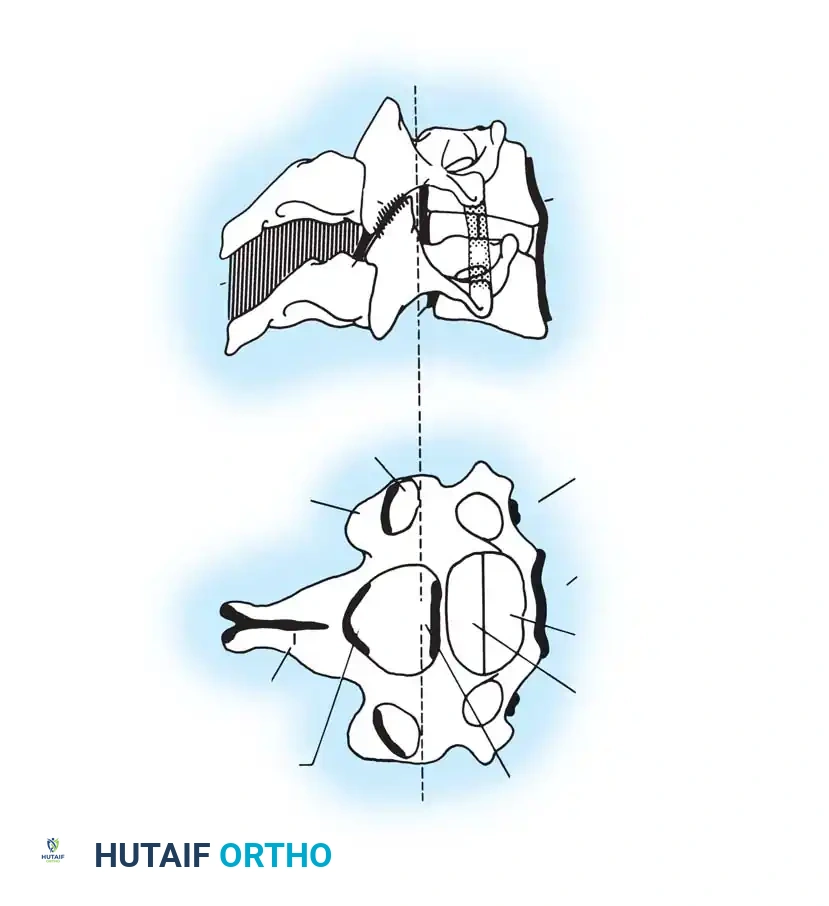
تدمير العدوى للفقرات الأمامية يفقد العمود الفقري قدرته على تحمل وزن الجسم، مما يؤدي إلى انهياره وتحدبه. لذلك، تعتمد الفلسفة الجراحية الحديثة على مبدأين أساسيين: تنظيف العدوى جذريا، وإعادة البناء الميكانيكي للعمود الفقري.
خطوات الجراحة الأساسية:
* الاستئصال والتنظيف: يقوم الجراح بالوصول إلى المنطقة المصابة وإزالة جميع الأنسجة الميتة والقيح والعظام المتعفنة للوصول إلى أنسجة صحية وسليمة. يتم أيضا إزالة أي ضغط عن الحبل الشوكي والأعصاب.
* إعادة البناء الأمامي: لتعويض العظام المزالة، يقوم الجراح بوضع طعوم عظمية أو أقفاص معدنية من التيتانيوم لدعم العمود الفقري من الأمام واستعادة قدرته على تحمل الوزن. التيتانيوم مفضل جدا في حالات العدوى لأنه يقاوم تكوين الأغشية البكتيرية.
* التثبيت الخلفي: لضمان عدم تحرك الطعوم العظمية أو الأقفاص، يتم تثبيت الفقرات من الخلف باستخدام مسامير وقضبان معدنية تعمل كدعامة قوية تمنع انهيار الظهر وتساعد على التحام العظام بشكل صحيح.
تختلف طريقة الوصول الجراحي حسب مكان العدوى، فقد يكون الشق الجراحي من الرقبة للأمام في حالات التهاب الفقرات عنق الرحم، أو من الصدر أو البطن للوصول إلى الفقرات الصدرية والقطنية، بالإضافة إلى الشق الخلفي المعتاد لتثبيت المسامير.
التعافي وما بعد الجراحة
لا تنتهي رحلة العلاج بانتهاء العملية الجراحية، بل تبدأ مرحلة حاسمة من التعافي والمتابعة لضمان القضاء النهائي على العدوى وعودة المريض لحياته الطبيعية.
الاستمرار على المضادات الحيوية
بعد الجراحة، يستمر المريض في تلقي المضادات الحيوية الوريدية لفترة يحددها طبيب الأمراض المعدية، وغالبا ما تستمر لستة أسابيع. قد يتم تركيب قسطرة وريدية مركزية لتسهيل إعطاء الدواء في المنزل دون الحاجة للبقاء في المستشفى طوال هذه المدة. بعد انتهاء الكورس الوريدي، قد يصف الطبيب مضادات حيوية عن طريق الفم لعدة أشهر إضافية لضمان عدم عودة العدوى.
المتابعة الطبية والتأهيل
تتم مراقبة استجابة المريض للعلاج من خلال تحاليل الدم الدورية لمؤشرات الالتهاب. الانخفاض التدريجي في هذه المؤشرات هو الدليل الأقوى على نجاح العلاج. كما يتم إجراء صور أشعة دورية للتأكد من ثبات المسامير والأقفاص وبدء التحام العظام.
يتم تشجيع المريض على الحركة والمشي في الأيام الأولى بعد الجراحة لتجنب مضاعفات المكوث في السرير، مع الالتزام بارتداء دعامة الظهر الطبية للفترة التي يحددها الجراح. يلعب العلاج الطبيعي دورا مهما في استعادة قوة العضلات وتحسين مرونة الجسم بعد فترة النقاهة الأولى.
الأسئلة الشائعة
هل التهاب العمود الفقري مرض خطير
نعم، يعتبر من الحالات الطبية الخطيرة التي تتطلب تشخيصا وعلاجا فوريا. إذا ترك دون علاج، يمكن أن يؤدي إلى تدمير الفقرات، وتشوهات دائمة في الظهر، وضغط على الحبل الشوكي قد ينتهي بالشلل.
هل يمكن الشفاء التام من التهاب العمود الفقري
بالتأكيد. مع التشخيص المبكر والالتزام التام بالبروتوكول العلاجي سواء الدوائي أو الجراحي، يمكن القضاء على العدوى تماما والشفاء والعودة لممارسة الحياة الطبيعية.
كم تستغرق مدة علاج التهابات العمود الفقري
تتراوح مدة العلاج بالمضادات الحيوية الوريدية عادة بين 6 إلى 12 أسبوعا، وقد يتبعها علاج بالمضادات الحيوية الفموية لعدة أشهر إضافية حسب استجابة الجسم ونوع الميكروب.
هل المضادات الحيوية الفموية تكفي للعلاج
في معظم الحالات، لا تكفي المضادات الحيوية الفموية وحدها في بداية العلاج. يجب البدء بالمضادات الحيوية عن طريق الوريد لضمان وصول تركيز عال من الدواء إلى العظام المصابة، ثم يمكن الانتقال للأدوية الفموية لاحقا.
متى يكون التدخل الجراحي ضروريا
يصبح التدخل الجراحي حتميا إذا تسببت العدوى في ضغط على الأعصاب أو الحبل الشوكي، أو أدت إلى تآكل الفقرات وعدم استقرار العمود الفقري، أو في حال عدم استجابة المريض للمضادات الحيوية.
هل مرض السل يمكن أن يصيب العمود الفقري
نعم، بكتيريا السل يمكن أن تنتقل من الرئتين لتصيب العمود الفقري، وهي حالة تعرف طبيا باسم داء بوت. يعتبر السل من الأسباب الشائعة لالتهابات العمود الفقري في العديد من دول العالم ويسبب تشوهات شديدة إذا لم يعالج.
ما هي نسبة نجاح جراحة التهاب العمود الفقري
نسب النجاح عالية جدا وتتجاوز 85-90% في التخلص من العدوى وتثبيت العمود الفقري وتخفيف الألم، خاصة إذا أجريت الجراحة بواسطة فريق طبي متخصص قبل حدوث تلف دائم في الأعصاب.
هل يمكن أن تعود العدوى بعد العلاج
احتمالية عودة العدوى موجودة ولكنها قليلة إذا تم إكمال كورس المضادات الحيوية بالكامل وتم تنظيف المنطقة جراحيا بشكل جيد. المتابعة الدورية مع الطبيب ضرورية لاكتشاف أي نشاط مبكر للعدوى.
كيف أقي نفسي من التهابات العمود الفقري
الوقاية تعتمد على علاج أي التهابات في الجسم بسرعة (مثل التهابات المسالك البولية أو الجلد)، والسيطرة الجيدة على الأمراض المزمنة مثل السكري، والحفاظ على نمط حياة صحي لتقوية جهاز المناعة.
هل يؤثر التهاب العمود الفقري على القدرة على المشي
في المراحل الأولى، قد يسبب الألم الشديد صعوبة في المشي. وإذا تطور المرض وضغط الخراج على الحبل الشوكي، فقد يؤدي إلى ضعف في الساقين ومشاكل في المشي، ولكن العلاج الجراحي السريع عادة ما يستعيد هذه الوظائف.
===
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك