الدليل الشامل لتشخيص وتقييم إصابات العمود الفقري
الخلاصة الطبية
إصابات العمود الفقري هي حالات طبية طارئة تتطلب تقييما دقيقا وفوريا لمنع تلف الحبل الشوكي. يبدأ التشخيص بتثبيت الرقبة، يليه فحص عصبي شامل لتقييم الحركة والإحساس، ثم استخدام الأشعة المقطعية والرنين المغناطيسي لتحديد مدى الضرر وتوجيه خطة العلاج الجراحي أو التحفظي بدقة متناهية.
الخلاصة الطبية السريعة: إصابات العمود الفقري هي حالات طبية طارئة تتطلب تقييما دقيقا وفوريا لمنع تلف الحبل الشوكي. يبدأ التشخيص بتثبيت الرقبة، يليه فحص عصبي شامل لتقييم الحركة والإحساس، ثم استخدام الأشعة المقطعية والرنين المغناطيسي لتحديد مدى الضرر وتوجيه خطة العلاج الجراحي أو التحفظي بدقة متناهية.
مقدمة عن التقييم الطبي لحالات إصابات العمود الفقري
تعتبر إصابات العمود الفقري من أكثر الحالات الطبية دقة وحساسية في مجال جراحة العظام والإصابات. إن اللحظات الأولى التي تلي التعرض لحادث أو إصابة تلعب دورا حاسما في تحديد مسار حياة المريض. الهدف الأساسي من التقييم الطبي الفوري هو اكتشاف أي كسور أو عدم استقرار في أربطة العمود الفقري، حيث أن إغفال أي إصابة قد يؤدي إلى مضاعفات عصبية خطيرة لا يمكن عكسها.
نحن نتفهم تماما حجم القلق والتوتر الذي يصاحب هذه اللحظات، سواء للمريض أو لعائلته. لذلك، تم إعداد هذا الدليل الشامل ليكون بمثابة مرجع طبي موثوق يوضح لك خطوة بخطوة كيف يقوم الأطباء المتخصصون بتقييم هذه الإصابات، بدءا من لحظة الوصول إلى قسم الطوارئ، مرورا بالفحوصات السريرية والعصبية الدقيقة، وصولا إلى أحدث تقنيات التصوير الطبي. يعتمد هذا التقييم على بروتوكولات الإنعاش المتقدم للإصابات لضمان سلامة المريض والحفاظ على وظائفه الحيوية والعصبية بأعلى درجات الكفاءة.
فهم تشريح العمود الفقري والحبل الشوكي
لفهم كيفية تقييم الإصابات، من المهم أولا تكوين صورة مبسطة عن بنية العمود الفقري. يتكون العمود الفقري من سلسلة من العظام المتراصة تسمى الفقرات، والتي تمتد من قاعدة الجمجمة وحتى عظم الذنب. تنقسم هذه الفقرات إلى مناطق رئيسية تشمل المنطقة العنقية في الرقبة، والمنطقة الصدرية في منتصف الظهر، والمنطقة القطنية في أسفل الظهر، تليها المنطقة العجزية والعصعصية.
يعمل العمود الفقري كدرع واقٍ للحبل الشوكي، وهو حزمة حيوية من الأعصاب التي تنقل الإشارات بين الدماغ وبقية أعضاء الجسم. أي ضرر يلحق بالفقرات، أو الأقراص الغضروفية بينها، أو الأربطة الداعمة لها، يمكن أن يشكل ضغطا مباشرا على الحبل الشوكي، مما يؤدي إلى تأثر الحركة أو الإحساس في الأطراف. لذلك، فإن التقييم الطبي يركز بشكل متوازٍ على سلامة الهيكل العظمي وسلامة الوظائف العصبية.
الأسباب الشائعة وآليات حدوث الإصابة
يبدأ التقييم الطبي الدقيق بجمع معلومات مفصلة حول كيفية حدوث الإصابة. في كثير من الأحيان، قد لا يتمكن المريض من تقديم هذه المعلومات بنفسه بسبب الألم الشديد أو فقدان الوعي، وهنا يأتي دور فرق الإسعاف والشهود لتقديم تفاصيل حيوية تساعد الطبيب في تحديد نوع القوة التي تعرض لها الجسم.
تتعدد الأسباب التي قد تؤدي إلى إصابات خطيرة في العمود الفقري، ومن أبرزها حوادث السيارات والاصطدامات المرورية، السقوط من ارتفاعات عالية، الحوادث الرياضية مثل الغوص في مياه ضحلة، بالإضافة إلى الإصابات المباشرة.
هناك قاعدة طبية ذهبية تنص على أنه يجب الاشتباه بوجود إصابة في العمود الفقري العنقي لدى أي مريض يعاني من إصابة في الرأس أو كسور في الوجه، حيث أن القوة الميكانيكية القادرة على كسر عظام الجمجمة غالبا ما تنتقل لتؤثر على فقرات الرقبة.
عوامل الخطر للإصابات الخفية
في بعض الأحيان، قد تكون إصابة العمود الفقري غير واضحة أو خفية. يولي الأطباء اهتماما خاصا لبعض العلامات التي تستدعي حذرا مضاعفا، مثل وجود ألم شديد في مكان آخر من الجسم قد يشتت انتباه المريض عن ألم الرقبة، أو وجود علامات لكدمات سطحية على الجذع، أو إذا كان المريض غير قادر على التواصل بشكل واضح. في جميع هذه الحالات، يتم التعامل مع المريض على أن لديه إصابة في العمود الفقري حتى يثبت العكس بالأدلة القاطعة.
التقييم المبدئي وبروتوكولات الطوارئ
عند وصول المريض إلى قسم الطوارئ، يتم اتباع خطوات صارمة وموحدة عالميا لضمان استقرار حالته. الأولوية القصوى دائما هي التأكد من سلامة المجرى الهوائي، وانتظام التنفس، واستقرار الدورة الدموية، مع الحفاظ على تثبيت صارم للرقبة والعمود الفقري.
يتم وضع طوق عنقي صلب للمريض فورا لمنع أي حركة قد تفاقم من إصابة الحبل الشوكي. الهدف في هذه المرحلة هو منع حدوث ما يسمى بالإصابة الثانوية، والتي قد تنتج عن نقص الأكسجين أو انخفاض ضغط الدم أو الحركة الخاطئة.
تقييم الدورة الدموية والصدمة العصبية
يقوم الفريق الطبي بمراقبة العلامات الحيوية بدقة للتمييز بين أنواع الصدمات المختلفة. في حالات إصابات الحبل الشوكي في منطقة الرقبة أو أعلى الصدر، قد يفقد الجسم قدرته على التحكم في الأوعية الدموية، مما يؤدي إلى حالة تعرف بالصدمة العصبية. تتميز هذه الحالة بانخفاض حاد في ضغط الدم يترافق مع بطء في ضربات القلب، وتتطلب تدخلات دوائية سريعة ومحددة تختلف تماما عن علاج الصدمة الناتجة عن النزيف المعتاد.
الفحص السريري المنهجي
بعد استقرار العلامات الحيوية، يبدأ طبيب العظام أو جراح العمود الفقري بإجراء فحص سريري شامل من الرأس إلى القدمين، مع الحفاظ التام على وضعية المريض المستلقية وتجنب أي التواء للظهر.
فحص الرأس والوجه
يتم فحص الرأس والوجه بدقة للبحث عن أي جروح أو كسور. يقوم الطبيب بفحص الأذن للبحث عن أي تسرب للسائل النخاعي، والذي يعد مؤشرا قويا على وجود كسر في قاعدة الجمجمة واحتمالية عالية لوجود إصابة في الفقرات العنقية العليا.
تحريك المريض وفحص الظهر
لفحص الجزء الخلفي من العمود الفقري، يستخدم الفريق الطبي تقنية تسمى الدحرجة المنسقة. يتطلب هذا الإجراء فريقا طبيا مدربا يقوم بقلب المريض ككتلة واحدة دون ثني أو التواء العمود الفقري. خلال هذا الإجراء، يقوم الطبيب بتحسس كل فقرة من الرقبة وحتى أسفل الظهر للبحث عن أي ألم، تورم، أو فراغات غير طبيعية بين الفقرات قد تدل على تمزق في الأربطة الخلفية التي تدعم استقرار العمود الفقري.
الوقاية من تقرحات الفراش
رغم أهمية تثبيت المريض على لوح الظهر الصلب أثناء النقل والتقييم الأولي، إلا أن الأطباء يحرصون على إزالة هذا اللوح في أسرع وقت ممكن بمجرد استبعاد الإصابات الخطيرة أو تأمين العمود الفقري بطرق أخرى. البقاء لفترات طويلة على اللوح الصلب يمكن أن يؤدي إلى تطور تقرحات الفراش بسرعة، مما يعقد عملية الشفاء والتدخلات الجراحية المستقبلية.
التقييم العصبي الشامل والدقيق
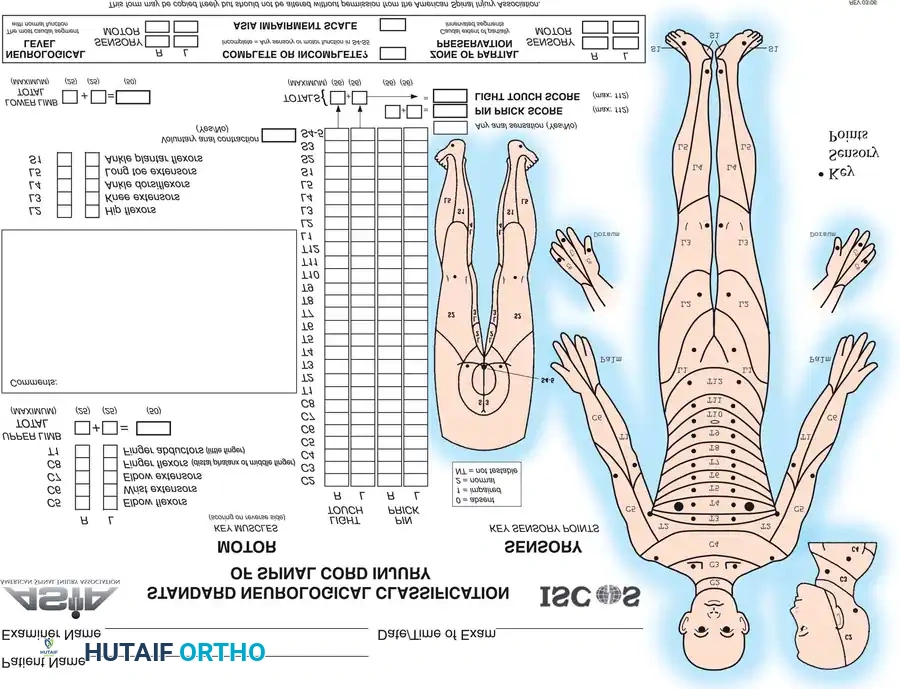
يعتبر الفحص العصبي حجر الزاوية في تقييم إصابات العمود الفقري. يستخدم الأطباء مقاييس عالمية موحدة، مثل مقياس الجمعية الأمريكية لإصابات العمود الفقري، لتوثيق حالة المريض بدقة ومتابعة أي تغيرات قد تطرأ عليها.

تقييم الحالة العقلية والأعصاب القحفية
يبدأ الفحص بتقييم مستوى الوعي باستخدام مقياس غلاسكو للغيبوبة، والذي يقيس استجابة المريض لفتح العينين، والاستجابة اللفظية، والحركية. كما يتم فحص حجم بؤبؤ العين وتفاعله مع الضوء لاستبعاد وجود أي نزيف داخلي في الدماغ قد يؤثر على التقييم العصبي العام.
الفحص الحسي ومناطق الإحساس
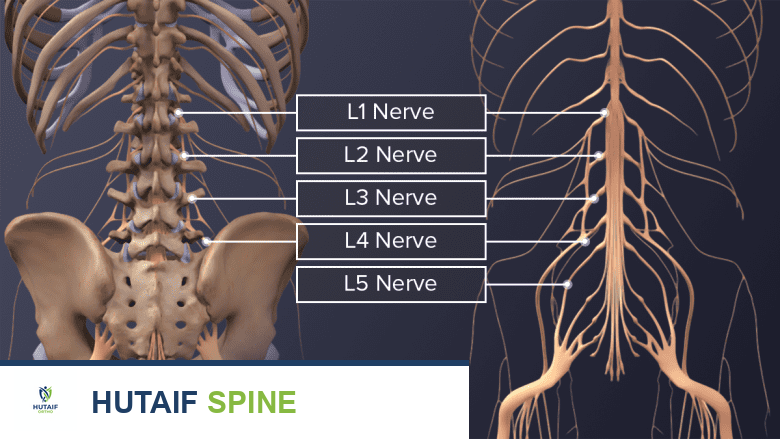
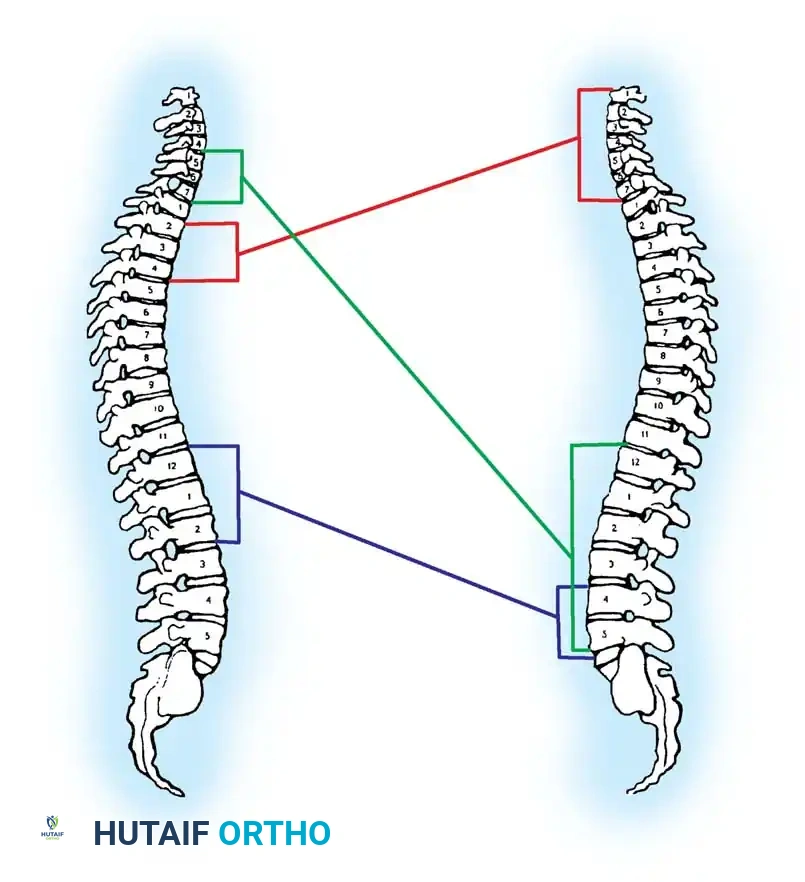
يقوم الطبيب باختبار الإحساس في مختلف أنحاء الجسم باستخدام لمسات خفيفة واختبارات دقيقة لتحديد قدرة المريض على التمييز الحسي. يتم هذا الفحص بشكل منهجي على جانبي الجسم، حيث يرتبط كل جزء من الجلد بعصب محدد يخرج من مستوى معين في العمود الفقري. على سبيل المثال، الإحساس في الإبهام يرتبط بالعصب العنقي السادس، بينما الإحساس في منطقة السرة يرتبط بالعصب الصدري العاشر. يساعد هذا التخطيط الدقيق في تحديد المستوى الدقيق للإصابة الشوكية.
الفحص الحركي وقوة العضلات
يتم تقييم قوة العضلات الرئيسية في الذراعين والساقين وإعطاؤها درجة من صفر إلى خمسة. يختبر الطبيب عضلات محددة مثل عضلات ثني الكوع، وبسط المعصم، وحركة الأصابع، وعضلات الفخذ والكاحل. من خلال تحديد العضلات التي تعمل بشكل طبيعي وتلك التي تعاني من ضعف أو شلل، يمكن للطبيب التمييز بين إصابة الحبل الشوكي الكاملة أو الجزئية، أو حتى إصابة جذر عصبي واحد فقط.
التمييز بين الإصابة الكاملة والجزئية
يعد تحديد ما إذا كانت إصابة الحبل الشوكي كاملة أم جزئية من أهم خطوات الفحص العصبي، حيث يحدد ذلك بشكل كبير التوقعات المستقبلية للتعافي. يعتمد هذا التحديد على فحص دقيق للمناطق السفلية من الجسم. إذا كان هناك أي احتفاظ بالإحساس أو القدرة على الحركة الإرادية في أدنى مناطق الحوض، فهذا يعني أن الإصابة جزئية، وأن هناك مسارات عصبية لا تزال تعمل، مما يعطي أملا كبيرا في التحسن المستقبلي. أما إذا غاب الإحساس والحركة تماما في هذه المناطق بعد زوال مرحلة الصدمة الشوكية، فتُصنف الإصابة على أنها كاملة.
الصدمة الشوكية وردود الفعل العصبية
في الساعات أو الأيام الأولى بعد الإصابة الشديدة، قد يدخل الحبل الشوكي في حالة تسمى الصدمة الشوكية. في هذه الحالة، تتوقف جميع الوظائف العصبية وردود الفعل بشكل مؤقت تحت مستوى الإصابة، ليس بسبب قطع كامل في الأعصاب، بل بسبب صدمة فسيولوجية.
للتأكد من انتهاء هذه المرحلة، يقوم الطبيب باختبار ردود فعل عصبية معينة. عودة هذه الردود اللاإرادية تشير إلى انتهاء الصدمة الشوكية، وعندها يمكن للطبيب تحديد المدى الحقيقي والنهائي للإصابة العصبية بدقة.
التشخيص بالتصوير الطبي والأشعة
لا يمكن الاعتماد على الفحص السريري وحده لتأكيد أو استبعاد إصابات العمود الفقري، بل يجب دعمه بتصوير طبي دقيق وممنهج.
الأشعة السينية التقليدية
كانت الأشعة السينية هي الخطوة الأولى المعتادة في تقييم العمود الفقري. يتم أخذ صور من زوايا متعددة للتأكد من اصطفاف الفقرات وعدم وجود كسور واضحة. ومع ذلك، فإن الأشعة السينية لها قيود، خاصة في تصوير المناطق المعقدة مثل نقطة اتصال الرقبة بالجمجمة أو نقطة اتصال الرقبة بالصدر، حيث قد تختفي بعض الكسور الدقيقة.
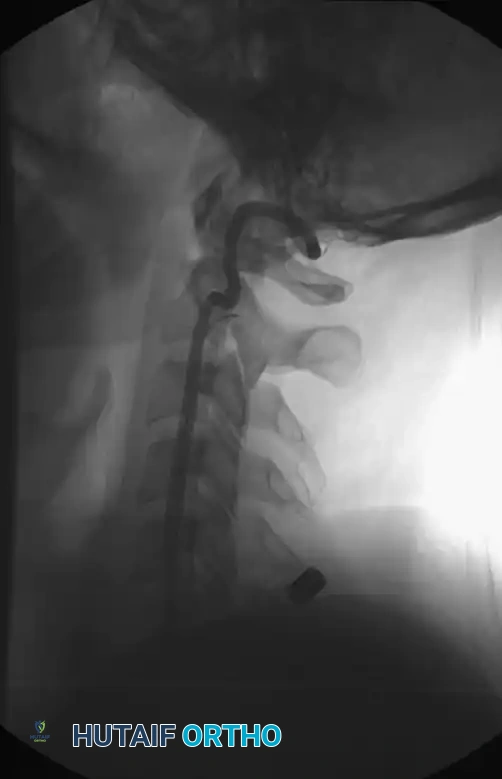
يقوم الأطباء أيضا بتقييم الأنسجة الرخوة المحيطة بالفقرات في صور الأشعة، حيث أن أي تورم زائد قد يشير إلى وجود نزيف أو تمزق في الأربطة حتى لو لم يظهر كسر صريح في العظام.
الأشعة المقطعية المحوسبة
نظرا للقيود التي تواجه الأشعة السينية، أصبحت الأشعة المقطعية عالية الدقة هي المعيار الذهبي الأول لتقييم العظام في مراكز الإصابات الحديثة. توفر الأشعة المقطعية صورا ثلاثية الأبعاد مفصلة للغاية للفقرات، مما يسمح للأطباء برؤية أي كسور دقيقة، أو انزلاقات في المفاصل، أو شظايا عظمية قد تكون ضاغطة على القناة الشوكية. في حالات المرضى الفاقدين للوعي، تعتبر الأشعة المقطعية السليمة دليلا قويا جدا على عدم وجود إصابات عظمية غير مستقرة.
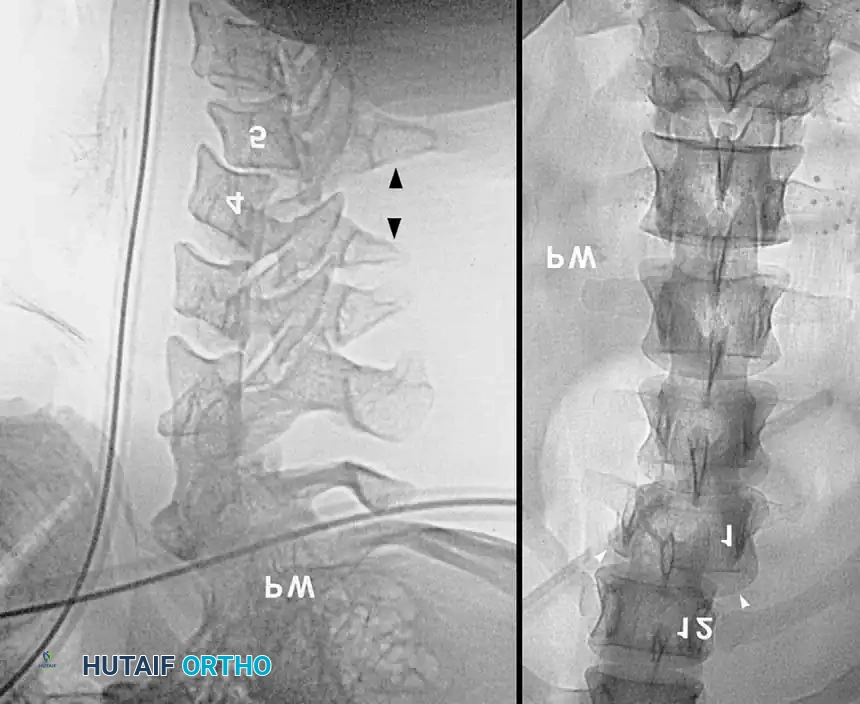
التصوير بالرنين المغناطيسي
بينما تتفوق الأشعة المقطعية في تصوير العظام، يتربع التصوير بالرنين المغناطيسي على عرش تقييم الأنسجة الرخوة. إذا كان هناك اشتباه في وجود تمزق في الأربطة الداعمة للعمود الفقري، أو إصابة في الأقراص الغضروفية، أو كدمات وتجمعات دموية تضغط على الحبل الشوكي نفسه، فإن الرنين المغناطيسي هو الفحص الحاسم. يوفر هذا الفحص تفاصيل دقيقة تساعد الجراح في اتخاذ قرار بشأن الحاجة إلى تدخل جراحي طارئ لتخفيف الضغط عن الأعصاب.
اتخاذ القرار الطبي والخطط العلاجية
التقييم الطبي لإصابات العمود الفقري ليس مجرد إجراء روتيني، بل هو عملية ديناميكية مستمرة تبدأ في قسم الطوارئ وتوجه المريض نحو العلاج الأنسب. بناء على نتائج الفحص السريري الدقيق والصور الإشعاعية، يقوم جراح العمود الفقري بوضع خطة العلاج النهائية.
إذا كانت الإصابة مستقرة ولا تشكل خطرا على الحبل الشوكي، قد يقتصر العلاج على استخدام الدعامات الطبية والأطواق المتخصصة لتثبيت المنطقة المصابة حتى تلتئم العظام. أما إذا كشف التقييم عن وجود عدم استقرار في العمود الفقري، أو ضغط مستمر على الحبل الشوكي والأعصاب، فإن التدخل الجراحي العاجل يصبح ضروريا. تهدف الجراحة إلى إعادة الفقرات إلى وضعها الطبيعي، وتخفيف الضغط عن الأعصاب، وتثبيت العمود الفقري باستخدام تقنيات طبية متقدمة لضمان أفضل فرصة ممكنة للتعافي.
رحلة التعافي وإعادة التأهيل الجسدي
تبدأ رحلة التعافي بمجرد استقرار حالة العمود الفقري، سواء بالعلاج التحفظي أو الجراحي. يتطلب التعافي من إصابات العمود الفقري صبرا وجهدا مشتركا بين المريض وفريق طبي متكامل يشمل أطباء العلاج الطبيعي، وأخصائيي التأهيل، والدعم النفسي.
يهدف العلاج الطبيعي المبكر إلى الحفاظ على مرونة المفاصل، ومنع ضمور العضلات، ومساعدة المريض على استعادة أكبر قدر ممكن من الاستقلالية الحركية. تختلف مدة التعافي بشكل كبير من مريض لآخر بناء على شدة الإصابة الأولية، وما إذا كانت الإصابة العصبية كاملة أم جزئية. الدعم النفسي والأسري يلعب دورا محوريا في هذه المرحلة لتجاوز التحديات والتكيف مع الخطة العلاجية طويلة الأمد.
الأسئلة الشائعة
ما هي الخطوة الأولى عند الاشتباه بإصابة في العمود الفقري
الخطوة الأهم هي عدم تحريك المصاب إطلاقا إلا بواسطة مسعفين محترفين، وتثبيت الرقبة والرأس لمنع أي حركة قد تسبب ضررا إضافيا للحبل الشوكي لحين وصول سيارة الإسعاف.
هل كل ألم في الظهر بعد حادث يعني وجود كسر
ليس بالضرورة. قد يكون الألم ناتجا عن شد عضلي أو كدمات سطحية، ولكن يجب دائما افتراض الأسوأ وإجراء الفحوصات الطبية اللازمة كالأشعة المقطعية لاستبعاد وجود كسور خفية.
ما هو الفرق بين الأشعة المقطعية والرنين المغناطيسي في هذه الحالات
الأشعة المقطعية ممتازة وسريعة جدا في إظهار تفاصيل العظام واكتشاف الكسور الدقيقة، بينما الرنين المغناطيسي يستخدم لرؤية الأنسجة الرخوة مثل الحبل الشوكي، الأعصاب، الغضاريف، والأربطة الممزقة.
ماذا تعني الصدمة الشوكية
هي حالة مؤقتة يفقد فيها الحبل الشوكي وظائفه وردود أفعاله تحت مستوى الإصابة بسبب الصدمة الفسيولوجية للحادث. قد تستمر لعدة أيام، وبعد زوالها يمكن للطبيب التقييم الدقيق لحجم الإصابة الدائمة.
هل يمكن الشفاء التام من إصابات الحبل الشوكي
يعتمد ذلك على نوع الإصابة. إذا كانت الإصابة جزئية أو ناتجة عن كدمة بسيطة، فإن فرص التحسن والشفاء تكون عالية مع العلاج والتأهيل. أما في حالات القطع الكامل، فإن استعادة الحركة تكون صعبة وتتطلب برامج تأهيل متخصصة للتكيف.
لماذا يقوم الطبيب بوخز الجلد بدبوس أثناء الفحص
يستخدم الطبيب دبوسا طبيا معقما لاختبار مسارات عصبية محددة تنقل الإحساس بالألم والحرارة إلى الدماغ. هذا الفحص البسيط يحدد بدقة متناهية مستوى الإصابة في الحبل الشوكي.
متى يتم اللجوء للتدخل الجراحي الفوري
يتم اللجوء للجراحة العاجلة إذا كانت هناك كسور غير مستقرة تهدد بقطع الحبل الشوكي، أو إذا كان هناك ضغط مباشر من شظايا عظمية أو تجمعات دموية على الأعصاب مما يؤدي إلى تدهور عصبي مستمر.
ما هي المدة التي يستغرقها التعافي من جراحة العمود الفقري
يختلف الأمر حسب نوع الجراحة والإصابة. قد يستغرق التئام العظام من ثلاثة إلى ستة أشهر، بينما قد يستمر التحسن العصبي وبرامج العلاج الطبيعي من سنة إلى سنتين.
هل يمكن علاج كسور العمود الفقري بدون جراحة
نعم، العديد من الكسور المستقرة التي لا تسبب ضغطا على الأعصاب يمكن علاجها تحفظيا باستخدام الدعامات الطبية الصلبة والراحة الموجهة والمتابعة المستمرة بالأشعة.
ما هو دور العلاج الطبيعي بعد الإصابة
العلاج الطبيعي أساسي لمنع تيبس المفاصل، تقوية العضلات السليمة، تدريب المريض على الحركة والتوازن، ومساعدته على استعادة وظائفه الحركية بأقصى قدر ممكن للعودة لممارسة حياته اليومية.
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك