نقص الفوسفاتازيا لدى البالغين وكسور الفخذ اللانمطية: دليل شامل من الأستاذ الدكتور محمد هطيف في صنعاء
الخلاصة الطبية
نقص الفوسفاتازيا هو اضطراب وراثي نادر يؤثر على تمعدن العظام، مما يزيد من خطر كسور الفخذ اللانمطية. يشمل علاجه التشخيص الدقيق عبر اختبارات الدم والجينات، ثم التسمير النخاعي لتثبيت الكسر، بالإضافة إلى العلاج الإنزيمي البديل لتحسين جودة العظام.
الخلاصة الطبية السريعة: نقص الفوسفاتازيا هو اضطراب وراثي نادر يؤثر على تمعدن العظام، مما يزيد من خطر كسور الفخذ اللانمطية. يشمل علاجه التشخيص الدقيق عبر اختبارات الدم والجينات، ثم التسمير النخاعي لتثبيت الكسر، بالإضافة إلى العلاج الإنزيمي البديل لتحسين جودة العظام.
مقدمة: فهم نقص الفوسفاتازيا وكسور الفخذ اللانمطية
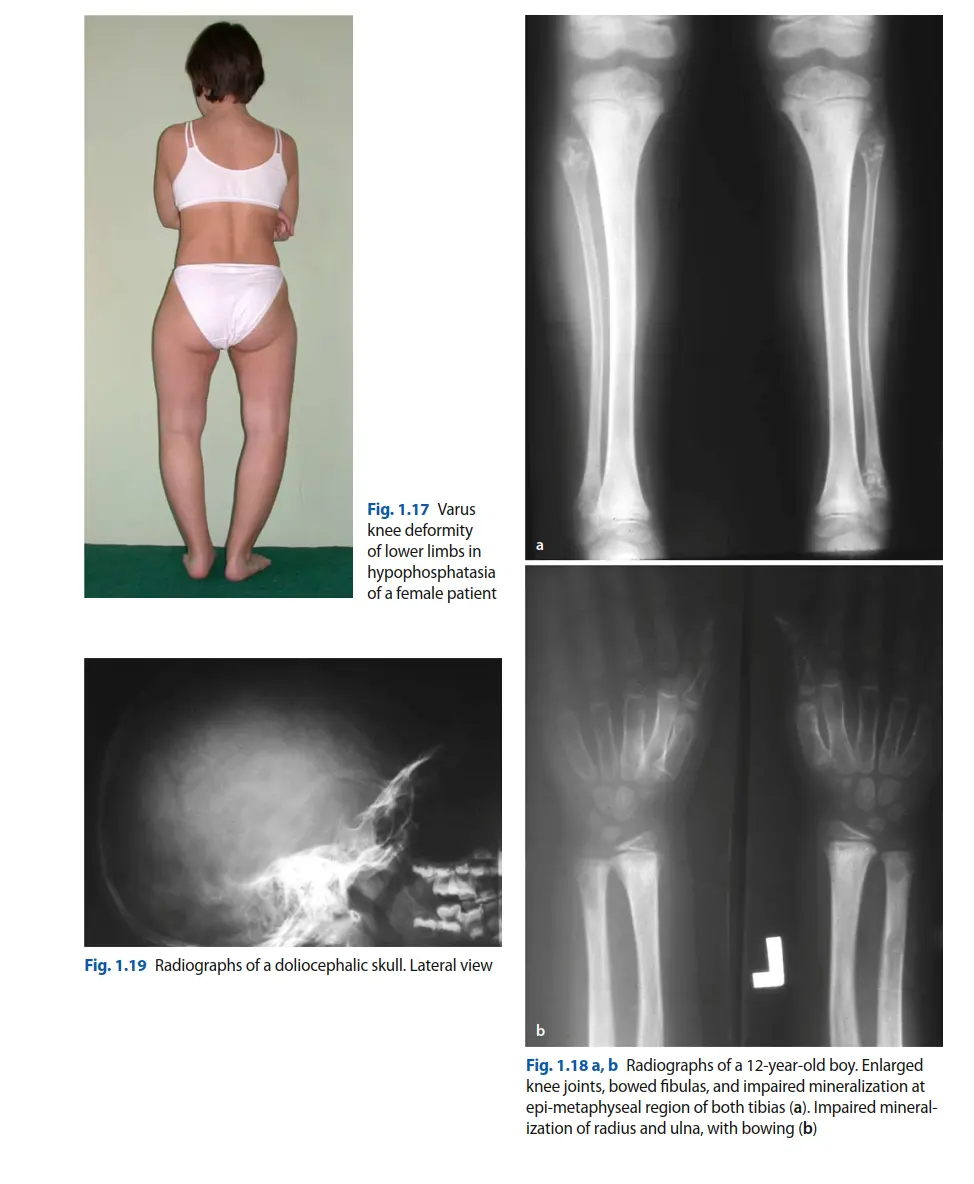
تُعد صحة العظام ركيزة أساسية لجودة الحياة، ولكن في بعض الأحيان، قد تصيبها حالات نادرة ومعقدة تتطلب فهمًا عميقًا وخبرة طبية فائقة. من بين هذه الحالات، يبرز "نقص الفوسفاتازيا" (Hypophosphatasia) كاضطراب وراثي نادر يؤثر على تمعدن العظام، مما يجعلها هشة وعرضة للكسور، لا سيما "كسور الفخذ اللانمطية" (Atypical Femoral Fractures).
في هذه المقالة الشاملة، نغوص في تفاصيل هذه الحالة المعقدة، مستندين إلى خبرة الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري البارز في صنعاء واليمن، والذي يُعد مرجعاً علمياً وعلاجياً في التعامل مع مثل هذه التحديات. سنقدم لكم معلومات مفصلة وموثوقة لمساعدتكم على فهم هذه الحالة، بدءاً من أسبابها وأعراضها وصولاً إلى أحدث طرق التشخيص والعلاج، مع التركيز على أهمية الرعاية المتخصصة التي يقدمها الدكتور هطيف وفريقه.
قصة السيد م.ع. - نموذج لحالة نقص الفوسفاتازيا وكسر الفخذ اللانمطي:
لفهم أعمق، لنستعرض حالة السيد م.ع.، رجل يبلغ من العمر 58 عامًا، حضر إلى قسم الطوارئ في صنعاء بعد سقوطه منخفض الطاقة في منزله. تعثر السيد م.ع. على سجادة، وسقط مباشرة على وركه الأيسر، مما أدى إلى ألم شديد فوري في فخذه الأيسر وعدم قدرته على تحمل الوزن.
تاريخه الطبي كان لافتاً، حيث عانى من عدة كسور سابقة: كسر في الكعبرة البعيدة اليمنى قبل 5 سنوات بعد سقوط مماثل منخفض الطاقة، وكسر إجهادي في مشط القدم الخامس الأيسر قبل 3 سنوات، والذي لم يلتئم بشكل طبيعي وتطلب جراحة. كما أبلغ عن تاريخ من فقدان مبكر لأسنانه اللبنية في طفولته، تلاه فقدان مبكر لأسنانه الدائمة، مما استدعى استخدام أطقم أسنان في سن 45. وصف السيد م.ع. آلامًا عضلية هيكلية معممة ومتقطعة لعدة سنوات، تزداد سوءًا مع النشاط، وكان يعزوها إلى "التقدم في العمر". نفى استخدام أي أدوية مضادة لامتصاص العظم مثل البيسفوسفونات، ولم يكن لديه تاريخ عائلي معروف لأمراض العظام الأيضية. كان يعاني أيضًا من ارتفاع ضغط الدم وعسر شحميات الدم، وكلاهما تحت السيطرة الجيدة. هو غير مدخن ويشرب الكحول بشكل اجتماعي.
هذه الحالة تسلط الضوء على التعقيدات التي يمكن أن تظهر مع نقص الفوسفاتازيا، وكيف يمكن أن تتجلى في كسور غير نمطية تتطلب تشخيصًا دقيقًا وعلاجًا متخصصًا. الأستاذ الدكتور محمد هطيف، بخبرته الواسعة، يؤكد على أن مثل هذه الحالات تستدعي نهجًا شاملاً ومتعدد التخصصات لضمان أفضل النتائج للمرضى.
التشريح: فهم عظم الفخذ وموقع الكسر اللانمطي
لفهم كسور الفخذ اللانمطية، من الضروري أولاً فهم تشريح عظم الفخذ، وهو أطول وأقوى عظم في جسم الإنسان. يمتد عظم الفخذ من الورك إلى الركبة، ويلعب دورًا حيويًا في الحركة وتحمل الوزن.
أجزاء عظم الفخذ الرئيسية
يتكون عظم الفخذ من عدة أجزاء رئيسية:
*
الرأس والعنق الفخذي:
يقعان في الجزء العلوي ويتصلان بالحوض لتشكيل مفصل الورك.
*
المدور الكبير والمدور الصغير:
نتوءات عظمية في الجزء العلوي من الفخذ، تعمل كنقاط ارتباط للعضلات.
*
الجسم أو الجذع الفخذي:
الجزء الطويل والأوسط من العظم.
*
اللقمتان الفخذيتان:
تقعان في الجزء السفلي وتتصلان بقصبة الساق لتشكيل مفصل الركبة.
المنطقة تحت المدورية وموقع الكسر اللانمطي
تُعد "المنطقة تحت المدورية" (Subtrochanteric region) منطقة حيوية تقع أسفل المدورين الكبير والصغير مباشرةً. هذه المنطقة ذات أهمية خاصة في سياق كسور الفخذ اللانمطية. في حالة السيد م.ع.، كان الكسر لانمطيًا تحت المدور، على بعد حوالي 5 سم من المدور الصغير.
تتميز كسور الفخذ اللانمطية بنمط فريد يختلف عن الكسور العادية، وغالبًا ما تحدث في هذه المنطقة. فهم هذا الموقع التشريحي يساعد الأستاذ الدكتور محمد هطيف في تحديد أفضل استراتيجيات التشخيص والتخطيط الجراحي لضمان تثبيت فعال ونتائج مثالية للمريض.
الأسباب وعوامل الخطر لنقص الفوسفاتازيا وكسور الفخذ اللانمطية
تتضافر عدة عوامل لتؤدي إلى نقص الفوسفاتازيا وظهور كسور الفخذ اللانمطية. فهم هذه الأسباب أساسي للتشخيص المبكر والعلاج الفعال، وهو ما يشدد عليه الأستاذ الدكتور محمد هطيف في ممارسته.
نقص الفوسفاتازيا: السبب الجيني الأساسي
نقص الفوسفاتازيا هو اضطراب وراثي نادر ينجم عن طفرات في جين ALPL (Alkaline Phosphatase, Liver/Bone/Kidney). هذا الجين مسؤول عن إنتاج إنزيم "الفوسفاتاز القلوي غير النوعي للأنسجة" (Tissue-Nonspecific Alkaline Phosphatase - TNSALP).
- دور إنزيم TNSALP: يلعب هذا الإنزيم دورًا حاسمًا في تمعدن العظام والأسنان. فهو مسؤول عن تكسير بعض المواد الكيميائية (مثل فوسفات البيريدوكسال 5'-فوسفات (PLP) والفوسفور إيثانولامين (PEA)) التي تمنع ترسب الكالسيوم والفوسفات في العظام.
- تأثير الطفرة: عندما يكون إنزيم TNSALP معيبًا أو غير موجود بسبب الطفرة الجينية، تتراكم هذه المواد المثبطة للتمعدن. يؤدي هذا إلى ضعف تمعدن العظام، مما يجعلها هشة وضعيفة، وتعرف هذه الحالة بـ "تلين العظام" (osteomalacia) في البالغين و"الكساح" (rickets) في الأطفال.
- أنماط الوراثة: يمكن أن يورث نقص الفوسفاتازيا بنمط وراثي جسمي سائد أو متنحٍ، مما يؤثر على شدة الأعراض. في حالة السيد م.ع.، أكدت الفحوصات الجينية وجود طفرة متغايرة الزيجوت، بما يتوافق مع نقص الفوسفاتازيا لدى البالغين.
عوامل الخطر لكسور الفخذ اللانمطية
بينما يُعد نقص الفوسفاتازيا سببًا رئيسيًا لكسور الفخذ اللانمطية، هناك عوامل أخرى قد تزيد من خطر حدوثها:
- نقص الفوسفاتازيا: هو بحد ذاته عامل خطر قوي، حيث يؤدي إلى ضعف جودة العظام وبنية غير طبيعية تجعلها عرضة لهذا النوع من الكسور.
- تاريخ الكسور المتكررة: كما هو الحال مع السيد م.ع.، فإن وجود تاريخ من الكسور منخفضة الطاقة أو كسور الإجهاد المتكررة يجب أن يثير الشك حول وجود حالة عظمية أيضية كامنة.
- مشاكل الأسنان المبكرة: فقدان الأسنان اللبنية مبكرًا وفقدان الأسنان الدائمة في سن مبكرة (كما حدث للسيد م.ع.) هو علامة مميزة لنقص الفوسفاتازيا.
- آلام العظام المزمنة: آلام العضلات والعظام العامة والمتقطعة، خاصة تلك التي تزداد سوءًا مع النشاط، يمكن أن تكون مؤشرًا على ضعف العظام الأساسي.
- استخدام البيسفوسفونات (Bisphosphonates): على الرغم من أن السيد م.ع. نفى استخدامها، إلا أن الاستخدام طويل الأمد للبيسفوسفونات (أدوية تُستخدم لعلاج هشاشة العظام) يُعد عامل خطر معروفًا لكسور الفخذ اللانمطية. هذه الأدوية تثبط عملية إعادة تشكيل العظام الطبيعية، مما قد يؤدي إلى تراكم التلف الدقيق في العظم وجعله عرضة للكسر.
- العمر: تزداد مخاطر كسور الفخذ اللانمطية مع التقدم في العمر، خاصةً في وجود حالات عظمية كامنة.
- الجنس: النساء أكثر عرضة لهذه الكسور بشكل عام، ولكنها يمكن أن تصيب الرجال أيضًا.
يُشدد الأستاذ الدكتور محمد هطيف على أهمية أخذ تاريخ طبي مفصل للمريض وتقييم جميع عوامل الخطر عند الاشتباه بكسر الفخذ اللانمطي، خاصةً لتمييزه عن الكسور العادية أو تلك المرتبطة بأسباب أخرى. هذا النهج الدقيق يضمن التشخيص الصحيح والعلاج المناسب.
الأعراض والعلامات: كيف تظهر نقص الفوسفاتازيا وكسور الفخذ اللانمطية
تتنوع أعراض وعلامات نقص الفوسفاتازيا وكسور الفخذ اللانمطية، وقد تتطور ببطء على مدى سنوات، مما يجعل التشخيص صعبًا في بعض الأحيان. يؤكد الأستاذ الدكتور محمد هطيف على أهمية الانتباه لهذه العلامات للتدخل المبكر.
أعراض وعلامات نقص الفوسفاتازيا لدى البالغين
في البالغين، قد تظهر نقص الفوسفاتازيا بأشكال مختلفة، وغالبًا ما تُنسب الأعراض إلى الشيخوخة أو حالات أخرى:
- فقدان الأسنان المبكر: يُعد فقدان الأسنان اللبنية قبل الأوان في الطفولة، ثم فقدان الأسنان الدائمة في سن مبكرة (كما في حالة السيد م.ع. الذي احتاج لأطقم أسنان في سن 45)، من العلامات المميزة لنقص الفوسفاتازيا.
- آلام العظام والمفاصل المزمنة: يعاني العديد من المرضى من آلام عضلية هيكلية معممة، غالبًا ما تكون أسوأ مع النشاط. قد تكون هذه الآلام خفيفة في البداية وتزداد مع مرور الوقت.
- الكسور المتكررة منخفضة الطاقة: الميل إلى الإصابة بالكسور بعد حوادث بسيطة (مثل السقوط من وضع الوقوف) أو كسور الإجهاد، والتي قد لا تلتئم بشكل طبيعي (عدم الالتئام).
- ضعف العضلات: قد يعاني بعض المرضى من ضعف في العضلات، مما يؤثر على قدرتهم على المشي أو أداء الأنشطة اليومية.
- التهاب الغضروف الكلسي (Chondrocalcinosis): ترسب بلورات بيروفوسفات الكالسيوم في المفاصل، مما يؤدي إلى ألم وتورم المفاصل.
- حصوات الكلى: قد تزيد الحالة من خطر تكوّن حصوات الكلى.
- هشاشة العظام: على الرغم من أن نقص الفوسفاتازيا يختلف عن هشاشة العظام التقليدية، إلا أن المرضى غالبًا ما يظهرون كثافة عظمية منخفضة (هشاشة عظمية).
أعراض وعلامات كسر الفخذ اللانمطي
تُعد كسور الفخذ اللانمطية حدثًا حادًا، وتتميز بأعراض وعلامات واضحة:
- ألم الفخذ البادري (Prodromal Thigh Pain): في العديد من الحالات، يسبق الكسر الكامل ألم خفيف أو متوسط في الفخذ أو الأربية، والذي قد يستمر لأسابيع أو أشهر. هذا الألم هو علامة تحذيرية مهمة يجب عدم تجاهلها.
- ألم شديد ومفاجئ: بعد السقوط منخفض الطاقة (كما في حالة السيد م.ع.) أو حتى في بعض الحالات بدون صدمة واضحة، يشعر المريض بألم شديد ومفاجئ في الفخذ.
- عدم القدرة على تحمل الوزن: يصبح المريض غير قادر على الوقوف أو المشي على الساق المصابة.
- تشوه الطرف: يظهر الطرف السفلي المصاب غالبًا بتشوه واضح، مثل الدوران الخارجي للساق المصابة وقصرها، وهي علامات نموذجية لكسر عظم الفخذ.
- تورم وكدمات: قد يلاحظ تورم وكدمات في منطقة الفخذ، خاصة على الجانب الخارجي، نتيجة للنزيف الداخلي.
- خشخشة (Crepitus): عند محاولة تحريك الساق بلطف، قد يشعر الطبيب بوجود خشخشة، وهي صوت أو إحساس ناتج عن احتكاك أجزاء العظم المكسور ببعضها.
يُشير الأستاذ الدكتور محمد هطيف إلى أن أي شخص يعاني من آلام في الفخذ، خاصةً إذا كان لديه تاريخ من الكسور المتكررة أو مشاكل الأسنان، يجب أن يطلب العناية الطبية فورًا. التشخيص المبكر لهذه الحالات يمكن أن يغير مسار المرض ويحسن النتائج بشكل كبير.
التشخيص الدقيق: نهج الأستاذ الدكتور محمد هطيف
يُعد التشخيص الدقيق لنقص الفوسفاتازيا وكسور الفخذ اللانمطية حجر الزاوية في العلاج الفعال. يتبع الأستاذ الدكتور محمد هطيف نهجًا شاملاً ومنهجيًا، يجمع بين الفحص السريري الدقيق، التصوير المتقدم، والفحوصات المخبرية المتخصصة، لضمان تحديد الحالة بدقة.
الفحص السريري
عند وصول المريض، يقوم الدكتور هطيف بإجراء فحص سريري شامل:
- المعاينة: البحث عن أي تشوهات واضحة في الطرف السفلي، مثل الدوران الخارجي أو القصر، والتورم أو الكدمات في الفخذ.
- الجس: تحديد مناطق الألم الشديد والبحث عن خشخشة عند الجس اللطيف.
- مدى الحركة: تقييم مدى حركة الورك والركبة والكاحل، والتي تكون محدودة ومؤلمة بشدة بسبب الكسر.
- التقييم العصبي الوعائي: التأكد من سلامة الدورة الدموية والأعصاب في الطرف المصاب، وهو أمر بالغ الأهمية قبل أي تدخل جراحي.
التصوير والتشخيص
تلعب تقنيات التصوير دورًا حاسمًا في تأكيد الكسر وتحديد خصائصه:
-
الأشعة السينية الأولية (X-rays):
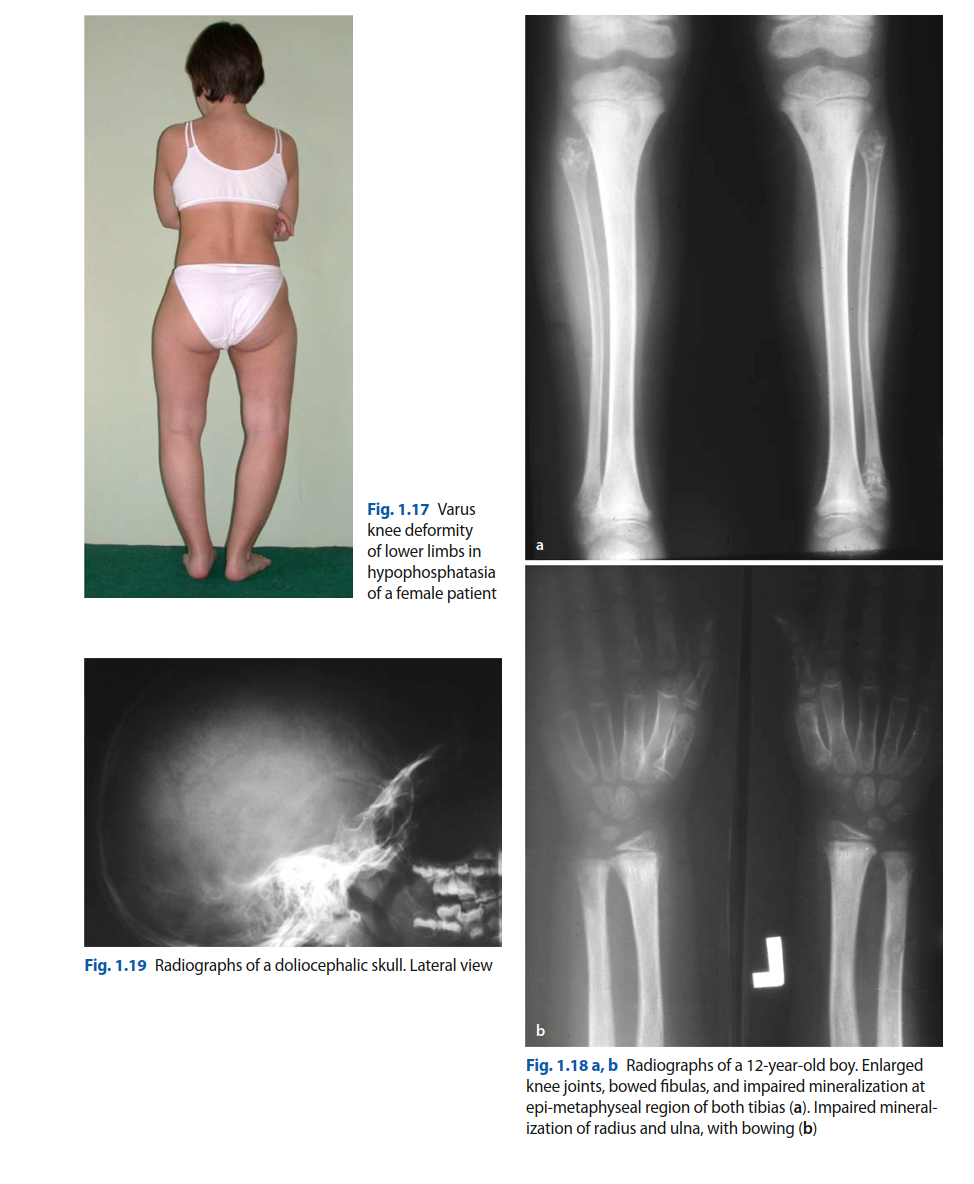
تُظهر صور الأشعة السينية الأمامية الجانبية (AP) والجانبية للفخذ الأيسر كسرًا كاملاً، عرضيًا، لانمطيًا تحت المدور. تتميز هذه الكسور بخصائص مميزة مثل:
- نمط كسر عرضي غير مفتت.
- سماكة قشرية موضعية (نتوء) في القشرة الجانبية عند موقع الكسر.
- سماكة قشرية معممة على طول جذع الفخذ.
- غياب التفتت الشديد أو الامتداد الحلزوني.
- وجود هشاشة عظمية معممة في الهيكل العظمي.

- التصوير المقطعي المحوسب (CT Scan): يُجرى لتقييم مفصل لخصائص الكسر والتخطيط قبل الجراحة. يؤكد طبيعة الكسر العرضية غير المفتتة، ويوفر فهمًا دقيقًا للسماكة القشرية وأبعاد القناة النخاعية. كما يستبعد وجود أي عملية ورمية أساسية يمكن أن تحاكي كسور الفخذ اللانمطية. يُظهر التصوير المقطعي أيضًا هشاشة عظمية منتشرة وقشورًا رقيقة في مناطق أخرى، على الرغم من السماكة الموضعية في موقع الكسر.
- التصوير بالرنين المغناطيسي (MRI): لا يُشار إليه بشكل روتيني لكسور جذع الفخذ الحادة والمزاحة إلا في حالة الاشتباه بإصابة شديدة في الأنسجة الرخوة، أو كسر مرضي غير واضح في التصوير المقطعي، أو إصابة خفية في الطرف المقابل. في هذه الحالة، تم تأجيل التصوير بالرنين المغناطيسي نظرًا للسبب الصدمي الواضح والنتائج الشعاعية المميزة.
الفحوصات المخبرية الشاملة
نظرًا لتاريخ السيد م.ع. من الكسور المتكررة منخفضة الطاقة، وآلام العظام المعممة، ومشاكل الأسنان، والطبيعة اللانمطية للكسر الحالي، تم البدء في فحص شامل لأي اضطراب أيضي في العظام. هذه الفحوصات حاسمة لتشخيص نقص الفوسفاتازيا:
- الفوسفاتاز القلوي في الدم (Serum Alkaline Phosphatase - ALP): كان منخفضًا بشكل ملحوظ عند 25 وحدة دولية/لتر (النطاق المرجعي 40-129 وحدة دولية/لتر). هذه النتيجة كانت تشير بقوة إلى نقص الفوسفاتازيا.
- فوسفات البيريدوكسال 5'-فوسفات (Pyridoxal 5'-Phosphate - PLP): كان مرتفعًا عند 180 نانومول/لتر (النطاق المرجعي 20-100 نانومول/لتر). هذا هو ركيزة لإنزيم TNSALP ويتراكم عندما يكون نشاط TNSALP منخفضًا.
- الفوسفور إيثانولامين (Phosphoethanolamine - PEA): كان مرتفعًا في البول عند 450 ميكرومول/24 ساعة (النطاق المرجعي <200 ميكرومول/24 ساعة). ركيزة أخرى لإنزيم TNSALP، ودعمت زيادته التشخيص.
- الكالسيوم والفوسفات وهرمون الغدة الدرقية (PTH) وفيتامين د: كانت مستوياتهم ضمن الحدود الطبيعية، مما يساعد على استبعاد حالات أخرى مثل تلين العظام التقليدي.
- اختبارات الدم الروتينية وعلامات الالتهاب: كانت طبيعية.
الفحص الجيني
بعد النتائج الكيميائية الحيوية، تم طلب الفحص الجيني للكشف عن الطفرات في جين ALPL ، والذي أكد لاحقًا وجود طفرة متغايرة الزيجوت، بما يتوافق مع تشخيص نقص الفوسفاتازيا لدى البالغين.
قياس كثافة العظام (DXA Scan)
أظهر فحص DXA (امتصاص الأشعة السينية ثنائي الطاقة) هشاشة عظمية (درجة T-score -1.8 في العمود الفقري القطني، و -2.1 في الورك الأيمن غير المكسور)، وهي غالبًا ما تُلاحظ ولكنها ليست تشخيصية لنقص الفوسفاتازيا.
يُشير الأستاذ الدكتور محمد هطيف إلى أن هذا النهج التشخيصي المتكامل هو المفتاح لتقديم رعاية دقيقة وموجهة للمرضى الذين يعانون من حالات معقدة مثل نقص الفوسفاتازيا وكسور الفخذ اللانمطية.
خيارات العلاج المتاحة: نهج الأستاذ الدكتور محمد هطيف الشامل
يُعد علاج نقص الفوسفاتازيا وكسور الفخذ اللانمطية معقدًا ويتطلب نهجًا متعدد التخصصات، يجمع بين التدخل الجراحي للكسر والعلاج الطبي للحالة الأساسية. يُقدم الأستاذ الدكتور محمد هطيف في صنعاء رعاية متكاملة وشاملة لهذه الحالات، مستفيدًا من خبرته الواسعة وأحدث التقنيات.
اتخاذ القرار الجراحي: ضرورة التدخل
بالنظر إلى الكسر الكامل والمزاح تحت المدور اللانمطي في عظم الفخذ، كان التدخل الجراحي ضروريًا وحتميًا. فالعلاج غير الجراحي لكسور جذع الفخذ الكاملة يحمل مخاطر عالية جدًا من عدم الالتئام أو الالتئام المشوه، والمضاعفات الخطيرة، خاصةً في مريض يعاني من ضعف في جودة العظام.
-
تصنيف الكسر:
تم تصنيف الكسر على أنه "كسر فخذ لانمطي" (AFF) بناءً على معايير الجمعية الأمريكية لأبحاث العظام والمعادن (ASBMR)، والتي تشمل:
- الموقع: منطقة تحت المدور.
- النمط: عرضي، غير مفتت.
- المظهر: سماكة قشرية موضعية (نتوء) في القشرة الجانبية عند موقع الكسر.
- غياب التفتت الشديد أو المكون الحلزوني.
- غياب الصدمة عالية الطاقة.
- غياب هشاشة العظام أو أي مرض أيضي آخر في العظام يفسر الكسر بالكامل، على الرغم من أن نقص الفوسفاتازيا هو مرض أيضي كامن، إلا أن AFF هو مصطلح وصفي لنمط الكسر هذا الذي غالبًا ما يُرى في نقص الفوسفاتازيا أو مع استخدام البيسفوسفونات.
اعتبارات ما قبل الجراحة الخاصة بنقص الفوسفاتازيا
يُؤثر تشخيص نقص الفوسفاتازيا بشكل كبير على التخطيط قبل الجراحة:
- ضعف التئام العظام: يعاني مرضى نقص الفوسفاتازيا من ضعف في تمعدن العظام، مما يؤدي إلى ارتفاع خطر تأخر الالتئام أو عدم الالتئام. هذا يتطلب اختيار تثبيت يوفر أقصى قدر من الاستقرار والنظر في ترقيع العظام المساعد.
- جودة العظام: تعني الهشاشة العظمية المعممة وتغير بنية القشرة أن العظم قد يكون أكثر هشاشة أثناء التوسيع وإدخال المسامير.
- التخدير: تُتبع بروتوكولات التخدير القياسية، ولكن مع توخي الحذر الشديد في وضع المريض لمنع كسور علاجية المنشأ في مناطق أخرى من العظام الهشة.
- العلاج بالإنزيمات البديلة (ERT): يُناقش بدء العلاج بـ "أسفوتاز ألفا" (asfotase alfa) مع المريض وأخصائي الغدد الصماء. بينما يحسن العلاج بالإنزيمات البديلة تمعدن العظام على المدى الطويل، فإن البدء به قبل الجراحة أو في وقت مبكر بعد الجراحة يمكن أن يساعد في التئام الكسر عن طريق تحسين جودة العظام المحلية. بالنسبة للسيد م.ع.، تم وضع خطة لبدء العلاج بالإنزيمات البديلة (أسفوتاز ألفا) في فترة ما بعد الجراحة مباشرة بعد التشاور مع أخصائي الغدد الصماء.
التقنية الجراحية: التسمير النخاعي
يُعد التسمير النخاعي العلاج الذهبي لكسور جذع الفخذ وتحت المدور، ويوفر مزايا ميكانيكية حيوية في توزيع الحمل والاستقرار. يُطبق الأستاذ الدكتور محمد هطيف هذه التقنية بمهارة عالية:
- وضع المريض: يُوضع المريض بعناية على طاولة كسور، مع تثبيت الطرف المقابل بشكل يسمح بالوصول إلى التصوير الفلوروسكوبي. تُطبق قوة شد على الطرف المصاب لاستعادة الطول الأولي وتسهيل رد الكسر.
- المدخل الجراحي: يُستخدم مدخل أمامي قياسي للتسمير النخاعي، مع شق جلدي فوق المدور الكبير.
-
رد الكسر:
يُعد تحقيق رد الكسر والحفاظ عليه تحديًا في كسور الفخذ اللانمطية تحت المدور بسبب السماكة القشرية وصعوبات مناورات الرد القياسية. يستخدم الدكتور هطيف تقنيات متقدمة مثل:
- الشد: شد مبدئي على طاولة الكسور لاستعادة الطول.
- التدوير: تدوير دقيق للطرف لتصحيح أي تشوه دوراني.
- الرد اليدوي: مناورة يدوية لطيفة لأجزاء الكسر.
- مسامير الحجب (Blocking Screws/Poller Screws): نظرًا للطبيعة العرضية وميل كسور تحت المدور إلى الانحراف في الوضعية التقوسية، تُستخدم مسامير الحجب لتوجيه المسمار النخاعي مركزيًا والحفاظ على الرد. في حالة السيد م.ع.، تم وضع مسمارين أماميًا وخلفيًا في الجزء البعيد، مباشرة فوق موقع الكسر، لضمان مسار المسمار الأمثل والحفاظ على المحاذاة.
-
التثبيت بالمسمار النخاعي:
يُختار مسمار نخاعي طويل وذو قطر كبير (مثل Synthes PFNA II أو ما شابه) بسبب موقع الكسر تحت المدور، وطبيعته اللانمطية، ومرض العظام الجهازي.
- التوسيع: يُجرى توسيع تدريجي للقناة النخاعية بحذر بسبب احتمالية تغير كثافة العظام والسماكة القشرية.
- إدخال المسمار: يُدخل المسمار النخاعي بالحجم المناسب ببطء عبر موقع الكسر وإلى الجزء البعيد تحت توجيه الفلوروسكوب.
- التثبيت القريب والبعيد: تُدخل مسامير تثبيت في رأس الفخذ لتوفير الاستقرار الدوراني والمحوري، ومسامير تثبيت بعيدة لضمان الثبات.
- **إغ
آلام الورك المبرحة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك والمراجعة المعقدة.
مواضيع أخرى قد تهمك