ألم الكوع وعدم استقراره الخلفي الجانبي: دليل شامل للتشخيص والعلاج في صنعاء

الخلاصة الطبية
عدم استقرار الكوع الخلفي الجانبي (PLRI) هو حالة تتميز بألم في الكوع وشعور بعدم الثبات، غالبًا بعد إصابة. يتم تشخيصه بالفحص السريري والتصوير، ويعالج غالبًا جراحيًا لإعادة بناء الأربطة واستعادة وظيفة الكوع.
الخلاصة الطبية السريعة: عدم استقرار الكوع الخلفي الجانبي (PLRI) هو حالة تتميز بألم مزمن في الكوع وشعور بعدم الثبات، غالبًا ما ينجم عن إصابة رضية تؤثر على الرباط الجانبي الزندي الوحشي (LUCL)، وهو عنصر حيوي في استقرار الكوع. يُشخص بدقة من خلال الفحص السريري المتخصص والاختبارات التصويرية المتقدمة مثل الرنين المغناطيسي مع اختبارات الإجهاد. بينما قد تفشل العلاجات التحفظية في الحالات المزمنة، يعتبر التدخل الجراحي لإعادة بناء الرباط هو الحل الأمثل لاستعادة الاستقرار الكامل ووظيفة الكوع، خاصة عندما يُجريه جراح خبير مثل الأستاذ الدكتور محمد هطيف، الذي يمتلك سجلًا حافلًا بالنجاحات في صنعاء.

مقدمة عن عدم استقرار الكوع الخلفي الجانبي (PLRI)
يُعد ألم الكوع المزمن والشعور بعدم الثبات من المشكلات الشائعة التي قد تؤثر بشكل كبير على جودة حياة الأفراد، وخاصة أولئك الذين يعتمدون على قوة ومرونة أذرعهم في أنشطتهم اليومية أو الرياضية. غالبًا ما يتم تشخيص هذه الأعراض بشكل خاطئ على أنها "مرفق التنس" (التهاب اللقيمة الوحشية)، مما يؤدي إلى علاجات غير فعالة ومطولة. ومع ذلك، قد تكون هذه الأعراض في الواقع مؤشرًا على حالة أكثر تعقيدًا تُعرف باسم عدم استقرار الكوع الخلفي الجانبي (Posterolateral Rotatory Instability - PLRI).
عدم استقرار الكوع الخلفي الجانبي هو إصابة خطيرة في الأربطة الجانبية للكوع، وتحديداً الرباط الجانبي الزندي الوحشي (LUCL)، وهو الرباط الأساسي الذي يمنع خلع الكوع للخلف والجانب. تحدث هذه الحالة عادة بعد إصابة رضية، مثل السقوط على يد ممدودة، وتتسبب في شعور المريض بالألم، والنقرة، والإحساس بأن الكوع "يتفلت" أو يفقد ثباته، خاصة عند القيام بحركات معينة مثل دفع الكرسي أو رفع الأوزان.
في هذا الدليل الشامل، سنتعمق في فهم عدم استقرار الكوع الخلفي الجانبي، بدءًا من تشريح مفصل الكوع المعقد، مرورًا بالأسباب الشائعة، والأعراض المميزة، وصولاً إلى أحدث طرق التشخيص والعلاج. سنسلط الضوء على أهمية التشخيص الدقيق والمتخصص لتجنب الأخطاء الشائعة، ونستعرض الخيارات الجراحية المتاحة، وبروتوكولات إعادة التأهيل المصممة لاستعادة وظيفة الكوع الكاملة.
يؤكد الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري، وخبير جراحة العظام الأول في صنعاء، على أن التشخيص الصحيح هو حجر الزاوية في علاج حالات عدم استقرار الكوع. فكثير من المرضى يعانون لسنوات من آلام الكوع المزمنة دون تشخيص دقيق، مما يؤخر العلاج الفعال. من خلال خبرته الواسعة التي تتجاوز العشرين عاماً كأستاذ جامعي في جامعة صنعاء وجراح عظام بارز، يقدم الدكتور هطيف رعاية متكاملة تبدأ من التقييم الشامل باستخدام أحدث التقنيات التشخيصية، وصولاً إلى التدخل الجراحي الدقيق باستخدام الجراحة المجهرية ومناظير المفاصل بتقنية 4K، وبرامج إعادة التأهيل المخصصة التي تضمن أفضل النتائج مع الالتزام بالنزاهة الطبية الصارمة.
دعونا نستكشف هذه الحالة بالتفصيل، مستفيدين من حالة مريض حقيقية كمثال لتوضيح الرحلة التشخيصية والعلاجية.
تشريح مفصل الكوع: فهم التعقيد والوظيفة
لفهم عدم استقرار الكوع الخلفي الجانبي (PLRI)، من الضروري أولاً استيعاب التشريح المعقد لمفصل الكوع. الكوع هو مفصل محوري يربط عظم العضد (الذراع العلوي) بعظمي الساعد، الزند والكعبرة. يسمح هذا المفصل بحركات الثني والبسْط، بالإضافة إلى الدوران (الكَبّ والبَسْط) للساعد.
المكونات العظمية الرئيسية:
- عظم العضد (Humerus): يشكل الجزء العلوي من المفصل.
- عظم الزند (Ulna): يشكل الجزء الأكبر من مفصل الكوع مع العضد، ويتميز بوجود الناتئ المرفقي الذي يثبت الكوع.
- عظم الكعبرة (Radius): يدور حول الزند ويساهم في حركات الكَبّ والبَسْط للساعد.
المكونات الرباطية الرئيسية:
يتمتع مفصل الكوع بثبات جوهري بفضل بنيته العظمية القوية، ولكنه يعتمد بشكل كبير على مجموعة من الأربطة القوية التي تربط العظام معًا وتوفر الثبات الديناميكي.
* الرباط الجانبي الإنسي (Medial Collateral Ligament - MCL): يقع على الجانب الداخلي للكوع، ويوفر ثباتًا كبيرًا ضد قوى الإجهاد المائلة للخارج (valgus stress).
* الرباط الجانبي الوحشي (Lateral Collateral Ligament Complex - LCL Complex): يقع على الجانب الخارجي للكوع، وهو الأكثر أهمية في سياق PLRI. يتكون هذا المركب من عدة أربطة، أبرزها:
* الرباط الجانبي الزندي الوحشي (Ulnar Lateral Collateral Ligament - LUCL): هذا هو الرباط الأساسي الذي يتضرر في حالات PLRI. ينشأ من اللقيمة الوحشية للعضد ويتصل بالزند، ويمنع الدوران الخلفي والجانبي لعظم الزند والكعبرة بالنسبة للعضد.
* الرباط الحلقي (Annular Ligament): يحيط برأس الكعبرة ويثبته في مكانه.
* الرباط الجانبي الكعبري (Radial Collateral Ligament - RCL): يمتد من اللقيمة الوحشية للعضد إلى الرباط الحلقي.
دور الرباط الجانبي الزندي الوحشي (LUCL) في الثبات:
يعتبر الرباط الجانبي الزندي الوحشي (LUCL) هو المثبت الأساسي ضد عدم استقرار الكوع الخلفي الجانبي. عندما يتمزق هذا الرباط، تفقد رأس الكعبرة والزند القدرة على البقاء في محاذاة صحيحة مع عظم العضد أثناء حركات معينة، مما يسمح لهما بالدوران خلفيًا وجانبيًا، مسببًا الشعور بعدم الثبات والألم.
فهم عدم استقرار الكوع الخلفي الجانبي (PLRI)
عدم استقرار الكوع الخلفي الجانبي (PLRI) هو نتيجة لخلل في مجمع الرباط الجانبي الوحشي (LCL complex)، وتحديداً الرباط الجانبي الزندي الوحشي (LUCL). هذا الخلل يسمح بحدوث خلع جزئي متكرر أو "شبه خلع" لرأس الكعبرة والزند من مفصل الكوع، خاصة عند حركة الكَبّ (pronation) مع تمديد الكوع وتطبيق قوة محورية أو ضغط.
آلية الإصابة:
غالبًا ما تحدث إصابة PLRI نتيجة لسقوط على يد ممدودة (FOOSH injury)، حيث تكون الذراع ممدودة جزئيًا، والساعد في وضع الكَبّ (راحة اليد لأسفل)، وتتعرض الكوع لقوة ضغط محورية ودوران خارجي. هذه القوى تمزق الرباط LUCL، مما يؤدي إلى فقدان الثبات. يمكن أن يحدث الضرر أيضًا بشكل تدريجي نتيجة لإجهاد متكرر أو بعد جراحات سابقة في الكوع.
تدرج عدم الاستقرار:
قد يتطور عدم الاستقرار الخلفي الجانبي على مراحل:
1. المرحلة الأولى: تمزق جزئي للرباط LUCL، يسبب عدم استقرار خفيف.
2. المرحلة الثانية: تمزق كامل للرباط LUCL، مما يؤدي إلى عدم استقرار واضح.
3. المرحلة الثالثة: تمزق شامل لكل الأربطة الجانبية (LCL complex) والأربطة الإنسية (MCL)، مما ينتج عنه خلع كامل للكوع.
في هذا الدليل، نركز بشكل أساسي على المرحلتين الأولى والثانية حيث يكون الرباط LUCL هو المتضرر الرئيسي ويسبب الأعراض المميزة لـ PLRI.
الأسباب وعوامل الخطر لعدم استقرار الكوع الخلفي الجانبي
فهم أسباب وعوامل الخطر لـ PLRI أمر بالغ الأهمية للوقاية والتشخيص المبكر. تنشأ هذه الحالة في الغالب من إصابة حادة، ولكنها قد تتطور أيضًا نتيجة لعوامل أخرى.
1. الإصابات الرضية الحادة:
السبب الأكثر شيوعًا هو الإصابة الرضية، وخاصة:
* السقوط على يد ممدودة (FOOSH Injury): كما ذكرنا، هذا هو السيناريو الكلاسيكي. عندما يسقط الشخص ويحاول إيقاف السقوط بيده الممدودة، تتعرض الكوع لقوى ضغط ودوران خارجي (supination) وكَبّ (pronation) مفاجئة، مما يمزق الرباط LUCL.
* خلع الكوع الخلفي: بعد خلع الكوع، حتى لو تم إعادته بنجاح، قد تكون الأربطة الجانبية قد تضررت. إذا لم يتم علاج هذه الأضرار بشكل صحيح، يمكن أن يتطور عدم استقرار مزمن.
* الإصابات الرياضية: الرياضات التي تتضمن السقوط أو الاحتكاك المباشر أو الحركات المتكررة التي تضع ضغطًا على الكوع (مثل الجمباز والمصارعة ورفع الأثقال) تزيد من خطر الإصابة.
2. الإصابات المتكررة والإجهاد المزمن:
في بعض الحالات، يمكن أن تتطور PLRI تدريجيًا بسبب الإجهاد المتكرر على الرباط LUCL، خاصة في الأنشطة التي تتطلب دفعًا أو سحبًا متكررًا مع تدوير الساعد. على الرغم من أنه أقل شيوعًا كسبب منفرد، إلا أنه قد يساهم في تفاقم حالة موجودة مسبقًا.
3. الأسباب العلاجية (Iatrogenic Causes):
- جراحة الكوع السابقة: قد تحدث PLRI كأحد المضاعفات النادرة لجراحات الكوع الأخرى، خاصة إذا تم تحرير الأنسجة الرخوة في الجانب الوحشي بشكل مفرط أثناء الجراحة، مما يؤدي إلى إضعاف الرباط LUCL.
- الاستخدام المفرط أو غير الصحيح للستيرويدات الموضعية: قد تضعف الحقن المتكررة للستيرويدات حول الكوع الأربطة والأنسجة المحيطة بمرور الوقت، مما يجعلها أكثر عرضة للإصابة. (هذا نادر لكنه ممكن).
4. عوامل الخطر الأخرى:
- الرخاوة المفصلية العامة (Generalized Ligamentous Laxity): الأشخاص الذين لديهم مرونة مفرطة في المفاصل قد يكونون أكثر عرضة للإصابة.
- التشوهات الخلقية: في حالات نادرة، قد تزيد التشوهات الهيكلية في الكوع من خطر عدم الاستقرار.
يؤكد الأستاذ الدكتور محمد هطيف على أهمية أخذ تاريخ مرضي مفصل، بما في ذلك أي إصابات سابقة أو جراحات في الكوع، عند تقييم المرضى الذين يشكون من ألم الكوع وعدم ثباته. فغالبًا ما يكون هناك رابط واضح بين الإصابة الحادة وظهور الأعراض.
الأعراض والعلامات المميزة لعدم استقرار الكوع الخلفي الجانبي
يمكن أن تكون أعراض عدم استقرار الكوع الخلفي الجانبي خادعة، وغالبًا ما تُشخص بشكل خاطئ على أنها حالات أخرى مثل مرفق التنس (التهاب اللقيمة الوحشية). لذلك، من الضروري التعرف على العلامات المميزة التي تشير إلى PLRI.
الأعراض الشائعة:
- الألم في الجانب الوحشي للكوع: غالبًا ما يكون هذا الألم مزمنًا ويتفاقم مع الأنشطة التي تتضمن الدوران الخارجي للساعد أو الضغط على الكوع.
- الشعور بعدم الثبات أو "التفلت" (Giving Way): هذا هو العرض الأكثر تميزًا. يصف المرضى إحساسًا بأن الكوع "ينزلق" أو "يتفكك" أو "يتفلت" من مكانه، خاصة عند القيام بحركات معينة.
- النقرة أو الطقطقة (Clicking/Popping): قد يسمع المريض أو يشعر بصوت نقرة أو طقطقة في الكوع أثناء الحركة، خاصة عند تمديد الكوع مع الدوران.
- صعوبة في أداء أنشطة معينة:
- دفع الكرسي عند النهوض: هذا النشاط غالبًا ما يثير الأعراض، حيث يتطلب تمديد الكوع والكَبّ مع الضغط.
- رفع الأوزان الخفيفة: قد يشعر المريض بعدم الثبات حتى عند رفع أشياء خفيفة.
- استخدام اليدين في وضع الكَبّ (مثل فتح الأبواب): الحركات التي تتضمن تدوير الساعد قد تكون مؤلمة أو تسبب عدم الثبات.
- الاعتماد على الذراع الممدودة: مثل محاولة الوقوف من وضع الجلوس بالدفع باليد.
- ضعف في القبضة أو الذراع: قد يشعر بعض المرضى بضعف عام في الذراع المتضررة نتيجة للألم وعدم القدرة على استخدام الكوع بكفاءة.
- تورم أو كدمات: قد تظهر في المراحل الحادة بعد الإصابة مباشرة، ولكنها أقل شيوعًا في الحالات المزمنة.
الأعراض التي قد تضلل التشخيص:
نظرًا لأن الألم يتركز في الجانب الوحشي، غالبًا ما يُشخص PLRI خطأً على أنه مرفق التنس. ومع ذلك، يختلف PLRI عن مرفق التنس في أن الألم في PLRI غالبًا ما يكون مصحوبًا بشعور بعدم الثبات أو التفلت، ويتفاقم مع حركات الدوران، بينما في مرفق التنس يكون الألم عادةً مرتبطًا بالأنشطة التي تتطلب قبض اليد أو تمديد الرسغ.
لتوضيح الفروقات، إليك جدول مقارنة بين أعراض PLRI وبعض حالات الكوع الشائعة الأخرى:
| العرض/الحالة | عدم استقرار الكوع الخلفي الجانبي (PLRI) | مرفق التنس (التهاب اللقيمة الوحشية) | التهاب المفاصل في الكوع |
|---|---|---|---|
| موقع الألم | الجانب الوحشي (الخارجي) للكوع | الجانب الوحشي (الخارجي) للكوع | قد يكون عامًا أو في أي جزء من المفصل |
| الشعور بعدم الثبات | مميز جدًا: إحساس بالتفلت أو الانزلاق، خاصة عند تمديد الكوع والدوران الخارجي (الكَبّ). | نادر جدًا أو غير موجود. | نادر، إلا في حالات التآكل الشديد. |
| النقرة/الطقطقة | شائع، خاصة مع حركات الدوران. | نادر. | قد يحدث مع حركة المفصل، خاصة في حالات التآكل. |
| الأنشطة المفاقمة | دفع الكرسي، حمل الأشياء في وضع الكَبّ، الدوران الخارجي (supination) مع التمديد. | قبض اليد، رفع الأشياء، تمديد الرسغ ضد مقاومة. | الحركة بشكل عام، خاصة بعد فترات الراحة. |
| الضعف | قد يوجد ضعف ثانوي للألم وعدم الثبات. | قد يوجد ضعف في القبضة. | قد يوجد ضعف بسبب الألم وتقييد الحركة. |
| بداية الأعراض | غالبًا بعد إصابة حادة (سقوط) أو جراحة سابقة. | غالبًا تدريجيًا بسبب الإفراط في الاستخدام. | تدريجيًا مع التقدم في العمر أو بسبب أمراض التهابية. |
يُشدد الأستاذ الدكتور محمد هطيف على أن أي مريض يشتكي من ألم في الكوع مصحوبًا بشعور بعدم الثبات أو الطقطقة يجب أن يتم تقييمه بعناية فائقة لاستبعاد PLRI، وعدم الاكتفاء بتشخيص مرفق التنس الشائع دون فحص دقيق.
التشخيص الدقيق: حجر الزاوية في العلاج الفعال
التشخيص الدقيق لعدم استقرار الكوع الخلفي الجانبي (PLRI) هو الخطوة الأكثر أهمية نحو علاج ناجح. نظرًا للطبيعة الخادعة للأعراض واحتمال التشخيص الخاطئ، يعتمد التشخيص على مزيج من التاريخ المرضي المفصل، والفحص السريري المتخصص، والدراسات التصويرية المتقدمة.
1. التاريخ المرضي المفصل:
يبدأ الأستاذ الدكتور محمد هطيف دائمًا بجمع تاريخ مرضي شامل، بما في ذلك:
* آلية الإصابة: هل كان هناك سقوط على يد ممدودة؟ هل حدث خلع سابق في الكوع؟
* وصف الأعراض: متى بدأت؟ ما هي الأنشطة التي تثير الألم أو عدم الثبات؟ هل يوجد شعور بالتفلت أو نقرة؟
* العلاجات السابقة: هل تلقى المريض علاجًا لمرفق التنس أو أي حالة أخرى في الكوع؟ وما هي فعاليتها؟
* المهنة والأنشطة اليومية والرياضية: لتقييم مدى تأثير الحالة على جودة حياة المريض.
2. الفحص السريري المتخصص:
يُعد الفحص السريري حاسمًا في تشخيص PLRI، ويتضمن عدة اختبارات محددة:
* اختبار الكرسي الضاغط (Chair Push-up Test): يطلب من المريض محاولة دفع نفسه للوقوف من كرسي باستخدام الذراع المصابة. إذا كان الكوع غير مستقر، فسيشعر المريض بألم أو عدم ثبات أو قد يلاحظ الطبيب خلعًا جزئيًا خلفيًا جانبيًا.
* اختبار الدوران الخلفي الجانبي (Posterolateral Rotatory Drawer Test): يقوم الطبيب بإمساك يد المريض وساعده، ويقوم بثني الكوع 20-30 درجة، ثم يطبق قوة ضغط محورية ودوران خارجي (supination) على الساعد. في حالة PLRI، قد يشعر الطبيب بانزلاق أو خلع جزئي لرأس الكعبرة والزند.
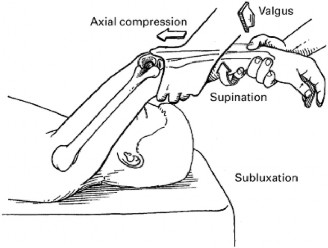
* اختبار Pivot Shift للكوع (Elbow Pivot Shift Test): هذا الاختبار هو المعيار الذهبي للتشخيص السريري. يقوم الطبيب بتمديد الكوع بالكامل مع الكَبّ (pronation) للساعد، ثم يطبق قوة ضغط محورية وقوة إجهاد مائلة للخارج (valgus stress) مع ثني الكوع تدريجيًا. في الكوع غير المستقر، قد يلاحظ الطبيب "نقرة" أو "قفزة" مميزة تحدث عندما يعود رأس الكعبرة والزند إلى مكانهما الطبيعي مع الثني، بعد أن كانا قد انخلعا جزئيًا.
* تقييم الألم والحركة: قياس نطاق حركة الكوع، وتحديد نقاط الألم بالجس.
3. الدراسات التصويرية المتقدمة:
على الرغم من أن الفحص السريري غالبًا ما يكون كافيًا لتشخيص PLRI، إلا أن التصوير ي confirmatory ويساعد على استبعاد حالات أخرى وتقييم مدى الضرر.
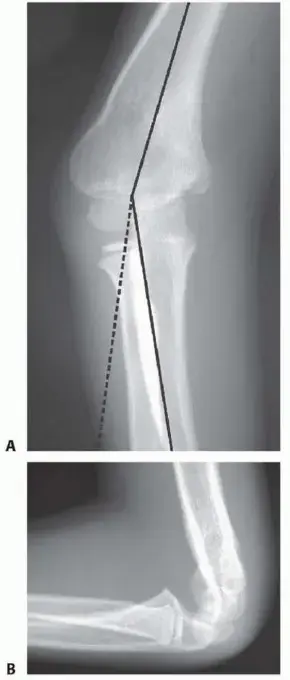
* الأشعة السينية (X-rays): قد تكون طبيعية في حالات PLRI المزمنة، ولكنها ضرورية لاستبعاد الكسور أو التشوهات العظمية أو علامات التهاب المفاصل. يمكن أن تُظهر الأشعة السينية مع اختبارات الإجهاد (Stress X-rays) عدم استقرارًا في الكوع.
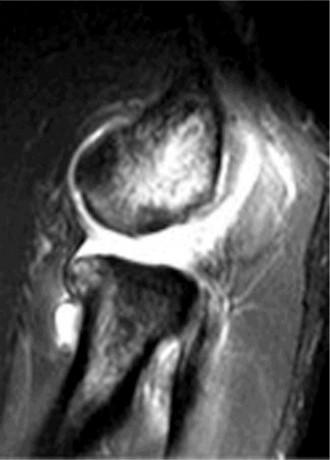
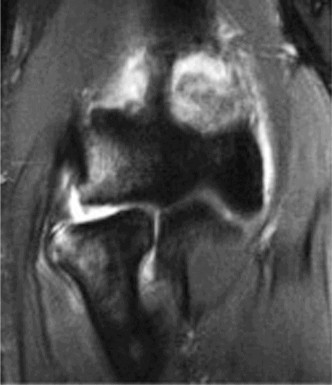
* التصوير بالرنين المغناطيسي (MRI): هو الأداة التصويرية الأكثر فائدة. يمكن أن يُظهر بوضوح تمزق الرباط الجانبي الزندي الوحشي (LUCL) والأربطة الأخرى، بالإضافة إلى أي إصابات عظمية أو غضروفية مصاحبة. قد يُطلب التصوير بالرنين المغناطيسي مع حقن الصبغة (MR Arthrography) لزيادة دقة رؤية الأربطة.
* التصوير المقطعي المحوسب (CT Scan): مفيد لتقييم البنية العظمية للكوع وتحديد أي كسور أو تشوهات معقدة قد تساهم في عدم الاستقرار، خاصة بعد الإصابات الرضية الشديدة.
* الموجات فوق الصوتية الديناميكية (Dynamic Ultrasound): يمكن استخدامها لتقييم ثبات الرباط LUCL في الوقت الفعلي أثناء حركة الكوع، ولكن دقتها تعتمد بشكل كبير على خبرة الفاحص.
يستخدم الأستاذ الدكتور محمد هطيف، بصفته جراح العظام الأول في صنعاء، أحدث التقنيات التشخيصية لضمان أعلى مستوى من الدقة. فمن خلال خبرته الواسعة، يجمع بين الفحص السريري المتقن وقراءة التصوير الاحترافية للوصول إلى تشخيص لا يترك مجالًا للشك، وهو ما يميز منهجه العلاجي الشامل.
خيارات العلاج: من التحفظي إلى الجراحي
يعتمد اختيار العلاج لعدم استقرار الكوع الخلفي الجانبي (PLRI) على عدة عوامل، بما في ذلك شدة الأعراض، ودرجة عدم الاستقرار، ومدى تمزق الرباط LUCL، ومستوى نشاط المريض، وخبرة الجراح. يمكن تقسيم خيارات العلاج إلى تحفظية وجراحية.
1. العلاج التحفظي (غير الجراحي):
يُفضل العلاج التحفظي في حالات عدم الاستقرار الخفيف أو في المراحل المبكرة جدًا من الإصابة، خاصة إذا لم يكن هناك تمزق كامل للرباط LUCL. ومع ذلك، غالبًا ما يكون غير فعال في حالات PLRI المزمنة والواضحة.
* الراحة وتعديل النشاط: تجنب الأنشطة التي تثير الألم أو عدم الثبات، مثل دفع الكرسي أو رفع الأوزان في أوضاع معينة.
* مضادات الالتهاب غير الستيرويدية (NSAIDs): للمساعدة في تخفيف الألم والالتهاب.
* العلاج الطبيعي (Physical Therapy): يركز على:
* تقوية العضلات المحيطة بالكوع: مثل عضلات الساعد والعضلة ثلاثية الرؤوس لتعزيز الثبات الديناميكي.
* تحسين نطاق الحركة: مع تجنب الحركات التي تزيد عدم الاستقرار.
* تعديل الأنشطة: تعليم المريض كيفية أداء المهام اليومية بطريقة لا تثير الأعراض.
* تمارين الثبات: تمارين خاصة لتعزيز التحكم العصبي العضلي حول المفصل.
* الجبائر أو الأقواس (Bracing): قد يوصى باستخدام جبيرة أو قوس داعم لتوفير ثبات خارجي للكوع وتقليل الإجهاد على الأربطة المصابة.
* حقن البلازما الغنية بالصفائح الدموية (PRP): في بعض الحالات، قد تُستخدم حقن PRP للمساعدة في تعزيز شفاء الأنسجة، على الرغم من أن فعاليتها في علاج تمزقات الرباط LUCL الكاملة لا تزال قيد البحث.
متى يكون العلاج التحفظي غير كافٍ؟
إذا استمر الألم وعدم الثبات بعد فترة من العلاج التحفظي المكثف (عادة 3-6 أشهر)، أو إذا كان هناك تمزق كامل وواضح للرباط LUCL يؤدي إلى عدم استقرار وظيفي، فإن التدخل الجراحي يصبح الخيار الأفضل.
2. العلاج الجراحي:
يهدف العلاج الجراحي إلى استعادة ثبات الكوع عن طريق إصلاح أو إعادة بناء الرباط LUCL المتضرر. يُعد الأستاذ الدكتور محمد هطيف من الجراحين الرواد في صنعاء في إجراء هذه العمليات المعقدة، باستخدام أحدث التقنيات الجراحية لضمان أفضل النتائج.
إرشادات للتدخل الجراحي:
* فشل العلاج التحفظي في تخفيف الأعراض.
* وجود عدم استقرار وظيفي واضح يؤثر على جودة حياة المريض.
* تمزق كامل أو شبه كامل للرباط LUCL مؤكد بالتصوير.
* خلع الكوع المتكرر أو شبه المتكرر.
أنواع الجراحة:
أ. إصلاح الرباط (Ligament Repair):
يُجرى هذا الخيار عندما يكون التمزق حديثًا (خلال 3-6 أسابيع من الإصابة) والرباط لا يزال ذا نوعية جيدة وقابلًا للخياطة. يقوم الجراح بإعادة ربط الرباط المتمزق بعظم العضد باستخدام خيوط جراحية خاصة أو مثبتات عظمية.
ب. إعادة بناء الرباط (Ligament Reconstruction):
هذا هو الإجراء الأكثر شيوعًا وفعالية في حالات PLRI المزمنة أو عندما يكون الرباط LUCL متضررًا بشكل كبير وغير قابل للإصلاح المباشر. يتضمن الإجراء استبدال الرباط المتضرر بـ "طعم" (graft) من نسيج آخر.
* مصدر الطعم:
* طعم ذاتي (Autograft): غالبًا ما يُستخدم وتر من جسم المريض نفسه، مثل وتر العضلة المرفقية (palmaris longus tendon) من الرسغ، أو وتر العضلة الرقيقة (gracilis tendon) أو نصف الوترية (semitendinosus tendon) من الركبة. هذا هو الخيار المفضل لأنه يقلل من خطر الرفض.
* طعم خيفي (Allograft): في بعض الحالات، يمكن استخدام طعم من متبرع متوفى، ولكن هذا أقل شيوعًا بسبب المخاطر المحتملة.
مقارنة بين العلاج التحفظي والجراحي لـ PLRI:
| الميزة/الخيار | العلاج التحفظي | العلاج الجراحي (إعادة بناء الرباط) |
|---|---|---|
| الاستطباب | حالات عدم الاستقرار الخفيف، تمزقات جزئية، الحالات الحادة جدًا القابلة للشفاء الذاتي، أو المرضى غير المؤهلين للجراحة. | حالات عدم الاستقرار المزمنة والواضحة، تمزقات الرباط LUCL الكاملة، فشل العلاج التحفظي. |
| الهدف | تخفيف الأعراض، تحسين قوة العضلات، تجنب الجراحة. | استعادة الثبات الكامل والدائم للكوع، تخفيف الألم، استعادة الوظيفة. |
| الفعالية | فعال في حالات مختارة، لكنه غالبًا غير كافٍ للحالات |
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك