مفصل الكاحل الصناعي لراقصات الباليه: حل شامل لخشونة الكاحل المتقدمة
الخلاصة الطبية
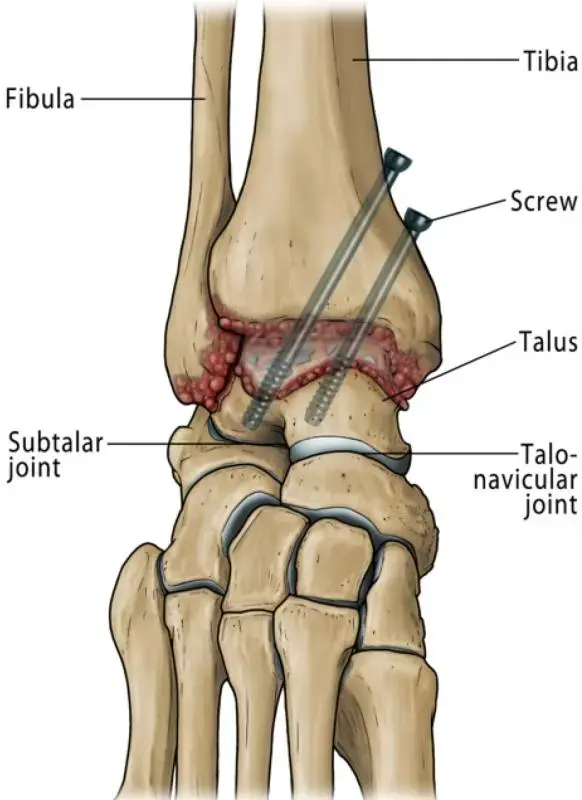
مفصل الكاحل الصناعي هو إجراء جراحي يعالج خشونة الكاحل المتقدمة لدى راقصات الباليه، ويهدف إلى تخفيف الألم واستعادة الحركة. يتضمن العلاج استبدال الأسطح التالفة بمكونات صناعية، مما يسمح بالعودة التدريجية للأنشطة مع إشراف طبي دقيق.
الخلاصة الطبية السريعة: مفصل الكاحل الصناعي هو إجراء جراحي يعالج خشونة الكاحل المتقدمة لدى راقصات الباليه، ويهدف إلى تخفيف الألم واستعادة الحركة. يتضمن العلاج استبدال الأسطح التالفة بمكونات صناعية، مما يسمح بالعودة التدريجية للأنشطة مع إشراف طبي دقيق.
مقدمة: هل مفصل الكاحل الصناعي هو الإجابة لراقصة الباليه؟
يمثل "كاحل راقصة الباليه" تحديًا طبيًا معقدًا، يتسم بألم مزمن، قيود وظيفية، وغالبًا ما يكون تنكسًا تدريجيًا ينجم عن المتطلبات الميكانيكية الحيوية الفريدة والقصوى التي يتعرض لها مفصل الكاحل. على عكس عامة السكان، تعرض راقصات الباليه كواحلهن بانتظام لنطاقات حركة تفوق الحدود الفسيولوجية الطبيعية، خاصة الانثناء الأخمصي القسري (وضع الوقوف على أطراف الأصابع "en pointe") والتحميل المتكرر للصدمات. هذا الإجهاد المستمر، سواء الجزئي أو الكلي، يجعل راقصات الباليه عرضة لطيف معين من الأمراض، بما في ذلك متلازمات الانحشار الأمامي والخلفي، الآفات الغضروفية العظمية في عظم الكاحل (OCLs)، عدم استقرار المفصل الظنبوبي الشظوي السفلي، التهاب الأوتار (الوتر الطويل المثني لإبهام القدم، الوتر الظنبوبي الخلفي)، وفي النهاية، خشونة الكاحل ما بعد الصدمة.
إن انتشار أمراض الكاحل بين راقصات الباليه المحترفات وشبه المحترفات مرتفع بشكل ملحوظ، حيث تشير الدراسات إلى أن 75-90% من الراقصات يعانين من آلام الكاحل المصاحبة للأعراض خلال مسيرتهن المهنية. وبينما تستجيب العديد من الحالات للعلاج غير الجراحي أو التدخل بالمنظار (مثل التنضير للانحشار أو الآفات الغضروفية العظمية)، فإن مجموعة فرعية من الراقصات تتطور لديهن خشونة الكاحل في مراحلها النهائية، على الرغم من الجهود المحافظة والجراحية السابقة المكثفة. يمثل هذا التطور تحديًا خاصًا في فئة سكانية يكون فيها الحفاظ على الحركة والإنتاج الوظيفي العالي أمرًا بالغ الأهمية لمهنتهن وجودة حياتهن.
لقد برز مفصل الكاحل الصناعي الكلي (Total Ankle Arthroplasty - TAA) كخيار علاجي قابل للتطبيق لخشونة الكاحل في مراحلها النهائية، حيث يوفر ميزة نظرية تتمثل في الحفاظ على الحركة مقارنةً بتثبيت مفصل الكاحل. ومع ذلك، لا يزال تطبيق مفصل الكاحل الصناعي في الفئة الرياضية، وتحديداً في راقصات الباليه، موضوع نقاش كبير ويتطلب اختيارًا دقيقًا للمرضى. تدور المخاوف حول بقاء الغرسة، وتآكل البولي إيثيلين، والنتائج الوظيفية في مواجهة تحميل المفصل الشديد ومتطلبات نطاق الحركة.
يهدف هذا الدليل الشامل إلى توفير منظور أكاديمي شامل حول دور مفصل الكاحل الصناعي في إدارة خشونة الكاحل في مراحلها النهائية لدى راقصة الباليه، مع التركيز على الاعتبارات الجراحية الحاسمة والنتائج وإعادة التأهيل. في صنعاء، يقدم الأستاذ الدكتور محمد هطيف ، استشاري جراحة العظام والعمود الفقري، خبرته العميقة في هذا المجال المعقد، موجهًا المرضى نحو أفضل الخيارات العلاجية المتاحة.

التشريح الحيوي لمفصل الكاحل وتأثير الباليه
يعد الفهم العميق للتشريح المعقد لمفصل الكاحل والميكانيكا الحيوية الفريدة أمرًا أساسيًا لمعالجة الأمراض لدى راقصات الباليه ولنجاح جراحة مفصل الكاحل الصناعي. إن معرفة كيف تتفاعل العظام والأربطة والأوتار مع الحركات الشديدة للباليه تساعد في فهم سبب حدوث خشونة الكاحل وكيف يمكن لمفصل الكاحل الصناعي أن يعيد الوظيفة.
تشريح العظام
مفصل الكاحل هو مفصل زلالي من النوع المفصلي، يتكون بشكل أساسي من مفصل الجزء البعيد من عظم الظنبوب (قصبة الساق)، والجزء البعيد من عظم الشظية، وعظم الكاحل (القدم).
- عظم الظنبوب (Tibia): يشكل الجزء البعيد من عظم الظنبوب السقف الظنبوبي علويًا والكعب الإنسي (الداخلي) إنسيًا. تعتبر الحواف الأمامية والخلفية للسقف الظنبوبي حاسمة في متلازمات الانحشار.
- عظم الشظية (Fibula): يشكل الكعب الوحشي (الخارجي) لعظم الشظية الجدار الجانبي لمفصل الكاحل. طوله الدقيق ومحاذاته الدورانية ضروريان لاستقرار الكاحل.
- عظم الكاحل (Talus): عظم فريد من نوعه، خالٍ من الارتباطات العضلية، ويعتمد كليًا على الأربطة والأوتار لتزويده بالدم واستقراره. يتصل سطحه العلوي المقبب (البكرة) بسقف الظنبوب. يتعرض عنق عظم الكاحل بشكل خاص لكسور الإجهاد لدى الراقصات. تعتبر الأجزاء الأمامية والخلفية من عظم الكاحل، عند الانثناء الأخمصي المفرط أو الانثناء الظهري المفرط، مواقع رئيسية للانحشار. يساهم الشكل الخاص لعظم الكاحل (أوسع أماميًا من خلفيًا) في الاستقرار المتأصل للمفصل في الانثناء الظهري، ويصبح أقل تناسقًا في الانثناء الأخمصي.
تشريح الأربطة
يعتمد استقرار مفصل الكاحل بشكل كبير على هياكله الرباطية القوية:
- الأربطة الجانبية الوحشية (Lateral Collateral Ligaments): الرباط الشظوي الكاحلي الأمامي (ATFL)، والرباط العقبي الشظوي (CFL)، والرباط الشظوي الكاحلي الخلفي (PTFL) تقاوم الانقلاب وتوفر استقرارًا أماميًا خلفيًا. يمكن أن تؤدي التواءات الكاحل المزمنة، الشائعة لدى الراقصات، إلى قصور وعدم استقرار.
- الرباط الإنسي (الدالي) (Medial (Deltoid) Ligament): رباط عريض وقوي يتكون من طبقات سطحية (ظنبوبي عقبي، ظنبوبي زورقي، ظنبوبي كاحلي خلفي) وعميقة (ظنبوبي كاحلي أمامي، ظنبوبي كاحلي خلفي). يقاوم الانقلاب الخارجي والدوران الخارجي.
- الأربطة الظنبوبية الشظوية (Syndesmotic Ligaments): الرباط الظنبوبي الشظوي السفلي الأمامي (AITFL)، والرباط الظنبوبي الشظوي السفلي الخلفي (PITFL)، والغشاء بين العظمين يحافظ على سلامة المفصل الظنبوبي الشظوي السفلي، مكونًا محفظة الكاحل. يمكن أن تؤدي إصابات هذه الأربطة، التي غالبًا ما تُرى مع الصدمات الدورانية، إلى عدم استقرار مزمن وخشونة مفصلية لاحقة ما بعد الصدمة.
تشريح الأوتار
تعبر أوتار متعددة مفصل الكاحل، مساهمة في الحركة والاستقرار. ومن الأوتار ذات الأهمية الخاصة في الباليه:
- الوتر الطويل المثني لإبهام القدم (Flexor Hallucis Longus - FHL): يمر عبر نفق ليفي عظمي خلف عظم الكاحل. يمكن أن يؤدي الانثناء الأخمصي المفرط إلى التهاب وتر FHL أو انحشاره (التهاب وتر الراقصة).
- وتر العرقوب (Achilles Tendon): أقوى وتر في الجسم، حيوي للانثناء الأخمصي. يمكن أن يؤثر الألم المزمن أو المرض هنا بشكل كبير على مسيرة الراقصة المهنية.
- الوتر الظنبوبي الخلفي (Posterior Tibial Tendon): يدعم القوس الإنسي والانثناء الأخمصي.
- أوتار الشظية (الطويلة والقصيرة) (Peroneal Tendons): ضرورية للانقلاب الخارجي والاستقرار الجانبي.
الميكانيكا الحيوية لكاحل راقصة الباليه
تشمل المتطلبات الميكانيكية الحيوية الفريدة للباليه:
- الانثناء الأخمصي المفرط (Pointe): في وضع الوقوف على أطراف الأصابع، ينتقل وزن جسم الراقصة عبر الأجزاء البعيدة جدًا من عظم الظنبوب وعظم الكاحل، مما يضع ضغطًا هائلاً على مفصل الكاحل الأمامي ويشد الهياكل الخلفية. غالبًا ما يتجاوز نطاق الانثناء الأخمصي المطلوب 90 درجة بالنسبة لعظم الظنبوب. يتسبب هذا الوضع الشديد في كثير من الأحيان في الانحشار الخلفي (متلازمة عظم المثلث، التهاب المحفظة الخلفي، التهاب وتر FHL) ويمكن أن يؤدي إلى آفات غضروفية عظمية في الجزء الخلفي من عظم الكاحل.
- الانثناء الظهري (Plié): يتطلب وضع "البلييه" (انثناء الركبة العميق) انثناءً ظهريًا كبيرًا، مما قد يؤدي إلى الانحشار الأمامي (تكوين النتوءات العظمية، التهاب الغشاء الزلالي).
- الصدمات المتكررة (Microtrauma): تعرض القفزات والهبوط والدورانات غضروف الكاحل لقوى تأثير عالية وقوى التواء. يؤدي هذا التحميل المتكرر، الذي يتفاقم بسبب أي سوء محاذاة أو عدم استقرار كامن، إلى تسريع تآكل الغضروف وفي النهاية يؤدي إلى خشونة الكاحل.
- ارتخاء الأربطة (Ligamentous Laxity): بينما تظهر بعض الراقصات فرط حركة عامة، يمكن أن تؤدي الالتواءات المتكررة المزمنة إلى ارتخاء أربطة محددة، مما يعرض استقرار المفصل للخطر ويؤدي إلى حركات غير طبيعية، مما يساهم في المزيد من التغيرات التنكسية.
- المفصل تحت الكاحل (Subtalar Joint): على الرغم من أنه منفصل، فإن حركة المفصل تحت الكاحل (الكاحلي العقبي) حاسمة لوظيفة الكاحل، خاصة للأسطح غير المستوية وامتصاص الصدمات. يمكن أن تؤثر الميكانيكا المتغيرة للمفصل تحت الكاحل بسبب أمراض الكاحل طويلة الأمد على نتائج مفصل الكاحل الصناعي.
إن فهم هذه الضغوط التشريحية والميكانيكية الحيوية المحددة أمر بالغ الأهمية عند التفكير في مفصل الكاحل الصناعي لراقصة الباليه. يجب أن تستوعب غرسة مفصل الكاحل الصناعي المثالية هذه القوى الفريدة وتتحملها مع الحفاظ على نطاق الحركة الضروري، خاصة في الانثناء الأخمصي، دون التسبب في الانحشار أو التآكل المتسارع.
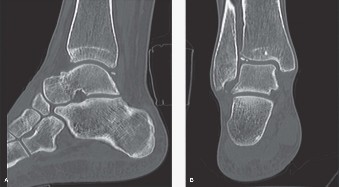
الأسباب وعوامل الخطر لخشونة الكاحل لدى راقصات الباليه
على الرغم من أن خشونة الكاحل (التهاب المفاصل التنكسي) غالبًا ما ترتبط بالتقدم في العمر، إلا أن راقصات الباليه يواجهن مخاطر متزايدة للإصابة بها في سن مبكرة نسبيًا بسبب طبيعة مهنتهن. فهم الأسباب الكامنة وراء هذه الحالة أمر بالغ الأهمية للوقاية والتشخيص المبكر والعلاج الفعال.
الأسباب الرئيسية لخشونة الكاحل لدى راقصات الباليه
-
خشونة الكاحل ما بعد الصدمة (Post-Traumatic Osteoarthritis):
- هذا هو السبب الأكثر شيوعًا لخشونة الكاحل لدى راقصات الباليه. تنتج عن إصابات سابقة في الكاحل لم يتم علاجها بشكل كامل أو تسببت في ضرر دائم للمفصل.
- التواءات الكاحل المتكررة: تؤدي التواءات الكاحل المزمنة إلى تلف الأربطة، مما يسبب عدم استقرار المفصل. هذا عدم الاستقرار يؤدي إلى حركة غير طبيعية داخل المفصل، مما يزيد من احتكاك الغضروف وتآكله بمرور الوقت.
- الكسور: أي كسر في عظام الكاحل (الظنبوب، الشظية، الكاحل) يمكن أن يغير محاذاة المفصل أو يتلف الغضروف مباشرة، مما يسرع من عملية الخشونة.
- الآفات الغضروفية العظمية (Osteochondral Lesions - OCLs): وهي إصابات في الغضروف والعظم تحته، غالبًا ما تحدث نتيجة للصدمات المتكررة أو الالتواءات. يمكن أن تتطور هذه الآفات إلى خشونة كاحل واسعة النطاق.
- متلازمات الانحشار: سواء الأمامية أو الخلفية، تنتج عن تلامس غير طبيعي بين العظام أو الأنسجة الرخوة أثناء الحركات الشديدة (مثل "en pointe" أو "plié"). هذا التلامس المتكرر يؤدي إلى التهاب وتكون نتوءات عظمية، والتي بدورها تزيد من تآكل الغضروف.
-
الإجهاد الميكانيكي الحيوي المتكرر والمفرط (Repetitive and Excessive Biomechanical Stress):
- الانثناء الأخمصي المفرط (Hyperplantarflexion): وضع "en pointe" يضغط بشكل هائل على الجزء الأمامي من مفصل الكاحل ويشد الهياكل الخلفية. هذا الضغط المتكرر يساهم في تآكل الغضروف وتكوين النتوءات العظمية.
- التحميل عالي التأثير: القفزات والهبوط والدورانات تضع قوى ضغط وقوى التواء عالية على غضروف الكاحل. مع مرور الوقت، تتجاوز قدرة الغضروف على الإصلاح الذاتي، مما يؤدي إلى تآكله.
- نطاق الحركة الشديد: يتطلب الباليه نطاقات حركة تفوق بكثير ما هو طبيعي، مما يضع المفصل في مواضع قد تكون ضارة على المدى الطويل.
-
التهاب المفاصل الالتهابي (Inflammatory Arthritis):
- على الرغم من أنه أقل شيوعًا من خشونة ما بعد الصدمة، إلا أن بعض راقصات الباليه قد يعانين من أنواع أخرى من التهاب المفاصل مثل التهاب المفاصل الروماتويدي أو التهاب المفاصل الصدفي، والتي يمكن أن تسبب تلفًا للغضروف وتؤدي إلى خشونة الكاحل.
عوامل الخطر التي تزيد من احتمالية الإصابة
- طول المسيرة المهنية في الباليه: كلما طالت مدة ممارسة الباليه، زاد التعرض للإجهاد والإصابات.
- شدة التدريب والأداء: التدريب المكثف والأداء المتكرر يزيدان من الضغط على الكاحل.
- سوء المحاذاة التشريحية: قد تزيد الاختلافات التشريحية الفردية أو سوء المحاذاة في القدم أو الكاحل من توزيع الضغط بشكل غير متساوٍ على المفصل.
- ضعف العضلات أو عدم التوازن: يمكن أن يؤدي ضعف العضلات المحيطة بالكاحل أو عدم توازنها إلى زيادة الضغط على المفصل.
- التغذية غير الكافية أو نقص الفيتامينات: يمكن أن تؤثر على صحة العظام والغضاريف.
إن فهم هذه الأسباب وعوامل الخطر يساعد في تحديد راقصات الباليه المعرضات للخطر وتوجيه التدخلات الوقائية والعلاجية المناسبة. عندما تتطور الحالة إلى خشونة الكاحل المتقدمة، يصبح مفصل الكاحل الصناعي خيارًا جراحيًا مهمًا للحفاظ على جودة الحياة والوظيفة.
الأعراض وعلامات خشونة الكاحل المتقدمة
تتطور خشونة الكاحل عادةً ببطء، وتتفاقم الأعراض بمرور الوقت. بالنسبة لراقصات الباليه، قد تكون هذه الأعراض مدمرة بشكل خاص، حيث تؤثر على قدرتهن على الأداء وحتى على الأنشطة اليومية. من المهم التعرف على هذه العلامات مبكرًا لطلب المساعدة الطبية.
الأعراض الشائعة لخشونة الكاحل
-
الألم (Pain):
- ألم مزمن: هو العرض الأكثر شيوعًا. قد يكون ألمًا خفيفًا في البداية، يزداد سوءًا مع النشاط البدني ويتحسن مع الراحة.
- الألم عند الحركة: يزداد الألم عند المشي، الوقوف لفترات طويلة، أو أداء حركات الباليه مثل "plié" أو "relevé" أو "en pointe".
- ألم عند لمس المفصل: قد يكون الكاحل مؤلمًا عند الضغط عليه أو لمسه.
- ألم ليلي: في المراحل المتقدمة، قد يظهر الألم حتى أثناء الراحة أو في الليل، مما يؤثر على النوم.
-
التيبس (Stiffness):
- تصلب صباحي: يشعر المريض بتيبس في الكاحل بعد فترات الراحة الطويلة أو عند الاستيقاظ في الصباح، ويتحسن عادةً بعد بضع دقائق من الحركة.
- صعوبة في نطاق الحركة: يصبح من الصعب تحريك الكاحل بالكامل، مما يحد من القدرة على أداء حركات الباليه التي تتطلب انثناءً أخمصيًا أو ظهريًا واسعًا.
-
التورم (Swelling):
- قد يظهر تورم حول مفصل الكاحل بسبب الالتهاب وتراكم السوائل داخل المفصل. قد يكون التورم متقطعًا في البداية، ثم يصبح مزمنًا مع تفاقم الحالة.
-
صوت طقطقة أو احتكاك (Clicking or Grinding Sensation):
- يشعر المريض أو يسمع صوت طقطقة أو احتكاك (crepitus) عند تحريك الكاحل. يحدث هذا عندما تحتك الأسطح العظمية الخشنة ببعضها البعض بسبب تآكل الغضروف.
-
ضعف أو عدم استقرار الكاحل (Weakness or Instability):
- قد يشعر المريض بأن الكاحل "يستسلم" أو غير مستقر، خاصة عند المشي على أسطح غير مستوية. قد يكون هذا بسبب ضعف العضلات المحيطة بالمفصل أو تلف الأربطة.
- صعوبة في الحفاظ على التوازن، خاصة أثناء الحركات الدقيقة للباليه.
-
**تغير في شكل الكاحل (Change
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك