متلازمة باكسر (انحباس العصب الأخمصي الجانبي): دليل شامل للتشخيص والعلاج في صنعاء
الخلاصة الطبية
متلازمة باكسر هي انحباس الفرع الأول من العصب الأخمصي الجانبي، مسببة آلام كعب مزمنة. يشمل علاجها التحفظي أو الجراحي لتخفيف الضغط. يقدم الأستاذ الدكتور محمد هطيف في صنعاء تشخيصًا دقيقًا وعلاجًا متقدمًا لهذه الحالة المعقدة لضمان أفضل النتائج للمرضى.
الخلاصة الطبية السريعة: متلازمة باكسر هي انحباس الفرع الأول من العصب الأخمصي الجانبي، مسببة آلام كعب مزمنة. يشمل علاجها التحفظي أو الجراحي لتخفيف الضغط. يقدم الأستاذ الدكتور محمد هطيف في صنعاء تشخيصًا دقيقًا وعلاجًا متقدمًا لهذه الحالة المعقدة لضمان أفضل النتائج للمرضى.
مقدمة عن متلازمة باكسر وآلام الكعب المزمنة
يُعد ألم الكعب المزمن شكوى شائعة جدًا تؤثر على جودة حياة الكثيرين، ويمثل تحديًا تشخيصيًا للمرضى والأطباء على حد سواء. في حين أن التهاب اللفافة الأخمصية هو السبب الأكثر شيوعًا لهذا الألم، حيث يمثل حوالي 80% من الحالات، إلا أن هناك نسبة كبيرة من المرضى لا تستجيب للعلاجات التحفظية التقليدية، مما يشير إلى وجود أسباب أخرى محتملة.
من بين هذه الأسباب التي غالبًا ما يتم تجاهلها، يبرز انحباس الفرع الأول من العصب الأخمصي الجانبي ، المعروف طبيًا باسم متلازمة باكسر (Baxter's Neuropathy) أو انحباس العصب العقبي السفلي. يعد التعرف على هذه الحالة العصبية المحددة أمرًا بالغ الأهمية لاختيار العلاج المناسب وتحقيق نتائج جراحية ناجحة عند الضرورة.
تتميز متلازمة باكسر بضغط على الفرع الأول من العصب الأخمصي الجانبي (FBLPN)، والذي يمر عادة بين العضلة المبعدة لإبهام القدم والعضلة المربعة الأخمصية، بالقرب من الحدبة الإنسية للعقب. تشير التقديرات إلى أن هذه المتلازمة تسبب ما بين 10% إلى 20% من حالات آلام الكعب المزمنة التي لا تستجيب للعلاج، مما يجعلها ثاني أكثر الأسباب شيوعًا بعد التهاب اللفافة الأخمصية.
من الناحية الوبائية، يمكن أن تصيب متلازمة باكسر الأفراد في مختلف الفئات العمرية، ولكنها أكثر شيوعًا في البالغين في منتصف العمر، على غرار التهاب اللفافة الأخمصية. يمكن أن يصاب بها كل من الأفراد النشيطين، وخاصة العدائين والرياضيين المشاركين في الأنشطة عالية التأثير، وكذلك أولئك الذين يعيشون أنماط حياة خاملة.
في صنعاء، يعتبر الأستاذ الدكتور محمد هطيف ، استشاري جراحة العظام والعمود الفقري، مرجعًا رئيسيًا في تشخيص وعلاج حالات آلام الكعب المزمنة المعقدة، بما في ذلك متلازمة باكسر. بفضل خبرته الواسعة ومعرفته العميقة بالتشريح الدقيق للقدم، يقدم الدكتور هطيف رعاية متكاملة تبدأ بالتشخيص الدقيق وصولاً إلى خيارات العلاج المتقدمة.
التشريح الحيوي والوظيفي للعصب الأخمصي الجانبي
إن الفهم الدقيق للتشريح الجراحي للكاحل الإنسي والقدم الأخمصية أمر بالغ الأهمية للتشخيص الصحيح وتخفيف الضغط الجراحي الفعال للعصب الأخمصي الجانبي.
ينزل العصب الظنبوبي خلف الكعب الإنسي، ويمر عبر النفق الرسغي. داخل النفق الرسغي أو بعده مباشرة، يتفرع العصب الظنبوبي عادة إلى العصب الأخمصي الإنسي، والعصب الأخمصي الجانبي، والعصب العقبي الإنسي.
يواصل العصب الأخمصي الجانبي مساره جانبيًا وأماميًا تحت العضلة المبعدة لإبهام القدم. ثم يعطي فرعه الأول، وهو محور متلازمة باكسر.
الفرع الأول من العصب الأخمصي الجانبي (FBLPN) ، المعروف أيضًا باسم العصب العقبي السفلي أو عصب باكسر، هو عصب حركي بحت في حوالي 50-60% من الأفراد، ويغذي العضلة المبعدة للخنصر، والعضلة المربعة الأخمصية (في بعض الاختلافات)، وأحيانًا العضلة المثنية القصيرة للأصابع. في الحالات المتبقية، قد يوفر أيضًا تعصيبًا حسيًا لسمحاق العقب، والوسادة الدهنية للعقب، والجلد الأخمصي للكعب. مساره حاسم:
- المنشأ: يتفرع عادة من العصب الأخمصي الجانبي بعيدًا عن الكعب الإنسي، عند مستوى السندان.
- المسار: يمر بعد ذلك سفليًا، جانبيًا، وأماميًا، وغالبًا ما يغوص بين اللفافة العميقة للعضلة المبعدة لإبهام القدم والجانب الإنسي من الحدبة العقبية. هذا هو الموقع الأساسي للانحباس. ثم يستمر جانبيًا، ويمر إما سطحيًا أو عميقًا للعضلة المربعة الأخمصية، متجهاً نحو العضلة المبعدة للخنصر.
-
نقاط الضغط المحتملة:
- الانحباس القريب: حيث ينحني بشكل حاد حول الحافة السفلية للعقب، خاصة عندما يمر تحت اللفافة العميقة للعضلة المبعدة لإبهام القدم. يمكن أن تكون هذه الحافة اللفافية سميكة وغير مرنة.
- الانحباس في منتصف القدم: عندما يمتد بين العضلة المربعة الأخمصية والجانب الأخمصي الإنسي للعقب أو الهياكل اللفافية العلوية. تضخم العضلة المربعة الأخمصية يمكن أن يساهم في ذلك.
- الانحباس البعيد: أقل شيوعًا، ولكنه يمكن أن يحدث بالقرب من النتوءات العظمية للعقب أو اللفافة الأخمصية السميكة عندما يمتد العصب بشكل أبعد نحو العضلة المبعدة للخنصر.

صورة توضيحية للتشريح العام تبرز مسار ونقاط الضغط المحتملة للعصب الأخمصي الجانبي وفرعه الأول وعلاقته بالعضلتين المبعدة لإبهام القدم والمربعة الأخمصية.
الهياكل التشريحية المجاورة حاسمة للنظر فيها أثناء تخفيف الضغط الجراحي:
- العضلة المبعدة لإبهام القدم: تشكل الحدود الإنسية للنفق الرسغي وهي عامل ضاغط مهم. غالبًا ما يشكل منشأها اللفافي العميق من الحدبة العقبية الإنسية الشريط الليفي الضيق الذي يحبس الفرع الأول من العصب الأخمصي الجانبي.
- العضلة المربعة الأخمصية: تقع عميقًا للعضلة المبعدة لإبهام القدم وهي موقع آخر محتمل لضغط الفرع الأول من العصب الأخمصي الجانبي.
- الحدبة العقبية الإنسية: البروز العظمي الذي ينحني حوله العصب بشكل حاد. يمكن أن تضغط النتوءات العظمية للعقب مباشرة على العصب.
- اللفافة الأخمصية: على الرغم من أنها غالبًا ما تكون متورطة في آلام الكعب العامة، إلا أن اللفافة الأخمصية السميكة أو ارتباطها العظمي يمكن أن يساهم في ضغط الفرع الأول من العصب الأخمصي الجانبي.
- العصب الظنبوبي: يقع في مساره خلفي وجانبي، ولكن يجب حمايته أثناء الشق والشد.
- الشريان والأوردة الأخمصية الإنسية: تمتد بجانب العصب ويجب الحفاظ عليها بعناية.
الميكانيكا الحيوية ودورها في متلازمة باكسر
تلعب الميكانيكا الحيوية غير الطبيعية للقدم دورًا مهمًا في سبب انحباس الفرع الأول من العصب الأخمصي الجانبي.
- الانبساط المفرط (Pronation): يمكن أن يؤدي الانبساط المفرط أو المطول إلى زيادة التوتر على العضلة المبعدة لإبهام القدم والهياكل اللفافية العميقة التي تضغط على العصب. إنه يطيل القوس الإنسي بشكل فعال، مما قد يزيد الضغط على العصب أثناء مساره حول العقب.
- القدم المجوفة (Pes Cavus): على الرغم من أنها تبدو غير بديهية، إلا أن القدم ذات القوس العالي يمكن أن تؤدي أيضًا إلى الضغط عن طريق تغيير توزيع الحمل وزيادة كتلة العضلات الداخلية للقدم.
- الصدمات المتكررة: تعرض الأنشطة مثل الجري أو الوقوف لفترات طويلة القدم لأحمال صدمية متكررة، مما قد يسبب إصابات دقيقة، والتهابًا، وتضخمًا للعضلات المحيطة، وبالتالي تضييق النفق التشريحي للعصب.
- تحمل الوزن: يكون الفرع الأول من العصب الأخمصي الجانبي تحت أقصى توتر أثناء مرحلة رفع إصبع القدم في المشي، خاصة عندما يترك الكعب الأرض. يمكن أن يساهم هذا الضغط الديناميكي في التهيج المزمن.

الأسباب وعوامل الخطر لمتلازمة باكسر
تحدث متلازمة باكسر نتيجة لضغط ميكانيكي وصدمات دقيقة متكررة على الفرع الأول من العصب الأخمصي الجانبي (FBLPN)، مما يؤدي إلى إزالة الميالين، وتنكس المحور العصبي، وما يتبع ذلك من ألم عصبي. يكون العصب عرضة بشكل خاص للضغط في ثلاثة مواقع محتملة:
- عندما يخترق اللفافة العميقة للعضلة المبعدة لإبهام القدم.
- بين اللفافة العميقة للعضلة المبعدة لإبهام القدم والجانب الأخمصي الإنسي للعقب.
- بين العضلة المربعة الأخمصية واللفافة الأخمصية/الحدبة العقبية الإنسية.
غالبًا ما تتفاقم نقاط الضغط هذه بسبب القيود التشريحية والقوى الميكانيكية الحيوية داخل القدم الأخمصية الإنسية.
عوامل الخطر الرئيسية:
توجد عدة عوامل تزيد من احتمالية الإصابة بمتلازمة باكسر، وتشمل:
- تشوهات القدم (القدم المسطحة أو القدم المجوفة): تُعد التشوهات الميكانيكية الحيوية التي تغير أنماط تحميل القدم والتوتر على الهياكل اللفافية من العوامل الرئيسية. سواء كانت القدم مسطحة (Pes Planus) أو مجوفة (Pes Cavus)، فإن أي تغيير في القوس الطبيعي للقدم يمكن أن يزيد الضغط على العصب.
- السمنة: يؤدي زيادة وزن الجسم إلى زيادة الحمل على الهياكل الأخمصية للقدم، مما يزيد من احتمالية انحباس العصب.
- النتوءات العظمية للعقب أو الشوكة العظمية: يمكن لهذه النتوءات العظمية أن تضغط مباشرة على العصب وتسبب تهيجًا.
- تضخم العضلة المبعدة لإبهام القدم: يُلاحظ هذا غالبًا لدى الرياضيين، ويساهم في تضييق النفق التشريحي الذي يمر من خلاله العصب، مما يزيد من الضغط عليه.
- متلازمة النفق الرسغي: يمكن أن ينحبس الفرع الأول من العصب الأخمصي الجانبي بشكل منفصل أو كجزء من متلازمة النفق الرسغي الأكثر قربًا في الكاحل.
- الصدمات الدقيقة المتكررة: الإجهاد الميكانيكي الناتج عن الوقوف لفترات طويلة أو الأنشطة التي تتضمن صدمات متكررة مثل الجري، يمكن أن يؤدي إلى التهاب وتلف العصب بمرور الوقت.
الأعراض والعلامات المميزة لمتلازمة باكسر
تتميز متلازمة باكسر بمجموعة من الأعراض التي غالبًا ما تُخلط مع حالات أخرى مثل التهاب اللفافة الأخمصية، مما يجعل التشخيص الدقيق تحديًا. فهم هذه الأعراض أمر بالغ الأهمية لتحديد ما إذا كان ألم الكعب لديك قد يكون ناتجًا عن انحباس العصب.
الألم هو العرض الرئيسي
- موقع الألم: يتركز الألم عادة في الجانب الإنسي (الداخلي) من الكعب، وغالبًا ما يمتد إلى القوس الأخمصي للقدم. قد يصف المرضى الألم بأنه عميق وحارق أو خدر.
- نمط الألم: يزداد الألم سوءًا مع النشاط، خاصة بعد فترات الراحة أو في الصباح الباكر عند الخطوات الأولى بعد الاستيقاظ. ومع ذلك، على عكس التهاب اللفافة الأخمصية الذي قد يتحسن مع المشي، فإن ألم متلازمة باكسر غالبًا ما يتفاقم مع النشاط المستمر أو الوقوف لفترات طويلة.
- الانتشار: قد ينتشر الألم أحيانًا إلى الجانب الخارجي من القدم باتجاه إصبع القدم الصغير، وذلك بسبب تعصيب العضلة المبعدة للخنصر بواسطة الفرع الأول من العصب الأخمصي الجانبي.
- الألم الليلي: قد يعاني بعض المرضى من ألم ليلي، وهو أمر أقل شيوعًا في التهاب اللفافة الأخمصية ولكنه قد يشير إلى مشكلة عصبية.
علامات أخرى قد تظهر
- الخدر أو التنميل: على الرغم من أن الفرع الأول من العصب الأخمصي الجانبي هو في الغالب عصب حركي، إلا أنه قد يوفر تعصيبًا حسيًا لبعض مناطق الكعب. لذلك، قد يشعر بعض المرضى بالخدر أو التنميل في منطقة الكعب.
- الضعف العضلي: في الحالات المتقدمة، قد يؤدي الضغط المزمن على العصب إلى ضعف في العضلة المبعدة للخنصر، وهي العضلة التي تساعد على تحريك إصبع القدم الصغير بعيدًا عن الأصابع الأخرى. قد لا يلاحظ المرضى هذا الضعف في البداية.
- ضمور العضلة: في حالات نادرة ومزمنة جدًا، قد يحدث ضمور (نقصان في حجم العضلة) في العضلة المبعدة للخنصر بسبب نقص التعصيب.
من المهم جدًا استشارة طبيب متخصص عند الشعور بألم كعب مزمن لا يستجيب للعلاجات الأولية. الأستاذ الدكتور محمد هطيف ، بخبرته الطويلة في صنعاء، يولي اهتمامًا خاصًا للتمييز بين هذه الأعراض المتشابهة لضمان تشخيص دقيق ووضع خطة علاج فعالة.
التشخيص الدقيق لمتلازمة باكسر
يُعد التشخيص الدقيق لمتلازمة باكسر حجر الزاوية في الحصول على علاج فعال، خاصة وأن أعراضها تتشابه مع حالات أخرى شائعة مثل التهاب اللفافة الأخمصية. يعتمد التشخيص على تقييم شامل يجمع بين التاريخ المرضي المفصل، الفحص السريري الدقيق، والفحوصات التصويرية والكهربائية المتخصصة.
يؤكد الأستاذ الدكتور محمد هطيف على أهمية التقييم الشامل للمريض في عيادته بصنعاء، حيث يبدأ دائمًا بالاستماع إلى شكوى المريض وتاريخه الطبي بدقة.
1. التاريخ المرضي والفحص السريري
- التاريخ المرضي: يتم جمع معلومات مفصلة عن طبيعة الألم، موقعه الدقيق، متى بدأ، ما الذي يزيده أو يخففه، وما هي العلاجات التي جربها المريض سابقًا ومدى استجابته لها.
-
الفحص السريري الدقيق:
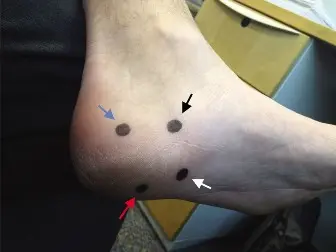
- علامة تينيل (Tinel's Sign): يتم البحث عن هذه العلامة عن طريق النقر اللطيف على مسار العصب الأخمصي الجانبي (الجانب الإنسي الأخمصي للكعب، عميقًا للعضلة المبعدة لإبهام القدم). إذا تسبب النقر في تكرار أو تفاقم الألم أو التنميل، فهذا يشير بقوة إلى انحباس العصب.
- الألم عند الجس: وجود ألم شديد عند الجس العميق على طول مسار الفرع الأول من العصب الأخمصي الجانبي، والذي يكون مميزًا عن نقطة منشأ اللفافة الأخمصية.
- اختبارات الاستفزاز: تكرار الأعراض مع مقاومة إبعاد إصبع القدم الكبير (مما يشد العضلة المبعدة لإبهام القدم) أو مع الثني الظهري السلبي وانقلاب القدم.
- تقييم القوة الحسية والحركية: فحص قوة العضلات الداخلية للقدم، خاصة العضلة المبعدة للخنصر، وتقييم الإحساس في منطقة الكعب.
2. الفحوصات التصويرية
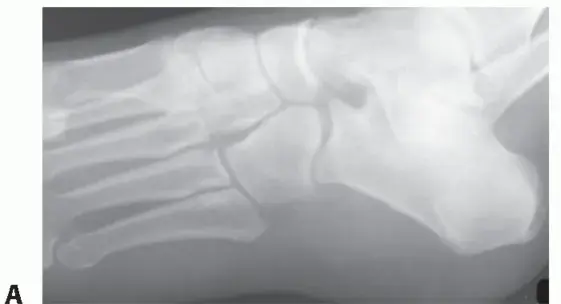
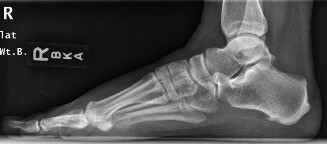
- التصوير بالرنين المغناطيسي (MRI): هو الفحص التصويري المفضل. يمكن أن يظهر تغيرات في التعصيب مثل ضمور دهني أو وذمة في العضلة المبعدة للخنصر، أو وذمة في العصب نفسه، أو تضخم في العضلة المبعدة لإبهام القدم/الأشرطة اللفافية. الأهم من ذلك، يساعد الرنين المغناطيسي في استبعاد أمراض أخرى مثل كسور الإجهاد، أورام العظام، التهاب اللفافة الأخمصية الشديد، أو ضمور الوسادة الدهنية.
- الموجات فوق الصوتية (Ultrasound): يمكن أن تظهر أحيانًا تورمًا أو ضغطًا على العصب، ولكنها أقل دقة من الرنين المغناطيسي للهياكل العميقة.
- الأشعة السينية (X-rays): تستخدم لاستبعاد الأسباب العظمية الأخرى مثل الشوكة العظمية الكعبية أو كسور الإجهاد، ولكنها لا تظهر العصب مباشرة.
3. دراسات التوصيل العصبي وتخطيط العضلات الكهربائي (EMG/NCS)
على الرغم من أنها غالبًا ما تكون سلبية كاذبة (بسبب صغر حجم العصب وطبيعته الحركية البحتة في العديد من الحالات)، إلا أن النتائج الإيجابية (مثل ضعف التعصيب في العضلة المبعدة للخنصر، أو تباطؤ سرعة التوصيل عبر موقع الانحباس) توفر دليلًا موضوعيًا قويًا. ومع ذلك، فإن النتائج السلبية لا تستبعد التشخيص.
4. حقن العصب التشخيصية
يُعد التخفيف المؤقت للألم (عادة أكثر من 50% من التخفيف) بعد حقن دقيق للمخدر الموضعي حول الفرع الأول من العصب الأخمصي الجانبي، بتوجيه من الموجات فوق الصوتية، مؤشرًا قويًا جدًا على متلازمة باكسر ويساعد في تأكيد التشخيص قبل التفكير في التدخل الجراحي.
يستخدم الأستاذ الدكتور محمد هطيف هذه الأدوات التشخيصية المتقدمة لتقديم تشخيص دقيق وموثوق به، مما يضمن أن خطة العلاج الموصى بها تتناسب تمامًا مع حالة المريض.
ملخص مؤشرات التشخيص
| الميزة | مؤشر العلاج التحفظي | مؤشر تخفيف الضغط الجراحي
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك