متلازمة الحيز الحادة بعد الإصابات: دليل شامل للمرضى مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
متلازمة الحيز الحادة هي حالة طبية طارئة تحدث عندما يتراكم الضغط داخل حيز عضلي مغلق، مما يقلل تدفق الدم ويسبب تلفًا للأنسجة. يتطلب علاجها تدخلًا جراحيًا عاجلًا يُعرف بـ "بضع اللفافة" لتخفيف الضغط وإنقاذ الأنسجة.
الخلاصة الطبية السريعة: متلازمة الحيز الحادة هي حالة طبية طارئة تحدث عندما يتراكم الضغط داخل حيز عضلي مغلق، مما يقلل تدفق الدم ويسبب تلفًا للأنسجة. يتطلب علاجها تدخلًا جراحيًا عاجلًا يُعرف بـ "بضع اللفافة" لتخفيف الضغط وإنقاذ الأنسجة.
مقدمة عن متلازمة الحيز الحادة
تُعد متلازمة الحيز الحادة (Acute Compartment Syndrome) حالة طبية طارئة وخطيرة تتطلب تدخلًا فوريًا لإنقاذ الأطراف ومنع المضاعفات الدائمة. تحدث هذه المتلازمة عندما يتراكم الضغط داخل مجموعة عضلية محددة (تُسمى "الحيز")، عادةً في الساق أو الذراع، مما يؤدي إلى انخفاض حاد في تدفق الدم إلى العضلات والأعصاب في ذلك الحيز. هذا النقص في التروية الدموية يمكن أن يسبب تلفًا لا رجعة فيه للعضلات والأعصاب في غضون ساعات قليلة إذا لم يتم علاجه على الفور.
في هذا الدليل الشامل، سنستعرض كل ما تحتاج معرفته عن متلازمة الحيز الحادة، بدءًا من فهم تشريح الأطراف، مرورًا بالأسباب والأعراض، وصولًا إلى طرق التشخيص والعلاج والتعافي. نهدف إلى تزويد المرضى وأسرهم بالمعلومات الواضحة والموثوقة حول هذه الحالة الحرجة، مع التأكيد على أهمية التشخيص المبكر والتدخل السريع.
يؤكد الأستاذ الدكتور محمد هطيف ، استشاري جراحة العظام والعمود الفقري في صنعاء، على أن الوعي بهذه المتلازمة هو الخطوة الأولى نحو حماية الأطراف والحفاظ على وظيفتها. فكل دقيقة تمر دون علاج تزيد من خطر تلف الأنسجة الدائم، مما قد يؤدي إلى إعاقات طويلة الأمد أو حتى فقدان الطرف في الحالات الشديدة. من خلال خبرته الواسعة في التعامل مع هذه الحالات المعقدة، يقدم الأستاذ الدكتور محمد هطيف رؤى قيمة حول أفضل الممارسات في التشخيص والعلاج والرعاية ما بعد الجراحة.
التشريح الأساسي للأطراف وعلاقتها بمتلازمة الحيز
لفهم متلازمة الحيز الحادة، من الضروري أولاً فهم كيفية تنظيم العضلات والأنسجة في أطرافنا. تخيل أن عضلات ساقك ليست مجرد كتلة واحدة، بل هي مقسمة إلى مجموعات أصغر، كل مجموعة محاطة بغشاء قوي ومرن يُسمى "اللفافة" (Fascia). هذه اللفافة تعمل كجدار يحيط بكل مجموعة عضلية، مكونة بذلك ما يُسمى "الحيز" (Compartment).
في الساق السفلية، على سبيل المثال، توجد أربعة أحياز رئيسية:
*
الحيز الأمامي (Anterior Compartment):
يضم العضلات المسؤولة عن رفع القدم نحو الأعلى (الثني الظهري للكاحل) وتمديد أصابع القدم.
*
الحيز الجانبي (Lateral Compartment):
يضم العضلات المسؤولة عن قلب القدم إلى الخارج (القلب الخارجي).
*
الحيز الخلفي السطحي (Superficial Posterior Compartment):
يضم عضلات الساق الكبيرة (الساقية والنعلية) المسؤولة عن دفع القدم للأسفل (الثني الأخمصي للكاحل).
*
الحيز الخلفي العميق (Deep Posterior Compartment):
يضم عضلات أعمق مسؤولة عن ثني أصابع القدم للأسفل وقلب القدم إلى الداخل (القلب الداخلي).
تحتوي كل من هذه الأحياز على عضلات وأعصاب وأوعية دموية. المشكلة تكمن في أن اللفافة التي تحيط بهذه الأحياز غير قابلة للتمدد كثيرًا. فعندما يحدث تورم أو نزيف داخل أحد هذه الأحياز نتيجة لإصابة، لا يوجد مكان يتمدد فيه هذا التورم. يؤدي هذا إلى زيادة الضغط داخل الحيز، مما يضغط على الأوعية الدموية الصغيرة والأعصاب. عندما يصبح الضغط داخل الحيز أعلى من ضغط الدم الذي يضخ الأكسجين والمغذيات إلى الأنسجة، يتوقف تدفق الدم، وتبدأ العضلات والأعصاب في التلف بسبب نقص الأكسجين (الإقفار).
هذا الفهم التشريحي البسيط يوضح لماذا تُعد متلازمة الحيز الحادة حالة حرجة تتطلب تدخلًا سريعًا لتخفيف هذا الضغط وإنقاذ الأنسجة.
الأسباب وعوامل الخطر لمتلازمة الحيز الحادة
متلازمة الحيز الحادة هي في الغالب نتيجة لإصابة شديدة، ولكنها يمكن أن تحدث أيضًا لأسباب أخرى. فهم الأسباب وعوامل الخطر يساعد في زيادة الوعي والتشخيص المبكر.
الأسباب الشائعة لمتلازمة الحيز الحادة
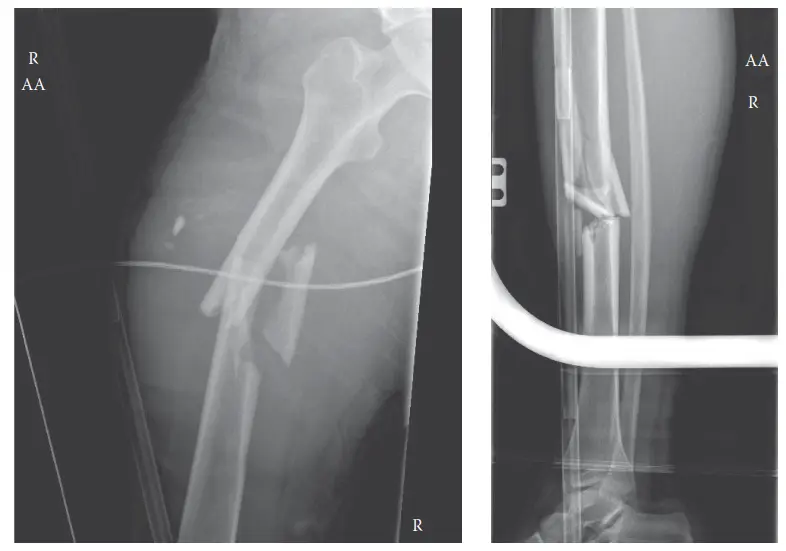
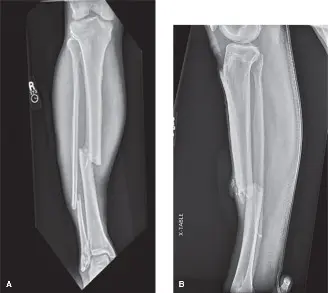
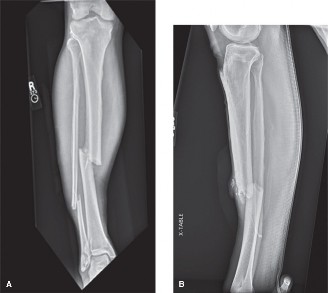
- الكسور الشديدة: تُعد كسور العظام الطويلة، وخاصة كسور عظم الساق (الظنبوب) وعظم الساعد (الزند والكعبرة)، السبب الأكثر شيوعًا. يمكن أن يؤدي النزيف والتورم حول موقع الكسر إلى زيادة الضغط داخل الحيز. حالة السيد "ج.د." المذكورة في المقدمة، والتي تضمنت كسرًا في عظم الساق بعد حادث دراجة نارية، هي مثال نموذجي لهذا السبب.
- إصابات السحق (Crush Injuries): تحدث هذه الإصابات عندما يتعرض الطرف لضغط هائل، مثل السقوط تحت جسم ثقيل أو الانحشار تحت مركبة. يمكن أن يؤدي ذلك إلى تلف واسع النطاق للعضلات والأوعية الدموية، مما يسبب تورمًا شديدًا.
- إصابات إعادة التروية (Reperfusion Injuries): تحدث بعد استعادة تدفق الدم إلى طرف كان محرومًا من الأكسجين لفترة طويلة (مثل بعد إصابة وعائية أو جراحة لإصلاح شريان مسدود). عندما يعود الدم، يمكن أن يؤدي ذلك إلى تورم والتهاب شديدين.
- النزيف الداخلي (Internal Bleeding): يمكن أن يحدث النزيف داخل الحيز بسبب إصابة مباشرة للعضلات أو الأوعية الدموية، حتى بدون كسر.
- الحروق الشديدة: يمكن أن تسبب الحروق من الدرجة الثالثة تورمًا كبيرًا وتلفًا للأنسجة، مما يزيد الضغط داخل الأحياز.
- الضغط الخارجي المطول: في بعض الأحيان، يمكن أن يؤدي الضغط المستمر على الطرف، مثل البقاء في وضعية واحدة لفترة طويلة أثناء فقدان الوعي أو بعد جرعة زائدة من المخدرات، إلى متلازمة الحيز.
- التمزقات العضلية الشديدة أو الإجهاد العضلي المفرط: في حالات نادرة، يمكن أن يؤدي التمارين الرياضية الشديدة أو التمزقات العضلية الواسعة إلى تورم ونزيف كافيين لإحداث المتلازمة.
- الضمادات أو الجبائر الضيقة: إذا كانت الضمادات أو الجبائر المطبقة على الطرف ضيقة جدًا، فإنها يمكن أن تمنع التورم الطبيعي بعد الإصابة وتساهم في زيادة الضغط داخل الحيز.
عوامل الخطر التي تزيد من احتمالية الإصابة
- الإصابات عالية الطاقة: مثل حوادث السيارات والدراجات النارية والسقوط من ارتفاعات عالية، حيث تسبب هذه الإصابات تلفًا كبيرًا في الأنسجة.
- الشباب والرياضيون: غالبًا ما تكون عضلاتهم أكثر قوة وأحيازهم أكثر إحكامًا، مما يجعلهم أكثر عرضة لارتفاع الضغط.
- اضطرابات النزيف: تزيد من خطر النزيف داخل الأحياز.
- استخدام مضادات التخثر: يمكن أن يزيد من خطر النزيف بعد الإصابة.
- تاريخ سابق لمتلازمة الحيز: يزيد من خطر تكرارها.
يُشدد الأستاذ الدكتور محمد هطيف على أن أي إصابة شديدة في الأطراف، خاصة تلك التي تنطوي على كسور في العظام الطويلة أو إصابات سحق، يجب أن تثير الشك في احتمال حدوث متلازمة الحيز الحادة. اليقظة والتقييم السريع هما مفتاح الوقاية من المضاعفات الخطيرة.
الأعراض والعلامات التحذيرية لمتلازمة الحيز الحادة
التعرف على الأعراض المبكرة لمتلازمة الحيز الحادة أمر حيوي لإنقاذ الطرف. غالبًا ما يشار إلى الأعراض الكلاسيكية بـ "الستة Ps" (Pain, Paresthesia, Pallor, Pulselessness, Paralysis, Poikilothermia)، ولكن من المهم معرفة أن بعضها يظهر مبكرًا والبعض الآخر متأخرًا.
الأعراض الرئيسية التي يجب الانتباه إليها
-
الألم الشديد وغير المتناسب (Pain out of proportion):
- هذا هو العرض الأكثر شيوعًا والأكثر موثوقية. يصف المرضى الألم بأنه "انفجاري" أو "ضاغط" أو "مفاجئ"، ويكون شديدًا جدًا لدرجة أنه لا يتناسب مع شدة الإصابة الظاهرة أو مع مسكنات الألم التي تُعطى.
- يزداد الألم سوءًا بمرور الوقت، ولا يخف حتى مع رفع الطرف أو تناول مسكنات قوية.
- في حالة السيد "ج.د."، زاد الألم بشكل ملحوظ بعد 4 ساعات من الإصابة، ووصفه بأنه "انفجاري" و "ضاغط"، ولم تستجب للأدوية المسكنة.
-
الألم عند التمدد السلبي للعضلات (Pain with passive stretch):
- يُعد هذا علامة مبكرة وحساسة جدًا. يحدث عندما يقوم شخص آخر بتحريك مفصل الطرف المصاب بطريقة تؤدي إلى تمدد العضلات داخل الحيز المصاب.
- على سبيل المثال، إذا كانت متلازمة الحيز في الساق، فإن تحريك القدم للأعلى (الثني الظهري) سيسبب ألمًا مبرحًا في عضلات الساق الخلفية، وتحريك القدم للأسفل (الثني الأخمصي) سيسبب ألمًا في عضلات الساق الأمامية.
-
الخدر أو التنميل (Paresthesia):
- يحدث هذا بسبب ضغط الأعصاب داخل الحيز. قد يشعر المريض بالخدر، أو التنميل، أو "الدبابيس والإبر" في منطقة الطرف المصاب، خاصة في الجزء البعيد من الطرف (مثل الأصابع).
- في حالة السيد "ج.د."، شعر بالخدر والتنميل في الفراغ بين إصبع القدم الكبير والثاني، وهي منطقة يغذيها عصب محدد يتأثر في متلازمة الحيز الأمامي.
-
الاحساس بالتوتر والشد في الحيز (Tense Compartments):
- عند لمس أو الضغط على المنطقة المصابة، تبدو العضلات متوترة وصلبة جدًا، وكأنها "خشبية" الملمس. هذا بسبب التورم المحبوس داخل اللفافة غير المرنة.
-
- الشكل 1: صورة توضيحية لساق متوترة ومتورمة تظهر عليها علامات توحي بمتلازمة الحيز. لاحظ الجلد المشدود واللامع والتورم الواضح.
-
الضعف أو الشلل (Paralysis):
- يُعد هذا علامة متأخرة وخطيرة، تشير إلى تلف شديد في الأعصاب والعضلات. قد يجد المريض صعوبة أو عدم قدرة على تحريك أصابع القدم أو الكاحل.
- في حالة السيد "ج.د."، لوحظ ضعف في رفع الكاحل وتمديد إصبع القدم الكبير.
-
الشحوب (Pallor):
- يُعد الشحوب (لون الجلد الشاحب) علامة متأخرة جدًا، وتشير إلى نقص حاد في تدفق الدم.
- ملاحظة هامة: وجود نبض طبيعي في الطرف لا يستبعد متلازمة الحيز الحادة. فالنبض يقيس تدفق الدم في الشرايين الكبيرة، بينما المشكلة في متلازمة الحيز تحدث على مستوى الأوعية الدموية الصغيرة داخل العضلات. في الواقع، يكون النبض طبيعيًا في 90-95% من حالات متلازمة الحيز الحادة.
-
برودة الطرف (Poikilothermia):
- الطرف المصاب قد يكون أبرد من الطرف الآخر، وهي أيضًا علامة متأخرة جدًا.
متى يجب طلب المساعدة الطبية فوراً؟
يؤكد الأستاذ الدكتور محمد هطيف على أن أي شخص يعاني من إصابة شديدة في الطرف، ويلاحظ أيًا من الأعراض المبكرة المذكورة أعلاه (خاصة الألم غير المتناسب، والألم عند التمدد السلبي، وتوتر الأحياز)، يجب عليه التوجه إلى أقرب قسم طوارئ على الفور. لا تنتظر ظهور الأعراض المتأخرة مثل الشلل أو الشحوب، فهذا يعني أن الضرر قد أصبح لا رجعة فيه. التشخيص والعلاج في غضون 6-8 ساعات من ظهور الأعراض هو المفتاح لنتائج جيدة.
تشخيص متلازمة الحيز الحادة
تشخيص متلازمة الحيز الحادة يعتمد بشكل أساسي على الفحص السريري الدقيق وقياس الضغط داخل الأحياز. السرعة والدقة في التشخيص أمران حاسمان لإنقاذ الطرف.
1. التاريخ المرضي والفحص السريري
يبدأ التشخيص بأخذ تاريخ مرضي مفصل من المريض، مع التركيز على آلية الإصابة، ووقت حدوثها، وتطور الأعراض. سيقوم الطبيب بإجراء فحص سريري شامل للطرف المصاب، والذي يتضمن:
- المعاينة: البحث عن تورم، احمرار، شد في الجلد، أو أي علامات أخرى.
- الجس: تقييم مدى توتر الأحياز العضلية. الأحياز المتوترة جدًا و"الخشبية" الملمس هي علامة قوية.
- تقييم الألم: سؤال المريض عن طبيعة الألم وشدته، وهل يتناسب مع الإصابة.
- اختبار التمدد السلبي: تحريك المفاصل لتقييم الألم عند تمدد العضلات.
- التقييم العصبي: فحص الإحساس (الخدر والتنميل) والقوة العضلية (الضعف أو الشلل) في مناطق توزيع الأعصاب المختلفة.
- التقييم الوعائي: فحص النبضات الشريانية والامتلاء الشعري (Capillary Refill). على الرغم من أن النبضات قد تكون موجودة، إلا أن هذا لا يستبعد متلازمة الحيز.
2. قياس الضغط داخل الأحياز (Compartment Pressure Measurement)
إذا كان هناك اشتباه قوي في متلازمة الحيز الحادة بناءً على الفحص السريري، فإن الخطوة التالية هي قياس الضغط داخل الأحياز. هذا الإجراء هو المعيار الذهبي لتأكيد التشخيص، خاصة في الحالات المشتبه بها أو عند المرضى الذين لا يمكنهم التعاون (مثل الأطفال أو فاقدي الوعي).
- كيف يتم القياس؟ يتم إدخال إبرة رفيعة متصلة بجهاز قياس الضغط (مثل جهاز Stryker STIC) برفق داخل كل حيز من الأحياز المشتبه بها.
-
ماذا تعني الأرقام؟
- تُعد قراءات الضغط المطلقة التي تزيد عن 30-40 ملم زئبق مؤشرًا قويًا.
- الأهم من ذلك هو "الضغط التفاضلي" (Delta Pressure)، والذي يُحسب بطرح الضغط داخل الحيز من ضغط الدم الانبساطي (Diastolic Blood Pressure - DBP). إذا كان الضغط التفاضلي أقل من 20-30 ملم زئبق، فهذا يؤكد التشخيص بشكل قاطع.
- في حالة السيد "ج.د."، كانت قراءات الضغط عالية جدًا في الأحياز الأمامية والجانبية، وكان الضغط التفاضلي سالبًا (-5 و -12 ملم زئبق)، مما أكد التشخيص بشكل لا لبس فيه.
3. الفحوصات التصويرية والتشخيصات الأخرى
- الأشعة السينية (X-rays): تُجرى دائمًا لتقييم وجود كسور عظمية أو خلع، والتي غالبًا ما تكون السبب الكامن وراء متلازمة الحيز. في حالة السيد "ج.د."، أظهرت الأشعة السينية كسرًا حلزونيًا في منتصف عظم الساق.
- تحاليل الدم: يمكن أن تُظهر ارتفاعًا في إنزيمات العضلات مثل الكرياتين كيناز (CK) ومادة الميوغلوبين في البول (Myoglobinuria)، مما يشير إلى تلف العضلات وانحلال الربيدات (Rhabdomyolysis)، وهي مضاعفة شائعة لمتلازمة الحيز.
- التصوير المقطعي (CT) أو الرنين المغناطيسي (MRI): هذه الفحوصات ليست مناسبة للتشخيص الفوري لمتلازمة الحيز الحادة لأنها تستغرق وقتًا وتؤخر التدخل الجراحي الضروري. يمكن استخدامها في حالات خاصة أو لتقييم إصابات أخرى بعد معالجة متلازمة الحيز.
التشخيص التفريقي (تمييز متلازمة الحيز عن حالات أخرى)
من المهم التمييز بين متلازمة الحيز الحادة وحالات أخرى قد تسبب ألمًا وتورمًا في الطرف، لأن العلاج يختلف اختلافًا جذريًا.
| الميزة | متلازمة الحيز الحادة | خثار الأوردة العميقة (DVT) | التهاب النسيج الخلوي (Cellulitis) | انحلال الربيدات (Rhabdomyolysis) |
|---|---|---|---|---|
| الفيزيولوجيا المرضية | زيادة الضغط داخل الحيز مما يقلل تدفق الدم ويسبب نقص الأكسجين. | تكون جلطة دموية في الأوردة العميقة، مما يعيق تدفق الدم الوريدي. | عدوى بكتيرية في طبقات الجلد العميقة والأنسجة تحت الجلد. | تكسر واسع النطاق للعضلات يطلق محتوياتها في الدورة الدموية. |
| طبيعة الألم | شديد، "انفجاري"، ضاغط، غير متناسب مع الإصابة، يزداد مع التمدد السلبي. | ألم، تشنج، عادةً خفيف، قد يزداد مع الوقوف/المشي. | حارق، نابض، مؤلم عند اللمس، نادرًا ما يكون "انفجاريًا". | ألم عضلي منتشر، ضعف، تشنجات، غالبًا ما يكون ثنائيًا. |
| التورم | متوتر، صلب، "خشبي" الملمس، محيطي. | وذمي، قابل للانضغاط، عادةً بعيد عن الوريد المصاب، غالبًا من جانب واحد. | موضعي، أحمر، دافئ، غير قابل للانضغاط. | تورم عضلي منتشر وعام، وليس خاصًا بحيز معين. |
| تغيرات الجلد | مشدود، لامع، غالبًا أحمر. قد تظهر بثور في مراحل متأخرة. | احمرار، دفء، إيلام على طول مسار الوريد. | احمرار ذو حدود غير واضحة، دفء، غالبًا مع حمى. | غالبًا لا يوجد، قد يكون هناك تورم خفيف أو كدمات إذا كان السبب صدمة. |
| النبضات | قد تكون ملموسة (موجودة في 90-95% من الحالات)، ولكن قد يكون هناك ضعف ذاتي. | عادةً طبيعية، ما لم تتسبب الوذمة الشديدة في ضغط الشرايين. | طبيعية. | طبيعية. |
| الضعف الحركي | موجود، خاصة في عضلات الحيز المصاب. | عادةً غائب، ما لم تتسبب الوذمة الشديدة في ضغط الأعصاب. | غائب، ما لم يحد الألم الشديد من الحركة. | ضعف شديد، إرهاق. |
| النقص الحسي | تنميل، خدر في مناطق توزيع أعصاب محددة (مثل الفراغ الأول بين أصابع القدم). | غير شائع، ما لم تتسبب الوذمة الشديدة في ضغط عام على الأعصاب. | غائب. | غائب، ما لم تكن هناك آثار جهازية شديدة. |
| درجة الحرارة | طبيعية أو مرتفعة قليلاً محليًا. | زيادة الدفء المحلي. | زيادة كبيرة في الدفء المحلي، غالبًا حمى/قشعريرة جهازية. | طبيعية، قد تكون هناك حمى إذا كان هناك التهاب جهازي شديد. |
| علامات خاصة | ألم مع التمدد السلبي للعضلات، أحياز متوترة. | علامة هومان (موضع خلاف)، حبل ملموس (الوريد المتجلط). | التهاب الأوعية اللمفاوية، تضخم العقد اللمفاوية الإقليمية. | بول داكن (ميوغلوبينوريا)، ارتفاع مستويات إنزيم CK. |
| التأكيد التشخيصي | قياس الضغط داخل الأحياز. | الموجات فوق الصوتية الدوبلر (المعيار الذهبي). | تشخيص سريري، مزرعة من الجرح/الفقاعة إن وجدت. | مستويات إنزيم CK في الدم، ميوغلوبين البول. |
| العلاج | بضع اللفافة العاجل. | مضادات التخثر، حالّات الخثرة في حالات مختارة. | مضادات حيوية. | سوائل وريدية، إدارة الكهارل، دعم الكلى. |
يُبرز الأستاذ الدكتور محمد هطيف أن الفحص السريري الدقيق وقياس الضغط هما المفتاح لتمييز متلازمة الحيز الحادة عن هذه الحالات الأخرى. فبينما قد تسبب الجلطة الوريدية أو التهاب النسيج الخلوي ألمًا وتورمًا، إلا أنها لا تظهر بنفس درجة تصلب الأحياز أو العجز العصبي المحدد الذي يميز متلازمة الحيز.
خيارات العلاج والتدخل الجراحي لمتلازمة الحيز الحادة
بمجرد تأكيد تشخيص متلازمة الحيز الحادة، يصبح التدخل الجراحي الفوري هو الخيار الوحيد للعلاج. لا يوجد علاج غير جراحي فعال لهذه الحالة. التأخير في إجراء الجراحة يمكن أن يؤدي إلى عواقب وخيمة لا رجعة فيها.
1. بضع اللفافة (Fasciotomy): التدخل الجراحي المنقذ للطرف
بضع اللفافة هو إجراء جراحي عاجل يتم فيه عمل شقوق جراحية في اللفافة (الغشاء القوي الذي يحيط بالأحياز العضلية) لتخفيف الضغط المتراكم داخل الأحياز. هذا يسمح للعضلات المتورمة بالتمدد ويستعيد تدفق الدم إلى الأنسجة.
-
لماذا هو ضروري؟
- إنقاذ العضلات والأعصاب من التلف الدائم بسبب نقص الأكسجين.
- منع المضاعفات الخطيرة مثل تقلصات فولكمان (Volkmann's contracture)، الألم المزمن، تلف الأعصاب الدائم، وفي أسوأ الحالات، بتر الطرف.
- يُشدد الأستاذ الدكتور محمد هطيف على أن "الوقت هو عضلة وعصب". كل ساعة تأخير بعد 6-8 ساعات من ظهور الأعراض تزيد بشكل كبير من خطر تلف الأنسجة الذي لا يمكن إصلاحه.
-
التقنية الجراحية (بشكل مبسط للمريض):
- التخدير: يتم إجراء الجراحة تحت التخدير العام.
- الوضع: يوضع المريض مستلقيًا على ظهره.
-
شقان جراحيان (Dual Incision Approach):
في الساق السفلية، وهي المنطقة الأكثر شيوعًا، غالبًا ما يستخدم الجراحون نهج الشقين لضمان تحرير جميع الأحياز الأربعة بشكل كامل:
- الشق الأمامي الجانبي: يتم عمل شق طولي على الجزء الأمامي الجانبي من الساق. من خلال هذا الشق، يتم تحرير الحيز الأمامي والحيز الجانبي.
- الشق الخلفي الإنسي: يتم عمل شق طولي ثانٍ على الجزء الخلفي الإنسي من الساق. من خلال هذا الشق، يتم تحرير الحيز الخلفي السطحي والحيز الخلفي العميق. يتطلب هذا الشق مهارة ودقة لحماية الأعصاب والأوعية الدموية الهامة.
- تحرير اللفافة: يقوم الجراح بقطع اللفافة المحيطة بكل حيز على طوله بالكامل. بمجرد تحرير اللفافة، تُلاحظ العضلات وهي تنتفخ وتستعيد لونها الطبيعي (الأحمر)، مما يشير إلى استعادة تدفق الدم.
- فحص الأنسجة: يتم فحص العضلات بعناية للتأكد من حيويتها. إذا كانت هناك أي أنسجة عضلية ميتة أو غير حيوية، يتم إزالتها.
2. تثبيت الكسر الأساسي (إذا كان موجودًا)
بعد إجراء بضع اللفافة بنجاح والتأكد من استعادة تروية الأنسجة، يتم التركيز على معالجة الإصابة الأساسية، مثل كسر العظم.
- تنظيف الجرح: يتم تنظيف موقع الكسر جيدًا من أي أنسجة ميتة أو دماء متجلطة.
- تثبيت الكسر: في حالة كسر عظم الساق (كما في حالة السيد "ج.د.")،
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك