متلازمة الحيز الحادة: الدليل الشامل للتشخيص والعلاج مع الأستاذ الدكتور محمد هطيف في صنعاء
الخلاصة الطبية
متلازمة الحيز الحادة هي حالة طبية طارئة تحدث عندما يرتفع الضغط داخل حيز عضلي مغلق، مما يعيق تدفق الدم ويسبب تلفًا للأنسجة. تتطلب تشخيصًا فوريًا وعلاجًا جراحيًا عاجلاً (بضع اللفافة) لإنقاذ الطرف ومنع المضاعفات الخطيرة.
الخلاصة الطبية السريعة: متلازمة الحيز الحادة هي حالة طبية طارئة تحدث عندما يرتفع الضغط داخل حيز عضلي مغلق، مما يعيق تدفق الدم ويسبب تلفًا للأنسجة. تتطلب تشخيصًا فوريًا وعلاجًا جراحيًا عاجلاً (بضع اللفافة) لإنقاذ الطرف ومنع المضاعفات الخطيرة.
مقدمة عن متلازمة الحيز الحادة
تُعد متلازمة الحيز الحادة (Acute Compartment Syndrome) حالة طبية طارئة وخطيرة تتطلب تدخلًا طبيًا فوريًا. تحدث هذه المتلازمة عندما يرتفع الضغط داخل أحد "الأحياز" العضلية في الجسم – وهي مجموعات من العضلات والأعصاب والأوعية الدموية محاطة بغشاء قوي غير مرن يُعرف باسم اللفافة – بشكل كبير. هذا الارتفاع في الضغط يعيق تدفق الدم إلى هذه الأنسجة، مما يؤدي إلى نقص الأكسجين والمواد المغذية، وإذا لم يتم علاجه بسرعة، يمكن أن يسبب تلفًا دائمًا للعضلات والأعصاب، وقد يؤدي في النهاية إلى فقدان الطرف المصاب.
غالبًا ما تحدث متلازمة الحيز الحادة بعد إصابات قوية مثل كسور العظام، الحوادث المرورية، أو إصابات السحق. الألم الشديد وغير المتناسب مع الإصابة الظاهرة هو العلامة التحذيرية الأبرز لهذه الحالة. في هذا الدليل الشامل، سنتناول كل ما تحتاج معرفته عن متلازمة الحيز الحادة، بدءًا من فهم التشريح الأساسي، مرورًا بالأسباب والأعراض، وصولًا إلى التشخيص الدقيق وخيارات العلاج المتاحة، وكيفية التعافي بعد الجراحة.
يُعد التشخيص والعلاج المبكران أمرًا حيويًا لإنقاذ الطرف والحفاظ على وظيفته. في صنعاء، يقدم الأستاذ الدكتور محمد هطيف ، استشاري جراحة العظام والعمود الفقري، خبرته الواسعة في التعامل مع هذه الحالات الطارئة والمعقدة، مستخدمًا أحدث التقنيات لضمان أفضل النتائج للمرضى.
التشريح الأساسي للأحياز العضلية في الساق
لفهم متلازمة الحيز الحادة، من المهم أولاً فهم كيفية تنظيم العضلات والأنسجة الأخرى في الساق. الساق السفلية (من الركبة إلى الكاحل) مقسمة إلى أربعة أحياز عضلية رئيسية بواسطة أغشية قوية وغير قابلة للتمدد تسمى اللفافة (fascia). هذه الأحياز هي:
- الحيز الأمامي (Anterior Compartment): يقع في الجزء الأمامي من الساق ويحتوي على العضلات المسؤولة عن رفع القدم (ثني الظهر)، مثل العضلة الظنبوبية الأمامية. كما يمر عبره العصب الشظوي العميق والشريان الظنبوبي الأمامي.
- الحيز الجانبي (Lateral Compartment): يقع على الجانب الخارجي من الساق ويحتوي على العضلات المسؤولة عن ثني القدم للخارج (القلب)، مثل العضلات الشظوية. يمر عبره العصب الشظوي السطحي.
- الحيز الخلفي السطحي (Superficial Posterior Compartment): يقع في الجزء الخلفي من الساق ويحتوي على عضلات السمانة الكبيرة (الربلة) المسؤولة عن دفع القدم للأسفل (ثني أخمصي)، مثل عضلة الساق والعضلة النعلية.
- الحيز الخلفي العميق (Deep Posterior Compartment): يقع تحت الحيز الخلفي السطحي ويحتوي على العضلات المسؤولة عن ثني أصابع القدم للأسفل وقلب القدم للداخل، مثل العضلة الظنبوبية الخلفية. يمر عبره العصب الظنبوبي والشريان الظنبوبي الخلفي.
لماذا هذه الأحياز مهمة؟
بما أن اللفافة المحيطة بهذه الأحياز غير مرنة، فإن أي زيادة في حجم السوائل أو النزيف داخل أحد هذه الأحياز بعد الإصابة يمكن أن يؤدي إلى ارتفاع الضغط بشكل خطير. هذا الارتفاع يضغط على الأوعية الدموية والأعصاب داخل الحيز، مما يقلل من تدفق الدم ويمنع الأكسجين من الوصول إلى العضلات والأعصاب. إذا استمر هذا الضغط لفترة طويلة، تبدأ الأنسجة في التلف والموت، مما يؤدي إلى مضاعفات خطيرة ودائمة. فهم هذا الهيكل التشريحي يوضح لماذا تتطلب متلازمة الحيز الحادة تدخلًا جراحيًا عاجلاً لتخفيف الضغط.

الأسباب وعوامل الخطر لمتلازمة الحيز الحادة
يمكن أن تحدث متلازمة الحيز الحادة نتيجة لمجموعة متنوعة من الإصابات أو الحالات التي تؤدي إلى زيادة الضغط داخل حيز عضلي مغلق. فهم هذه الأسباب وعوامل الخطر يساعد في تحديد المرضى المعرضين للخطر واتخاذ الإجراءات الوقائية أو التشخيصية المبكرة.
الأسباب الرئيسية لمتلازمة الحيز الحادة:
-
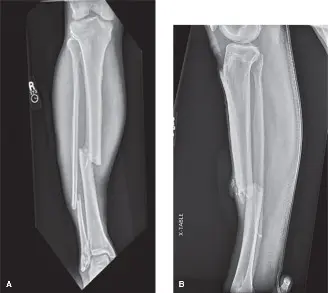
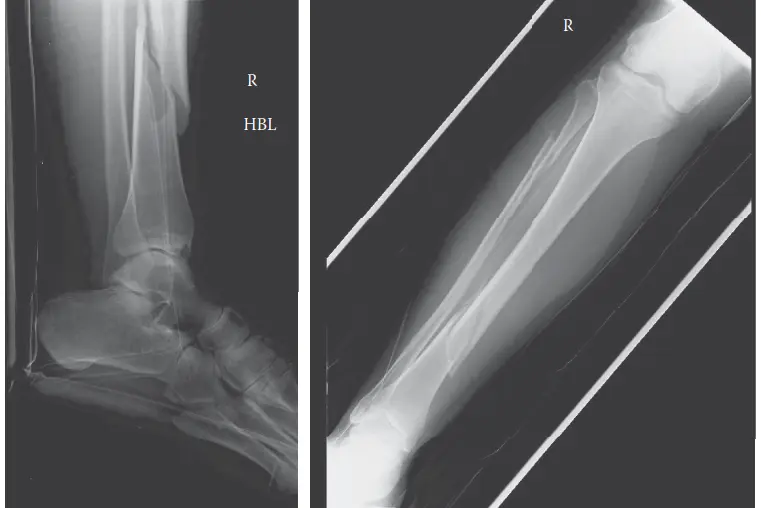
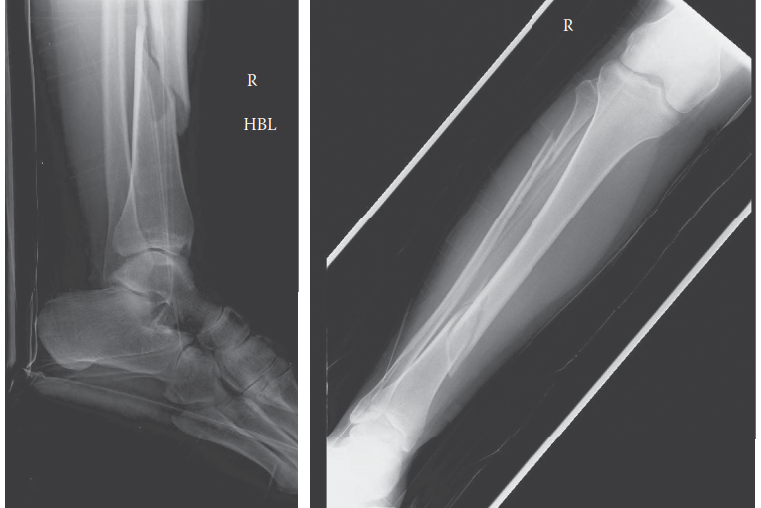
الكسور العظمية: تُعد كسور العظام، خاصة كسور عظم الساق (الظنبوب) وعظم الساعد، السبب الأكثر شيوعًا لمتلازمة الحيز الحادة. الكسور عالية الطاقة، مثل تلك الناتجة عن حوادث السيارات أو السقوط من ارتفاعات، تزيد من خطر حدوث نزيف وتورم داخل الأحياز.
- مثال من الحالة السريرية: في الحالة التي نناقشها، تعرض المريض لكسر مفتوح في عظم الساق نتيجة حادث سيارة عالي الطاقة، مما أدى إلى نزيف وتورم كبير داخل أحياز الساق.
-
إصابات السحق (Crush Injuries): تحدث عندما يتعرض جزء من الجسم لضغط شديد لفترة طويلة، مثل أن يعلق شخص تحت جسم ثقيل. يؤدي ذلك إلى تلف واسع النطاق للعضلات والأوعية الدموية، مما يطلق مواد كيميائية تسبب تورمًا شديدًا.
-
إصابات إعادة التروية (Reperfusion Injuries): تحدث بعد استعادة تدفق الدم إلى طرف كان يعاني من نقص حاد في التروية (مثل بعد إصلاح شريان مسدود). عودة الدم تحمل الأكسجين ولكنها قد تسبب أيضًا تورمًا شديدًا نتيجة لتفاعلات التهابية.
-
الحروق: الحروق العميقة والشاملة يمكن أن تؤدي إلى تورم شديد في الأنسجة، وإذا كانت الحروق دائرية حول الطرف، فإن الجلد المحروق غير المرن يمكن أن يتصرف كلفافة، مما يزيد الضغط الداخلي.
-
النزيف الداخلي: أي نزيف داخل حيز عضلي، سواء كان بسبب إصابة مباشرة للأوعية الدموية، أو اضطراب في تخثر الدم، أو استخدام مضادات التخثر، يمكن أن يزيد الضغط.
-
الشد العضلي الشديد أو المجهود البدني المفرط: في حالات نادرة، يمكن أن يؤدي المجهود العضلي الشديد إلى تورم عضلي كبير، خاصة عند الرياضيين غير المدربين جيدًا.
-
الضغط الخارجي: الضمادات الضيقة جدًا، الجبائر الضيقة، أو حتى الوضعيات غير الصحيحة لفترات طويلة أثناء الجراحة يمكن أن تساهم في ارتفاع الضغط.
-
العدوى: في بعض الحالات، يمكن أن تسبب العدوى الشديدة (مثل التهاب اللفافة الناخر) تورمًا والتهابًا يؤدي إلى متلازمة الحيز.
عوامل الخطر التي تزيد من احتمالية الإصابة:
- الإصابات عالية الطاقة: مثل حوادث السيارات والدراجات النارية والسقوط من ارتفاعات.
- الكسور المفتوحة: حيث يوجد جرح في الجلد فوق الكسر، مما يزيد من خطر التلوث وتلف الأنسجة الرخوة.
- الشباب والذكور: يميلون إلى التعرض لإصابات عالية الطاقة أكثر من غيرهم.
- الرياضيون: خاصة أولئك الذين يمارسون رياضات تتضمن تأثيرات قوية أو مجهودًا عضليًا مكثفًا.
- وجود اضطرابات في تخثر الدم: تزيد من خطر النزيف.
معرفة هذه الأسباب وعوامل الخطر تمكن الأطباء، مثل الأستاذ الدكتور محمد هطيف ، من الشك بمتلازمة الحيز الحادة مبكرًا واتخاذ الإجراءات اللازمة لإنقاذ الطرف المصاب.
الأعراض والعلامات التحذيرية لمتلازمة الحيز الحادة
إن التعرف المبكر على أعراض متلازمة الحيز الحادة هو المفتاح لإنقاذ الطرف ومنع التلف الدائم. يجب على المرضى وأسرهم، وكذلك مقدمي الرعاية الصحية، أن يكونوا على دراية بالعلامات التحذيرية، خاصة بعد أي إصابة خطيرة في الأطراف. تُعرف الأعراض الكلاسيكية لمتلازمة الحيز الحادة بـ "الـ 6 Ps": الألم (Pain)، الشحوب (Pallor)، التنميل (Paresthesia)، الشلل (Paralysis)، غياب النبض (Pulselessness)، انخفاض الحرارة (Poikilothermia). ومع ذلك، من المهم ملاحظة أن جميع هذه الأعراض قد لا تكون موجودة، وأن بعضها يظهر في مراحل متأخرة جدًا.
أهم الأعراض والعلامات التحذيرية التي يجب الانتباه إليها:
-
الألم غير المتناسب (Pain out of Proportion):
- الوصف: هذا هو العرض الأكثر حساسية والأكثر أهمية. يشعر المريض بألم شديد، عميق، نابض، ومستمر، لا يتناسب مع شدة الإصابة الظاهرة ولا يستجيب للمسكنات القوية (حتى المورفين الوريدي). الألم يزداد سوءًا بمرور الوقت ولا يهدأ بتغيير وضعية الطرف.
- في حالة المريض: اشتكى المريض من ألم مبرح (10/10 على مقياس الألم) في ساقه اليمنى، وصفه بأنه عميق ونابض ومستمر، ولم يهدأ حتى بعد تلقي المورفين، وكان أسوأ بكثير مما كان عليه في البداية.
-
الألم عند التمدد السلبي للعضلات (Pain with Passive Stretch):
- الوصف: علامة محددة جدًا وموثوقة. يشعر المريض بألم شديد ومبرح عند محاولة الطبيب أو الممرض تحريك المفاصل بطريقة تمدد العضلات داخل الحيز المصاب. على سبيل المثال، في الساق، تمديد الكاحل للأسفل (ثني أخمصي) يمدد عضلات الحيز الأمامي ويسبب ألمًا حادًا إذا كان هذا الحيز متأثرًا.
- في حالة المريض: عانى المريض من ألم شديد ومبرح عند ثني الكاحل السلبي للأسفل وثني أصابع القدم السلبي (مما يمدد عضلات الحيز الأمامي)، وكذلك عند قلب الكاحل للداخل (مما يمدد عضلات الحيز الجانبي).
-
التورم والشد في الطرف (Swelling and Tense Compartments):
- الوصف: يصبح الطرف المصاب متورمًا بشكل ملحوظ، ويشعر الجلد فوق الأحياز المصابة بالشد واللمعان والاحمرار. عند لمس الأحياز المصابة، تبدو صلبة جدًا، "كالحجر" أو "الخشب"، وغير قابلة للانضغاط.
- في حالة المريض: لوحظ تورم كبير وتصلب واضح في الحيزين الأمامي والجانبي من الساق اليمنى، وشعر الجلد فوقهما بالشد واللمعان والاحمرار.
-
التنميل أو الخدر (Paresthesia / Numbness):
- الوصف: يحدث بسبب الضغط على الأعصاب داخل الحيز. قد يشعر المريض بوخز، حرقان، أو خدر في المنطقة التي يغذيها العصب المتأثر. هذه علامة متأخرة نسبيًا وتشير إلى تلف عصبي وشيك.
- في حالة المريض: لاحظ المريض خدرًا وتنميلًا في الفراغ بين إصبعي القدم الأول والثاني (تغذية العصب الشظوي العميق)، وتناقص الإحساس على ظهر القدم من الجانب الخارجي (تغذية العصب الشظوي السطحي).
-
الضعف أو الشلل (Weakness / Paralysis):
- الوصف: صعوبة في تحريك العضلات التي يغذيها العصب المتأثر، أو ضعف شديد في القدرة على تحريك الطرف. هذه علامة متأخرة جدًا وتشير إلى تلف عضلي وعصبي كبير.
- في حالة المريض: لوحظ ضعف في رفع الكاحل ومد أصابع القدم (وظائف الحيز الأمامي) وضعف في قلب الكاحل للخارج (وظائف الحيز الجانبي)، وتدهور هذا الضعف بسرعة.
-
تغيرات في النبض والتروية (Pulses and Vascular Signs):
- الوصف: على الرغم من أن غياب النبض (Pulselessness) يُعد علامة كلاسيكية، إلا أنه في الواقع علامة متأخرة جدًا ونادرة الحدوث في متلازمة الحيز الحادة. عادة ما تظل النبضات موجودة حتى مع ارتفاع الضغط داخل الحيز. ومع ذلك، قد تصبح النبضات أضعف أو يصعب الشعور بها. قد يلاحظ أيضًا تباطؤ في زمن إعادة امتلاء الشعيرات الدموية (Capillary Refill Time) وتغير في لون أو حرارة الجلد (شحوب أو برودة في المراحل المتأخرة).
- في حالة المريض: كانت النبضات في البداية قوية، ولكن مع ازدياد التوتر في الأحياز، أصبحت صعبة الملمس وفي النهاية ضعيفة جدًا عند استخدام دوبلر. تباطأ زمن إعادة امتلاء الشعيرات الدموية من أقل من ثانيتين إلى 3-4 ثوانٍ.
متى يجب طلب المساعدة الطبية فورًا؟
إذا كنت أنت أو أي شخص تعرفه قد تعرض لإصابة في أحد الأطراف (خاصة الساق أو الساعد) وبدأ يعاني من ألم شديد لا يهدأ، أو تورم متزايد، أو خدر وتنميل، أو صعوبة في تحريك الأصابع أو القدم/اليد،
يجب التوجه إلى أقرب قسم طوارئ على الفور
. لا تنتظر حتى تظهر جميع الأعراض، فالوقت عامل حاسم في متلازمة الحيز الحادة.
التشخيص الدقيق لمتلازمة الحيز الحادة
يعتمد التشخيص الدقيق لمتلازمة الحيز الحادة بشكل أساسي على التقييم السريري الشامل، مدعومًا بقياسات ضغط الحيز. لا يمكن تأخير التشخيص، حيث أن كل دقيقة تمر تزيد من خطر تلف الأنسجة الدائم.
1. التاريخ المرضي والفحص السريري:
يُعد الفحص السريري هو حجر الزاوية في التشخيص. يقوم الطبيب بجمع معلومات مفصلة عن الإصابة، بما في ذلك كيفية حدوثها، والأعراض التي يشعر بها المريض، ومدى استجابة الألم للمسكنات. يتبع ذلك فحص دقيق للطرف المصاب:
- المعاينة (Inspection): البحث عن أي تشوه، تورم، احمرار، أو تغيرات في الجلد مثل الشد واللمعان.
- الجس (Palpation): تقييم مدى صلابة وتوتر الأحياز العضلية عن طريق لمسها. الأحياز المصابة تكون صلبة جدًا وغير قابلة للانضغاط.
- الألم عند التمدد السلبي: اختبار الألم عند تحريك المفاصل بطريقة تمدد العضلات داخل الأحياز المختلفة.
- التقييم العصبي: فحص الإحساس والقوة العضلية في المناطق التي تغذيها الأعصاب المختلفة، للبحث عن أي ضعف أو خدر.
- التقييم الوعائي: فحص النبضات في الطرف المصاب وزمن إعادة امتلاء الشعيرات الدموية.
2. قياس ضغط الحيز (Compartment Pressure Measurement):
عند وجود اشتباه سريري قوي، يُعد قياس ضغط الحيز الأداة الأكثر موضوعية لتأكيد التشخيص. يتم ذلك باستخدام جهاز خاص (مثل جهاز Stryker STIC) يقوم بإدخال إبرة رفيعة جدًا إلى كل حيز عضلي لقياس الضغط بداخله.
- الطريقة: يتم إدخال إبرة قياس الضغط في كل حيز (الأمامي، الجانبي، الخلفي السطحي، الخلفي العميق) من الساق.
-
النتائج والتفسير:
- الضغط المطلق: أي ضغط يزيد عن 30-40 ملم زئبق يُعد مثيرًا للقلق، خاصة في المرضى ذوي ضغط الدم الطبيعي.
- ضغط الدلتا (Delta Pressure): هذا هو المؤشر الأكثر موثوقية. يتم حسابه بطرح ضغط الحيز من ضغط الدم الانبساطي للمريض (ضغط الدلتا = ضغط الدم الانبساطي - ضغط الحيز). إذا كان ضغط الدلتا أقل من 30 ملم زئبق، فهذا يؤكد بشكل قاطع تشخيص متلازمة الحيز الحادة.
- في حالة المريض: تم قياس ضغط الحيز الأمامي بـ 65 ملم زئبق، والجانبي بـ 58 ملم زئبق. نظرًا لأن ضغط الدم الانبساطي للمريض كان 70 ملم زئبق، فإن ضغط الدلتا للحيز الأمامي كان 5 ملم زئبق (70-65)، وللحيز الجانبي 12 ملم زئبق (70-58). هذه القيم أقل بكثير من 30 ملم زئبق، مما أكد التشخيص بشكل لا لبس فيه.
3. الفحوصات التصويرية والتحاليل المخبرية:
*
الأشعة السينية (X-rays):
تُجرى الأشعة السينية للطرف المصاب لتحديد وجود كسور عظمية وتصنيفها. لا تُظهر الأشعة السينية متلازمة الحيز نفسها، ولكنها ضرورية لتقييم الإصابة الأساسية.

الشكل 1: صورة بالأشعة السينية الجانبية تظهر كسرًا مفتتًا مائلًا حلزونيًا في منتصف عظم الساق الأيمن.
*
الموجات فوق الصوتية الدوبلر (Arterial Duplex Ultrasound):
يمكن استخدامها لتقييم تدفق الدم في الأوعية الدموية، ولكنها غالبًا ما تُؤجل في حالات متلازمة الحيز الحادة بسبب الحاجة الملحة للتدخل الجراحي.
*
الفحوصات المخبرية:
تُجرى فحوصات الدم الروتينية لتقييم الحالة العامة للمريض واستبعاد أي مشاكل أخرى.
التشخيص التفريقي (Differential Diagnosis):
من المهم التمييز بين متلازمة الحيز الحادة وحالات أخرى قد تسبب أعراضًا مشابهة، مثل:
| الميزة | متلازمة الحيز الحادة (ACS) | تجلط الأوردة العميقة (DVT) | التهاب النسيج الخلوي / العدوى | إصابة عصبية مباشرة / نقص تروية |
|---|---|---|---|---|
| البداية | حادة (دقائق إلى ساعات) بعد الصدمة/إعادة التروية | تحت الحادة إلى متأخرة (ساعات إلى أيام/أسابيع) بعد الصدمة/الخمول | تحت الحادة إلى متأخرة (أيام) بعد الإصابة/تلوث الجرح | فورية بعد الصدمة |
| طبيعة الألم | شديد، عميق، نابض، مستمر، غير متناسب مع الإصابة. يزداد سوءًا بالتمدد السلبي. | ألم خفيف، شد، تشنج، أسوأ مع الوقوف/المشي. | موضعي، حارق، دافئ، شديد الإيلام. | ألم حاد، حارق، لاذع، على طول توزيع العصب. |
| التورم | تورم متوتر ومنتشر في حيز/أحياز محددة ؛ شعور "خشبي صلب". | وذمة منتشرة، انطباعية، عادة في الطرف بأكمله. | احمرار موضعي، تصلب، حرارة. قد يكون هناك إفرازات. | متغير، عادة أقل بروزًا أو موضعيًا في موقع الإصابة. |
| تغيرات الجلد | متوتر، لامع، شاحب، بارد (علامة متأخرة). | احمرار (متغير)، حرارة. | احمرار، حرارة، إيلام، ربما خطوط أو فقاعات. | لا توجد تغيرات جلدية أولية ما لم تكن مرتبطة بإصابة أخرى. |
| النبضات | غالبًا موجودة ولكن قد تكون ضعيفة/غائبة (متأخرة). | موجودة، عادة طبيعية. | موجودة، عادة طبيعية. | موجودة، عادة طبيعية. |
| إعادة امتلاء الشعيرات | متأخر (>2-3 ثوانٍ). | طبيعي. | طبيعي. | طبيعي. |
| العجز العصبي | ضعف حركي تدريجي وعجز حسي (تنميل/خدر) بعيدًا عن الإصابة، خاص بالأعصاب المتضررة. | لا يوجد عجز عصبي مباشر. | لا يوجد عجز عصبي مباشر. | فقدان حركي/حسي فوري في توزيع عصب محدد. قد يكون كاملًا. |
| ألم التمدد السلبي | علامة رئيسية: ألم مبرح مع التمدد السلبي للعضلات في الحيز المصاب. | لا يوجد ألم كبير مع التمدد السلبي للعضلات. | انزعاج طفيف. | لا يوجد ألم محدد مع التمدد السلبي للعضلات ما لم توجد إصابة مشتركة. |
| الاختبار التشخيصي | قياس ضغط الحيز (ضغط الدلتا < 30 ملم زئبق). التشخيص السريري حاسم. | الموجات فوق الصوتية الدوبلر (انضغاط وريدي، غياب التدفق). | التشخيص السريري، زرع الجرح، ارتفاع علامات الالتهاب. | دراسات توصيل العصب/تخطيط العضلات (متأخر)، الفحص السريري. |
| العلاج | بضع اللفافة الطارئ. | مضادات التخثر، الضغط، الحركة. | المضادات الحيوية، العناية بالجروح، التنضير إذا كان هناك خراج. | الراحة، المسكنات، أحيانًا الاستكشاف الجراحي/الإصلاح. |
في مركز الأستاذ الدكتور محمد هطيف بصنعاء، يتم إجراء تقييم سريع ودقيق باستخدام أحدث البروتوكولات التشخيصية لضمان التدخل في الوقت المناسب.
خيارات العلاج والتدخل الجراحي لمتلازمة الحيز الحادة
بمجرد تأكيد تشخيص متلازمة الحيز الحادة، يصبح التدخل الجراحي العاجل ضرورة مطلقة لإنقاذ الطرف ومنع المضاعفات المدمرة. لا يوجد خيار غير جراحي فعال لهذه الحالة، وأي تأخير في الجراحة يزيد بشكل كبير من خطر تلف العضلات والأعصاب بشكل لا رجعة فيه.
1. بضع اللفافة الطارئ (Emergency Fasciotomy):
هذه هي الجراحة الأساسية لعلاج متلازمة الحيز الحادة. الهدف من بضع اللفافة هو فتح اللفافة القوية المحيطة بالأحياز العضلية لتخفيف الضغط المتزايد داخلها، مما يسمح بتدفق الدم الطبيعي مرة أخرى إلى العضلات والأعصاب.
- أهمية السرعة: يجب إجراء بضع اللفافة في غضون 6 ساعات من ظهور الأعراض لتقليل خطر تلف الأنسجة الدائم. كل ساعة تأخير بعد ذلك تزيد من فرصة حدوث نخر عضلي، وتلف عصبي، وربما بتر الطرف.
-
التقنية الجراحية (شقان لأربعة أحياز):
في الساق السفلية، تُستخدم عادة تقنية الشقين لتحرير جميع الأحياز الأربعة:
- الشق الأمامي الجانبي: يتم عمل شق طولي على الجانب الأمامي الخارجي من الساق. من خلال هذا الشق، يتم تحرير الحيز الأمامي (الذي يحتوي على عضلات رفع القدم) والحيز الجانبي (الذي يحتوي على عضلات قلب القدم للخارج). يتطلب هذا دقة عالية لتجنب إصابة الأعصاب الشظوية السطحية والعميقة.
-
الشق الإنسي (الداخلي):
يتم عمل شق طولي ثانٍ على الجانب الداخلي من الساق، خلف عظم الساق مباشرة. من خلال هذا الشق، يتم تحرير الحيز الخلفي السطحي (عضلات السمانة) والحيز الخلفي العميق (عضلات ثني أصابع القدم وقلب القدم للداخل). هنا أيضًا، يجب حماية العصب الظنبوبي والشرايين والأوردة الظنبوبية.

الشكل 2: رسم توضيحي يصور تقنية بضع اللفافة ذات الشقين لأربعة أحياز في الساق السفلية.
- ما يحدث أثناء الجراحة: بمجرد فتح اللفافة، غالبًا ما تنتفخ العضلات وتبرز من الشقوق، مما يؤكد أن الضغط كان مرتفعًا. يتم فحص العضلات للتأكد من حيويتها. تُترك الشقوق الجراحية مفتوحة عمدًا في البداية، وتغطى بضمادات معقمة، للسماح لأي تورم متبقي بالانحسار.
2. التعامل مع الكسر المفتوح (في حالة وجوده):
في حالات مثل حالة المريض التي نناقشها، حيث يوجد كسر مفتوح في عظم الساق بالإضافة إلى متلازمة الحيز، يتم التعامل مع الكسر بعد بضع اللفافة مباشرة أو في نفس
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك