وداعًا لتآكل العظام حول مكونات الورك المزروع دليلك للحماية
الخلاصة الطبية
في هذا المقال نناقش بالتفصيل موضوع وداعًا لتآكل العظام حول مكونات الورك المزروع دليلك للحماية، وداعًا لتآكل العظام: تقنيات حماية مفصل الورك المزروع تركز على منع هشاشة العظام المحيطة. يحدث التآكل نتيجة استجابة التهابية لجزيئات تآكل البولي إيثيلين أو المعادن. يشمل ذلك استخدام مواد متطورة لتقليل التآكل، التشخيص المبكر عبر الفحص والتصوير، وإدارة عوامل الضغط لضمان استقرار المفصل وتقليل ارتشاف العظام بعد جراحة استبدال مفصل الورك الكلي.
هشاشة العظام حول مكونات الحُق المثبتة جيدًا في جراحة استبدال مفصل الورك الكلي: دليل شامل للحماية والعلاج
تُعد جراحة استبدال مفصل الورك الكلي (Total Hip Arthroplasty - THA) من أكثر العمليات الجراحية نجاحًا وفعالية في تحسين نوعية حياة المرضى الذين يعانون من آلام الورك المزمنة والحد من الحركة، الناتجة عن حالات مثل التهاب المفاصل التنكسي الحاد، النخر اللاوعائي، أو كسور الورك المعقدة. ومع التقدم الهائل في المواد الجراحية والتقنيات الجراحية، أصبحت النتائج طويلة الأمد لهذه الجراحة ممتازة في معظم الحالات. ومع ذلك، فإن مفصل الورك الاصطناعي ليس دائمًا، وقد تظهر بعض المضاعفات على المدى الطويل، من أبرزها "هشاشة العظام حول المكونات المزروعة" (Periprosthetic Osteolysis)، والتي تعرف أيضًا باسم "تآكل العظام حول مكونات المفصل الاصطناعي".
تمثل هذه الحالة تحديًا كبيرًا للجراحين والمرضى على حد سواء، حيث تؤدي إلى فقدان تدريجي للعظم المحيط بالمكونات المزروعة، وخاصة حول مكون الحُق (Acetabular Component) المثبت جيدًا، مما قد يؤدي في النهاية إلى رخاوة المكونات وفشل المفصل الاصطناعي. فهم الأسباب الكامنة وراء هذه المشكلة المعقدة، والتشخيص الدقيق لها، وتحديد خيارات العلاج المناسبة، أمور ضرورية لضمان أفضل النتائج والحفاظ على وظيفة المفصل الاصطناعي لأطول فترة ممكنة. في هذا المقال الشامل، سنتناول بعمق هذه الجوانب الهامة، مع التركيز على أحدث التطورات في هذا المجال، وكيف يطبق الأستاذ الدكتور محمد هطيف، رائد جراحة العظام في اليمن والمنطقة، أحدث المعارف والتقنيات لتقديم رعاية متكاملة لمرضاه.
نظرة تشريحية على مفصل الورك ومكونات الورك الاصطناعي
لفهم هشاشة العظام حول مكونات الورك، من المهم أولاً استعراض تشريح مفصل الورك الطبيعي ومكونات المفصل الاصطناعي:
مفصل الورك الطبيعي
مفصل الورك هو مفصل كروي حُقِّي (Ball-and-socket joint) يربط عظم الفخذ (الفخذ) بالحوض. يتكون من:
*
رأس الفخذ:
الجزء العلوي الكروي لعظم الفخذ.
*
الحُق (Acetabulum):
تجويف على شكل كوب في عظم الحوض يستقبل رأس الفخذ.
*
الغضروف المفصلي:
نسيج أملس يغطي رأس الفخذ والحُق، مما يسمح بحركة سلسة وغير مؤلمة.
مكونات مفصل الورك الاصطناعي
في جراحة استبدال مفصل الورك الكلي، يتم استبدال الأجزاء التالفة بمكونات اصطناعية:
*
المكون الفخذي (Femoral Component):
يتكون من ساق معدنية (عادة من سبائك التيتانيوم أو الكوبالت-كروم) يتم إدخالها في قناة عظم الفخذ، ويعلوها كرة كروية (رأس الفخذ الاصطناعي) مصنوعة من المعدن (عادة الكوبالت-كروم) أو السيراميك.
*
المكون الحُقِّي (Acetabular Component):
يتكون من قشرة خارجية معدنية (Acetabular shell) يتم تثبيتها في تجويف الحُق في الحوض. داخل هذه القشرة، يتم وضع بطانة (Liner) مصنوعة من البولي إيثيلين عالي الوزن الجزيئي المتشابك (Highly Cross-linked Polyethylene - HXLPE)، أو السيراميك، أو المعدن. هذه البطانة هي التي تتفصل مع رأس الفخذ الاصطناعي.
تحدث هشاشة العظام بشكل شائع حول المكون الحُقِّي، وخاصة حول البطانة البولي إيثيلين، وذلك بسبب عملية التآكل التي سنناقشها بالتفصيل.
الأسباب العميقة والآليات المرضية لهشاشة العظام حول مكونات الحُق
تعتبر هشاشة العظام المحيطة بالمفصل الاصطناعي استجابة بيولوجية معقدة للجسم تجاه الجزيئات الدقيقة الناتجة عن تآكل مواد المفصل الاصطناعي. تُعرف هذه الظاهرة بالاستجابة الالتهابية للجسم الغريب (Foreign Body Inflammatory Response).
1. جزيئات التآكل (Wear Particles): السبب الجذري
مع الحركة المستمرة لمفصل الورك الاصطناعي، تتعرض المكونات لاحتكاك وتآكل طبيعي، مما يؤدي إلى إنتاج جزيئات صغيرة جدًا (بضع ميكرونات في الحجم) من المواد المكونة للمفصل. هذه الجزيئات هي المحفز الرئيسي للاستجابة الالتهابية. الأنواع الرئيسية لجزيئات التآكل تشمل:
-
البولي إيثيلين (Polyethylene):
- المصدر: بطانة الحُق (Acetabular liner) هي المصدر الرئيسي. حتى مع تطور البولي إيثيلين عالي الوزن الجزيئي المتشابك (HXLPE) الذي قلل بشكل كبير من معدلات التآكل، لا تزال جزيئات صغيرة تنتج بمرور الوقت.
- التأثير: تعتبر جزيئات البولي إيثيلين هي الأكثر شيوعًا وتأثيرًا في إحداث هشاشة العظام. حجمها وشكلها يجعلها مثالية للبلعمة بواسطة الخلايا المناعية.
-
المعدن (Metal):
-
المصدر:
يمكن أن تنتج من عدة مصادر:
- تآكل الكرة المعدنية (رأس الفخذ) ضد البطانة المعدنية في حالات المفاصل المعدن-على-معدن (Metal-on-Metal - MoM). هذه الأنواع من المفاصل ارتبطت بمعدلات عالية من هشاشة العظام والمضاعفات الأخرى وقد تم التخلي عنها إلى حد كبير.
- احتكاك الكرة المعدنية (رأس الفخذ) ضد الساق المعدنية في حالات الرخاوة (Trunnionosis) أو عند وجود احتكاك بين المكونات المعدنية.
- تآكل بين قشرة الحُق المعدنية والبطانة المعدنية (في حالات MoM) أو المعدنية للبطانة السيراميكية.
- تآكل عند مفصل الكرة المعدنية/الساق الفخذية (Head-Stem Taper junction).
- التأثير: تثير جزيئات المعدن (خاصة الكوبالت والكروم) استجابة التهابية قوية جدًا، وقد تؤدي إلى تفاعلات تحسسية أو سمية موضعية أو جهازية.
-
المصدر:
يمكن أن تنتج من عدة مصادر:
-
السيراميك (Ceramic):
- المصدر: تنتج في حالات نادرة جدًا نتيجة لتآكل بين مكونات السيراميك-على-سيراميك (Ceramic-on-Ceramic - CoC) أو كسر السيراميك.
- التأثير: عندما تنتج، تكون جزيئات السيراميك شديدة الصلابة وتثير استجابة التهابية أقل قوة من البولي إيثيلين أو المعدن، لكنها قد تكون صعبة المعالجة.
-
الأسمنت العظمي (Bone Cement):
- المصدر: في المفاصل المثبتة بالأسمنت، قد تتكسر جزيئات صغيرة من الأسمنت بمرور الوقت.
- التأثير: يمكن أن تساهم جزيئات الأسمنت أيضًا في الاستجابة الالتهابية، وإن كان تأثيرها غالبًا أقل من البولي إيثيلين.
2. الاستجابة الالتهابية (Inflammatory Response)
بمجرد إنتاج جزيئات التآكل، تبدأ سلسلة من الأحداث البيولوجية:
*
البلعمة (Phagocytosis):
تقوم الخلايا البلعمية الكبيرة (Macrophages)، وهي نوع من خلايا الجهاز المناعي، بابتلاع جزيئات التآكل كأجسام غريبة.
*
إفراز السيتوكينات (Cytokine Release):
تحفز هذه الجزيئات الخلايا البلعمية الكبيرة لإفراز مجموعة واسعة من المواد الكيميائية الالتهابية، تُعرف بالسيتوكينات (Cytokines)، مثل عامل نخر الورم ألفا (TNF-α) والإنترلوكين-1 (IL-1) والإنترلوكين-6 (IL-6).
*
تنشيط الخلايا الآكلة للعظام (Osteoclast Activation):
تعمل هذه السيتوكينات الالتهابية على تنشيط الخلايا الآكلة للعظام (Osteoclasts)، وهي الخلايا المسؤولة عن امتصاص العظام. عندما يتم تنشيط هذه الخلايا بشكل مفرط، فإنها تبدأ في تدمير العظم الطبيعي المحيط بالمفصل الاصطناعي.
*
تشكيل الكيس الكاذب (Pseudotumor/Cyst Formation):
تتراكم الخلايا الالتهابية والسوائل وجزيئات التآكل في تجاويف حول المفصل الاصطناعي، مكونة ما يسمى "الورم الكاذب" أو "الكيس الكاذب" (Pseudotumor/Cyst). يمكن لهذه الكيسات أن تتوسع وتدمر العظم بشكل متزايد، مما يؤدي إلى رخاوة المكونات.
3. العوامل المساهمة والمخاطر:
بالإضافة إلى جزيئات التآكل والاستجابة الالتهابية، هناك عوامل أخرى تزيد من خطر الإصابة بهشاشة العظام:
*
عوامل متعلقة بالزرعة:
*
تصميم المكونات والمواد:
بعض التصميمات القديمة أو المواد الأقل جودة قد تنتج جزيئات تآكل أكثر.
*
جودة التثبيت:
التثبيت الأولي غير الكافي للمكونات قد يؤدي إلى حركة دقيقة تزيد من التآكل.
*
حجم رأس الفخذ:
رؤوس الفخذ الأصغر (أقل من 32 ملم) قد تنتج تآكلًا أكبر بسبب زيادة الضغط والتلامس.
*
عوامل متعلقة بالمريض:
*
مستوى النشاط:
المرضى الأكثر نشاطًا قد يعانون من معدلات تآكل أعلى.
*
وزن الجسم:
زيادة الوزن تزيد من الضغط على المفصل الاصطناعي.
*
العمر:
الشباب الذين يخضعون للجراحة معرضون لخطر أكبر بسبب العمر الافتراضي الطويل للمفصل وزيادة نشاطهم.
*
الاستعداد الوراثي:
بعض الأفراد قد يكون لديهم استجابة التهابية أكثر قوة لجزيئات التآكل.
*
عوامل جراحية:
*
تقنية الجراح:
الوضع غير الصحيح للمكونات (malalignment) يمكن أن يزيد من احتكاك وتآكل الأسطح.
*
جودة النسيج الرخو:
الحفاظ على الأنسجة الرخوة حول المفصل يقلل من الاحتكاك المباشر ويحسن الوظيفة.
باختصار، هشاشة العظام هي عملية معقدة تتضمن تفاعلًا بين الجزيئات الناتجة عن تآكل المفصل الاصطناعي، والاستجابة المناعية للجسم، والعوامل الميكانيكية، مما يؤدي إلى تدمير العظم المحيط بالمفصل المزروع.
الأعراض والتشخيص الدقيق لتآكل العظام حول مكونات الحُق
قد تكون هشاشة العظام حول مكونات الحُق صامتة لسنوات عديدة، مما يجعل التشخيص المبكر تحديًا. الأعراض عادة ما تظهر عندما تتطور الحالة وتؤدي إلى رخاوة المكونات أو كسور حول المفصل.
الأعراض المحتملة:
- الألم: غالبًا ما يكون العرض الأول والأكثر شيوعًا. قد يكون الألم موضعيًا في منطقة الورك أو الفخذ، وقد يزيد مع النشاط ويقل مع الراحة. قد يشير الألم الجديد أو المتزايد بعد فترة طويلة من الراحة بعد الجراحة إلى مشكلة.
- الضعف أو العرج: قد يؤدي فقدان الدعم العظمي إلى ضعف في الساق المصابة وعرج واضح أثناء المشي.
- صعوبة الحركة: قد يلاحظ المريض صعوبة في تحريك الورك أو نطاق محدود للحركة.
- الشعور بعدم الاستقرار: في الحالات المتقدمة، قد يشعر المريض بأن المفصل "غير مستقر" أو أنه "يتحرك".
- الصوت (الفرقعة أو الطقطقة): قد يصدر المفصل أصواتًا غير طبيعية في بعض الحالات.
- تورم أو احمرار (نادر): هذه الأعراض قد تكون مؤشرًا على التهاب أو عدوى، والتي يجب استبعادها.
ملاحظة هامة: غياب الأعراض لا يعني عدم وجود هشاشة عظام. لذلك، المتابعة الدورية مع جراح العظام أمر حيوي.
التشخيص الدقيق:
يتطلب التشخيص الفعال والمبكر لتآكل العظام حول المفصل الاصطناعي خبرة واسعة واستخدامًا لتقنيات تصوير متقدمة. يتميز الأستاذ الدكتور محمد هطيف بخبرته العميقة التي تزيد عن 20 عامًا في هذا المجال، ويستخدم أحدث الأساليب التشخيصية لضمان أدق النتائج:
-
التاريخ المرضي والفحص السريري:
- يسأل الأستاذ الدكتور هطيف عن تاريخ الجراحة السابقة، أي ألم جديد، تغير في نمط المشي، أو صعوبة في الحركة.
- يقوم بفحص الورك لتقييم نطاق الحركة، وجود ألم عند لمس مناطق معينة، أو عرج.
-
الفحوصات التصويرية (Imaging Studies):
- الأشعة السينية (X-rays): هي الخط الأول والأكثر أهمية. تُظهر الأشعة السينية علامات هشاشة العظام كـ "مناطق إشعاعية شفافة" (Radiolucent lines) أو "مناطق كيسية" (Cystic lesions) حول المكونات المزروعة. تُجرى الأشعة السينية بشكل روتيني لمتابعة المرضى بعد جراحة الورك. الأستاذ الدكتور هطيف يولي اهتمامًا خاصًا لمقارنة الأشعة السينية الحالية بالسابقة لتحديد أي تطور في التآكل.
- التصوير المقطعي المحوسب (CT Scan): يوفر التصوير المقطعي صورًا أكثر تفصيلاً للعظم والمكونات. يمكنه الكشف عن هشاشة العظام التي قد لا تكون واضحة في الأشعة السينية، خاصة في المناطق التي تتداخل فيها مكونات الورك المعدنية. يمكن استخدام تقنيات تقليل التشويش المعدني (Metal Artifact Reduction Sequences - MARS) لتحسين جودة الصور. يساعد الأستاذ الدكتور هطيف في تقييم حجم وموقع الكيسات العظمية ومدى تدمير العظم.
- التصوير بالرنين المغناطيسي (MRI): على الرغم من أن التصوير بالرنين المغناطيسي يعاني من تشويشات معدنية (Artifacts) حول المكونات الاصطناعية، إلا أنه قد يكون مفيدًا في تقييم الأنسجة الرخوة المحيطة واستبعاد أسباب أخرى للألم.
- المسح العظمي بالنظائر المشعة (Bone Scan): يمكن أن يكون مفيدًا في التفريق بين هشاشة العظام والالتهاب (العدوى) أو الرخاوة العقيمة للمفصل.
-
الفحوصات المخبرية (Laboratory Tests):
- سرعة ترسب كريات الدم الحمراء (ESR) والبروتين المتفاعل C (CRP): تُجرى هذه الفحوصات لاستبعاد العدوى، حيث أن العدوى حول المفصل الاصطناعي قد تظهر بأعراض مشابهة. مستويات ESR و CRP تكون طبيعية عادة في حالات هشاشة العظام غير المصحوبة بعدوى.
- مستويات أيونات المعادن في الدم: في حالات المفاصل المعدن-على-معدن، يتم فحص مستويات أيونات الكوبالت والكروم في الدم للكشف عن التسمم بالمعادن أو فرط الحساسية.
-
شفط المفصل (Aspiration):
- في بعض الحالات المشتبه بها، قد يقوم الأستاذ الدكتور هطيف بإجراء شفط لسائل المفصل تحت توجيه الأشعة السينية أو الموجات فوق الصوتية. يتم تحليل السائل بحثًا عن خلايا التهابية أو بكتيريا لاستبعاد العدوى بشكل قاطع.
من خلال الجمع بين هذه الأدوات التشخيصية وخبرته الواسعة، يتمكن الأستاذ الدكتور محمد هطيف من تقديم تشخيص دقيق وتقييم شامل لحالة المريض، مما يمهد الطريق لوضع خطة علاجية مخصصة وفعالة.
خيارات العلاج الشاملة لهشاشة العظام حول مكونات الحُق
يعتمد قرار العلاج على عدة عوامل، بما في ذلك حجم وموقع هشاشة العظام، مدى الأعراض، العمر ومستوى نشاط المريض، والحالة العامة لصحته. يمكن تقسيم العلاج إلى خيارات تحفظية (غير جراحية) وخيارات جراحية. يتمتع الأستاذ الدكتور محمد هطيف بخبرة واسعة في تحديد المسار العلاجي الأمثل لكل مريض، مستفيدًا من أحدث التقنيات والبروتوكولات.
1. العلاج التحفظي (Conservative Management):
عادة ما يكون العلاج التحفظي خيارًا للمرضى الذين يعانون من هشاشة عظام بسيطة، غير مؤلمة، ولا تتطور بسرعة، أو للمرضى الذين لا يعتبرون مرشحين جيدين للجراحة بسبب حالات صحية أخرى.
-
المراقبة الدورية:
- متابعة منتظمة باستخدام الأشعة السينية لتقييم تطور هشاشة العظام. يوصي الأستاذ الدكتور هطيف بإجراء أشعة كل 6-12 شهرًا لتقييم أي تغييرات.
- دور الأستاذ الدكتور محمد هطيف: يقدم الأستاذ الدكتور هطيف استشارات تفصيلية للمرضى حول أهمية المتابعة الدورية، موضحًا لهم طبيعة المرض وكيفية مراقبته، مؤكداً على الأمانة الطبية في تحديد أفضل مسار علاجي دون اللجوء الجراحي إلا عند الضرورة القصوى.
-
إدارة الألم:
- مسكنات الألم ومضادات الالتهاب غير الستيرويدية (NSAIDs): للمساعدة في تخفيف أي ألم خفيف.
- تعديل النشاط: يُنصح المرضى بتقليل الأنشطة عالية التأثير التي تزيد من الضغط على المفصل، مثل الجري أو القفز، والتركيز على الأنشطة منخفضة التأثير مثل المشي والسباحة وركوب الدراجات الثابتة.
-
البسفوسفونات (Bisphosphonates):
- هذه الأدوية، المستخدمة عادة لعلاج هشاشة العظام الجهازية، تعمل على تثبيط الخلايا الآكلة للعظام. هناك بعض الأبحاث التي تشير إلى فعاليتها المحتملة في إبطاء تقدم هشاشة العظام المحيطة بالمفصل الاصطناعي، ولكن لا يزال استخدامها محل نقاش في هذا السياق، وتعتبر استخدامًا "غير مصرح به" (Off-label).
- اعتبارات الأستاذ الدكتور محمد هطيف: يناقش الأستاذ الدكتور هطيف مع المريض الفوائد والمخاطر المحتملة لاستخدام البسفوسفونات بناءً على أحدث الأدلة العلمية، ويتم اتخاذ القرار بشكل مشترك.
2. التدخل الجراحي (Surgical Intervention):
يُعد التدخل الجراحي هو العلاج الأكثر فعالية لهشاشة العظام الكبيرة، المصحوبة بأعراض، والتي تتطور بسرعة، أو التي تهدد استقرار المفصل الاصطناعي. الهدف من الجراحة هو إزالة الأنسجة المتضررة، وملء العيوب العظمية، واستبدال المكونات المتآكلة أو الرخوة.
يُعرف الأستاذ الدكتور محمد هطيف كمرجع أول في جراحة العظام في اليمن والمنطقة، بخبرته التي تزيد عن 20 عامًا واستخدامه لأحدث التقنيات مثل الجراحة المجهرية وتنظير المفاصل 4K وجراحة المفاصل الاصطناعية. يقدم حلولاً جراحية دقيقة ومبتكرة لمعالجة هشاشة العظام حول مكونات الورك المزروع.
دواعي الجراحة:
- الألم المستمر والمتزايد الذي لا يستجيب للعلاج التحفظي.
- تطور هشاشة العظام بشكل كبير أو سريع على الأشعة السينية.
- وجود عيوب عظمية كبيرة تهدد استقرار المفصل أو تزيد من خطر الكسر حول المفصل.
- رخاوة المكونات المزروعة (حتى لو كانت لا تزال "مثبتة جيدًا" في البداية).
- ظهور ورم كاذب كبير.
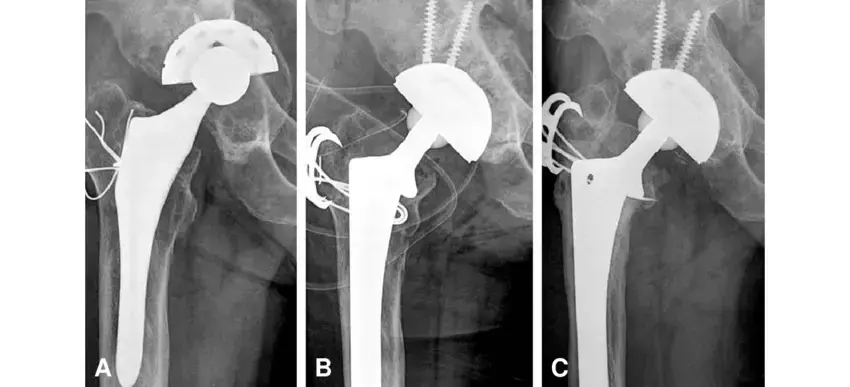
الإجراء الجراحي (جراحة المراجعة - Revision Arthroplasty):
جراحة المراجعة أكثر تعقيدًا من الجراحة الأولية وتتطلب خبرة جراحية عالية. يتبع الأستاذ الدكتور هطيف نهجًا دقيقًا ومراحلًا لضمان أفضل النتائج:
-
التخطيط قبل الجراحة:
- التقييم الشامل: يتضمن مراجعة دقيقة للتاريخ المرضي، الفحص السريري، وجميع الفحوصات التصويرية (أشعة سينية، CT scan بتقنية MARS لتقليل التشويش المعدني).
- اختيار الزرعات: يختار الأستاذ الدكتور هطيف بعناية المكونات البديلة التي تتناسب مع حجم وشكل العظم المتبقي للمريض، مع الأخذ في الاعتبار عوامل مثل التصميم والمواد لتحسين النتائج طويلة الأمد.
- استخدام التقنيات الحديثة: يعتمد الأستاذ الدكتور هطيف على أحدث البرامج التخطيطية الرقمية لتقييم حجم العيوب العظمية، وتحديد نوع وكمية العظم المطلوب للترقيع، والتخطيط للوضع الأمثل للمكونات الجديدة.
-
خطوات الجراحة (السيناريو العام):
- الوصول الجراحي: يتم استخدام نفس الشق الجراحي السابق عادةً، أو شق جديد لتحسين الوصول.
- إزالة الأنسجة المتضررة وجزيئات التآكل: يقوم الأستاذ الدكتور هطيف بإزالة جميع الأنسجة الكيسية والتهابية (Synovectomy) وجزيئات التآكل المتراكمة حول المفصل.
-
إزالة المكونات القديمة:
- استبدال البطانة (Liner Exchange): إذا كانت هشاشة العظام محدودة والبطانة فقط متآكلة بينما القشرة المعدنية الحُقِّيَّة ثابتة بشكل جيد ولا يوجد دليل على رخاوتها، فقد يكون استبدال البطانة فقط (عادةً بطانة بولي إيثيلين متشابك عالي الكثافة - HXLPE) كافيًا. هذه الجراحة أقل توغلًا.
- استبدال المكون الحُقِّي بالكامل (Acetabular Component Revision): في معظم الحالات، عندما تكون هشاشة العظام قد أثرت بشكل كبير على العظم المحيط بالقشرة الحُقِّيَّة، أو عندما تكون القشرة نفسها رخوة، يتطلب الأمر إزالتها واستبدالها بالكامل.
-
معالجة العيوب العظمية وترقيع العظام (Bone Grafting):
-
بعد إزالة المكونات المتضررة، غالبًا ما يتبقى عيب في العظم. يقوم الأستاذ الدكتور هطيف بمعالجة هذه العيوب باستخدام ترقيع العظام. يمكن أن يكون الترقيع:
- ذاتي (Autograft): عظم يؤخذ من المريض نفسه (مثل عظم الحوض)، وله أفضل فرصة للالتئام.
- خيفي (Allograft): عظم يؤخذ من متبرع (بنك العظام).
- اصطناعي (Synthetic Grafts): مواد اصطناعية تحفز نمو العظم.
- تقنيات الأستاذ الدكتور هطيف: يستخدم الأستاذ الدكتور هطيف تقنيات متقدمة في ترقيع العظام لضمان إعادة بناء العظم التالف بشكل فعال، مما يوفر أساسًا قويًا لتثبيت المكونات الجديدة.
-
بعد إزالة المكونات المتضررة، غالبًا ما يتبقى عيب في العظم. يقوم الأستاذ الدكتور هطيف بمعالجة هذه العيوب باستخدام ترقيع العظام. يمكن أن يكون الترقيع:
- تثبيت المكونات الجديدة: يتم تثبيت المكونات الحُقِّيَّة الجديدة (قشرة وبطانة) في مكانها باستخدام تقنيات خالية من الأسمنت (Press-fit) أو باستخدام البراغي، لضمان تثبيت قوي ومستقر.
- إعادة بناء رأس الفخذ (إذا لزم الأمر): قد يستدعي الأمر أحيانًا استبدال رأس الفخذ أو حتى الساق الفخذية إذا كانت متآكلة أو غير مستقرة.
- الإغلاق: يتم إغلاق الجرح بعناية، مع التأكد من استعادة استقرار الأنسجة الرخوة.
الأستاذ الدكتور محمد هطيف: ريادة وتميز
يجمع الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام بجامعة صنعاء، بين الخبرة الأكاديمية العميقة والممارسة السريرية المتقدمة. في جراحات مراجعة الورك، يبرز تميزه في:
*
الدقة الجراحية:
استخدام الجراحة المجهرية وتقنيات التصوير 4K يضمن دقة لا مثيل لها في التعامل مع الأنسجة الحساسة والعظام المعرضة للتلف.
*
التقنيات المتقدمة:
يعتمد على أحدث تقنيات ترميم العظام وتثبيت الزرعات لضمان أقصى درجات الاستقرار والمتانة.
*
الأمانة الطبية:
يشتهر الأستاذ الدكتور هطيف بالتزامه الصارم بالأمانة الطبية، حيث يقدم التقييمات الأكثر صدقًا وواقعية، ويختار دائمًا الخيار العلاجي الذي يخدم مصلحة المريض على المدى الطويل، حتى لو كان ذلك يعني جراحة أكثر تعقيدًا تتطلب خبرة عالية.
| مقارنة بين خيارات العلاج التحفظي والجراحي لتآكل العظام حول الورك المزروع |
| :--------------------------------------------------------------------- | :--------------------------------------------------------------------------------------------------------------------------- | :------------------------------------------------------------------------------------------------------------------------------------------ |
|
الميزة
|
العلاج التحفظي (المراقبة، مسكنات، تعديل نشاط)
|
العلاج الجراحي (جراحة المراجعة)
|
|
الهدف الرئيسي
| إبطاء التقدم، تخفيف الأعراض، تأخير الجراحة. | إزالة العظم المتآكل، إعادة بناء العظم، استبدال المكونات، استعادة وظيفة المفصل، منع الفشل الكارثي. |
|
دواعي الاستخدام
| تآكل عظمي بسيط، لا توجد أعراض أو أعراض خفيفة، عدم وجود رخاوة، مرضى غير مرشحين للجراحة. | تآكل عظمي كبير ومتطور، ألم مستمر، رخاوة المكونات، خطر الكسر، فشل العلاج التحفظي. |
|
المدة الزمنية
| طويل الأمد، يتطلب متابعة مدى الحياة. | إجراء فردي (جراحة)، يليه فترة تعافٍ وإعادة تأهيل. |
|
المخاطر
| استمرار تدهور العظم، تطور الأعراض، الحاجة الحتمية للجراحة في المستقبل، خطر الكسر. | مخاطر الجراحة (عدوى، نزيف، جلطات، خلع، إصابة الأعصاب، فشل الزرعة)، فترة تعافٍ أطول، الحاجة إلى إعادة التأهيل. |
|
التعافي
| لا توجد فترة تعافٍ مباشرة، ولكن قد تستمر القيود على النشاط. | تعافٍ طويل نسبيًا (عدة أسابيع إلى أشهر)، يتطلب الالتزام ببرنامج إعادة تأهيل صارم. |
|
التكلفة
| أقل تكلفة على المدى القصير (فحوصات، أدوية)، ولكن قد تزداد مع المتابعة الدورية. | تكلفة أعلى على المدى القصير (جراحة، إقامة في المستشفى، إعادة تأهيل)، ولكن قد تكون الحل النهائي. |
|
فعالية المدى الطويل
| يقلل الأعراض مؤقتًا، قد لا يمنع تطور المرض. | يحل المشكلة جذريًا، ويحسن وظيفة المفصل ونوعية الحياة لسنوات عديدة (إذا نجحت الجراحة). |
جدول: أنواع جزيئات التآكل الرئيسية ومصادرها وتأثيراتها في هشاشة العظام حول الورك الاصطناعي
| نوع الجزيء | المصدر الرئيسي | الحجم الشائع (ميكرون) | التأثير الالتهابي | الملاحظات الهامة |
|
النوع:
|
البولي إيثيلين (Polyethylene) - الأكثر شيوعًا
| 0.1 - 10 |
قوية جدًا:
تحفز الخلايا البلعمية بقوة لإفراز السيتوكينات الالتهابية التي تنشط الخلايا الآكلة للعظام. | المفاصل الحديثة تستخدم بولي إيثيلين متشابك عالي الكثافة (HXLPE) لتقليل معدل التآكل بشكل كبير، مما يطيل عمر المفصل. |
|
النوع:
|
المعدن (Metal) - من سبائك الكوبالت-كروم أو التيتانيوم
| < 0.1 |
قوية جدًا وقد تكون سامة/حساسية:
تثير استجابة التهابية قوية، وقد تسبب تفاعلات تحسسية أو سمية جهازية. | غالبًا ما تكون جزيئات نانوية (أصغر من 0.1 ميكرون). مرتبطة بمفاصل المعدن-على-معدن (MoM) التي تراجع استخدامها. قد تنتج من "Trunnionosis" (تآكل عند مفصل رأس الفخذ-الساق). |
|
النوع:
|
السيراميك (Ceramic) - من أكاسيد الألومنيوم أو الزركونيوم
| 0.1 - 1 |
ضعيفة نسبيًا:
إذا حدث تآكل، فإن الجزيئات تكون صلبة جدًا وتثير استجابة التهابية أقل مقارنة بالبولي إيثيلين أو المعدن. | مقاومة عالية للتآكل. غالبًا ما ترتبط بكسر السيراميك بدلاً من التآكل التدريجي، مما يولد جزيئات أكبر. |
|
النوع:
|
الأسمنت العظمي (Bone Cement) - بولي ميثيل ميثاكريليت (PMMA)
| > 10 |
معتدلة:
يمكن أن تساهم في الاستجابة الالتهابية، خاصة إذا كانت الجزيئات كبيرة وتحدث في مناطق ذات حركة دقيقة. | أقل شيوعًا كمسبب رئيسي لهشاشة العظام مقارنة بالبولي إيثيلين، لكنها تساهم في بيئة الالتهاب. |
إعادة التأهيل والتعافي بعد جراحة المراجعة للورك
تُعد مرحلة إعادة التأهيل بعد جراحة مراجعة الورك حاسمة لنجاح الجراحة على المدى الطويل واستعادة الوظيفة الكاملة للمفصل. تختلف هذه المرحلة عن التعافي بعد الجراحة الأولية، حيث تتطلب غالبًا جهدًا أكبر وصبرًا من المريض، نظرًا لكونها غالبًا أكثر تعقيدًا مع ضعف العظم المحيط.
يؤمن الأستاذ الدكتور محمد هطيف بأن الجراحة الممتازة يجب أن يتبعها برنامج تأهيل ممتاز. لذا، يضع خططًا لإعادة التأهيل مخصصة لكل مريض، ويتابع تقدمهم عن كثب، مع التركيز على التعافي الآمن والفعال.
مراحل إعادة التأهيل:
-
المرحلة المبكرة (المستشفى وأول 6 أسابيع):
- التحكم في الألم: استخدام مسكنات الألم بانتظام للسيطرة على الألم بعد الجراحة.
- التحرك المبكر: يبدأ المريض في التحرك في أقرب وقت ممكن بعد الجراحة، عادة في اليوم الأول أو الثاني، بمساعدة أخصائي العلاج الطبيعي. يبدأ المشي بوزن جزئي (إذا سمح الجراح بذلك، خاصة في حالات ترقيع العظام الواسع) باستخدام المشاية أو العكازات.
- تمارين خفيفة: تمارين لتحسين نطاق الحركة الخفيف وتقوية العضلات حول الورك.
- احتياطات: يتم تعليم المريض الاحتياطات اللازمة لتجنب خلع المفصل، مثل عدم ثني الورك أكثر من 90 درجة، وعدم تقاطع الساقين، وعدم تدوير الساق للداخل.
-
المرحلة المتوسطة (6 أسابيع إلى 3 أشهر):
- زيادة الوزن على الساق: يتم زيادة مقدار الوزن المسموح به تدريجيًا بناءً على توجيهات الأستاذ الدكتور هطيف وتقدم الالتئام.
- تقوية العضلات: تمارين مكثفة لتقوية عضلات الورك والفخذ (خاصة العضلات الباسطة والمبعدة).
- تحسين المشي: التركيز على استعادة نمط مشي طبيعي وتقليل الاعتماد على أدوات المساعدة.
- نطاق الحركة: العمل على استعادة نطاق كامل للحركة بأمان.
-
المرحلة المتأخرة (3 أشهر وما بعدها):
- العودة إلى الأنشطة: العودة التدريجية إلى الأنشطة اليومية والترفيهية، مع تجنب الأنشطة عالية التأثير.
- التمارين الوظيفية: تمارين توازن وتنسيق لتحسين الاستقرار.
- المتابعة طويلة الأمد: المتابعة الدورية مع الأستاذ الدكتور هطيف لتقييم المفصل الاصطناعي على المدى الطويل.
نصائح الأستاذ الدكتور محمد هطيف لتعافٍ ناجح:
- الالتزام ببرنامج العلاج الطبيعي: العلاج الطبيعي هو حجر الزاوية في التعافي. الالتزام بالتمارين الموصوفة هو مفتاح استعادة القوة والحركة.
- الصبر والمثابرة: التعافي من جراحة مراجعة الورك يستغرق وقتًا وجهدًا.
- تجنب الأنشطة عالية التأثير: للحفاظ على عمر المفصل الاصطناعي، يجب تجنب الأنشطة التي تضع ضغطًا كبيرًا على المفصل.
- الحفاظ على وزن صحي: يقلل الوزن الزائد من الضغط على المفصل الاصطناعي.
- المتابعة الدورية: زيارة الأستاذ الدكتور هطيف بانتظام لإجراء الفحوصات التصويرية والسريرية، حتى لو لم تكن هناك أعراض، للكشف المبكر عن أي مشاكل محتملة.
قصص نجاح المرضى مع الأستاذ الدكتور محمد هطيف في علاج تآكل العظام حول الورك المزروع
تجسد هذه القصص الواقعية (مع تغيير الأسماء لحماية الخصوصية) التزام الأستاذ الدكتور محمد هطيف بتقديم رعاية طبية استثنائية، ومهاراته الجراحية الفائقة، والتزامه بـ "الأمانة الطبية" التي وضعته في صدارة جراحي العظام في اليمن.
قصة المريض الأول: السيد أحمد - "عودة الحياة بعد سنوات من الألم الخفي"
السيد أحمد، 68 عامًا، خضع لعملية استبدال مفصل ورك قبل 15 عامًا. عاش سنوات طويلة بدون ألم، لكن في السنتين الأخيرتين، بدأ يشعر بألم خفيف متقطع في وركه الأيمن، والذي سرعان ما تحول إلى ألم مستمر يزداد مع الحركة. كانت أشعته السينية الروتينية تظهر تغيرات طفيفة، لكن السيد أحمد لم يأخذ الأمر على محمل الجد في البداية.
عندما وصل إلى عيادة الأستاذ الدكتور محمد هطيف، كان الألم قد أصبح مزمنًا، ويؤثر على نومه ونشاطه اليومي. بعد فحص سريري دقيق ومراجعة الأشعة السينية، طلب الأستاذ الدكتور هطيف إجراء تصوير مقطعي محوسب (CT Scan) بتقنية تقليل التشويش المعدني المتقدمة. كشفت النتائج عن وجود هشاشة عظام كبيرة حول المكون الحُقِّي المزروع، مع تكون كيس عظمي يهدد استقرار المفصل.
شرح الأستاذ الدكتور هطيف للسيد أحمد، بوضوح وصراحة، الوضع بدقة، مؤكدًا على أن الجراحة أصبحت ضرورية لتجنب فشل المفصل الكارثي. أجرى الأستاذ الدكتور هطيف عملية مراجعة معقدة للمفصل، حيث قام بإزالة الأنسجة المتضررة وجزيئات التآكل، ثم أزال المكون الحُقِّي القديم، وقام بإعادة بناء العيب العظمي الكبير باستخدام ترقيع عظمي دقيق، ومن ثم تثبيت مكون حُقِّي جديد متقدم. استخدم الأستاذ الدكتور هطيف خبرته التي تزيد عن 20 عامًا وتقنيات الجراحة المجهرية لضمان أدق النتائج.
بعد الجراحة، وبفضل برنامج التأهيل المكثف والمتابعة الدقيقة من الأستاذ الدكتور هطيف وفريقه، بدأ السيد أحمد يتعافى بشكل ملحوظ. بعد 6 أشهر، كان يمشي بدون مساعدة، وعاد إلى أنشطته المعتادة. يقول السيد أحمد: "الأستاذ الدكتور محمد هطيف لم يعالج وركي فحسب، بل أعاد لي حياتي. خبرته وأمانته الطبية كانت واضحة في كل خطوة، ومنحني الثقة في قراره الجراحي المعقد."
قصة المريض الثاني: السيدة فاطمة - "تحدي تشخيص معقد وخبرة لا تضاهى"
السيدة فاطمة، 59 عامًا، تعاني من مرض السكري وارتفاع ضغط الدم، وخضعت لعملية استبدال مفصل ورك قبل 10 سنوات. بدأت تشعر بألم غامض في وركها الأيسر، لم يكن حادًا ولكنه كان مزعجًا، خاصة عند الاستيقاظ من النوم. كانت فحوصات الدم الأولية تثير الشك في وجود عدوى بسيطة، لكن الأستاذ الدكتور محمد هطيف، بخبرته الواسعة، أصر على استبعاد هشاشة العظام أولاً.
بعد إجراء سلسلة من الفحوصات التشخيصية المتقدمة، بما في ذلك التصوير المقطعي ثلاثي الأبعاد واختبارات معملية متخصصة، اكتشف الأستاذ الدكتور هطيف هشاشة عظام خفية حول البطانة البولي إيثيلين، بالإضافة إلى بعض جزيئات التآكل المعدنية الدقيقة. أدرك الأستاذ الدكتور هطيف أن حالة السيدة فاطمة تتطلب تدخلًا دقيقًا نظرًا لتاريخها الطبي المعقد.
شرح الأستاذ الدكتور هطيف للسيدة فاطمة الخيارات المتاحة، مؤكداً على أهمية التدخل المبكر قبل أن تتفاقم هشاشة العظام. قام بإجراء عملية جراحية أقل توغلاً حيث تم استبدال البطانة البولي إيثيلين المتآكلة فقط (Liner Exchange)، مع تنظيف دقيق للمنطقة المحيطة من جزيئات التآكل. حرص الأستاذ الدكتور هطيف على استخدام أحدث البطانات المصنوعة من البولي إيثيلين عالي الوزن الجزيئي المتشابك لضمان طول عمر الزرعة.
بفضل دقة الأستاذ الدكتور هطيف وخبرته في الجراحة الموجهة، وخبرته في التعامل مع حالات المرضى المعقدة، كان تعافي السيدة فاطمة سريعًا وخاليًا من المضاعفات. عادت السيدة فاطمة إلى حياتها الطبيعية خلال فترة وجيزة، وبدون الألم الذي كانت تشكو منه. تقول السيدة فاطمة: "كان الأستاذ الدكتور محمد هطيف هو الشخص الوحيد الذي فهم حالتي المعقدة. معرفته العميقة والتزامه بأحدث التقنيات أنقذني من مشكلة أكبر، وأنا ممتنة لمهارته وأمانته."
هذه القصص ليست مجرد شهادات، بل هي دليل على لماذا يعتبر الأستاذ الدكتور محمد هطيف "خيارك الأول في جراحة العظام في اليمن"، فهو يجمع بين العلم، والخبرة العملية، والتكنولوجيا الحديثة، والأمانة الطبية لتقديم أفضل النتائج لمرضاه.
الوقاية من هشاشة العظام حول مكونات الورك المزروع
على الرغم من أن هشاشة العظام قد تكون مضاعفة طويلة الأجل لا يمكن استبعادها تمامًا، إلا أن هناك استراتيجيات يمكن أن تقلل بشكل كبير من خطر حدوثها أو تأخير ظهورها:
-
اختيار الزرعات والمواد الأحدث:
- البولي إيثيلين عالي الوزن الجزيئي المتشابك (HXLPE): يُقلل هذا النوع المطور من البولي إيثيلين بشكل كبير من معدلات التآكل مقارنة بالبولي إيثيلين التقليدي، وبالتالي يقلل من إنتاج جزيئات التآكل. الأستاذ الدكتور محمد هطيف يفضل استخدام هذه المواد المتقدمة في جراحات استبدال المفصل الأولية.
- مكونات السيراميك-على-سيراميك (CoC) أو السيراميك-على-بولي إيثيلين (CoP): توفر هذه المجموعات معدلات تآكل منخفضة للغاية.
-
التقنية الجراحية الدقيقة:
- الوضع الصحيح للمكونات: تضمن خبرة الجراح في الوضع الدقيق للمكونات الحُقِّيَّة والفخذية تقليل الاحتكاك والتآكل غير الضروريين. يستخدم الأستاذ الدكتور هطيف أحدث التقنيات وأساليب القياس الدقيقة لتحقيق أفضل وضع للمكونات.
- تجنب احتكاك الحافة (Edge Loading): الوضع غير الصحيح قد يؤدي إلى احتكاك حافة البطانة مع رأس الفخذ، مما يزيد من معدل التآكل.
-
العوامل المتعلقة بالمريض:
- الحفاظ على وزن صحي: يقلل الوزن الزائد من الضغط الميكانيكي على المفصل الاصطناعي ويقلل من معدل التآكل.
- تعديل الأنشطة: يجب على المرضى تجنب الأنشطة عالية التأثير بعد جراحة استبدال الورك، مثل الجري أو القفز، والتي يمكن أن تزيد من تآكل المفصل.
- المتابعة الدورية: الفحوصات الدورية مع جراح العظام (مثل الأستاذ الدكتور محمد هطيف) باستخدام الأشعة السينية ضرورية للكشف المبكر عن أي علامات لتآكل العظام أو هشاشتها، حتى في حالة عدم وجود أعراض. الكشف المبكر يمكن أن يمنع تفاقم المشكلة ويتيح خيارات علاجية أقل تعقيدًا.
أسئلة شائعة (FAQ) حول تآكل العظام حول الورك المزروع
يحرص الأستاذ الدكتور محمد هطيف على تثقيف مرضاه بشكل كامل، وفيما يلي إجابات على بعض الأسئلة الأكثر شيوعًا حول هشاشة العظام حول مكونات الورك المزروع:
1. ما هي هشاشة العظام حول مكونات الورك المزروع (Periprosthetic Osteolysis)؟
هي عملية فقدان أو تآكل تدريجي للعظم المحيط بالمفصل الاصطناعي، وخاصة حول مكون الحُق، تحدث كاستجابة التهابية لجزيئات التآكل الدقيقة الناتجة عن احتكاك مواد المفصل الاصطناعي مع مرور الوقت.
2. ما مدى شيوع هذه الحالة؟
تختلف نسبة شيوعها حسب نوع المواد المستخدمة في المفصل الاصطناعي وعمر المفصل. في المفاصل القديمة التي تستخدم البولي إيثيلين التقليدي، كانت النسبة أعلى. مع التقنيات الحديثة ومواد البولي إيثيلين المتشابكة عالية الكثافة (HXLPE)، انخفضت النسبة بشكل كبير، ولكنها لا تزال مضاعفة محتملة على المدى الطويل، خاصة بعد 10-15 سنة من الجراحة الأولية.
3. ما هي الأعراض الرئيسية لتآكل العظام حول الورك؟
غالبًا ما تكون صامتة في بدايتها. عندما تظهر الأعراض، فإنها تشمل عادةً: ألم جديد أو متزايد في منطقة الورك أو الفخذ، عرج، ضعف في الساق، أو شعور بعدم الاستقرار في المفصل.
4. كيف يتم تشخيص هشاشة العظام؟
يتم التشخيص عادةً من خلال مراجعة التاريخ المرضي والفحص السريري، وتصوير الأشعة السينية الروتينية التي تظهر "مناطق إشعاعية شفافة" حول المفصل. في الحالات الأكثر تعقيدًا، قد يطلب الأستاذ الدكتور محمد هطيف تصويرًا مقطعيًا محوسبًا (CT Scan) بتقنية تقليل التشويش المعدني للحصول على صور أكثر تفصيلاً للعظم.
5. هل يمكن الوقاية من هشاشة العظام؟
لا يمكن منعها بشكل مطلق، ولكن يمكن تقليل خطر حدوثها بشكل كبير من خلال استخدام مواد زرع حديثة ومقاومة للتآكل (مثل HXLPE)، وتقنية جراحية دقيقة لضمان الوضع الأمثل للمكونات، والحفاظ على وزن صحي، وتجنب الأنشطة عالية التأثير. المتابعة الدورية مع جراح العظام ضرورية للكشف المبكر.
6. ما هي خيارات العلاج المتاحة؟
تعتمد على شدة الحالة. الخيارات تشمل المراقبة الدورية (للحالات البسيطة وغير المصحوبة بأعراض)، وإدارة الألم وتعديل النشاط، وقد يتم النظر في بعض الأدوية مثل البسفوسفونات في حالات مختارة. في معظم الحالات المتقدمة والمصاحبة للأعراض، يكون التدخل الجراحي (جراحة المراجعة) ضروريًا لإزالة العظم المتآكل وإعادة بنائه واستبدال المكونات.
7. ما هي المخاطر المرتبطة بجراحة مراجعة الورك؟
جراحة المراجعة أكثر تعقيدًا من الجراحة الأولية وتحمل مخاطر أعلى قليلاً، بما في ذلك العدوى، النزيف، الجلطات الدموية، خلع المفصل، إصابة الأعصاب، والحاجة إلى تعافٍ أطول. ومع ذلك، فإن الأستاذ الدكتور محمد هطيف بخبرته الطويلة واستخدامه للتقنيات الحديثة يقلل من هذه المخاطر إلى أقصى حد ممكن.
8. كم من الوقت يستغرق التعافي بعد جراحة المراجعة؟
يتراوح التعافي عادةً بين عدة أسابيع إلى بضعة أشهر، ويعتمد على مدى تعقيد الجراحة والتزام المريض ببرنامج العلاج الطبيعي. يوضع برنامج تأهيل مخصص لكل مريض لضمان أفضل النتائج.
9. متى يجب أن أستشير الأستاذ الدكتور محمد هطيف؟
إذا كنت قد خضعت لعملية استبدال مفصل الورك وبدأت تشعر بألم جديد أو متزايد في الورك، أو عرج، أو أي تغيير في وظيفة المفصل، يجب عليك استشارة الأستاذ الدكتور محمد هطيف فورًا. حتى لو لم تكن هناك أعراض، فإن المتابعة الدورية (كل بضع سنوات أو حسب توصية الجراح) أمر حيوي.
10. لماذا يعتبر الأستاذ الدكتور محمد هطيف الخيار الأفضل لعلاج هشاشة العظام في الورك؟
الأستاذ الدكتور محمد هطيف هو بروفيسور في جراحة العظام بجامعة صنعاء، ويمتلك خبرة تزيد عن 20 عامًا. يشتهر بمهاراته الجراحية المتميزة، واستخدامه لأحدث التقنيات مثل الجراحة المجهرية وتنظير المفاصل 4K وجراحة المفاصل الاصطناعية المتقدمة. إضافة إلى ذلك، فإن التزامه الصارم بـ "الأمانة الطبية" يضمن حصول كل مريض على التشخيص الأكثر دقة وخطة العلاج الأمثل المصممة خصيصًا لحالته، مما يجعله الخيار الأول والأكثر ثقة في اليمن والمنطقة.
هل أنت قلق بشأن هشاشة العظام حول مفصل الورك المزروع؟ لا تتردد في طلب استشارة من الأستاذ الدكتور محمد هطيف، الخبير الأول في جراحة العظام في اليمن. اتصل بنا اليوم لتحديد موعد والاطمئنان على صحة مفصلك.
آلام الورك وتقييد حركته ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك.. نلتزم بإعادتك لحياة خالية من الألم وورك قوي ووظيفي.
مواضيع أخرى قد تهمك