كسور عظم الفخذ: دليل شامل للمريض وعلاجها بالمسمار النخاعي المرن مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
يُعد كسر عظم الفخذ إصابة خطيرة تتطلب علاجًا دقيقًا. المسمار النخاعي المرن هو تقنية جراحية حديثة وفعالة، خاصة للأطفال، حيث يوفر استقرارًا للعظم، ويُسرّع الشفاء، ويُقلل المضاعفات، مما يُمكن المريض من استعادة حركته بشكل أسرع تحت إشراف نخبة الأطباء مثل الأستاذ الدكتور محمد هطيف.
تُعتبر كسور عظم الفخذ من الإصابات الخطيرة والمؤلمة التي تُحدث تأثيرًا عميقًا على جودة حياة المريض وقدرته على الحركة والاستقلالية. فالعظم الفخذي ليس مجرد أطول وأقوى عظم في جسم الإنسان فحسب، بل هو الركيزة الأساسية التي تدعم وزن الجسم وتُمكن من المشي والقفز والقيام بالأنشطة اليومية. لذا، فإن أي كسر في هذا العظم يتطلب تدخلًا طبيًا فوريًا وعناية فائقة، إلى جانب خطة علاجية مُحكمة ومتكاملة تضمن الشفاء التام واستعادة الوظيفة الطبيعية للساق.
في هذا الدليل الشامل والمفصل، سنغوص عميقًا في عالم كسور عظم الفخذ، بدءًا من فهم تركيبته التشريحية المعقدة، مرورًا باستعراض دقيق لأسبابها المتنوعة وأعراضها المميزة، ووصولًا إلى تفصيل أحدث وأكثر طرق العلاج فعالية، مع تسليط الضوء بشكل خاص على تقنية المسمار النخاعي المرن (Flexible Intramedullary Nailing) التي تُعد طفرة حقيقية في علاج هذه الكسور، خاصةً عند الأطفال، لما تُقدمه من مزايا فريدة ونتائج مبهرة. وفي صلب هذه الرحلة العلاجية، يبرز اسم الأستاذ الدكتور محمد هطيف ، أحد أبرز استشاريي جراحة العظام والعمود الفقري والمفاصل والكتف في اليمن والمنطقة، كمرجع علمي وخبرة عملية لا تُضاهى في هذا المجال.
يهدف هذا الدليل إلى تزويد المرضى وذويهم وكل مهتم بالمعلومات اللازمة، مع التأكيد على أهمية التشخيص الدقيق والعلاج المتقدم الذي يُقدمه نخبة من الأطباء المتخصصين بقيادة الأستاذ الدكتور محمد هطيف، الذي يُعتبر قامة علمية وعملية، ومُكرسًا خبرته التي تزيد عن 20 عامًا لخدمة مرضاه بأحدث التقنيات كالجراحة الميكروسكوبية ومناظير المفاصل بتقنية 4K وعمليات تبديل المفاصل، مع التزامه الراسخ بالصدق الطبي والأمانة العلمية.
فهم تشريح عظم الفخذ: أساس القوة والحركة
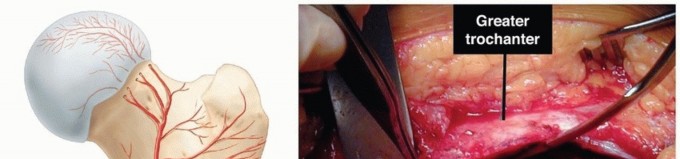
عظم الفخذ هو أطول عظم في جسم الإنسان وأكبرها وأقواها، ويمتد من الورك إلى الركبة. يُعتبر هذا العظم مفصلاً حيويًا للحركة والتحمل، ويُمكن تقسيم بنيته التشريحية إلى ثلاثة أجزاء رئيسية:
- الطرف الداني (العلوي) لعظم الفخذ (Proximal Femur): ويشمل رأس الفخذ الذي يتمفصل مع التجويف الحقي في عظم الورك لتشكيل مفصل الورك، والعنق الفخذي، والمدورين الكبير والصغير اللذين يُعدان نقاط ارتكاز للعضلات القوية المحيطة بالورك. تُعد كسور هذا الجزء خطيرة بشكل خاص، وتُصنف غالبًا ضمن كسور الورك.
- جسم أو جذع عظم الفخذ (Femoral Shaft): وهو الجزء الطويل والأسطواني من العظم الذي يربط الطرف العلوي بالطرف السفلي. هذا الجزء مسؤول عن تحمل الوزن ونقل القوى، وتُعتبر كسوره من أكثر كسور الفخذ شيوعًا وتتطلب عادةً تدخلًا جراحيًا.
- الطرف القاصي (السفلي) لعظم الفخذ (Distal Femur): ويشمل اللقمتين الفخذيتين (الوحشية والإنسية) اللتين تشكلان الجزء العلوي من مفصل الركبة. تُؤثر كسور هذا الجزء بشكل مباشر على وظيفة مفصل الركبة الحساس.
تُحيط بعظم الفخذ شبكة معقدة من العضلات القوية والأوعية الدموية والأعصاب، مما يجعله محميًا بشكل جيد، ولكنه في الوقت نفسه يجعل الكسور فيه مرتبطة بإصابات محتملة لهذه التراكيب الحيوية.
أسباب وعوامل خطر كسور عظم الفخذ
تُصنف كسور عظم الفخذ بشكل عام إلى كسور ناتجة عن طاقة عالية (high-energy trauma) وكسور ناتجة عن طاقة منخفضة (low-energy trauma)، بالإضافة إلى الكسور المرضية.
أسباب كسور عظم الفخذ الشائعة:
- حوادث السيارات والمركبات: تُعد السبب الأكثر شيوعًا لكسور جذع الفخذ لدى البالغين، حيث تُولد قوى تصادمية هائلة تفوق قدرة العظم على التحمل.
- السقوط من ارتفاعات عالية: مثل السقوط من الدرج، أو من شرفة، أو من أماكن العمل (أثناء الإنشاءات)، وهي تُسبب كسورًا شديدة ومتفتتة أحيانًا.
- الإصابات الرياضية: وخاصة في الرياضات عالية الاحتكاك أو التي تتضمن قفزات وسقطات قوية، مثل كرة القدم، التزلج، أو ركوب الدراجات.
- إصابات الطلقات النارية أو الانفجارات: تُسبب كسورًا مفتوحة ومعقدة مع تلف واسع للأنسجة الرخوة.
- السقوط البسيط لدى كبار السن: في هذه الفئة العمرية، يمكن أن يتسبب السقوط من الوقوف في كسر عظم الفخذ بسبب هشاشة العظام وضعف كثافة العظم.
- كسور الإجهاد (Stress Fractures): تحدث نتيجة تكرار الإجهاد على العظم، وغالبًا ما تُصيب الرياضيين أو الأفراد الذين يقومون بأنشطة بدنية مكثفة دون راحة كافية.
-
الكسور المرضية (Pathological Fractures):
تحدث هذه الكسور بسبب ضعف العظم الناتج عن أمراض معينة، مثل:
- الأورام الخبيثة المنتشرة (Metastatic Cancer): حيث تنتشر الخلايا السرطانية إلى العظم وتُضعفه.
- الأورام العظمية الأولية: مثل ساركوما العظم.
- هشاشة العظام (Osteoporosis): تُقلل من كثافة العظم وتجعله عرضة للكسر بسهولة.
- تكيسات العظم أو الأمراض الأيضية: التي تؤثر على بنية العظم.
عوامل الخطر:
- العمر: كبار السن (بسبب هشاشة العظام) والأطفال الصغار (بسبب نمط الحياة النشط وتطور العظم).
- الجنس: النساء أكثر عرضة لهشاشة العظام بعد انقطاع الطمث.
- التغذية: نقص الكالسيوم وفيتامين D.
- الأمراض المزمنة: مثل أمراض الكلى، الغدد الصماء، والسكري.
- بعض الأدوية: مثل الكورتيكوستيرويدات لفترات طويلة.
- نمط الحياة: قلة النشاط البدني، التدخين، الإفراط في تناول الكحول.
- الحالات الوراثية: التي تُسبب ضعف العظام.
أعراض كسور عظم الفخذ
تتميز كسور عظم الفخذ بأعراض واضحة وشديدة تتطلب اهتمامًا طبيًا فوريًا. يمكن أن تختلف شدة الأعراض بناءً على موقع الكسر ونوعه ومدى تفتته، ولكن بشكل عام، تشمل الأعراض الرئيسية ما يلي:
- ألم شديد ومفاجئ: وهو العرض الأبرز، ويكون حادًا ويُزداد سوءًا مع أي محاولة لتحريك الساق أو لمس المنطقة المصابة.
- تورم وكدمات: تُشاهد بشكل واضح حول منطقة الكسر نتيجة النزيف الداخلي للأوعية الدموية الصغيرة.
- تشوه ملحوظ في الساق: قد تبدو الساق أقصر، أو قد تتجه القدم للخارج أو للداخل بطريقة غير طبيعية، ويُمكن رؤية نتوءات غير طبيعية تحت الجلد في بعض الحالات.
- عدم القدرة على تحريك الساق أو الوقوف عليها: يُصبح الألم شديدًا جدًا بحيث يمنع المريض من تحمل الوزن على الساق المصابة.
- تشنجات عضلية: قد تُصاب العضلات المحيطة بالكسر بالتشنج محاولة منها لتثبيت المنطقة، مما يزيد الألم.
- احتمالية إصابة الأوعية الدموية والأعصاب: في الحالات الشديدة، قد يؤدي الكسر إلى إصابة الشرايين والأوردة الرئيسية أو الأعصاب، مما قد يُسبب خدرًا، تنميلًا، برودة في القدم، أو شحوبًا في لونها.
- الكسور المفتوحة: في بعض الحالات، قد يخترق جزء من العظم الجلد، مما يؤدي إلى جرح مفتوح يُعرف بالكسر المفتوح، وهذا يزيد من خطر الإصابة بالعدوى بشكل كبير.
عند ملاحظة أي من هذه الأعراض، من الضروري طلب المساعدة الطبية الطارئة فورًا.
تشخيص كسور عظم الفخذ
التشخيص الدقيق والسريع لكسر عظم الفخذ هو الخطوة الأولى نحو العلاج الناجح. يعتمد التشخيص على الفحص السريري والتصوير الطبي.
1. الفحص السريري:
يقوم الطبيب بتقييم شامل للحالة يتضمن:
*
التاريخ المرضي:
سؤال المريض (أو ذويه) عن كيفية حدوث الإصابة (آلية الرض)، وجود أي أمراض سابقة، أو تناول أدوية معينة.
*
فحص الأعراض:
تقييم الألم، التورم، التشوه الظاهر.
*
تقييم الدورة الدموية والأعصاب:
فحص النبض في القدم، الإحساس في أجزاء الساق المختلفة، وقدرة المريض على تحريك أصابع القدم للتأكد من عدم وجود إصابات وعائية عصبية مصاحبة للكسر.
2. التصوير الطبي:
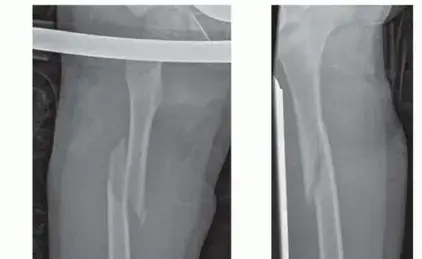
- الأشعة السينية (X-rays): هي الفحص الأساسي والأول لتأكيد وجود الكسر، تحديد موقعه، نوعه، ومدى تفتته. تُؤخذ صور من زوايا متعددة (أمامية وجانبية) لإعطاء صورة واضحة وشاملة للكسر.
- الأشعة المقطعية (CT Scan): قد تكون ضرورية في الحالات المعقدة، مثل الكسور القريبة من المفاصل (الورك أو الركبة) أو الكسور المفتتة، لتوفير صور ثلاثية الأبعاد تُساعد الجراح على التخطيط الدقيق للعملية.
- التصوير بالرنين المغناطيسي (MRI): نادرًا ما يُستخدم لتشخيص الكسر نفسه، ولكن قد يكون مفيدًا لتقييم إصابات الأنسجة الرخوة المحيطة (الأربطة، الغضاريف، العضلات) أو لتشخيص كسور الإجهاد التي قد لا تظهر بوضوح في الأشعة السينية الأولية.
- الموجات فوق الصوتية (Ultrasound): قد تُستخدم لتقييم الأوعية الدموية إذا كان هناك اشتباه في إصابة شريانية.
يعتمد الأستاذ الدكتور محمد هطيف على أحدث بروتوكولات التشخيص لضمان تحديد دقيق لنوع الكسر ودرجته، مما يُمكّنه من وضع خطة علاجية مخصصة وفعالة لكل مريض، مستخدمًا خبرته الواسعة في قراءة الصور الإشعاعية المختلفة.
تصنيف كسور عظم الفخذ
تُصنف كسور عظم الفخذ بناءً على عدة عوامل، وهذا التصنيف يُساعد الأطباء في تحديد أفضل مسار علاجي:
1. حسب الموقع التشريحي:
- كسور الطرف الداني (العلوي): وتشمل كسور رأس الفخذ، العنق الفخذي، المدورين الكبير والصغير. تُعد هذه كسور الورك غالبًا.
- كسور جذع الفخذ (Femoral Shaft Fractures): تُصيب الجزء الأوسط الطويل من العظم.
- كسور الطرف القاصي (السفلي): وتشمل كسور اللقمتين الفخذيتين وتُؤثر على مفصل الركبة.
2. حسب نمط الكسر (الخط):
- كسر مستعرض (Transverse): خط الكسر مستقيم وعمودي على طول العظم.
- كسر مائل (Oblique): خط الكسر مائل على طول العظم.
- كسر حلزوني (Spiral): يحدث نتيجة قوة التواء وتُشاهد خطوط الكسر حلزونية.
- كسر مفتت (Comminuted): يتكسر العظم إلى ثلاثة أجزاء أو أكثر.
- كسر جزئي (Greenstick Fracture): شائع لدى الأطفال، حيث ينحني العظم ولا ينفصل بالكامل (مثل غصن الشجر الأخضر).
3. حسب حالة الجلد:
- كسر مغلق (Closed Fracture): لا يوجد اختراق للجلد، والعظم لا يزال داخل الأنسجة الرخوة.
- كسر مفتوح (Open/Compound Fracture): يخترق العظم الجلد أو يتعرض للبيئة الخارجية، مما يزيد من خطر العدوى ويتطلب تدخلًا جراحيًا طارئًا.
4. حسب الاستقرار:
- كسر مستقر (Stable Fracture): تبقى أجزاء الكسر في مكانها أو تُحافظ على استقرار نسبي.
- كسر غير مستقر (Unstable Fracture): تكون أجزاء الكسر غير مستقرة ومعرضة للانزياح.
يُعد الفهم الشامل لهذه التصنيفات جزءًا أساسيًا من خبرة الأستاذ الدكتور محمد هطيف ، حيث يُمكنه من تحديد الخيار الجراحي الأنسب والأقل تداخلًا، وخصوصًا في الحالات المعقدة أو كسور الأطفال التي تتطلب دقة متناهية للحفاظ على مراكز النمو.
خيارات علاج كسور عظم الفخذ
يتوقف اختيار طريقة علاج كسر عظم الفخذ على عدة عوامل، بما في ذلك عمر المريض، موضع الكسر ونوعه وشدته، وجود إصابات أخرى، والحالة الصحية العامة للمريض. بشكل عام، تنقسم طرق العلاج إلى تحفظية وجراحية.
1. العلاج التحفظي (غير الجراحي):
يُستخدم هذا النوع من العلاج في حالات محدودة جدًا، غالبًا في الكسور المستقرة أو كسور الإجهاد، أو لدى الأطفال الصغار جدًا، أو المرضى الذين لا يتحملون الجراحة.
*
التجبير (Casting):
يُمكن استخدام الجبيرة الجبسية لتثبيت الساق في وضع معين، ولكن هذا نادر جدًا لكسور جذع الفخذ لدى البالغين نظرًا لحجم وقوة العضلات المحيطة التي قد تُعيق التثبيت الفعال. يُمكن استخدامه في بعض كسور الطرف القاصي أو الداني المستقرة، أو لدى الأطفال الصغار جدًا في كسور جذع الفخذ (مثل استخدام جبيرة الورك والطرف السفلي "Spica Cast").
*
الشد (Traction):
كان يُستخدم بشكل واسع في الماضي لتثبيت الكسر وتقليل الألم قبل الجراحة أو كعلاج نهائي في حالات نادرة، حيث يتم تطبيق وزن على الساق المصابة لسحب العظم وإبقائه في محاذاة. هذه الطريقة تُعتبر طويلة الأمد وتحمل مخاطر مثل تقرحات الفراش والتهابات المسالك البولية، ولذا نادرًا ما تُستخدم اليوم كعلاج نهائي لكسور الفخذ في البالغين.
2. العلاج الجراحي:
يُعتبر العلاج الجراحي هو الخيار الأفضل والأكثر شيوعًا لغالبية كسور عظم الفخذ، وخاصة كسور جذع الفخذ لدى البالغين والأطفال الأكبر سنًا. تُقدم الجراحة تثبيتًا قويًا ومباشرًا للعظم، مما يُمكن المريض من البدء في الحركة المبكرة ويُسرع من عملية الشفاء. يتخصص الأستاذ الدكتور محمد هطيف في أحدث التقنيات الجراحية لضمان أفضل النتائج.
تتضمن الطرق الجراحية الرئيسية:
-
التثبيت الداخلي بالمسامير النخاعية (Intramedullary Nailing):
- المسامير النخاعية المقفلة (Interlocking Nailing): تُعتبر المعيار الذهبي لعلاج كسور جذع الفخذ لدى البالغين والمراهقين. يتم إدخال مسمار معدني طويل مجوف داخل القناة النخاعية لعظم الفخذ (الجزء المركزي من العظم) من خلال شق صغير في الورك أو الركبة. ثم يتم تثبيت المسمار بمسامير عرضية (مسامير القفل) في كلا الطرفين لمنع دوران الكسر أو انكماشه. تُوفر هذه التقنية تثبيتًا قويًا جدًا وتُمكن من الشفاء المبكر والحركة.
- المسمار النخاعي المرن (Flexible Intramedullary Nailing / Ender Nailing / TENS Nailing): تُعد هذه التقنية خيارًا ممتازًا لعلاج كسور عظم الفخذ لدى الأطفال والمراهقين، وهي تُشكل مجال تخصص وخبرة واسعة لدى الأستاذ الدكتور الدكتور محمد هطيف . تُستخدم فيها مسامير مرنة رفيعة تُدخل داخل القناة النخاعية لتوفير تثبيت شبه صلب. تُحافظ هذه الطريقة على مراكز النمو (Growth Plates) في العظم، وهي بالغة الأهمية لنمو الطفل، وتُقلل من خطر تلفها. سنتناولها بتفصيل أكبر لاحقًا.
-
التثبيت الداخلي بالصفائح والمسامير (Plating and Screws):
- يتم استخدام صفيحة معدنية (غالبًا من التيتانيوم أو الفولاذ المقاوم للصدأ) تُثبت على السطح الخارجي للعظم بواسطة مسامير. تُستخدم هذه التقنية بشكل خاص في كسور الطرف العلوي أو السفلي من الفخذ (القريبة من المفاصل) أو في الكسور المفتتة حيث لا يُمكن استخدام المسمار النخاعي.
-
المثبت الخارجي (External Fixation):
- يتم إدخال دبابيس أو مسامير معدنية عبر الجلد إلى العظم فوق وتحت الكسر، ثم تُوصل هذه الدبابيس بقضبان خارجية تُشكل إطارًا لتثبيت الكسر من الخارج. تُستخدم هذه التقنية غالبًا في حالات الطوارئ للكسور المفتوحة الشديدة أو كسور الحوض المصاحبة، أو عندما تكون هناك إصابات واسعة في الأنسجة الرخوة، أو في حالة وجود تلوث شديد، كحل مؤقت لحين استقرار حالة المريض وإجراء عملية تثبيت داخلي لاحقًا.
مقارنة طرق العلاج الجراحية لكسور عظم الفخذ
| الميزة / الطريقة | المسامير النخاعية المقفلة (Interlocking Nailing) | المسامير النخاعية المرنة (Flexible Nailing) | الصفائح والمسامير (Plating and Screws) | المثبت الخارجي (External Fixation) |
|---|---|---|---|---|
| الاستخدام الأساسي | كسور جذع الفخذ لدى البالغين والمراهقين. | كسور جذع الفخذ لدى الأطفال والمراهقين (للحفاظ على مراكز النمو). | كسور الأطراف القريبة من المفاصل (الورك والركبة) والكسور المفتتة. | كسور الطوارئ المفتوحة، التلوث الشديد، كسور الحوض، التثبيت المؤقت. |
| الاستقرار | ممتاز، يوفر تثبيتًا قويًا ومستقرًا. | جيد، يوفر تثبيتًا شبه صلب مع مرونة. | جيد جدًا، يوفر تثبيتًا فعالًا. | جيد، لكنه أقل استقرارًا من التثبيت الداخلي على المدى الطويل. |
| المحافظة على مراكز النمو | قد يُسبب تلفًا في مراكز النمو إذا لم يُجرَ بعناية فائقة (خاصة لدى الأطفال). | ممتاز، يُحافظ على مراكز النمو. | جيد، يُمكن تجنب مراكز النمو بالتخطيط الجيد. | لا يُؤثر بشكل مباشر إذا تم وضع الدبابيس بعناية. |
| الشق الجراحي | شقوق صغيرة (3-5 سم) في الورك أو الركبة. | شقوق صغيرة (1-2 سم) عند الركبة. | شق كبير نسبيًا للوصول إلى سطح العظم. | شقوق صغيرة متعددة لإدخال الدبابيس. |
| مخاطر العدوى | منخفضة نسبيًا (جراحة مغلقة). | منخفضة نسبيًا (جراحة مغلقة). | متوسطة إلى عالية (جراحة مفتوحة). | عالية نسبيًا (دبابيس تخترق الجلد، نقطة دخول للعدوى). |
| العودة للنشاط | سريعة نسبيًا. | سريعة جدًا. | متوسطة إلى بطيئة. | بطيئة، وغالبًا ما يتطلب جراحة ثانية لإزالة المثبت أو التحويل لداخلي. |
| إزالة الغرسات | قد تتطلب إزالة المسامير في بعض الحالات (خاصة الشباب). | تُزال المسامير عادة بعد التئام الكسر (خاصة لدى الأطفال). | قد تُترك الصفائح والمسامير في مكانها ما لم تُسبب مشاكل. | يجب إزالته بعد فترة (أسابيع إلى أشهر). |
| مضاعفات محتملة | آلام الركبة أو الورك، تلف عصبي وعائي نادر، التهاب، عدم التئام الكسر. | هجرة المسامير، تهيج الأنسجة الرخوة، عدم التئام الكسر. | التهاب، عدم التئام الكسر، تلف الأنسجة الرخوة، آلام. | التهاب موقع الدبوس، العدوى، تلف الأعصاب والأوعية، عدم التئام. |
يُشير الأستاذ الدكتور محمد هطيف إلى أن اختيار الطريقة الجراحية يعتمد على تقييم دقيق لكل حالة، مع تفضيله للتقنيات التي تُقلل من التداخل الجراحي وتُسرع من تعافي المريض وتُحافظ على وظيفة العضو، وهذا ما يجعله رائدًا في استخدام المسامير النخاعية المرنة في كسور أطفال الفخذ.
المسمار النخاعي المرن (Flexible Intramedullary Nailing): حل ثوري لكسور أطفال الفخذ
تُشكل كسور عظم الفخذ لدى الأطفال تحديًا خاصًا لجراحي العظام، فالعظم لا يزال في طور النمو، ويجب الحفاظ على مراكز النمو (Growth Plates or Epiphyseal Plates) سليمة لضمان النمو الطبيعي للعظم ومنع تشوهات النمو أو تفاوت في طول الساقين. هنا، يبرز دور المسمار النخاعي المرن (المعروف أيضًا بمسامير TENS أو Ender Nailing) كحل أمثل وفعال، ويُعد الأستاذ الدكتور محمد هطيف من الخبراء الرائدين في استخدام هذه التقنية المتقدمة.
ما هو المسمار النخاعي المرن؟
هو عبارة عن مسامير معدنية (عادةً من التيتانيوم أو الفولاذ المقاوم للصدأ) ذات قطر صغير ومرونة عالية. تُدخل هذه المسامير من خلال شقين صغيرين (عادةً بالقرب من الركبة) في الطرف القاصي لعظم الفخذ، ثم تُدفع باتجاه الطرف الداني داخل القناة النخاعية للعظم عبر الكسر، لتُشكل قوسًا داخل العظم وتوفر تثبيتًا شبه صلب للكسر. تُساعد مرونة المسامير على توزيع القوى على الكسر، مما يُحفز عملية التئام العظم الطبيعية.
لماذا يُفضل المسمار النخاعي المرن لدى الأطفال؟
- المحافظة على مراكز النمو: تُعد هذه الميزة الأهم. بما أن المسامير تُدخل بعيدًا عن مراكز النمو النشطة في نهاية العظم (على عكس المسامير النخاعية المقفلة التي قد تمر عبرها)، فإنها تُقلل بشكل كبير من خطر تلف هذه المراكز، مما يضمن نموًا طبيعيًا وطولًا متساويًا للساقين.
- جراحة محدودة التداخل (Minimally Invasive): تتطلب شقوقًا جراحية صغيرة جدًا، مما يُقلل من تلف الأنسجة الرخوة، ويُقلل من فقدان الدم، ويُسرع من التعافي، ويُحسن النتائج التجميلية.
- تثبيت شبه صلب (Semi-Rigid Fixation): يُوفر تثبيتًا كافيًا لاستقرار الكسر مع السماح بحركة دقيقة ومحفزة لعملية التئام العظم (Dynamic Stabilization)، مما يُسرع من التكوين الكالوسي للعظم.
- التعافي السريع والعودة المبكرة للنشاط: يُمكن للأطفال غالبًا البدء في تحميل الوزن على الساق المصابة والعودة إلى الأنشطة اليومية بشكل أسرع مقارنة بالطرق الأخرى.
- سهولة الإزالة: تُزال هذه المسامير عادة بعد التئام الكسر بسهولة من خلال نفس الشقوق الصغيرة.
دور الأستاذ الدكتور محمد هطيف في علاج كسور أطفال الفخذ بالمسمار النخاعي المرن:
يُعتبر الأستاذ الدكتور محمد هطيف رائدًا في استخدام تقنية المسمار النخاعي المرن في اليمن والمنطقة. تمتد خبرته لأكثر من عقدين في التعامل مع كسور الأطفال المعقدة، ويُطبق هذه التقنية بمهارة ودقة فائقة لضمان أفضل النتائج لمرضاه الصغار. يُقدم الأستاذ الدكتور محمد هطيف رعاية شاملة تبدأ من التقييم الدقيق، مرورًا بالتخطيط الجراحي المُتقن باستخدام أحدث وسائل التصوير، وصولاً إلى إجراء العملية بأقل تداخل جراحي، ومتابعة ما بعد الجراحة لضمان النمو السليم والتعافي الكامل. يُشدد الأستاذ الدكتور هطيف دائمًا على أن الحفاظ على مستقبل نمو الطفل هو الأولوية القصوى في علاج كسور الفخذ لديهم.
تفاصيل عملية المسمار النخاعي المرن (Flexible Intramedullary Nailing)
عند اتخاذ القرار بإجراء عملية المسمار النخاعي المرن، يُتبع بروتوكول جراحي دقيق لضمان سلامة المريض وفعالية العلاج.
1. التحضير قبل الجراحة:
- التقييم الشامل: يُجري الأستاذ الدكتور محمد هطيف تقييمًا كاملاً لصحة الطفل، بما في ذلك التاريخ المرضي، الفحص البدني، والفحوصات المخبرية، للتأكد من أن الطفل لائق للجراحة والتخدير.
- التصوير الإشعاعي الدقيق: تُؤخذ أشعة سينية متعددة ومقاسات دقيقة لتحديد طول وموضع المسامير اللازمة وتخطيط مسارها.
- مناقشة العملية: يُشرح الأستاذ الدكتور هطيف تفاصيل العملية، المخاطر المحتملة، وفوائدها للأهل، ويُجيب على جميع استفساراتهم بشفافية كاملة، مُلتزمًا بمبدأ الصدق الطبي.
2. الإجراء الجراحي (تحت التخدير العام):
- التخدير: يُوضع الطفل تحت التخدير العام لضمان راحته وعدم شعوره بالألم أثناء العملية.
- التعقيم: تُعقم المنطقة الجراحية بالكامل للوقاية من العدوى.
- الشقوق الجلدية: يُجري جراح العظام (الأستاذ الدكتور محمد هطيف) شقين صغيرين (عادةً أقل من 2 سم) في الطرف القاصي لعظم الفخذ، غالبًا فوق الركبة بقليل.
- إدخال المسامير: تُدخل مسامير التيتانيوم المرنة ذات الأقطار المناسبة (عادةً مسمارين) من خلال الشقوق إلى داخل القناة النخاعية لعظم الفخذ. يتم توجيه المسامير بعناية فائقة باستخدام جهاز الأشعة السينية المتنقل (C-arm fluoroscopy) لمراقبة وضعها بدقة وتجنب مراكز النمو.
- اختزال الكسر وتثبيته: تُدفع المسامير عبر خط الكسر، وتُستخدم قوة الدفع والمرونة لتثبيت شظايا العظم في الوضع الصحيح (اختزال الكسر). تُشكل المسامير قوسًا يُوفر الاستقرار للكسر.
- التأكد من التثبيت: بعد إدخال المسامير وتثبيت الكسر، تُؤخذ صور إشعاعية إضافية للتأكد من أن الكسر في محاذاة جيدة وأن المسامير في وضعها الصحيح.
- إغلاق الجروح: تُغلق الشقوق الصغيرة بالغرز الجراحية، وتُوضع ضمادات معقمة.
3. الرعاية بعد الجراحة مباشرة:
- مراقبة ما بعد التخدير: يُنقل الطفل إلى غرفة الإفاقة لمراقبة حالته بعد التخدير.
- إدارة الألم: تُقدم مسكنات الألم اللازمة لراحة الطفل.
- العناية بالجرح: تُعطى تعليمات واضحة للأهل حول العناية بالجروح للحفاظ على نظافتها ومنع العدوى.
- البدء المبكر بالحركة: يُشجع الطفل عادة على البدء بالحركة الخفيفة للساق والورك والركبة في أقرب وقت ممكن بعد الجراحة، مع إرشادات حول تحمل الوزن (قد يكون جزئيًا في البداية).
تُساهم خبرة الأستاذ الدكتور محمد هطيف الطويلة في جراحة العظام، واستخدامه لأحدث تقنيات التصوير والمعدات الجراحية المتطورة (مثل مناظير المفاصل بتقنية 4K التي تُساعد في رؤية دقيقة للهياكل)، في إنجاح هذه العمليات وتوفير أفضل رعاية لمرضاه.
دليل شامل لإعادة التأهيل بعد كسر عظم الفخذ
تُعتبر مرحلة إعادة التأهيل لا تقل أهمية عن الجراحة نفسها في ضمان استعادة الوظيفة الكاملة للساق المصابة بعد كسر عظم الفخذ. تُصمم برامج التأهيل بشكل فردي لكل مريض، وتُشرف عليها فرق طبية متخصصة تحت توجيهات جراح العظام. يُركز الأستاذ الدكتور محمد هطيف على خطط تأهيل متكاملة تضمن عودة المريض لحياته الطبيعية بأسرع وقت وأقل مضاعفات.
الأهداف الرئيسية لإعادة التأهيل:
- تقليل الألم والتورم.
- استعادة نطاق الحركة الكامل للمفصل.
- تقوية العضلات المحيطة بالساق والورك.
- تحسين التوازن والتنسيق.
- العودة التدريجية للأنشطة اليومية والرياضية.
مراحل إعادة التأهيل:
تُقسم عملية إعادة التأهيل عادة إلى عدة مراحل، لكل منها أهدافها وتمارينها الخاصة:
المرحلة الأولى: ما بعد الجراحة مباشرة (الأيام الأولى إلى الأسابيع القليلة)
- الهدف: التحكم في الألم والتورم، الحفاظ على حركة خفيفة، منع تصلب المفاصل.
-
الأنشطة:
- رفع الساق: للمساعدة في تقليل التورم.
- تطبيق الثلج: لتقليل الألم والتورم.
- تمارين حركة خفيفة للمفاصل المحيطة: مثل تحريك الكاحل وأصابع القدم، وثني ومد الركبة بلطف (إذا سمح نوع الكسر).
- تمارين الانقباض العضلي الساكن (Isometric Exercises): شد العضلات حول الفخذ دون تحريك المفصل.
- التحميل الجزئي للوزن (Partial Weight Bearing): حسب توجيهات الجراح، باستخدام العكازات أو المشاية. يُحدد الأستاذ الدكتور محمد هطيف بدقة متى يُمكن للمريض البدء بتحميل الوزن وكميته.
- تعليمات العناية بالجرح: للحفاظ على نظافته وجفافه.
المرحلة الثانية: مرحلة الشفاء المبكر (من 2-6 أسابيع بعد الجراحة)
- الهدف: زيادة نطاق الحركة، البدء بتقوية العضلات، التحميل التدريجي للوزن.
-
الأنشطة:
- تمارين نطاق حركة الركبة والورك: تمارين الثني والمد التدريجية.
- تمارين تقوية العضلات: مثل رفع الساق المستقيمة (Straight Leg Raises)، تمارين تقوية عضلات الفخذ الأمامية (Quadriceps sets)، وتقوية عضلات الأرداف.
- التحميل التدريجي للوزن: زيادة كمية الوزن الذي يُمكن للمريض تحمله على الساق المصابة تدريجيًا، تحت إشراف أخصائي العلاج الطبيعي.
- المشي بمساعدة: الاستمرار في استخدام العكازات أو المشاية.
المرحلة الثالثة: مرحلة الشفاء المتقدم (من 6 أسابيع إلى 3-6 أشهر)
- الهدف: استعادة القوة العضلية الكاملة، تحسين التوازن، العودة إلى الأنشطة الوظيفية.
-
الأنشطة:
- تمارين تقوية مكثفة: باستخدام أوزان خفيفة أو أربطة مقاومة.
- تمارين التوازن: مثل الوقوف على ساق واحدة.
- تمارين المشي: دون مساعدة، مع التركيز على نمط المشي الطبيعي.
- الدرج: البدء في صعود ونزول الدرج.
- تمارين الأنشطة الوظيفية: مثل الجلوس والوقوف، الانحناء.
المرحلة الرابعة: العودة إلى الأنشطة الكاملة (من 6 أشهر فصاعدًا)
- الهدف: استعادة القدرة الكاملة على ممارسة الرياضة والأنشطة عالية المستوى.
-
الأنشطة:
- تدريبات القوة والتحمل المتقدمة: تمارين البيلاتس، اليوغا، السباحة.
- الأنشطة الرياضية الخفيفة: مثل المشي السريع، ركوب الدراجات الثابتة.
- برامج العودة إلى الرياضة (إذا كان المريض رياضيًا): تمارين محددة تحاكي متطلبات الرياضة التي يمارسها المريض، تحت إشراف صارم.
نصائح هامة لإعادة التأهيل:
- الالتزام ببرنامج العلاج الطبيعي: هو مفتاح النجاح.
- الصبر والمثابرة: الشفاء يستغرق وقتًا وجهدًا.
- التواصل المستمر مع الفريق الطبي: للإبلاغ عن أي آلام أو مشاكل.
- التغذية السليمة: الغنية بالبروتين والكالسيوم وفيتامين D لدعم التئام العظم.
- تجنب التدخين: يُؤخر التدخين عملية التئام العظم بشكل كبير.
يُشرف الأستاذ الدكتور محمد هطيف شخصيًا على برامج إعادة التأهيل لمرضاه، ويُقدم لهم التوجيهات الدقيقة والمتابعة المستمرة لضمان تحقيق أقصى استفادة من العلاج الجراحي واستعادة المريض لقدراته الحركية بأفضل شكل ممكن.
جدول يوضح مراحل التأهيل وأهدافه المتوقعة
| المرحلة | الفترة الزمنية التقريبية | الأهداف الرئيسية | أمثلة على التمارين والأنشطة |
|---|---|---|---|
| المرحلة الأولى: حماية الكسر | الأيام 1-14 |
- التحكم في الألم والتورم.
- الحفاظ على حركة المفاصل المحيطة. - البدء بتحميل وزن خفيف (حسب توجيهات الجراح). |
- رفع الساقين (لتقليل التورم).
- تمارين الكاحل وأصابع القدم. - انقباضات العضلات الرباعية والأرداف الساكنة. - المشي باستخدام العكازات أو المشاية (تحميل وزن جزئي أو بدون). |
| المرحلة الثانية: استعادة الحركة | الأسبوع 2-6 |
- زيادة نطاق حركة الركبة والورك.
- البدء بتقوية العضلات الأساسية. - زيادة تحمل الوزن تدريجياً. |
- تمارين تمديد وثني الركبة والورك (سلبية ثم نشطة).
- رفع الساق المستقيمة. - تمارين تقوية عضلات الفخذ الداخلية والخارجية. - التدرج في المشي وزيادة المسافة. |
| المرحلة الثالثة: تقوية متقدمة | الأسبوع 6-12 |
- استعادة القوة العضلية الكاملة.
- تحسين التوازن والقدرة على التحمل. - العودة إلى الأنشطة الوظيفية. |
- تمارين القرفصاء الجزئية.
- تمارين صعود الدرج. - تمارين التوازن على ساق واحدة. - استخدام أشرطة المقاومة أو الأوزان الخفيفة. - ركوب الدراجة الثابتة. |
| المرحلة الرابعة: العودة للنشاط | بعد 12 أسبوعاً |
- استعادة اللياقة البدنية الكاملة.
- العودة إلى الرياضة والأنشطة عالية التأثير (تدريجياً). |
- تمارين القفز والركض الخفيف.
- التدريبات الرياضية المحددة (لكل رياضي). - التدريب على التغيير السريع للاتجاه. - برامج القوة والتحمل المتقدمة. |
ملاحظة هامة: هذه الجداول تمثل إرشادات عامة، ويجب أن يتم تصميم برنامج التأهيل الفعلي من قبل أخصائي علاج طبيعي وجراح العظام المعالج، مع الأخذ في الاعتبار حالة كل مريض الفردية.
المضاعفات المحتملة لكسور عظم الفخذ وعلاجها
على الرغم من التقدم الكبير في تقنيات العلاج الجراحي وإعادة التأهيل، إلا أن كسور عظم الفخذ قد تُصاحبها بعض المضاعفات، التي تتطلب تشخيصًا مبكرًا وتدخلًا فعالًا. بفضل خبرته الطويلة، يُمكن للأستاذ الدكتور محمد هطيف التعامل مع هذه المضاعفات بكفاءة عالية.
1. المضاعفات المبكرة (خلال الجراحة أو بعدها مباشرة):
- النزيف والورم الدموي: قد يحدث نزيف أثناء الجراحة أو بعدها، وقد يتطلب التدخل في بعض الحالات.
- العدوى: خطر العدوى موجود دائمًا في أي جراحة، خاصة في الكسور المفتوحة. تُستخدم المضادات الحيوية الوقائية، وتُعقم الأدوات الجراحية بدقة لتقليل هذا الخطر. في حالة حدوث عدوى، قد يتطلب الأمر غسل الجرح وإعطاء مضادات حيوية مكثفة.
- إصابة الأعصاب أو الأوعية الدموية: نادرة ولكنها خطيرة، قد تُسبب ضعفًا في الحركة، خدرًا، أو مشاكل في الدورة الدموية للساق.
- متلازمة الحيز (Compartment Syndrome): حالة طارئة تحدث عندما يزداد الضغط داخل حيز عضلي معين في الساق بشكل خطير، مما يُعيق تدفق الدم ويُهدد الأنسجة. تتطلب جراحة فورية (شق اللفافة).
- الانسداد الرئوي الدهني أو الخثاري (Fat/Pulmonary Embolism): قد تنتقل جزيئات دهنية من نخاع العظم أو خثرات دموية من الأوردة العميقة إلى الرئتين، مما يُهدد الحياة. تُعطى أدوية مميعة للدم وخطوات وقائية أخرى للحد من هذه المخاطر.
2. المضاعفات المتأخرة (بعد أسابيع أو أشهر من الجراحة):
- عدم التئام الكسر (Nonunion): فشل العظم في الالتئام بعد فترة زمنية كافية. قد تتطلب هذه الحالة جراحة إضافية (مثل ترقيع العظم أو إعادة التثبيت).
- التئام الكسر في وضع خاطئ (Malunion): يلتئم الكسر ولكن في وضعية غير صحيحة، مما قد يُؤدي إلى تشوه في الساق أو مشاكل وظيفية أو ألم مزمن. قد تتطلب جراحة تصحيحية.
- تفاوت طول الساقين (Leg Length Discrepancy): قد تُؤدي بعض الكسور (خاصة في الأطفال) أو مشاكل الالتئام إلى فرق في طول الساقين.
- تصلب المفاصل (Joint Stiffness): قد تُصبح الركبة أو الورك متيبسة بسبب عدم الحركة المبكرة أو بسبب ندب الأنسجة.
- ألم مزمن: قد يُعاني بعض المرضى من ألم مستمر في موقع الكسر أو حول الغرسات المعدنية.
- فشل أو كسر الغرسات (Implant Failure): قد تنكسر الصفائح أو المسامير أو المسمار النخاعي في حالات نادرة، مما يتطلب جراحة أخرى.
- التهاب العظم والنقي (Osteomyelitis): عدوى مزمنة في العظم، غالبًا ما تحدث بعد الكسور المفتوحة وتتطلب علاجًا مكثفًا.
- النخر اللاوعائي لرأس الفخذ (Avascular Necrosis of Femoral Head): مضاعفة نادرة تحدث خاصة في كسور عنق الفخذ، حيث يُنقطع تدفق الدم عن رأس الفخذ، مما يؤدي إلى موت أنسجة العظم وانهياره.
يُشير الأستاذ الدكتور محمد هطيف إلى أن التشخيص المبكر لهذه المضاعفات والعلاج الفوري أمران بالغا الأهمية لتحقيق أفضل النتائج. بفضل خبرته الواسعة واستخدامه لتقنيات الجراحة الميكروسكوبية ومناظير المفاصل بتقنية 4K، يُمكنه التدخل بفعالية في الحالات المعقدة، وتقديم حلول علاجية مبتكرة لتقليل آثار هذه المضاعفات.
الوقاية من كسور عظم الفخذ
على الرغم من أن بعض الحوادث لا يُمكن تجنبها، إلا أن هناك خطوات عديدة يُمكن اتخاذها لتقليل خطر الإصابة بكسور عظم الفخذ، خاصة لدى الفئات الأكثر عرضة:
-
للمرضى الأكبر سنًا (الوقاية من هشاشة العظام والسقوط):
- الفحص المنتظم لهشاشة العظام: وخصوصًا للنساء بعد انقطاع الطمث.
- التغذية الغنية بالكالسيوم وفيتامين D: أو تناول المكملات الغذائية بعد استشارة الطبيب.
- ممارسة التمارين الرياضية بانتظام: لتقوية العضلات وتحسين التوازن (مثل المشي، التاي تشي).
- جعل المنزل آمنًا: إزالة عوائق السقوط (السجاد الفضفاض، الأسلاك)، استخدام إضاءة جيدة، تركيب درابزين في الحمامات وعلى الدرج.
- مراجعة الأدوية: مع الطبيب للتأكد من عدم وجود أدوية تُسبب الدوخة أو النعاس.
- ارتداء أحذية مريحة وغير قابلة للانزلاق.
-
للأطفال والمراهقين والبالغين (الوقاية من حوادث الطاقة العالية):
- استخدام أحزمة الأمان في السيارات: وكرسي الأمان المناسب للأطفال.
- ارتداء الخوذات ومعدات السلامة المناسبة: عند ممارسة الرياضات الخطرة (ركوب الدراجات، التزلج، التزلج على الجليد).
- تجنب السقوط من ارتفاعات: التأكد من سلامة السلالم والأسطح.
- الحفاظ على بيئة لعب آمنة للأطفال.
-
للجميع:
- الحفاظ على وزن صحي: لتقليل الإجهاد على العظام والمفاصل.
- الإقلاع عن التدخين وتقليل استهلاك الكحول: كلاهما يُؤثر سلبًا على صحة العظام.
- الفحص الطبي الدوري: للتعامل مع أي حالات صحية تُؤثر على قوة العظام.
قصص نجاح المرضى مع الأستاذ الدكتور محمد هطيف
على مدار أكثر من عشرين عامًا من الخبرة، ساهم الأستاذ الدكتور محمد هطيف في شفاء الآلاف من المرضى، واستعاد العديد منهم حياتهم الطبيعية بعد إصابات معقدة في العظام والمفاصل. تتجسد قصص النجاح هذه في الأطفال الذين استعادوا قدرتهم على اللعب والنمو بشكل طبيعي بعد كسور الفخذ المعالجة بالمسامير النخاعية المرنة، وفي البالغين الذين عادوا إلى عملهم وأنشطتهم اليومية بعد عمليات تثبيت كسور الفخذ المعقدة، وفي كبار السن الذين تخلصوا من الألم وعادوا للمشي باستقلالية بعد جراحات تبديل المفاصل.
يُشيد المرضى دائمًا بمهارة الأستاذ الدكتور هطيف الجراحية، ودقته في التشخيص، وتعامله الإنساني. فمع التزامه بالصدق الطبي والأمانة، يُقدم الدكتور هطيف شرحًا وافيًا وواقعيًا لكل حالة، مما يُبني جسرًا من الثقة بينه وبين مرضاه. سواء كانت جراحة ميكروسكوبية دقيقة، أو استخدامًا لمناظير المفاصل بتقنية 4K لرؤية أوضح، أو إجراء عمليات تبديل مفاصل متقدمة، فإن الهدف الأسمى للدكتور هطيف هو تحقيق أفضل النتائج الوظيفية وتقليل الألم وتحسين جودة حياة المريض. هذه الشهادات العديدة تُرسخ مكانة الأستاذ الدكتور محمد هطيف كأحد أبرز وأمهر جراحي العظام والعمود الفقري والمفاصل والكتف في صنعاء واليمن والمنطقة.
أسئلة متكررة حول كسور عظم الفخذ وعلاجها
في هذا القسم، نُجيب على بعض الأسئلة الأكثر شيوعًا التي تُطرح من قبل المرضى وذويهم حول كسور عظم الفخذ.
1. ما هو متوسط فترة الشفاء من كسر عظم الفخذ؟
تُعتبر فترة الشفاء من كسر عظم الفخذ طويلة نسبيًا نظرًا لقوة العظم وحجمه. بشكل عام، يستغرق الالتئام الأولي للعظم من 4 إلى 6 أشهر، ولكن العودة الكاملة للقوة والوظيفة قد تستغرق من 6 أشهر إلى سنة كاملة أو أكثر، خاصة بعد العلاج الجراحي. يعتمد ذلك على عدة عوامل مثل عمر المريض، نوع الكسر، وجود مضاعفات، ومدى التزام المريض ببرنامج إعادة التأهيل. الأستاذ الدكتور محمد هطيف يُقدم تقييمًا دقيقًا للفترة المتوقعة لكل مريض بعد الجراحة.
2. هل يمكن أن يلتئم كسر عظم الفخذ دون جراحة؟
في غالبية حالات كسور جذع الفخذ لدى البالغين والمراهقين، يُعتبر التدخل الجراحي ضروريًا للحصول على تثبيت مستقر يسمح بالالتئام الصحيح ويُمكن من الحركة المبكرة. قد تُعالج بعض كسور الفخذ في الأطفال الصغار جدًا (أقل من سنتين) تحفظيًا باستخدام الجبيرة الجبسية، أو بعض كسور الإجهاد المستقرة. لكن بشكل عام، للحصول على أفضل النتائج وتجنب المضاعفات مثل عدم الالتئام أو الالتئام الخاطئ، يُفضل الأستاذ الدكتور محمد هطيف الحل الجراحي عند الحاجة.
3. متى يمكنني البدء بالمشي بعد جراحة كسر الفخذ؟
يعتمد ذلك على نوع الكسر ونوع الجراحة. في كثير من الحالات، وخصوصًا بعد استخدام المسامير النخاعية المقفلة أو المرنة، يُشجع المرضى على البدء بتحميل الوزن الجزئي (المشي بمساعدة العكازات أو المشاية) في غضون أيام قليلة إلى أسابيع بعد الجراحة. يقوم الأستاذ الدكتور محمد هطيف بتحديد جدول زمني دقيق للتحميل على الوزن بناءً على تقييم حالة الكسر ومدى استقراره.
4. هل سأحتاج إلى إزالة المسامير أو الصفائح بعد التئام الكسر؟
تُترك العديد من الصفائح والمسامير في مكانها بشكل دائم إذا لم تُسبب أي مشاكل. أما المسامير النخاعية المرنة المُستخدمة في الأطفال، فتُزال عادةً بعد التئام الكسر (بعد 6-12 شهرًا) لتجنب أي تأثير على النمو المستقبلي ولتقليل خطر حدوث مشاكل في المستقبل. في البالغين، قد تُزال المسامير النخاعية المقفلة إذا كانت تُسبب ألمًا أو تهيجًا. الأستاذ الدكتور محمد هطيف يُناقش هذه الخيارات مع المريض بشكل فردي.
5. ما هي مخاطر عدم علاج كسر عظم الفخذ؟
عدم علاج كسر عظم الفخذ بشكل صحيح يُمكن أن يُؤدي إلى مضاعفات خطيرة ومدمرة، منها:
*
عدم التئام الكسر (Nonunion):
حيث لا يلتئم العظم أبدًا.
*
التئام الكسر في وضع خاطئ (Malunion):
مما يُسبب تشوهًا، ألمًا مزمنًا، وتفاوتًا في طول الساقين.
*
التهاب العظم والنقي:
عدوى مزمنة في العظم.
*
تلف دائم في الأعصاب أو الأوعية الدموية.
*
تصلب المفاصل المحيطة (الورك والركبة).
*
العجز الدائم عن المشي أو الحركة بشكل طبيعي.
لذا، يُشدد الأستاذ الدكتور محمد هطيف على أهمية التدخل الطبي السريع والفعال.
6. كيف يمكنني تقليل خطر إصابة طفلي بكسور عظم الفخذ؟
لتقليل خطر إصابة الأطفال بكسور الفخذ، يُنصح بما يلي:
* توفير بيئة منزلية آمنة خالية من المخاطر.
* الإشراف على الأطفال أثناء اللعب والأنشطة الرياضية.
* تعليم الأطفال قواعد السلامة المرورية وضرورة استخدام أحزمة الأمان في السيارات.
* توفير التغذية السليمة الغنية بالكالسيوم وفيتامين D.
* استخدام معدات السلامة المناسبة للرياضات.
يُمكن للأستاذ الدكتور محمد هطيف تقديم نصائح إضافية حول الوقاية لكل حالة.
7. هل يمكن أن تُسبب جراحة كسر الفخذ مشاكل في النمو لدى الأطفال؟
باستخدام التقنيات الحديثة مثل المسمار النخاعي المرن، التي يتخصص فيها الأستاذ الدكتور محمد هطيف، يتم تقليل خطر تلف مراكز النمو بشكل كبير جدًا. تُدخل هذه المسامير بعيدًا عن مناطق النمو النشطة. ومع ذلك، في حالات نادرة أو في أنواع معينة من الكسور التي تُصيب مراكز النمو بشكل مباشر، قد تحدث اضطرابات في النمو، لكن الجراح الخبير مثل الدكتور هطيف يتخذ كل الاحتياطات اللازمة ويُقدم الحلول للتعامل مع أي مشكلة محتملة.
8. ما هو الفرق بين المسامير النخاعية المقفلة والمرنة؟
المسامير النخاعية المقفلة (Interlocking Nailing) هي مسامير صلبة تُستخدم لتثبيت الكسر بإحكام من الداخل مع مسامير قفل عرضية، وتُفضل لكسور جذع الفخذ لدى البالغين. أما المسامير النخاعية المرنة (Flexible Nailing) فهي أرفع وأكثر مرونة وتُدخل كقوسين داخل العظم، وتُفضل لكسور جذع الفخذ لدى الأطفال للحفاظ على مراكز النمو وتُمكن من تثبيت شبه صلب يُشجع على الالتئام. يُحدد الأستاذ الدكتور محمد هطيف التقنية الأنسب بناءً على عمر المريض ونوع الكسر.
9. هل تُؤثر السمنة على علاج كسور الفخذ؟
نعم، يُمكن أن تُؤثر السمنة سلبًا على علاج كسور عظم الفخذ بعدة طرق. قد تُزيد من صعوبة الإجراء الجراحي، وتُزيد من مخاطر المضاعفات مثل العدوى، والانسداد الرئوي، وتأخر التئام الجروح. كما قد تُعيق السمنة عملية إعادة التأهيل وتزيد الضغط على الكسر أثناء التحميل على الوزن. يُقدم الأستاذ الدكتور محمد هطيف استشارة شاملة حول كيفية التعامل مع هذه العوامل لضمان أفضل النتائج.
10. هل يُمكنني ممارسة الرياضة بعد الشفاء التام من كسر الفخذ؟
في معظم الحالات، يُمكن للمرضى العودة إلى ممارسة الرياضة والأنشطة البدنية بعد الشفاء التام وإكمال برنامج إعادة التأهيل، ولكن هذا يعتمد على شدة الكسر ونوع الرياضة. قد يُوصي الأستاذ الدكتور محمد هطيف بتجنب الرياضات عالية التأثير لفترة أطول أو بشكل دائم في بعض الحالات للحفاظ على سلامة العظم والمفصل. يُشجع دائمًا على العودة التدريجية والآمنة للنشاط البدني.
آلام الورك وتقييد حركته ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك.. نلتزم بإعادتك لحياة خالية من الألم وورك قوي ووظيفي.
اقرأ الدليل الشامل: سعر مفصل الورك الصناعي في اليمن 2026: دليل التكلفة الشامل
مواضيع أخرى قد تهمك