التيتانيوم المخروطيه والمخدده: حلول مبتكرة لاستبدال الورك المعقد
الخلاصة الطبية
هل تبحث عن معلومات دقيقة حول التيتانيوم المخروطيه والمخدده: حلول مبتكرة لاستبدال الورك المعقد؟ زرعات التيتانيوم المخددة: حلول مبتكرة في جراحة استبدال مفصل الورك المعقدة، هي دعامات فخذ مخروطية تُستخدم في جراحة مراجعة مفصل الورك الترميمية. توفر هذه الزرعات تثبيتًا محوريًا ودورانيًا ممتازًا، وتعالج نقص العظام (Paprosky II و III)، وتسمح بتعديل طول الساق والإزاحة بدقة. تساهم في استعادة وظيفة المفصل وتقليل الألم في حالات تخلخل الدعامات السابقة أو الكسور، مما يحسن النتائج السريرية.
التيتانيوم المخروطية والمخددة: حلول مبتكرة لاستبدال الورك المعقد
دعامات الفخذ المصنوعة من التيتانيوم المخروطية والمخددة: ثورة في جراحة استبدال مفصل الورك الترميمية
تُعد جراحة استبدال مفصل الورك الترميمية (Revision Hip Arthroplasty) تحديًا كبيرًا في جراحة العظام، حيث تتطلب دقة متناهية وخبرة واسعة لضمان أفضل النتائج للمرضى. في هذا السياق، برزت دعامات الفخذ المصنوعة من التيتانيوم المخروطية والمخددة كحل مبتكر وفعال، مقدمةً أملًا جديدًا للمرضى الذين يعانون من فشل عمليات استبدال مفصل الورك السابقة. هذه الدعامات، بتصميمها الهندسي المتقدم، توفر تثبيتًا استثنائيًا واستقرارًا طويل الأمد، حتى في الحالات المعقدة التي تتسم بفقدان كبير للعظام.
إن أهمية هذه التقنيات الحديثة تكمن في قدرتها على معالجة المشكلات الناجمة عن التخلخل (loosening)، أو العدوى، أو الكسور حول المفصل الاصطناعي، أو تآكل المكونات، أو غيرها من المضاعفات التي تستدعي إعادة الجراحة. يهدف هذا المقال إلى تقديم استعراض شامل ومتعمق لدعامات الفخذ التيتانيوم المخروطية والمخددة، متناولًا مؤشراتها، موانع استخدامها، التقنيات الجراحية المتبعة، والنتائج المتوقعة، مع التركيز على الدور المحوري للخبرة الجراحية المتمثلة في شخصية الأستاذ الدكتور محمد هطيف، الذي يُعد قامة علمية وجراحية بارزة في اليمن والمنطقة.
يؤكد الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والمفاصل في جامعة صنعاء، بخبرته التي تتجاوز 20 عامًا في هذا المجال، على أن الاختيار الدقيق للدعامة والتخطيط الجراحي المسبق هما مفتاح النجاح في هذه الجراحات المعقدة. بفضل اعتماده على أحدث التقنيات مثل الجراحة المجهرية (Microsurgery) وتنظير المفاصل بتقنية 4K (Arthroscopy 4K) وجراحات استبدال المفاصل (Arthroplasty)، يقدم الدكتور هطيف حلولاً مبتكرة وذات جودة عالية لمرضاه، ملتزمًا بأعلى معايير الأمان والنزاهة الطبية.
تشريح مفصل الورك ووظيفته الأساسية: أساس فهم جراحات الاستبدال والترميم
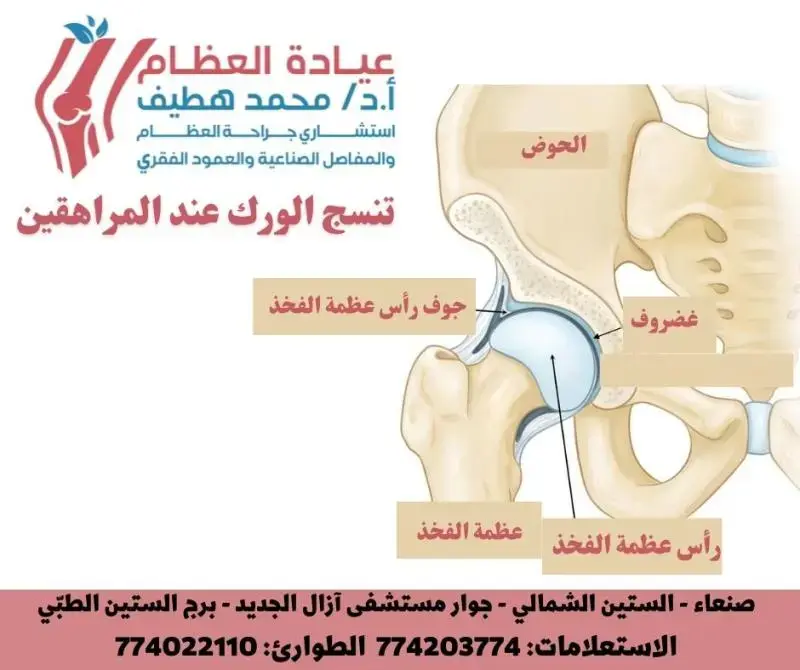
لفهم تعقيدات جراحة استبدال مفصل الورك الترميمية وأهمية دعامات التيتانيوم المخروطية والمخددة، لا بد من استعراض سريع لتشريح ووظيفة مفصل الورك الطبيعي. مفصل الورك هو مفصل كروي حقي (ball-and-socket joint) يربط بين عظم الفخذ (الفخذ) وعظم الحوض.
- رأس الفخذ (Femoral Head): هو الجزء الكروي العلوي من عظم الفخذ.
- الحق (Acetabulum): هو التجويف الكأسي الشكل في عظم الحوض الذي يستقبل رأس الفخذ.
- الغضروف المفصلي (Articular Cartilage): يغطي رأس الفخذ والسطح الداخلي للحق، ويوفر سطحًا أملسًا يقلل الاحتكاك ويتيح حركة سلسة للمفصل.
- المحفظة المفصلية والأربطة (Joint Capsule and Ligaments): تحيط بالمفصل وتوفر استقراره.
وظيفة مفصل الورك: يتيح مفصل الورك نطاقًا واسعًا من الحركة (الثني، البسط، الدوران الداخلي والخارجي، التقريب، التبعيد) الضرورية للمشي، الجري، القرفصاء، والقيام بالأنشطة اليومية. كما أنه يحمل وزن الجسم وينقل القوى بين الجذع والأطراف السفلية، مما يجعله مفصلاً حيويًا للحركة والاستقلالية.
عند فشل مفصل الورك الطبيعي بسبب أمراض مثل الفصال العظمي (Osteoarthritis) أو النخر اللاوعائي (Avascular Necrosis)، يتم اللجوء إلى استبدال مفصل الورك الأساسي. عندما تفشل هذه المكونات الاصطناعية بدورها، يبرز دور دعامات الفخذ المخروطية والمخددة في جراحة الترميم.
الأسباب العميقة والأعراض الدالة على الحاجة لجراحة استبدال الورك الترميمية
إن قرار الخضوع لجراحة استبدال مفصل الورك الترميمية ليس بالأمر الهين، ويأتي غالبًا بعد معاناة طويلة من الألم وتدهور في الوظيفة. تتعدد الأسباب التي تؤدي إلى فشل مفصل الورك الاصطناعي الأولي، وتتطلب هذه الأسباب تقييمًا دقيقًا وشاملًا. يؤكد الأستاذ الدكتور محمد هطيف على أهمية التشخيص المبكر والدقيق لتحديد السبب الجذري للفشل وتصميم خطة العلاج الأنسب.
الأسباب الرئيسية لفشل مفصل الورك الاصطناعي الأولي:
-
التخلخل اللاصقي (Aseptic Loosening):
- الوصف: هو السبب الأكثر شيوعًا لفشل مفصل الورك الاصطناعي. يحدث عندما يفقد أحد المكونين (الدعامة الفخذية أو الكأس الحقية) تثبيته بالعظم المحيط، دون وجود عدوى بكتيرية.
- الآلية: غالبًا ما يكون نتيجة للتآكل البطيء لجزيئات صغيرة من البولي إيثيلين (البلاستيك) أو المعدن، والتي تثير استجابة التهابية في الجسم تؤدي إلى ارتشاف العظم المحيط بالمكونات الاصطناعية.
- الأعراض: ألم مزمن يزداد مع النشاط، وقد يكون هناك شعور بعدم الاستقرار أو "فرقعة" في المفصل.
-
العدوى حول المفصل الاصطناعي (Periprosthetic Joint Infection - PJI):
- الوصف: تُعد من أخطر المضاعفات، حيث تتلوث المكونات الاصطناعية بالبكتيريا، مما يؤدي إلى التهاب مزمن وتآكل العظام.
- الآلية: قد تحدث العدوى أثناء الجراحة الأولية، أو تنتقل عبر الدم من مصدر عدوى آخر في الجسم، أو تحدث بعد الجراحة بسبب تلوث الجرح.
- الأعراض: ألم شديد ومستمر، احمرار وتورم في منطقة الجرح، حمى وقشعريرة، إفرازات من الجرح.
-
الكسور حول المفصل الاصطناعي (Periprosthetic Fractures):
- الوصف: كسور تحدث في العظم المحيط بمكونات مفصل الورك الاصطناعي.
- الآلية: غالبًا ما تحدث نتيجة لصدمة أو سقوط، ولكنها قد تحدث أيضًا نتيجة ضعف العظم حول الدعامة بسبب تخلخلها أو ترققها.
- الأعراض: ألم مفاجئ وشديد، عدم القدرة على تحمل الوزن على الساق المصابة، تشوه في الساق.
-
عدم الاستقرار أو الخلع المتكرر (Instability/Recurrent Dislocation):
- الوصف: يحدث عندما ينخلع رأس الفخذ الاصطناعي من التجويف الحقي المتكرر.
- الآلية: قد يكون بسبب وضع خاطئ للمكونات أثناء الجراحة الأولية، ضعف العضلات المحيطة، أو عدم التوازن في طول الساقين.
- الأعراض: ألم حاد عند الخلع، عدم القدرة على تحريك الساق، تشوه واضح.
-
تآكل مكونات المفصل (Component Wear):
- الوصف: تآكل بطانة البولي إيثيلين أو الأسطح المعدنية/السيراميكية بمرور الوقت.
- الآلية: الاحتكاك المستمر بين أسطح المفصل يؤدي إلى إطلاق جزيئات صغيرة، مما قد يسبب استجابة التهابية وتخلخل العظام.
- الأعراض: ألم تدريجي، تدهور في وظيفة المفصل.
-
تآكل العظم (Osteolysis):
- الوصف: فقدان العظم حول المفصل الاصطناعي، غالبًا ما يكون نتيجة للاستجابة الالتهابية للجزيئات المتآكلة.
- الآلية: الخلايا المناعية تهاجم جزيئات التآكل، مما يؤدي إلى ارتشاف العظم وتكوين أكياس مملوءة بالسوائل.
- الأعراض: قد لا تظهر أعراض في المراحل المبكرة، ثم يظهر الألم والتخلخل مع تقدم تآكل العظم.
الأعراض الشائعة التي تستدعي زيارة الطبيب:
- الألم المستمر والمتفاقم: خاصة الألم الذي يزداد مع النشاط أو المشي ويقل مع الراحة، أو الألم الجديد الذي يظهر بعد فترة طويلة من الراحة بعد الجراحة الأولية.
- الشعور بعدم الاستقرار أو النقر/الفرقعة: قد يشير إلى تخلخل المكونات.
- العرج أو صعوبة المشي: تدهور مفاجئ في القدرة على المشي أو الحاجة إلى دعم للمشي.
- التورم والاحمرار أو الدفء في منطقة الورك: خاصة إذا كان مصحوبًا بحمى، فقد يشير إلى عدوى.
- قصر أو طول مفاجئ في الساق: قد يكون علامة على خلع أو كسر.
- الإفرازات من الجرح: علامة واضحة على وجود عدوى.
يقوم الأستاذ الدكتور محمد هطيف بتقييم دقيق للمرضى الذين يعانون من هذه الأعراض، مستخدمًا الأشعة السينية، الرنين المغناطيسي، الأشعة المقطعية، وفحوصات الدم والمختبر (مثل ESR, CRP) لتحديد السبب بدقة. في حالات الاشتباه بالعدوى، قد يلجأ إلى سحب عينة من سائل المفصل للتحليل الميكروبيولوجي.
الخيارات العلاجية: من التحفظ إلى الجراحة المتقدمة مع دعامات التيتانيوم
عندما يفشل مفصل الورك الاصطناعي الأولي، يعتمد مسار العلاج على طبيعة المشكلة وشدتها، بالإضافة إلى الصحة العامة للمريض. يؤكد الأستاذ الدكتور محمد هطيف على أن الهدف دائمًا هو استعادة الوظيفة وتقليل الألم بأقل قدر ممكن من التدخل الجراحي، مع الأخذ في الاعتبار مصلحة المريض على المدى الطويل.
1. العلاج التحفظي (Conservative Treatment):
في بعض الحالات الخفيفة أو في المراحل المبكرة من المشكلات، قد يكون العلاج التحفظي خيارًا، خاصة إذا كانت الجراحة تنطوي على مخاطر كبيرة للمريض. ومع ذلك، في معظم حالات فشل مفصل الورك الاصطناعي، يكون التدخل الجراحي ضروريًا.
- مسكنات الألم ومضادات الالتهاب: لتخفيف الألم والالتهاب.
- العلاج الطبيعي والتأهيل: لتقوية العضلات المحيطة بالمفصل وتحسين نطاق الحركة والاستقرار. قد يساعد في تحسين وظيفة المفصل بشكل مؤقت.
- تعديل نمط الحياة: تجنب الأنشطة التي تزيد من الإجهاد على المفصل.
- حقن الكورتيزون أو البلازما الغنية بالصفائح الدموية (PRP): قد توفر راحة مؤقتة في بعض الحالات غير الالتهابية.
يجب التأكيد على أن العلاج التحفظي نادرًا ما يكون حلاً دائمًا لمشكلات فشل المفاصل الاصطناعية، ولكنه قد يستخدم كوسيلة لإدارة الأعراض ريثما يتم التخطيط للجراحة أو في حال وجود موانع للجراحة.
2. الخيارات الجراحية:
عندما تفشل الطرق التحفظية أو تكون المشكلة متقدمة، تصبح الجراحة هي الخيار الأساسي. تتراوح الجراحات بين الإصلاح الجزئي إلى الاستبدال الكامل للمفصل.
أ. جراحة استبدال مفصل الورك الأولي (Primary Hip Arthroplasty):
هذه هي الجراحة الأصلية التي يتم فيها استبدال مفصل الورك التالف بمفصل اصطناعي لأول مرة. الأستاذ الدكتور محمد هطيف يتمتع بمهارة فائقة في إجراء هذه الجراحات باستخدام تقنيات حديثة تضمن أفضل النتائج الأولية، مما يقلل من احتمالية الحاجة إلى جراحة ترميمية لاحقًا.
ب. جراحة استبدال مفصل الورك الترميمية (Revision Hip Arthroplasty):
هذه هي الجراحة التي يتم فيها استبدال جزء أو كل مفصل الورك الاصطناعي الذي فشل. تُعد هذه الجراحة أكثر تعقيدًا من الجراحة الأولية بسبب فقدان العظم، وجود ندوب، والتحديات التشريحية. هنا، تبرز أهمية دعامات الفخذ المصنوعة من التيتانيوم المخروطية والمخددة.
دعامات الفخذ المصنوعة من التيتانيوم المخروطية والمخددة (Conical Fluted Titanium Stems):
تُعد هذه الدعامات حجر الزاوية في جراحة استبدال مفصل الورك الترميمية المعقدة، خاصة في حالات فقدان العظم الشديد في الجزء العلوي من الفخذ (proximal femoral bone loss).
- التصميم المبتكر: تتميز هذه الدعامات بشكلها المخروطي (تتناقص قطرها تدريجيًا) وسطحها المخدد (Fluted) الذي يعزز الاستقرار الدوراني. هذا التصميم يسمح بتثبيت قوي في الجزء السفلي الصلب من عظم الفخذ (diaphysis)، متجاوزًا المناطق المتضررة من فقدان العظم في الجزء العلوي.
- التثبيت دون إسمنت (Cementless Fixation): تعتمد على النمو العظمي (osseointegration) مباشرة على سطح الدعامة المصنوع من التيتانيوم المسامي أو المطلي بالهيدروكسياباتيت، مما يوفر تثبيتًا بيولوجيًا طويل الأمد.
- الوحدات (Modularity): العديد من هذه الدعامات تكون وحدات (Modular)، مما يعني أنها تتكون من عدة أجزاء يمكن تجميعها داخل الجسم. هذه المرونة تسمح للجراحين، مثل الأستاذ الدكتور محمد هطيف، بتخصيص طول الدعامة، ميلانها (anteversion)، وإزاحتها (offset) وطول الساق (leg length) بشكل دقيق لاستعادة التشريح الطبيعي للمفصل، مما يعزز الاستقرار ويقلل من خطر الخلع.
- القوة والمتانة: التيتانيوم مادة متينة ومقاومة للتآكل، مما يضمن عمرًا طويلاً للدعامة.
مقارنة بين أنواع دعامات الفخذ المستخدمة في جراحة الترميم:
| ميزة/نوع الدعامة | دعامات التيتانيوم المخروطية والمخددة (Conical Fluted) | دعامات ذات طلاء مسامي واسع (Extensively Porous Coated) | دعامات الأسمنت (Cemented Stems) | دعامات مخصصة (Custom-Made Stems) |
|---|---|---|---|---|
| آلية التثبيت | نمو عظمي (Diaphyseal Fit/Osseointegration) | نمو عظمي (Proximal and Diaphyseal Osseointegration) | تثبيت بالأسمنت العظمي | نمو عظمي (حسب التصميم) |
| مستوى فقدان العظم | مناسبة جدًا لحالات فقدان العظم الشديد (الجزء العلوي) | مناسبة لحالات فقدان العظم المعتدل إلى الشديد | أقل ملاءمة في حالات فقدان العظم الشديد | مناسبة لحالات فقدان العظم المعقد جدًا |
| الاستقرار الأولي | ممتاز (تثبيت ميكانيكي صلب) | جيد إلى ممتاز | جيد إلى ممتاز | جيد إلى ممتاز |
| الاستقرار طويل الأمد | ممتاز (نمو عظمي قوي) | ممتاز (نمو عظمي قوي) | يعتمد على متانة الأسمنت | ممتاز |
| المرونة الجراحية | عالية (وحدات تسمح بالتخصيص) | أقل مرونة في تخصيص الطول والإزاحة | محدودة | عالية جدًا (تصميم فريد لكل مريض) |
| وقت الجراحة | متوسط | متوسط | قصير نسبيًا | أطول (تخطيط وتصنيع) |
| التكلفة | متوسطة إلى عالية | متوسطة | منخفضة نسبيًا | عالية جدًا |
| مخاطر الكسر أثناء التركيب | منخفضة إلى متوسطة | متوسطة إلى عالية | منخفضة | منخفضة إلى متوسطة |
بصفته أحد رواد جراحة العظام، يمتلك الأستاذ الدكتور محمد هطيف معرفة عميقة ومهارة استثنائية في اختيار الدعامة الأنسب لكل مريض، معتمدًا على تحليل دقيق للصور الشعاعية (X-rays, CT scans) وتقييم شامل لحالة العظام. يحرص الدكتور هطيف على استخدام أحدث التقنيات وأكثرها أمانًا لضمان أفضل النتائج الممكنة للمريض، مع الالتزام التام بالنزاهة الطبية في كل خطوة من خطوات العلاج.
الإجراء الجراحي لاستبدال مفصل الورك الترميمي باستخدام دعامات التيتانيوم المخروطية والمخددة: خطوة بخطوة
تُعد جراحة استبدال مفصل الورك الترميمية عملية جراحية معقدة تتطلب تخطيطًا دقيقًا، خبرة جراحية عالية، وفريقًا طبيًا متخصصًا. يتميز الأستاذ الدكتور محمد هطيف بمهارته الاستثنائية في إجراء هذه العمليات المعقدة، مستخدمًا نهجًا شموليًا يضمن سلامة المريض وأفضل النتائج الوظيفية.
1. التخطيط قبل الجراحة (Pre-operative Planning):
هذه المرحلة حاسمة لنجاح الجراحة، ويوليها الأستاذ الدكتور محمد هطيف اهتمامًا بالغًا.
*
التقييم الشامل للمريض:
يشمل مراجعة التاريخ الطبي الكامل، الأمراض المزمنة، الأدوية، والحالة الصحية العامة للمريض.
*
التصوير التشخيصي المتقدم:
*
الأشعة السينية (X-rays):
متعددة الاتجاهات لتقييم المفصل، نوع التخلخل، مدى فقدان العظم، وجود كسور.
*
الأشعة المقطعية (CT scan):
ضرورية لتقييم دقيق للهياكل العظمية ثلاثية الأبعاد، تحديد جودة العظم المتبقي، ووجود أي عيوب عظمية.
*
التصوير بالرنين المغناطيسي (MRI):
قد يستخدم لتقييم الأنسجة الرخوة، العضلات، والأعصاب، واستبعاد العدوى في بعض الحالات.
*
تخطيط القياسات (Templating):
باستخدام صور الأشعة السينية والأشعة المقطعية، يقوم الدكتور هطيف بتخطيط العملية بدقة، واختيار حجم الدعامة الأنسب، وطولها، وموقعها، وتحديد الأدوات اللازمة لاستعادة طول الساق والإزاحة.
*
التحضير للعدوى:
في حال الشك بوجود عدوى سابقة، يتم أخذ عينات من سائل المفصل للزراعة وتحديد نوع البكتيريا وعلاجها بالمضادات الحيوية قبل الجراحة.
| جانب التخطيط | أهميته في جراحة الترميم | نهج الأستاذ الدكتور محمد هطيف |
|---|---|---|
| تقييم فقدان العظم | يحدد نوع الدعامة والحاجة إلى ترقيع العظم. | يستخدم الأشعة المقطعية ثلاثية الأبعاد لتقييم دقيق لفقدان العظم وتصنيفه. |
| تحديد طول الساق والإزاحة | ضروري لتجنب العرج، الخلع، وتحسين ميكانيكا المفصل. | يخطط بدقة باستخدام القياسات الشعاعية المتقدمة لضمان التوازن المثالي. |
| التعرف على الندوب والأنسجة الرخوة | يؤثر على مسار الجراحة وصعوبة إزالة المكونات القديمة. | يراجع التاريخ الجراحي ويستخدم التصوير لفهم التحديات التشريحية المحتملة. |
| تقييم الكبسولة العظمية | يؤثر على استقرار الدعامة الجديدة. | يركز على الحفاظ على أكبر قدر ممكن من العظم السليم لدعم الدعامة. |
| تحضير للمضاعفات المحتملة | يقلل من مخاطر حدوثها أثناء الجراحة. | يضع خططًا بديلة للتعامل مع أي مشكلات غير متوقعة مثل الكسور أو النزيف. |
2. الإجراء الجراحي (Surgical Procedure):
يُجرى التدخل الجراحي عادة تحت التخدير العام أو الشوكي، ويتبع الخطوات التالية:
- الوصول الجراحي (Surgical Approach): يختار الدكتور هطيف النهج الجراحي الأنسب (خلفي، جانبي، أمامي) بناءً على الجراحة الأولية، حالة الأنسجة الرخوة، ونوع التحدي.
-
إزالة المكونات الفاشلة (Component Removal):
- يتم أولاً إزالة الكأس الحقي القديم والدعامة الفخذية القديمة. يتطلب ذلك دقة وحذرًا شديدين لتجنب إلحاق الضرر بالعظم المتبقي. قد يستخدم الدكتور هطيف أدوات خاصة لإزالة الأسمنت العظمي أو المكونات المتخلخلة بلطف.
- في حالات العدوى، قد يتم إجراء عملية على مرحلتين: إزالة المكونات المصابة وتنظيف المفصل جيدًا، ثم وضع فاصل إسمنتي يحتوي على مضادات حيوية، ثم إجراء الجراحة النهائية بعد فترة من العلاج بالمضادات الحيوية.
-
تحضير عظم الفخذ (Femoral Preparation):
- يتم تنظيف قناة الفخذ من أي أنسجة ندبية أو عظم متهالك.
- يتم استخدام أدوات خاصة (reams and broaches) لتجهيز قناة الفخذ لتناسب الدعامة المخروطية والمخددة الجديدة بشكل محكم في الجزء السفلي (diaphysis). يؤكد الدكتور هطيف على أهمية تحقيق "تثبيت الضغط" (press-fit) في الجزء السفلي لضمان الاستقرار الأولي.
-
تركيب الدعامة الفخذية الجديدة (Insertion of the New Femoral Stem):
- يتم إدخال الدعامة المخروطية والمخددة المصنوعة من التيتانيوم. في الدعامات الوحدية (Modular stems)، يتم إدخال الجزء السفلي أولاً، ثم يتم تركيب الجزء العلوي (neck/body) الذي يسمح بتعديل الإزاحة والزاوية وطول الساق.
- يضمن الدكتور هطيف التثبيت القوي للدعامة، مع مراعاة استعادة التشريح الطبيعي للمفصل، وتجنب الشد الزائد على الأنسجة الرخوة.
-
تحضير وتركيب الكأس الحقي (Acetabular Preparation and Component Insertion):
- يتم إعداد التجويف الحقي في الحوض، وإزالة أي بقايا من الأسمنت أو العظم المتضرر.
- قد يتطلب ذلك ترقيع العظم (bone grafting) في حالات فقدان العظم الشديد.
- يتم تركيب كأس حقي جديد، غالبًا ما يكون بدون إسمنت لتعزيز النمو العظمي.
-
اختبار المفصل (Joint Reduction and Testing):
- بعد تركيب جميع المكونات، يتم إعادة وصل المفصل (reduction).
- يقوم الدكتور هطيف باختبار نطاق حركة المفصل، استقراره، وتوازن طول الساقين للتأكد من الوظيفة المثلى وتقليل خطر الخلع.
-
إغلاق الجرح (Wound Closure):
- بعد التأكد من عدم وجود نزيف، يتم إغلاق الجرح بطبقات مع وضع أنبوب تصريف (drain) لإزالة السوائل الزائدة إن لزم الأمر.
يعتمد الأستاذ الدكتور محمد هطيف على أحدث التقنيات الجراحية والمعدات المتطورة لضمان دقة لا مثيل لها ونتائج ممتازة، مما يجعله الخيار الأول للمرضى الذين يبحثون عن حلول فعالة ودائمة لمشكلات مفصل الورك المعقدة.
دليل شامل لإعادة التأهيل بعد جراحة استبدال مفصل الورك الترميمية
تُعد مرحلة إعادة التأهيل ركيزة أساسية لنجاح جراحة استبدال مفصل الورك الترميمية. فمهما بلغت مهارة الجراح، لا يمكن تحقيق الشفاء الكامل والوظيفة المثلى دون برنامج تأهيلي مكثف ومنظم. يشدد الأستاذ الدكتور محمد هطيف وفريقه الطبي على أهمية الالتزام بتعليمات إعادة التأهيل لضمان عودة المريض إلى حياته الطبيعية بأسرع وقت وأقصى كفاءة.
الأهداف الرئيسية لإعادة التأهيل:
- تقليل الألم والتورم.
- استعادة نطاق حركة المفصل.
- تقوية العضلات المحيطة بالورك.
- تحسين التوازن والتنسيق.
- العودة التدريجية إلى الأنشطة اليومية.
- تثقيف المريض حول الاحتياطات اللازمة للحفاظ على المفصل الجديد.
مراحل إعادة التأهيل:
المرحلة الأولى: المستشفى (الأيام الأولى بعد الجراحة)
- إدارة الألم: يتم التحكم في الألم باستخدام مسكنات الألم حسب توجيهات الأستاذ الدكتور محمد هطيف.
- الوقاية من جلطات الدم: يتم استخدام أدوية مضادة للتخثر وجوارب ضاغطة وممارسة تمارين بسيطة للقدم والكاحل.
- الحركة المبكرة: يشجع المريض على تحريك مفصل الورك برفق ورفع الساقين لتنشيط الدورة الدموية.
- الجلوس والوقوف: بمساعدة المعالج الطبيعي، يتم تعليم المريض كيفية الجلوس في السرير، والنهوض من السرير، والانتقال إلى كرسي باستخدام تقنيات صحيحة.
- المشي المبكر: باستخدام المشاية أو العكازات وبمساعدة المعالج، يبدأ المريض بالمشي لمسافات قصيرة، مع تعليمات حول تحمل الوزن المسموح به على الساق (والذي يحدده الدكتور هطيف).
- تمارين خفيفة: تمارين لتقوية عضلات الفخذ والأرداف والكاحل، غالبًا ما تكون غير حمولة (Non-weight bearing) في البداية.
المرحلة الثانية: المنزل (من 1 إلى 6 أسابيع بعد الجراحة)
بعد الخروج من المستشفى، يواصل المريض برنامج التأهيل في المنزل أو في مركز متخصص.
- زيادة النشاط تدريجيًا: زيادة مدة المشي والمسافات مع استمرار استخدام وسائل المساعدة (عكازات).
-
تمارين التقوية:
- تقوية عضلات الفخذ: تمارين مثل رفع الساق المستقيمة (Straight Leg Raises)، تمارين تقوية عضلات الفخذ الرباعية (Quadriceps Sets).
- تقوية عضلات الأرداف: تمارين مثل رفع الأرداف (Gluteal Sets)، تمارين التبعيد الجانبي للساق (Hip Abduction).
- تمارين المرونة: شد عضلات الفخذ الخلفية (Hamstring stretch) وعضلات الساق (Calf stretch) بعد استشارة المعالج.
- تمارين التوازن والتنسيق: الوقوف على ساق واحدة (بمساعدة)، تمارين المشي على خط مستقيم.
- الأنشطة اليومية: تعلم كيفية أداء الأنشطة اليومية مثل ارتداء الملابس، الاستحمام، الطبخ بطريقة آمنة.
-
احتياطات المفصل:
- تجنب الثني المفرط للورك (أكثر من 90 درجة).
- تجنب دوران الورك الداخلي المفرط (في النهج الخلفي) أو الخارجي (في النهج الأمامي).
- استخدام وسادة بين الركبتين عند النوم على الجانب.
- تجنب التقاطع المفرط للساقين.
- تجنب الكراسي المنخفضة والمراحيض المنخفضة.
المرحلة الثالثة: العودة للأنشطة المتقدمة (من 6 أسابيع فصاعدًا)
- زيادة قوة العضلات: تمارين المقاومة باستخدام الأوزان الخفيفة أو الأربطة المطاطية.
- تحسين القدرة على التحمل: المشي لمسافات أطول، صعود ونزول الدرج، تمارين رياضية خفيفة مثل السباحة أو ركوب الدراجات الثابتة.
- تمارين وظيفية: تمارين تحاكي الأنشطة الرياضية أو المهنية التي يرغب المريض في العودة إليها، ولكن بشكل تدريجي ومراقب.
- تقييم الأداء: يقوم المعالج الطبيعي بتقييم تقدم المريض وتعديل برنامج التأهيل حسب الحاجة.
نصائح وإرشادات من الأستاذ الدكتور محمد هطيف:
- الالتزام الكامل: "إن الالتزام ببرنامج إعادة التأهيل لا يقل أهمية عن الجراحة نفسها. مفتاح الشفاء هو المثابرة والتطبيق الدقيق للتمارين والتعليمات."
- الصبر: التعافي عملية تدريجية. لا تيأس إذا لم ترَ النتائج على الفور.
- التواصل مع الفريق الطبي: أبلغ طبيبك أو معالجك بأي ألم شديد، تورم غير طبيعي، أو أي مخاوف لديك.
- التغذية الجيدة: نظام غذائي متوازن غني بالبروتين والفيتامينات والمعادن يدعم عملية الشفاء.
- الحفاظ على الوزن الصحي: الوزن الزائد يزيد من الضغط على المفصل الجديد.
بإشراف دقيق ومتابعة مستمرة من الأستاذ الدكتور محمد هطيف وفريقه، يحقق معظم المرضى نتائج ممتازة بعد جراحة استبدال مفصل الورك الترميمية، ويعودون إلى ممارسة أنشطتهم اليومية بجودة حياة أفضل بكثير.
قصص نجاح ملهمة: استعادة الحركة والأمل على يد الأستاذ الدكتور محمد هطيف
في عيادة الأستاذ الدكتور محمد هطيف، تتجلى الخبرة والدقة في كل قصة نجاح. بفضل عقود من الخبرة في جراحة العظام، والتزامه بأحدث التقنيات والنزاهة الطبية، نجح الدكتور هطيف في تغيير حياة المئات من المرضى الذين عانوا من آلام مبرحة وحدود في الحركة. هذه بعض القصص الملهمة التي تعكس براعته وكفاءته:
قصة السيدة فاطمة: نهاية معاناة سنوات من الألم والتخلخل
التحدي: السيدة فاطمة (68 عامًا) كانت تعاني من آلام شديدة ومستمرة في وركها الأيسر بعد عشر سنوات من خضوعها لجراحة استبدال مفصل الورك الأولية. أظهرت الفحوصات الطبية تخلخلًا كبيرًا في الدعامة الفخذية القديمة، وتآكلًا في العظم المحيط، مما أثر بشكل كبير على قدرتها على المشي والقيام بالأنشطة اليومية، مما دفعها للشعور بالإحباط والعزلة.
التدخل الجراحي: بعد تقييم شامل، قرر الأستاذ الدكتور محمد هطيف أن جراحة استبدال مفصل الورك الترميمية باستخدام دعامة فخذية من التيتانيوم المخروطية والمخددة هي الحل الأمثل. خطط الدكتور هطيف للعملية بدقة فائقة، مستخدمًا الأشعة المقطعية المتقدمة لتحديد مدى فقدان العظم وتصميم خطة جراحية تضمن استقرارًا قويًا للمفصل الجديد. تمكن الدكتور هطيف ببراعة من إزالة الدعامة القديمة المتهالكة وتنظيف قناة الفخذ، ثم زرع الدعامة الجديدة التي توفر تثبيتًا محكمًا في الجزء السفلي من عظم الفخذ، متجاوزًا مناطق ضعف العظم.
النتيجة: بعد الجراحة وبرنامج إعادة تأهيل مكثف تحت إشراف فريق الدكتور هطيف، استعادت السيدة فاطمة قدرتها على المشي دون ألم. تقول السيدة فاطمة بعينين تملؤهما الدموع: "كنت أعتقد أن حياتي انتهت مع الألم، لكن الدكتور محمد هطيف أعاد لي الأمل والحركة. لم أعد أشعر بالخوف من المشي، وأستطيع الآن اللعب مع أحفادي. إنه حقًا أفضل طبيب".
قصة الأستاذ أحمد: عودة إلى الحياة النشطة بعد كسر معقد
التحدي: الأستاذ أحمد (72 عامًا)، وهو أستاذ جامعي متقاعد ومحب للمشي، تعرض لسقوط أدى إلى كسر معقد حول الدعامة الفخذية التي تم تركيبها قبل 15 عامًا. كانت حالته تتطلب تدخلاً جراحيًا عاجلاً ومعقدًا بسبب طبيعة الكسر وموقعه بالقرب من المفصل الاصطناعي.
التدخل الجراحي: أجرى الأستاذ الدكتور محمد هطيف جراحة ترميمية معقدة. باستخدام خبرته الواسعة في التعامل مع كسور ما حول المفصل الاصطناعي (periprosthetic fractures)، قام الدكتور هطيف بتثبيت الكسر باستخدام ألواح ومسامير خاصة، ثم استبدل الدعامة القديمة بدعامة تيتانيوم مخروطية ومخددة جديدة، والتي توفر تثبيتًا قويًا ومستقرًا حتى في وجود كسر عظمي. لقد أدت مهارة الدكتور هطيف في الجمع بين تثبيت الكسر واستبدال الدعامة إلى نتيجة مبهرة.
النتيجة: بعد أسابيع قليلة من الجراحة، وبفضل برنامج تأهيلي دقيق، بدأ الأستاذ أحمد في استعادة قوته وحركته. وبعد بضعة أشهر، عاد إلى هوايته المفضلة في المشي لمسافات قصيرة. يقول الأستاذ أحمد: "كنت قلقًا جدًا من أنني لن أتمكن من المشي بشكل طبيعي مرة أخرى. لكن الدكتور محمد هطيف ليس فقط جراحًا ماهرًا، بل هو فنان في مجاله. لقد أنقذ حركتي وأعاد لي ثقتي بنفسي."
قصة الشاب علي: تصحيح خلع متكرر وعودة إلى الشباب
التحدي: علي (45 عامًا)، وهو عامل بناء، خضع لعملية استبدال مفصل الورك الأولي قبل خمس سنوات بسبب إصابة سابقة. ولكنه بدأ يعاني من خلع متكرر ومؤلم في المفصل الاصطناعي، مما جعله عاجزًا عن العمل وعرضة للإصابات المتكررة. أظهرت الفحوصات أن هناك خللاً في وضع المكونات الاصطناعية.
التدخل الجراحي: قام الأستاذ الدكتور محمد هطيف بتقييم شامل لحالة علي، وتوصل إلى أن الخلع المتكرر كان بسبب عدم استقرار المفصل الناتج عن وضع غير مثالي للمكونات. قرر الدكتور هطيف إجراء جراحة ترميمية لاستبدال الكأس الحقي والدعامة الفخذية. استخدم الدكتور هطيف دعامة تيتانيوم مخروطية ومخددة ذات تصميم وحدوي، مما سمح له بتعديل زوايا ومسافات المكونات بدقة فائقة، واستعادة مركز الدوران الطبيعي للمفصل، مما أدى إلى زيادة استقراره بشكل كبير.
النتيجة: بعد الجراحة وفترة تأهيل مكثفة، توقف الخلع المتكرر تمامًا. عاد علي إلى عمله ونشاطه البدني بشكل كامل. يقول علي: "الدكتور محمد هطيف منحني فرصة ثانية للحياة. كنت يائسًا من الخلع المستمر، ولكن بفضله، أستطيع الآن العمل والعيش دون خوف. خبرته وتفانيه لا تقدر بثمن."
تجسد هذه القصص التزام الأستاذ الدكتور محمد هطيف بالتميز والنزاهة الطبية، ورؤيته الثاقبة في استخدام أحدث التقنيات لتقديم أفضل رعاية ممكنة لمرضاه. إنه ليس مجرد جراح، بل هو رمز للأمل في مجال جراحة العظام في اليمن.
أسئلة متكررة حول دعامات التيتانيوم المخروطية والمخددة واستبدال مفصل الورك الترميمي
يواجه المرضى وعائلاتهم العديد من الأسئلة والمخاوف عند التفكير في جراحة استبدال مفصل الورك الترميمية. الأستاذ الدكتور محمد هطيف وفريقه يلتزمون بتقديم إجابات واضحة وموثوقة لضمان فهم كامل للعملية وخيارات العلاج.
1. ما هي دعامات الفخذ المصنوعة من التيتانيوم المخروطية والمخددة تحديدًا؟
هي نوع من دعامات الفخذ الاصطناعية المستخدمة في جراحة استبدال مفصل الورك الترميمية. تتميز بتصميمها المخروطي الذي يتناقص تدريجيًا ووجود أخاديد (Flutes) على سطحها. هذا التصميم يمنحها تثبيتًا ميكانيكيًا قويًا في الجزء السفلي الصلب من عظم الفخذ (diaphysis)، مما يسمح بتجاوز مناطق فقدان العظم في الجزء العلوي، ويوفر استقرارًا دورانيًا ممتازًا. غالبًا ما تكون هذه الدعامات وحدوية (Modular)، مما يتيح للجراح تعديل طولها وزاويتها بدقة لاستعادة التشريح الأمثل للمفصل.
2. متى تكون جراحة استبدال مفصل الورك الترميمية ضرورية؟
تصبح الجراحة الترميمية ضرورية عندما يفشل مفصل الورك الاصطناعي الأولي في أداء وظيفته بشكل فعال، مما يسبب ألمًا شديدًا وتدهورًا في جودة الحياة. تشمل الأسباب الشائعة: التخلخل اللاصقي (Aseptic Loosening)، العدوى حول المفصل الاصطناعي (PJI)، الكسور حول المفصل الاصطناعي (Periprosthetic Fractures)، الخلع المتكرر للمفصل (Recurrent Dislocation)، وتآكل مكونات المفصل.
3. هل جراحة استبدال مفصل الورك الترميمية أكثر تعقيدًا من الجراحة الأولية؟
نعم، بشكل عام، تُعد الجراحة الترميمية أكثر تعقيدًا وتحديًا من الجراحة الأولية. الأسباب تشمل: وجود ندوب وتغيرات تشريحية من الجراحة السابقة، فقدان العظم، وصعوبة إزالة المكونات القديمة. تتطلب هذه الجراحة خبرة جراحية عالية وتخطيطًا دقيقًا، وهو ما يوفره الأستاذ الدكتور محمد هطيف بفضل خبرته الواسعة التي تتجاوز 20 عامًا.
4. ما هي المدة المتوقعة للتعافي بعد الجراحة؟
تختلف مدة التعافي من شخص لآخر وتعتمد على عوامل متعددة مثل العمر، الحالة الصحية العامة، مدى تعقيد الجراحة، والالتزام ببرنامج إعادة التأهيل. بشكل عام، قد يحتاج المريض إلى عدة أسابيع إلى بضعة أشهر للتعافي بشكل كامل واستعادة معظم الوظائف. يبدأ المشي عادة بعد أيام قليلة من الجراحة، ويستمر العلاج الطبيعي لعدة أشهر لتقوية العضلات واستعادة المرونة.
5. ما هي المخاطر المحتملة لجراحة استبدال مفصل الورك الترميمية؟
مثل أي جراحة كبرى، تحمل الجراحة الترميمية بعض المخاطر، وإن كانت قليلة في أيدي الخبراء مثل الدكتور هطيف. تشمل المخاطر: العدوى، تكون الجلطات الدموية، خلع المفصل، إصابة الأعصاب أو الأوعية الدموية، اختلاف طول الساقين، فشل الدعامة الجديدة (على المدى البعيد)، والنزيف. يحرص الأستاذ الدكتور محمد هطيف على مناقشة جميع المخاطر المحتملة مع المريض وتقديم كل الإجراءات الوقائية لتقليلها.
6. ما هي المدة التي يمكن أن تدوم فيها دعامات التيتانيوم المخروطية والمخددة؟
تم تصميم دعامات التيتانيوم المخروطية والمخددة لتوفير تثبيت طويل الأمد. بفضل تصميمها الذي يعتمد على النمو العظمي (osseointegration) في الجزء السفلي من عظم الفخذ، تتوقع أن تدوم لعقود عديدة. ومع ذلك، لا يوجد مفصل اصطناعي يدوم إلى الأبد، وقد تتطلب بعض الحالات إعادة الجراحة في المستقبل بسبب عوامل مثل تآكل المكونات أو الشيخوخة الطبيعية.
7. هل سأتمكن من ممارسة الرياضة بعد الجراحة؟
بعد الشفاء الكامل وإعادة التأهيل، يمكن لمعظم المرضى العودة إلى ممارسة العديد من الأنشطة الرياضية منخفضة التأثير مثل المشي، السباحة، ركوب الدراجات الثابتة، والجولف. ومع ذلك، يُنصح بتجنب الرياضات عالية التأثير مثل الجري، القفز، ورياضات الاحتكاك التي قد تزيد من الضغط على المفصل الجديد وتسرع من تآكله أو تزيد من خطر الخلع. سيقدم لك الأستاذ الدكتور محمد هطيف إرشادات شخصية بناءً على حالتك ونوع نشاطك المفضل.
8. ما هو الدور الذي يلعبه الأستاذ الدكتور محمد هطيف في نجاح هذه الجراحات؟
يُعد الأستاذ الدكتور محمد هطيف مرجعًا في جراحة العظام والمفاصل في اليمن، حيث تضمن خبرته التي تزيد عن 20 عامًا، وكونه أستاذًا في جامعة صنعاء، وتوظيفه لأحدث التقنيات مثل الجراحة المجهرية وتنظير المفاصل بتقنية 4K وجراحات استبدال المفاصل، أفضل رعاية ممكنة. يتميز الدكتور هطيف بدقته المتناهية في التخطيط الجراحي، ومهارته الاستثنائية في تنفيذ العمليات المعقدة، والتزامه الصارم بأعلى معايير النزاهة الطبية. كل هذه العوامل تساهم بشكل مباشر في تحقيق نتائج سريرية ممتازة وتحسين جودة حياة المرضى.
9. هل هناك بدائل لدعامات التيتانيوم المخروطية والمخددة؟
نعم، توجد بدائل أخرى لدعامات الفخذ في جراحة الترميم، مثل الدعامات ذات الطلاء المسامي الواسع (extensively porous coated stems)، والدعامات الأسمنتية (cemented stems)، وفي بعض الحالات النادرة، الدعامات المخصصة (custom-made stems). يعتمد اختيار النوع الأنسب على مدى فقدان العظم، جودة العظم المتبقي، عمر المريض، وخبرة الجراح. الأستاذ الدكتور محمد هطيف يمتلك المعرفة العميقة لتقييم كل حالة على حدة واختيار الدعامة الأكثر ملاءمة لتحقيق أفضل النتائج طويلة الأمد.
10. ما هي الاحتياطات التي يجب أن أتخذها للحفاظ على مفصلي الجديد؟
للحفاظ على مفصل الورك الاصطناعي الجديد لأطول فترة ممكنة، ينصح الدكتور هطيف بما يلي:
*
اتبع تعليمات العلاج الطبيعي بدقة:
للحفاظ على قوة العضلات ومرونة المفصل.
*
حافظ على وزن صحي:
لتقليل الضغط على المفصل.
*
تجنب الأنشطة عالية التأثير:
التي يمكن أن تسرع من تآكل المفصل.
*
حافظ على وضعيات الجسم الصحيحة:
وتجنب الثني المفرط للورك أو الدورانات غير الآمنة.
*
قم بزيارات متابعة منتظمة للطبيب:
للكشف المبكر عن أي مشكلات محتملة.
*
أبلغ طبيبك بأي عدوى في الجسم:
قد تتطلب المضادات الحيوية لمنع انتشارها إلى المفصل الاصطناعي.
آلام الورك وتقييد حركته ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك.. نلتزم بإعادتك لحياة خالية من الألم وورك قوي ووظيفي.
مواضيع أخرى قد تهمك