الورك الولادي DDH: اكتشف الأسباب وعوامل الخطر لحماية طفلك
الخلاصة الطبية
تعرف معنا على تفاصيل الورك الولادي DDH: اكتشف الأسباب وعوامل الخطر لحماية طفلك، حالة وراثية شائعة تتضمن خللاً في مفصل الورك، غالبًا ما يصيب الورك الأيسر. تشمل الأسباب وعوامل الخطر الرئيسية جنس المولود (أكثر شيوعًا في البنات)، ترتيب الولادة (الأولاد البكر)، وضعية الجنين المقعدية، والتاريخ العائلي لـ DDH، بالإضافة إلى نقص السائل السلوي. يساعد التعرف المبكر على هذه العوامل في التشخيص.
خلع الورك الولادي (DDH): دليلك الشامل لاكتشاف الأسباب، عوامل الخطر، والوقاية لحماية طفلك
يُعد خلع الورك الولادي (Developmental Dysplasia of the Hip - DDH)، المعروف أيضاً بالخلع الوركي النمائي، حالة شائعة تصيب مفصل الورك عند الرضع والأطفال الصغار، حيث يتطور المفصل بشكل غير طبيعي. هذا الدليل الشامل يهدف إلى تسليط الضوء على هذه الحالة المعقدة، بدءاً من فهم التشريح الأساسي للمفصل وصولاً إلى أحدث طرق التشخيص والعلاج، مع التركيز على الخبرة الرائدة للأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والعمود الفقري والمناظير بجامعة صنعاء، وصاحب الخبرة الممتدة لأكثر من 20 عاماً في هذا المجال الدقيق، وباستخدامه لأحدث التقنيات مثل الجراحة المجهرية ومناظير 4K ومفصل المفاصل الصناعية، مع التزامه الصارم بالنزاهة الطبية.
إن الكشف المبكر والتدخل العلاجي السليم لـ DDH أمر بالغ الأهمية لتجنب المضاعفات طويلة الأمد التي قد تؤثر على جودة حياة الطفل، مثل العرج، الألم المزمن، والتهاب المفاصل التنكسي في الكبر. هذا ما يؤكد عليه الأستاذ الدكتور محمد هطيف دائماً، مشدداً على أن وعي الوالدين والفحص الدقيق عند الولادة وفي الشهور الأولى هو حجر الزاوية في تحقيق أفضل النتائج.
- تشريح مفصل الورك الطبيعي: فهم الأساس
لفهم خلع الورك الولادي، يجب أولاً استعراض التركيب الطبيعي لمفصل الورك. يُعتبر مفصل الورك من المفاصل الكروية الحُقِّية (Ball-and-Socket Joint)، وهو مصمم لتوفير مدى واسع من الحركة مع الحفاظ على الثبات. يتكون المفصل من جزأين رئيسيين:
- رأس عظم الفخذ (Femoral Head): وهو الجزء الكروي العلوي من عظم الفخذ.
- الحُق (Acetabulum): وهو التجويف الكأسي الشكل في عظم الحوض الذي يستقبل رأس عظم الفخذ.
يُغطى كلا السطحين بغضروف أملس يسمح بالحركة السلسة، وتحيط بالمفصل كبسولة مفصلية قوية وأربطة متعددة تُساهم في استقراره. في الوضع الطبيعي، يكون رأس عظم الفخذ محتضناً بالكامل داخل الحُق، مما يضمن توزيعاً متوازناً للوزن والقوى أثناء الحركة.
- الخلل في خلع الورك الولادي (DDH): ما الذي يحدث؟
في حالة خلع الورك الولادي، يحدث خلل في نمو أي من مكونات مفصل الورك، مما يؤدي إلى عدم تطابق بين رأس الفخذ والحُق. يمكن أن يتراوح هذا الخلل من مجرد عدم نضج خفيف في الحُق (خلل التنسج) إلى خلع كامل لرأس الفخذ من تجويف الحُق. يُصنف DDH عادةً إلى ثلاث درجات رئيسية:
- خلل التنسج (Dysplasia): الحُق يكون ضحلاً وغير مكتمل النمو، مما يقلل من تغطيته لرأس الفخذ، لكن رأس الفخذ لا يزال في مكانه.
- الخلع الجزئي (Subluxation): رأس الفخذ يكون جزئياً خارج الحُق، وقد ينزلق إلى الداخل والخارج بسهولة.
- الخلع الكامل (Dislocation): رأس الفخذ يكون خارج الحُق بالكامل، ولا يوجد أي اتصال بين السطحين المفصليين.
يمكن أن يصيب DDH وركاً واحداً أو كليهما، على الرغم من أنه أكثر شيوعاً في الورك الأيسر. يؤثر هذا الخلل على تطور المفصل بشكل مستمر، فكلما تأخر التشخيص والعلاج، كلما زادت صعوبة إعادة المفصل إلى وضعه الطبيعي، وزادت احتمالية حدوث مضاعفات طويلة الأمد.
- أسباب وعوامل خطر خلع الورك الولادي (DDH): رؤية معمقة
لا يوجد سبب واحد ومحدد لـ DDH، بل هو نتيجة لتفاعل معقد بين عوامل وراثية وبيئية وميكانيكية تؤثر على النمو الطبيعي للمفصل. من خلال خبرته الطويلة، يشير الأستاذ الدكتور محمد هطيف إلى أن فهم هذه العوامل يساعد الأطباء والوالدين على تحديد الأطفال الأكثر عرضة للخطر واتخاذ الإجراءات الوقائية والتشخيصية اللازمة.
- 1. العوامل الوراثية (الجينية):
- التاريخ العائلي: يُعد وجود تاريخ عائلي لـ DDH (خاصة لدى الوالدين أو الأشقاء) أحد أهم عوامل الخطر. تزداد احتمالية إصابة الطفل بالخلع إذا كان أحد والديه مصاباً، وتزداد أكثر إذا كان هناك أشقاء مصابون أيضاً. يشير الأستاذ الدكتور محمد هطيف إلى أن هذا الارتباط الوراثي لا يتبع نمطاً مندلياً بسيطاً، بل هو متعدد الجينات (Polygenic) وقد يشمل عدة جينات تؤثر على نمو الغضاريف والأنسجة الضامة.
-
الجنس: الإناث أكثر عرضة للإصابة بـ DDH بحوالي 4-5 مرات مقارنة بالذكور. يُعزى ذلك جزئياً إلى تأثير الهرمونات الأنثوية، مثل هرمون الريلاكسين (Relaxin) الذي تنتجه الأم، والذي قد يؤدي إلى ارتخاء الأربطة حول مفصل الورك لدى الجنين الأنثى، مما يجعله أكثر عرضة للانخلاع.
-
2. العوامل الميكانيكية داخل الرحم:
- الولادة بالمقعدة (Breech Presentation): الأطفال الذين يولدون ووضعيتهم بالمقعدة (خاصة مع وضعية المقعدة الكاملة حيث تكون الأرجل ممدودة للأعلى باتجاه الكتفين) يكونون أكثر عرضة للإصابة بـ DDH بشكل ملحوظ. الضغط الميكانيكي على الورك في هذه الوضعية داخل الرحم يعيق التطور الطبيعي للحُق ورأس الفخذ.
- الطفل الأول (Primiparity): يُعتقد أن الأطفال البكر أكثر عرضة للإصابة بسبب ضيق الرحم الأول وعدم تمدده بالكامل بعد، مما يزيد من الضغط الميكانيكي على الجنين.
- قلة السائل السلوي (Oligohydramnios): انخفاض مستويات السائل الأمنيوسي حول الجنين يقلل من المساحة المتاحة للحركة، مما يزيد من الضغط على مفصل الورك ويحد من حركته الطبيعية التي تُسهم في نمو المفصل.
- التوائم المتعددة (Multiple Gestation): قد يزيد من خطر DDH بسبب محدودية المساحة داخل الرحم.
-
الوضعيات غير الطبيعية للجنين: أي وضعية تفرض ضغطاً مستمراً على مفصل الورك أثناء النمو داخل الرحم.
-
3. العوامل ما بعد الولادة:
- طريقة لف الطفل (Swaddling Practices): اللف الضيق للرضيع الذي يمنع حركة الساقين والوركين (خاصة وضعية تمديد الساقين بشكل مستقيم) يمكن أن يؤثر سلباً على تطور مفصل الورك. يشجع الأستاذ الدكتور محمد هطيف على لف الرضع بطريقة تسمح بحركة طبيعية للوركين والساقين، أي بوضعية "الضفدع" حيث تكون الأرجل مثنية ومتباعدة قليلاً.
- اضطرابات الوضعية (Postural Deformities): ارتباط DDH بحالات أخرى مثل تصلب الرقبة العضلي (Congenital Muscular Torticollis) وتشوهات القدمين (مثل القدم الحنفاء)، مما يشير إلى تأثير العوامل الميكانيكية المشتركة داخل الرحم.
إن الوعي بهذه العوامل يُعد خط الدفاع الأول. ينصح الأستاذ الدكتور محمد هطيف جميع الآباء والأمهات، وخاصة أولئك الذين لديهم طفل ضمن الفئات عالية الخطورة، بضرورة الالتزام بالفحوصات الدورية للوركين بعد الولادة، وإبلاغ الطبيب عن أي تاريخ عائلي أو عوامل خطر أخرى.
- أعراض وعلامات DDH: كيف تكتشفها مبكراً؟
يُعرف DDH بأنه "حالة صامتة" في كثير من الأحيان، خاصة في الشهور الأولى من العمر، مما يجعل الكشف المبكر تحدياً. ومع ذلك، هناك علامات وأعراض يمكن للوالدين والأطباء ملاحظتها، والتي تتغير مع تقدم عمر الطفل. يؤكد الأستاذ الدكتور محمد هطيف أن اليقظة والخبرة السريرية أمران حاسمان في هذا السياق.
-
1. أعراض DDH لدى حديثي الولادة والرضع (من الولادة حتى 6 أشهر):
في هذه المرحلة، قد لا تظهر على الطفل أي علامات واضحة للألم، وتعتمد الأعراض بشكل كبير على الفحص البدني الدقيق: - عدم تناسق طيات الجلد (Asymmetry of Skin Folds): ملاحظة عدم تطابق في عدد أو عمق الطيات الجلدية في الفخذين أو الأرداف عند فرد الساقين.
- اختلاف طول الساقين الظاهري (Apparent Leg Length Discrepancy - Galeazzi Sign): عند ثني ركبتي الطفل وقدميه مسطحتين على السطح، تبدو إحدى الركبتين أعلى من الأخرى. هذه علامة غير دقيقة بحد ذاتها ولكنها قد تشير إلى المشكلة.
- محدودية حركة الورك (Limited Abduction): صعوبة في فتح ساقي الطفل للخارج عند ثني الركبتين (حركة الاختطاف). يُعتبر هذا من أهم العلامات السريرية، حيث يكون الورك المصاب أقل مرونة.
- صوت "طقطقة" أو "فرقعة" (Clicks or Clunks): قد يسمع الطبيب أو يشعر بهما أثناء إجراء فحوصات محددة للورك (مناورات أورتولاني وبارلو)، وهذه الأصوات تشير إلى حركة رأس الفخذ داخل وخارج الحُق.
- صعوبة في تغيير الحفاضات: قد يلاحظ الوالدان أن طفلهم يظهر مقاومة أو انزعاجاً عند محاولة فتح ساقيه لتغيير الحفاضة.
-
وضعية غير طبيعية للورك: قد يميل الورك المصاب إلى أن يكون في وضعية دوران خارجي.
-
2. أعراض DDH لدى الأطفال الأكبر سناً (من 6 أشهر فما فوق، وخاصة عند بدء المشي):
كلما كبر الطفل وتأخر التشخيص، أصبحت الأعراض أكثر وضوحاً: - العرج أو المشية غير الطبيعية (Limp or Abnormal Gait): هذه هي العلامة الأكثر شيوعاً عند بدء الطفل في المشي. قد يظهر الطفل مشية "متمايلة" (Waddling Gait) إذا كان الخلع في الوركين، أو يعرج بوضوح إذا كان في ورك واحد (Trendelenburg Gait).
- تأخر المشي: قد يتأخر الطفل المصاب بـ DDH عن أقرانه في بدء المشي.
- وضعية غير طبيعية للساق: قد تكون الساق المصابة أقصر ظاهرياً أو تبدو مدورة نحو الخارج.
- الألم: في بعض الحالات المتقدمة، قد يشعر الطفل الأكبر سناً بالألم في الورك أو الفخذ.
من الضروري التأكيد على أن وجود هذه العلامات لا يؤكد بالضرورة وجود DDH، لكنه يستدعي تقييماً طبياً فورياً من قبل أخصائي جراحة عظام الأطفال. الأستاذ الدكتور محمد هطيف، بخبرته الواسعة، قادر على إجراء الفحص البدني الدقيق واستخدام التقنيات التشخيصية المتقدمة لتحديد ما إذا كان الطفل مصاباً بالخلع الولادي ووضع خطة علاجية مناسبة.
- التشخيص الدقيق: خطوات حاسمة لتحديد DDH
يُعد التشخيص المبكر والدقيق لـ DDH حجر الزاوية في نجاح العلاج. يعتمد نهج الأستاذ الدكتور محمد هطيف على مزيج من الفحص السريري المفصل واستخدام أحدث تقنيات التصوير لتقييم حالة مفصل الورك بدقة.
- 1. الفحص السريري:
- الفحص الروتيني لحديثي الولادة: يُجرى فحص روتيني للوركين لجميع حديثي الولادة من قبل طبيب الأطفال أو أخصائي جراحة العظام في المستشفى بعد الولادة مباشرة، ومرة أخرى في الفحوصات الروتينية اللاحقة.
- مناورة أورتولاني (Ortolani Maneuver): تُستخدم هذه المناورة لـ "رد" الورك المخلوع. يقوم الطبيب بثني ركبتي الطفل وتدوير الفخذين للخارج. إذا كان الورك مخلوعاً، فقد يُسمع أو يُشعر بصوت "طقطقة" مميز عند عودة رأس الفخذ إلى الحُق.
- مناورة بارلو (Barlow Maneuver): تُستخدم هذه المناورة لـ "خلع" الورك غير المستقر. يقوم الطبيب بثني ركبتي الطفل وتوجيه الفخذين نحو الداخل والخلف. إذا كان الورك غير مستقر، فقد يشعر الطبيب بانزلاق رأس الفخذ خارج الحُق.
- اختبار غاليازي (Galeazzi Sign): كما ذُكر سابقاً، يُلاحظ اختلاف في ارتفاع الركبتين عند ثنيهما، مما يشير إلى قصر في عظم الفخذ أو خلع في الورك.
- اختبارات أخرى: مثل تقييم مدى حركة الورك (خاصة الاختطاف)، وملاحظة تناسق الطيات الجلدية.
الأستاذ الدكتور محمد هطيف يمتلك خبرة استثنائية في إجراء هذه الفحوصات، وهي مهارة تتطلب تدريباً طويلاً وعيناً حادة للكشف عن أدق العلامات.
-
2. التصوير التشخيصي:
تُكمل تقنيات التصوير الفحص السريري، وتوفر رؤية واضحة لحالة المفصل. -
الموجات فوق الصوتية (Ultrasound):
- متى تُستخدم: هي الطريقة المفضلة لتصوير الوركين لدى الرضع حتى عمر 6 أشهر، حيث أن العظام لا تزال غضروفية ولا تظهر بوضوح في الأشعة السينية.
- كيف تعمل: تستخدم الموجات الصوتية لإنشاء صور حية لمفصل الورك، مما يسمح بتقييم شكل الحُق، وموقع رأس الفخذ، واستقرار المفصل أثناء الحركة.
- تصنيف جراف (Graf Classification): يُعد نظام جراف هو المعيار الذهبي لتصنيف DDH بالموجات فوق الصوتية، حيث يقيم درجة خلل التنسج بناءً على زوايا محددة تُقاس من الصور.
- أهميتها: تسمح الموجات فوق الصوتية بتشخيص DDH حتى قبل أن تظهر الأعراض السريرية، مما يُمكن من التدخل المبكر.
- توصية الأستاذ الدكتور محمد هطيف: ينصح بضرورة إجراء فحص بالموجات فوق الصوتية لجميع الرضع المعرضين لعوامل خطر DDH (مثل الولادة بالمقعدة أو التاريخ العائلي) عند عمر 4-6 أسابيع، حتى لو كان الفحص السريري طبيعياً.
-
الأشعة السينية (X-ray):
- متى تُستخدم: تُصبح الأشعة السينية أكثر فائدة بعد عمر 4-6 أشهر، عندما تبدأ عظام رأس الفخذ والحُق في التكلس وتصبح مرئية بوضوح.
- ماذا تُظهر: تقيم شكل الحُق وعلاقته برأس الفخذ، ويمكن قياس زوايا وخطوط محددة (مثل مؤشر الحُق Acetabular Index، وخط Hilgenreiner، وخط Perkins) لتحديد درجة خلل التنسج أو الخلع.
- محدوديتها: لا توفر معلومات حول الأنسجة الرخوة مثل الغضاريف، وتُعرض الطفل للإشعاع (بجرعات منخفضة جداً).
-
الرنين المغناطيسي (MRI):
- متى يُستخدم: يُستخدم بشكل أقل شيوعاً، عادةً قبل الجراحة لتقييم تفاصيل الأنسجة الرخوة حول المفصل، مثل الشفا الحقي (Labrum) ووجود أي عوائق تعيق رد الورك. كما يُستخدم لتقييم رأس الفخذ بعد وضع الجبس لتجنب التعرض للأشعة.
بفضل هذه التقنيات التشخيصية المتقدمة وخبرة الأستاذ الدكتور محمد هطيف، يمكن تحديد حالة DDH بدقة متناهية، مما يضمن اختيار العلاج الأمثل لكل طفل.
- خيارات العلاج المتاحة لـ DDH: نهج متكامل من الأستاذ الدكتور محمد هطيف
يعتمد علاج DDH على عمر الطفل وشدة الخلع، وتتراوح الخيارات من العلاجات التحفظية (غير الجراحية) إلى التدخلات الجراحية المعقدة. يؤكد الأستاذ الدكتور محمد هطيف على أهمية وضع خطة علاجية فردية لكل طفل، مع مراعاة كافة العوامل لضمان أفضل النتائج طويلة الأمد.
-
1. العلاج التحفظي (غير الجراحي):
يُعد العلاج التحفظي هو الخيار الأول والأكثر نجاحاً عندما يُشخص DDH في سن مبكرة (عادةً في الأشهر الستة الأولى من العمر). -
حزام بافليك (Pavlik Harness):
- الوصف: هو جهاز ناعم، مرن، وغير غازٍ، يتكون من أحزمة تهدف إلى إبقاء وركي الطفل في وضعية "الضفدع" (مثنية ومتباعدة قليلاً) بشكل مستمر. هذه الوضعية تشجع على نمو طبيعي للحُق ورأس الفخذ وتحافظ على استقرار الورك.
- آلية العمل: يُبقي حزام بافليك رأس الفخذ داخل الحُق، مما يحفز الحُق الضحل على التعمق والتطور بشكل سليم بمرور الوقت. الحركة الطبيعية للطفل داخل الحزام تساهم أيضاً في هذا النمو.
- مدة العلاج: يُلبس الحزام عادةً لمدة 6-12 أسبوعاً، على مدار 24 ساعة في اليوم، باستثناء أوقات الاستحمام. تتم المتابعة الدورية مع الأستاذ الدكتور محمد هطيف لضبط الحزام وتقييم التقدم باستخدام الموجات فوق الصوتية.
- نسبة النجاح: تصل نسبة نجاح حزام بافليك إلى 90-95% عندما يُستخدم بشكل صحيح في الوقت المناسب.
-
نصائح الأستاذ الدكتور محمد هطيف:
- التطبيق الصحيح: يجب أن يتم تركيب الحزام وتعديله من قبل أخصائي لضمان الوضعية الصحيحة. الأخطاء في التركيب قد تؤدي إلى مضاعفات.
- الالتزام: على الوالدين الالتزام التام بارتداء الطفل للحزام للمدة المحددة.
- النظافة: الحفاظ على نظافة بشرة الطفل تحت الحزام لتجنب التهيج.
- المراقبة: مراقبة علامات الدورة الدموية في الساقين والقدمين والإبلاغ عن أي تغيرات.
-
التقنيات الأخرى للعلاج التحفظي:
- أجهزة الاختطاف (Abduction Orthoses): إذا فشل حزام بافليك أو كان الطفل أكبر سناً قليلاً (ولكن لا يزال في سن الرضاعة المبكرة)، يمكن استخدام أجهزة تثبيت أخرى أكثر صلابة للحفاظ على وضعية الاختطاف.
- الرد المغلق والجبس (Closed Reduction and Spica Cast): إذا تم تشخيص DDH بين عمر 6 أشهر و 18 شهراً، قد يلجأ الأستاذ الدكتور محمد هطيف إلى "الرد المغلق" تحت التخدير. يتم إعادة رأس الفخذ إلى مكانه يدوياً دون جراحة، ثم يُثبت الورك في وضعية صحيحة باستخدام جبس الورك والساق (Spica Cast) لمدة 2-4 أشهر للسماح للمفصل بالاستقرار والنمو. تتطلب هذه العملية دقة عالية لمنع تلف رأس الفخذ (النخر اللاوعائي).
-
2. العلاج الجراحي:
يُصبح العلاج الجراحي ضرورياً في الحالات التي يفشل فيها العلاج التحفظي، أو عندما يتم تشخيص DDH في سن متأخرة (عادةً بعد 18 شهراً من العمر)، أو عندما يكون هناك خلع كامل لا يمكن رده مغلقاً. بصفته جراح عظام رائد، يمتلك الأستاذ الدكتور محمد هطيف خبرة واسعة في إجراء العمليات الجراحية المعقدة لـ DDH. -
إعادة الرد المفتوح (Open Reduction):
- متى تُجرى: عندما لا يمكن إعادة رأس الفخذ إلى الحُق بالطرق غير الجراحية، غالباً بسبب وجود عوائق داخل المفصل (مثل الأنسجة الرخوة المنقلبة).
- العملية: يتم إجراء شق جراحي للوصول إلى مفصل الورك، وإزالة أي عوائق، ثم إعادة رأس الفخذ إلى مكانه داخل الحُق.
- ما بعد الجراحة: بعد الرد المفتوح، يُوضع جبس الورك والساق (Spica Cast) لمدة تتراوح بين 6-12 أسبوعاً لتثبيت المفصل والسماح له بالشفاء.
-
بضع العظم (Osteotomies):
- الهدف: يتم اللجوء إلى هذه العمليات الجراحية لـ "إعادة تشكيل" عظام الحوض أو الفخذ لتحسين تغطية رأس الفخذ وتعزيز استقرار المفصل. غالباً ما تُجرى بضع العظم بالتزامن مع الرد المفتوح، خاصة في الأطفال الأكبر سناً الذين يعانون من خلل تنسج حُقي شديد.
-
أنواع بضع العظم:
-
بضع عظم الحوض (Pelvic Osteotomy):
- بضع عظم سالتر (Salter Osteotomy): يهدف إلى توجيه الحُق بشكل أفضل لتغطية رأس الفخذ.
- بضع عظم بيمبرتون (Pemberton Osteotomy) أو ديغا (Dega Osteotomy): تُستخدم لزيادة عمق الحُق.
- بضع عظم حول الحُق (Periacetabular Osteotomy - PAO) أو بضع عظم جانز (Ganz Osteotomy): عملية معقدة تُستخدم للمراهقين والبالغين لتحسين التغطية الحُقية مع الحفاظ على سلامة المفصل.
-
بضع عظم الفخذ (Femoral Osteotomy):
- يُجرى هذا النوع من بضع العظم أحياناً لتغيير زاوية رأس الفخذ أو لتقصير عظم الفخذ في حالات الخلع المزمن لتقليل الضغط على رأس الفخذ والسماح برده بسهولة أكبر.
-
بضع عظم الحوض (Pelvic Osteotomy):
-
دور التقنيات الحديثة في جراحة الأستاذ الدكتور محمد هطيف:
يُعرف الأستاذ الدكتور محمد هطيف بتبنيه لأحدث التقنيات الجراحية. في عمليات بضع العظم والرد المفتوح، تُستخدم أحياناً تقنيات التصوير ثلاثي الأبعاد والتوجيه الملاحي لزيادة الدقة وتقليل مخاطر المضاعفات، وهو ما يُعرف عنه في عملياته التي تتم بأقصى درجات الاحترافية والنزاهة الطبية. كما أن خبرته في الجراحة المجهرية ومناظير 4K (وإن كانت الأخيرة تستخدم أكثر في مفاصل أخرى) تعكس قدرته على تطبيق أحدث التطورات التكنولوجية لخدمة مرضاه.
يعتمد اختيار العلاج على تقييم شامل للحالة من قبل الأستاذ الدكتور محمد هطيف، الذي يحرص على شرح كافة الخيارات للوالدين بوضوح، مع التأكيد على أهمية المتابعة الدورية بعد العلاج لضمان أفضل النتائج.
- جدول مقارنة بين العلاج التحفظي والجراحي لـ DDH
| الميزة/الجانب | العلاج التحفظي (حزام بافليك، الرد المغلق) | العلاج الجراحي (الرد المفتوح، بضع العظم) |
| :------------ | :---------------------------------------- | :------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------مقدمة شاملة حول خلع الورك الولادي (DDH): حماية أطفالنا تبدأ بالمعرفة والتشخيص المبكر
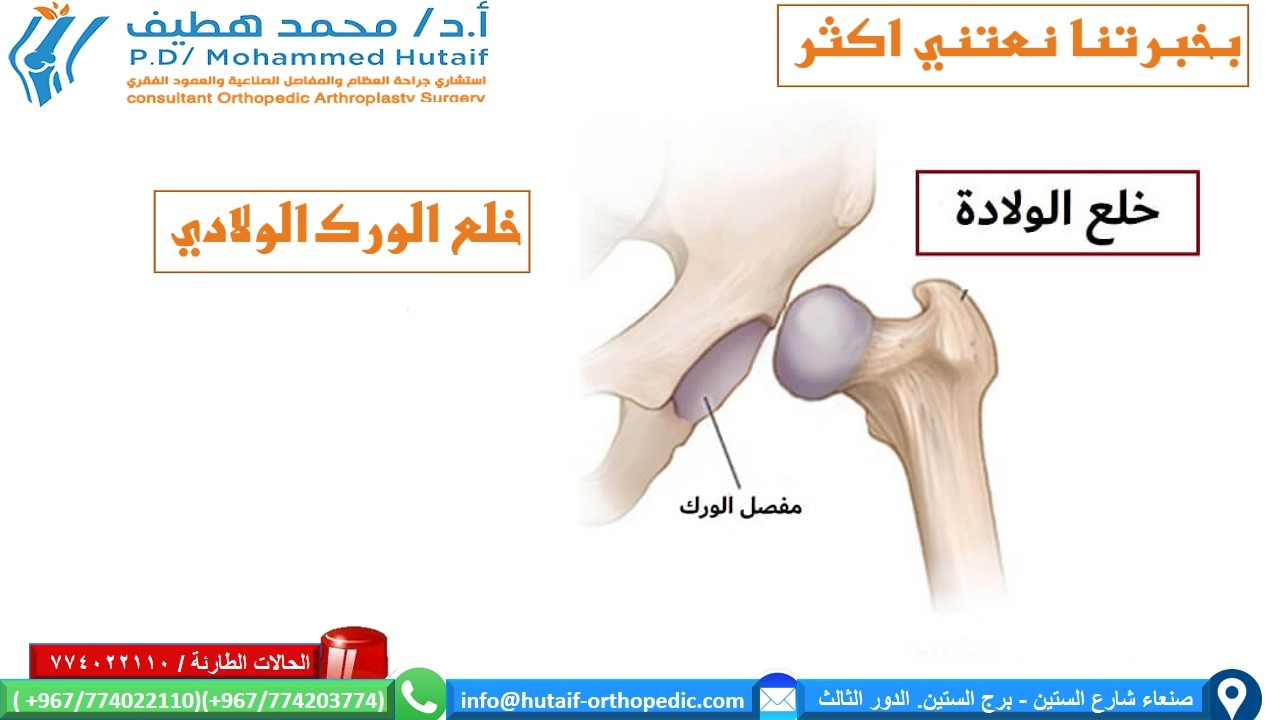
يُعد خلع الورك الولادي (Developmental Dysplasia of the Hip - DDH)، المعروف أيضاً بالخلع الوركي النمائي، حالة صحية تستدعي اهتماماً بالغاً، ففيه يتطور مفصل الورك عند الرضع والأطفال الصغار بشكل غير طبيعي. هذا الخلل في النمو يمكن أن يؤثر على واحدة أو كلا وركي الطفل، ويتراوح في شدته من خلل بسيط في شكل الحُق (التجويف العظمي في الحوض الذي يستقبل رأس عظم الفخذ) إلى خلع كامل لرأس عظم الفخذ من هذا التجويف. أهمية فهم هذه الحالة لا تكمن فقط في تعقيدها الطبي، بل في تبعاتها بعيدة المدى على جودة حياة الطفل إذا لم يتم تشخيصها وعلاجها في الوقت المناسب.
يُقدر معدل حدوث خلع الورك الولادي بحوالي 1 إلى 3 أطفال من كل 1000 مولود حي، مع تفاوت في الإحصائيات حسب التعريفات وعوامل الفرز. تُعتبر الإناث أكثر عرضة للإصابة بهذه الحالة، كما أن بعض العوامل الأخرى تزيد من مخاطر الإصابة، سنتطرق إليها بتفصيل أعمق.
الدافع وراء إعداد هذا الدليل الشامل هو تسليط الضوء على كل جانب من جوانب خلع الورك الولادي: بدءاً من فهم التشريح الدقيق لمفصل الورك الطبيعي، مروراً بالأسباب المعقدة وعوامل الخطر التي تؤدي إلى هذا الخلل، وصولاً إلى الأعراض والعلامات التي يجب على كل أب وأم الانتباه لها، والتشخيص الدقيق الذي يعتمد على مزيج من الخبرة السريرية والتقنيات التصويرية المتقدمة. ولا يكتمل هذا الفهم دون استعراض شامل لخيارات العلاج المتاحة، سواء كانت تحفظية (غير جراحية) أو جراحية، وكيف يمكن أن تُحدث الرعاية بعد العلاج وإعادة التأهيل فرقاً حقيقياً في استعادة الوظيفة الكاملة للمفصل.
في قلب هذا المسعى، تبرز الخبرة الرائدة والمتميزة للأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والعمود الفقري والمناظير بجامعة صنعاء. بخبرة تفوق الـ 20 عاماً، يُعد الأستاذ الدكتور هطيف واحداً من أبرز جراحي العظام في اليمن والمنطقة، وهو مرجع موثوق به في علاج حالات خلع الورك الولادي. إن التزامه بالنزاهة الطبية، واستخدامه لأحدث التقنيات مثل الجراحة المجهرية ومناظير 4K في مجال جراحة المفاصل، وتطبيقه لمبادئ مفصل المفاصل الصناعية (Arthroplasty) عند الضرورة، يجعله الخيار الأمثل للرعاية الدقيقة والشاملة لأطفالكم. ينصب تركيزه الدائم على تحقيق أفضل النتائج طويلة الأمد لمرضاه، بدءاً من التشخيص الدقيق وصولاً إلى المتابعة الشاملة بعد العلاج.
إن الكشف المبكر والتدخل العلاجي السليم لـ DDH هو حجر الزاوية لتجنب المضاعفات الخطيرة التي قد تؤثر على جودة حياة الطفل مستقبلاً، مثل العرج الدائم، الألم المزمن، وتطور التهاب المفاصل التنكسي في سن مبكرة. هذا ما يؤكد عليه الأستاذ الدكتور محمد هطيف دائماً، مشدداً على أن وعي الوالدين والفحص الدقيق عند الولادة وفي الشهور الأولى هو مفتاح تحقيق الشفاء التام والوقاية من المشاكل المستقبلية.
تشريح مفصل الورك الطبيعي: القاعدة التي نبني عليها فهمنا
لفهم التعقيدات الكامنة وراء خلع الورك الولادي، من الضروري أولاً أن نتعمق في التركيب المعقد والوظائف الحيوية لمفصل الورك الطبيعي. يُعتبر مفصل الورك من أعظم إبداعات الطبيعة في جسم الإنسان من حيث التصميم الهندسي والوظيفي، فهو مفصل كروي حُقِّي (Ball-and-Socket Joint) مُصمم لتحمل أوزان الجسم الثقيلة وتوفير مدى واسع من الحركة، مع الحفاظ على درجة عالية من الثبات. هذه التوليفة الفريدة هي ما تمكننا من المشي، الركض، القفز، وأداء مجموعة لا تحصى من الحركات اليومية.
يتكون مفصل الورك أساساً من جزأين عظميين رئيسيين يندمجان معاً ليكونا هذه الوحدة الوظيفية:
- رأس عظم الفخذ (Femoral Head): هذا هو الجزء العلوي من عظم الفخذ، ويُشكل كرة ملساء وناعمة. تُغطي هذه الكرة طبقة رقيقة من الغضروف المفصلي، وهو نسيج أبيض لامع، أملس، ومطاطي يُقلل من الاحتكاك ويُساعد على امتصاص الصدمات أثناء الحركة.
-
الحُق (Acetabulum): هذا الجزء هو عبارة عن تجويف كأسي الشكل يقع في الجانب الخارجي لعظم الحوض. مثل رأس عظم الفخذ، يُغطى الحُق أيضاً بطبقة من الغضروف المفصلي، تُعرف بالغضروف الحُقِّي، مما يوفر سطحاً ناعماً ومتطابقاً لاحتضان رأس عظم الفخذ.
-
المكونات الإضافية لثبات المفصل ووظيفته:
بالإضافة إلى الأجزاء العظمية والغضروفية، هناك هياكل أخرى حيوية تُسهم في ثبات مفصل الورك وسلامة وظيفته:
- الكبسولة المفصلية (Joint Capsule): هي غلاف قوي من الأنسجة الليفية يحيط بالمفصل بأكمله، يُحكم إغلاقه ويُسهم في استقراره.
- الأربطة (Ligaments): هي حزم قوية من الأنسجة الضامة تُربط العظام ببعضها البعض داخل الكبسولة المفصلية وخارجها. تعمل هذه الأربطة كـ "أحزمة أمان" للمفصل، وتُقيد الحركات المفرطة وتُحافظ على رأس الفخذ داخل الحُق. أبرز هذه الأربطة هو الرباط الدائري (Ligamentum Teres) الذي يربط رأس الفخذ بمركز الحُق.
- الشفا الحُقِّي (Acetabular Labrum): هو حلقة من الغضروف الليفي تُحيط بحافة الحُق، وتعمل على تعميق التجويف وتحسين احتضان رأس عظم الفخذ، مما يزيد من ثبات المفصل.
- العضلات والأوتار (Muscles and Tendons): تُحيط بمفصل الورك مجموعة كبيرة وقوية من العضلات التي تتحكم في حركاته وتُوفر له الديناميكية والثبات اللازمين لأداء المهام اليومية.
في المفصل الطبيعي السليم، يكون رأس عظم الفخذ محتضناً بالكامل وبشكل مريح داخل الحُق. هذا التناسب الدقيق يضمن توزيعاً مثالياً للوزن والقوى الميكانيكية التي تُمارس على المفصل، مما يسمح بحركة سلسة خالية من الألم، ويُشكل الأساس لحياة مليئة بالحركة والنشاط. أي خلل في هذا التناسب، سواء في شكل العظام أو في قوة الأنسجة الرخوة المحيطة، يمكن أن يؤدي إلى عدم استقرار المفصل، وهو ما يُمثل جوهر مشكلة خلع الورك الولادي. إن فهم هذه القاعدة التشريحية يُمكننا من تقدير مدى التعقيد الذي يواجهه الأستاذ الدكتور محمد هطيف وزملاؤه عند التعامل مع حالات DDH، وكيف أن استعادة هذا التناسب الدقيق هي الهدف الأسمى للعلاج.
الخلل في DDH: حين ينحرف النمو عن مساره
في ظل الفهم العميق للتشريح الطبيعي لمفصل الورك، يمكننا الآن استكشاف كيف ينحرف هذا التطور المثالي في حالة خلع الورك الولادي (DDH). إن DDH ليس مجرد "خلع" بالمعنى الشائع، بل هو طيف واسع من التشوهات التنموية التي يمكن أن تصيب مفصل الورك، بدءاً من التغيرات الدقيقة في شكل العظام وصولاً إلى فقدان كامل للاتصال بين رأس عظم الفخذ والحُق. يُشير مصطلح "النمائي" (Developmental) إلى أن هذا الخلل قد يحدث في أي مرحلة من مراحل نمو الطفل، سواء كان ذلك قبل الولادة، أثناءها، أو حتى في الأشهر والسنوات الأولى من الحياة.
يتضمن الخلل في DDH واحداً أو أكثر من التغيرات التالية:
-
خلل التنسج الحُقِّي (Acetabular Dysplasia):
- ما هو: هذه هي الصورة الأكثر شيوعاً والأقل شدة لـ DDH. في هذه الحالة، لا يتطور الحُق بشكل كامل أو عميق بما فيه الكفاية ليُشكل تجويفاً كروياً مناسباً لاحتضان رأس عظم الفخذ. بدلاً من أن يكون كأسي الشكل وعميقاً، يصبح الحُق ضحلاً ومسطحاً أو مائلاً.
- التأثير: هذا الحُق الضحل يُوفر تغطية غير كافية لرأس عظم الفخذ، مما يجعله أقل ثباتاً وأكثر عرضة للانزلاق أو الخلع، حتى لو كان رأس الفخذ لا يزال في مكانه في البداية. عدم وجود التغطية الكافية يعني أيضاً أن رأس الفخذ لا يتلقى التحفيز الميكانيكي اللازم لنموه الصحيح.
-
الخلع الجزئي (Subluxation):
- ما هو: في هذه الحالة، يكون رأس عظم الفخذ جزئياً فقط داخل الحُق. يمكن أن ينزلق رأس الفخذ جزئياً خارج التجويف ثم يعود إليه، مما يُشير إلى عدم استقرار المفصل.
- التأثير: هذا الانزلاق الجزئي يضع ضغوطاً غير طبيعية على المفصل، ويُعيق نموه الصحي، ويُعرض الشفا الحقي والأربطة للتلف. قد لا يكون هناك خلع كامل، ولكن المفصل لا يعمل بكفاءة.
-
الخلع الكامل (Dislocation):
- ما هو: هذه هي أشد درجات DDH. في هذه الحالة، يكون رأس عظم الفخذ خارج الحُق بالكامل، ولا يوجد أي اتصال بين السطحين المفصليين.
- التأثير: عندما يكون الورك مخلوعاً، فإن رأس الفخذ يتحرك عادةً إلى الأعلى والخلف خارج الحُق. هذا يمنع الحُق من التعمق ويُشكل رأساً للفخذ شكلاً غير طبيعي، ويؤدي إلى قصر في الساق المصابة، وعرج واضح عند المشي، وفي نهاية المطاف إلى تآكل مبكر للمفصل (التهاب المفاصل التنكسي).
-
عوامل تُعقد الخلل:
- انقلاب الشفا الحُقِّي (Inverted Labrum): في حالات الخلع المزمن، قد ينقلب الشفا الحقي إلى داخل الحُق، مما يُشكل عائقاً يمنع رأس الفخذ من العودة إلى مكانه حتى لو تم تصحيح وضعه.
- تلف الأربطة والكبسولة: مع الخلع، تمتد الأربطة والكبسولة المفصلية وتتلف، مما يُقلل من قدرتها على تثبيت المفصل.
- النمو الشاذ لرأس الفخذ: مع عدم وجود التحفيز الطبيعي داخل الحُق، قد يتشوه رأس الفخذ أيضاً ويُصبح أصغر حجماً أو غير متساوٍ في شكله.
يُمكن أن يصيب DDH وركاً واحداً (أكثر شيوعاً في الورك الأيسر) أو كليهما. إن التحدي الأكبر يكمن في أن هذه التغيرات قد لا تكون واضحة في الفحص السريري المبكر، خاصة في حالات خلل التنسج الخفيف أو الخلع الجزئي. هذا هو السبب في أن التشخيص المبكر باستخدام تقنيات التصوير، والمتابعة الدقيقة من قبل أخصائي مثل الأستاذ الدكتور محمد هطيف، حاسمة للغاية. كلما تم اكتشاف الخلل وعلاجه مبكراً، كلما كانت فرصة المفصل في النمو بشكل طبيعي أكبر، وتجنب الحاجة إلى تدخلات جراحية معقدة في المستقبل.
أسباب وعوامل خطر خلع الورك الولادي DDH: رؤية معمقة للتعقيدات
إن خلع الورك الولادي (DDH) ليس ناتجاً عن سبب واحد ومحدد، بل هو حصيلة تفاعل معقد بين مجموعة من العوامل الوراثية والبيئية والميكانيكية التي تتظافر لتؤثر سلباً على النمو الطبيعي لمفصل الورك. من خلال خبرته الممتدة لأكثر من عقدين في جراحة عظام الأطفال، يشدد الأستاذ الدكتور محمد هطيف على أن الفهم الشامل لهذه العوامل يُمكن الأطباء من تحديد الأطفال الأكثر عرضة للخطر، وبالتالي توجيه الوالدين نحو الإجراءات الوقائية والتشخيصية اللازمة. هذا الفهم هو مفتاح التدخل المبكر والناجح.
- 1. العوامل الوراثية (الجينية):
- التاريخ العائلي: يُعد وجود تاريخ عائلي لـ DDH أحد أقوى عوامل الخطر. إذا كان أحد الوالدين قد عانى من DDH، تزداد احتمالية إصابة الطفل بحوالي 12 ضعفاً مقارنة بالأطفال الذين ليس لديهم تاريخ عائلي. إذا كان هناك أشقاء مصابون، فإن الخطر يزيد أكثر. يشير الأستاذ الدكتور محمد هطيف إلى أن هذا الارتباط الوراثي لا يتبع بالضرورة نمطاً مندلياً بسيطاً (جين واحد مسؤول)، بل هو غالباً متعدد الجينات (Polygenic)، مما يعني أن عدة جينات مختلفة قد تُسهم في الاستعداد للإصابة، وتتفاعل مع العوامل البيئية لتُظهر الحالة. تُشير الأبحاث إلى أن جينات معينة تؤثر على نمو الغضاريف، تكوين الأنسجة الضامة، أو تطور المفاصل قد تلعب دوراً.
-
الجنس: الإناث أكثر عرضة للإصابة بـ DDH بشكل ملحوظ، حيث تُقدر النسبة بحوالي 4-5 إناث لكل ذكر واحد مصاب. يُعزى هذا التفاوت جزئياً إلى تأثير الهرمونات الأنثوية، وخاصة هرمون الريلاكسين (Relaxin) الذي تفرزه الأم أثناء الحمل. يُسبب هذا الهرمون ارتخاءً في الأربطة والأنسجة الضامة، مما يُسهل مرور الجنين عبر قناة الولادة. يُعتقد أن الأربطة حول مفصل الورك لدى الجنين الأنثى قد تكون أكثر استجابة لهذا الهرمون، مما يؤدي إلى زيادة ليونة المفصل وجعله أكثر عرضة لعدم الاستقرار والخلع.
-
2. العوامل الميكانيكية داخل الرحم:
تُشكل هذه العوامل ضغوطاً ميكانيكية غير طبيعية على مفصل الورك أثناء نمو الجنين داخل الرحم، مما يُعيق التطور الصحي للحُق ورأس الفخذ. - الولادة بالمقعدة (Breech Presentation): تُعتبر الولادة بالمقعدة، خاصة الوضعية الكاملة أو الممتدة (Frank Breech) حيث تكون أرجل الطفل ممدودة للأعلى باتجاه الكتفين، من أبرز عوامل الخطر. في هذه الوضعية، يُضغط مفصل الورك بقوة داخل الرحم، وتُمنع حركة الورك الطبيعية، مما يُعيق نمو الحُق ويُسهل خلع رأس الفخذ. الأطفال الذين يُولدون بالمقعدة يُنصح لهم بإجراء فحص ورك بالموجات فوق الصوتية بشكل روتيني، حتى لو كان الفحص السريري طبيعياً.
- الطفل الأول (Primiparity): الأمهات اللواتي يلدن طفلهن الأول يكنّ أكثر عرضة لولادة طفل مصاب بـ DDH. يُعزى ذلك إلى أن الرحم يكون أقل اتساعاً ويُشكل ضغطاً ميكانيكياً أكبر على الجنين مقارنة بالحمل الثاني أو الثالث.
- قلة السائل السلوي (Oligohydramnios): انخفاض مستويات السائل الأمنيوسي حول الجنين يقلل من المساحة المتاحة للحركة، ويُزيد من الضغط على مفصل الورك. تُعد الحركة الطبيعية للوركين داخل الرحم عاملاً مهماً في تحفيز النمو الصحي للحُق ورأس الفخذ، وعندما تُقيد هذه الحركة، يتأثر التطور الطبيعي.
- التوائم المتعددة (Multiple Gestation): تزداد فرصة الإصابة بـ DDH في حالات الحمل بالتوائم أو أكثر، وذلك بسبب محدودية المساحة داخل الرحم والضغط المتبادل بين الأجنة.
-
كِبر حجم الجنين (Macrosomia): الجنين ذو الوزن الكبير قد يواجه قيوداً في الحركة داخل الرحم، مما يزيد من الضغط على الوركين.
-
3. العوامل ما بعد الولادة:
حتى بعد الولادة، يمكن أن تُسهم بعض الممارسات في تفاقم أو ظهور DDH. - طريقة لف الطفل (Swaddling Practices): اللف الضيق للرضيع الذي يمدد الساقين بشكل مستقيم ويُجبر الوركين على البقاء في وضعية غير طبيعية (ممتدة ومقربة) يمكن أن يُعيق النمو الصحي للمفصل. يُنصح بشدة بلف الطفل بطريقة تسمح بحرية حركة الوركين والساقين، بحيث يكون الوركان مثنيين ومتباعدين قليلاً، وهي ما تُعرف بوضعية "الضفدع". تُعرف هذه الممارسة باسم "اللف الآمن للورك" (Hip-Healthy Swaddling). يشدد الأستاذ الدكتور محمد هطيف على أهمية توعية الأمهات بهذه الممارسة لتجنب المضاعفات.
- اضطرابات وضعية المصاحبة: يُلاحظ ارتباط DDH ببعض حالات تشوهات الوضعية الأخرى عند الولادة، مثل تصلب الرقبة العضلي الخلقي (Congenital Muscular Torticollis) وتشوهات القدمين (مثل القدم الحنفاء Congenital Talipes Equinovarus). وجود هذه الحالات قد يُشير إلى أن الطفل قد تعرض لقيود ميكانيكية داخل الرحم، مما يستدعي فحصاً دقيقاً للوركين.
إن الوعي بهذه العوامل المتعددة يُعد الخط الأول في استراتيجية الوقاية والكشف المبكر. يُوصي الأستاذ الدكتور محمد هطيف بشدة جميع الآباء والأمهات، وخاصة أولئك الذين يندرج أطفالهم ضمن أي من فئات الخطورة العالية المذكورة أعلاه، بضرورة الإبلاغ عن هذه العوامل لطبيب الأطفال أو أخصائي جراحة العظام، والالتزام بالفحوصات الدورية للوركين بعد الولادة، بما في ذلك الفحص بالموجات فوق الصوتية عند الضرورة. هذه اليقظة تُمكننا من حماية أطفالنا من عواقب DDH المحتملة.
أعراض وعلامات DDH: كيف تكتشفها مبكراً؟ (بتفصيل أكبر)
يُعرف خلع الورك الولادي (DDH) بأنه غالباً ما يكون "حالة صامتة" في مراحله المبكرة، خاصة لدى حديثي الولادة والرضع الصغار، حيث قد لا تُظهر العلامات بشكل واضح ولا يشعر الطفل بالألم. هذا ما يجعل الكشف المبكر تحدياً يتطلب يقظة الأهل والفحص الدقيق والخبرة السريرية للطبيب. يؤكد الأستاذ الدكتور محمد هطيف مراراً على أن التعرف على أدق العلامات، مهما كانت خفية، هو مفتاح النجاح في علاج هذه الحالة. تتغير الأعراض والعلامات بتقدم عمر الطفل، لذا يجب الانتباه إلى مؤشرات مختلفة في كل مرحلة.
- 1. أعراض وعلامات DDH لدى حديثي الولادة والرضع (من الولادة حتى 6 أشهر):
في هذه الفترة الحرجة، غالباً ما تُكتشف العلامات من خلال الفحص البدني الروتيني للطفل، حيث لا تظهر علامات الألم الواضحة في هذه السن.
*
عدم تناسق طيات الجلد في الفخذين أو الأرداف (Asymmetry of Skin Folds):
*
الوصف:
عند فرد ساقي الطفل وهو مستلقٍ على ظهره أو بطنه، قد تُلاحظ اختلافاً في عدد أو عمق أو ترتيب طيات الجلد في الجزء الداخلي من الفخذين أو في الأرداف بين الوركين. ففي الورك المصاب، قد تبدو الطيات أكثر عدداً أو عمقاً أو غير متطابقة مع الجهة السليمة.
*
الأهمية:
هذه علامة غير حاسمة وقد تكون موجودة لدى الأطفال الأصحاء، لكنها تستدعي مزيداً من التقييم.
-
اختلاف طول الساقين الظاهري (Apparent Leg Length Discrepancy - Galeazzi Sign / Allis Sign):
- الوصف: يُكتشف هذا الاختبار عندما يكون الطفل مستلقياً على ظهره مع ثني الركبتين والقدمين مسطحتين على السطح الذي يستلقي عليه الطفل. إذا كان هناك قصر في عظم الفخذ أو خلع في الورك، ستبدو ركبة إحدى الساقين أعلى من الأخرى.
- الأهمية: تشير إلى وجود مشكلة، ولكنها لا تحدد بشكل قاطع DDH.
-
محدودية حركة الورك (Limited Abduction):
- الوصف: هذه هي إحدى أهم العلامات السريرية وأكثرها موثوقية في هذه الفئة العمرية. عند ثني ركبتي الطفل بزاوية 90 درجة ومحاولة فتح ساقيه للخارج (حركة الاختطاف)، يُلاحظ أن الورك المصاب لا يمكن فتحه بنفس الدرجة التي يفتح بها الورك السليم، أو تكون هناك مقاومة واضحة ومحدودية في الحركة. يُشير الأستاذ الدكتور محمد هطيف إلى أن أي تحديد في حركة الاختطاف بأقل من 60 درجة يعتبر مؤشراً قوياً.
- الأهمية: هذه العلامة تُشير بقوة إلى عدم استقرار أو خلع في الورك.
-
صوت "طقطقة" أو "فرقعة" (Clicks or Clunks) أثناء الفحص:
-
الوصف:
يقوم الطبيب بإجراء مناورتين خاصتين:
- مناورة أورتولاني (Ortolani Maneuver): تُجرى لإعادة رأس الفخذ المخلوع إلى مكانه. يقوم الطبيب بفتح الورك المثني للخارج، وفي حال كان مخلوعاً، قد يُسمع أو يُشعر بصوت "طقطقة" مميز (Clunk) عند عودة رأس الفخذ إلى الحُق.
- مناورة بارلو (Barlow Maneuver): تُجرى لاختبار قابلية الورك للخلع. يقوم الطبيب بتقريب الورك المثني وتوجيهه للخلف، وفي حال كان غير مستقر، قد يشعر بانزلاق رأس الفخذ خارج الحُق (Clunk).
- الأهمية: هذه الأصوات، وخاصة الـ "Clunk"، تشير بشكل مباشر إلى عدم استقرار أو خلع في مفصل الورك وتتطلب تقييمًا فورياً. الأصوات الخفيفة (Clicks) التي لا تُصاحبها حركة رأس الفخذ قد تكون طبيعية في بعض الأحيان ولكن يجب دائماً تقييمها.
-
الوصف:
يقوم الطبيب بإجراء مناورتين خاصتين:
-
صعوبة في تغيير الحفاضات: قد يُلاحظ الوالدان أن طفلهم يبدي مقاومة أو انزعاجاً عند محاولة فتح ساقيه على نطاق واسع لتغيير الحفاضة، بسبب محدودية الاختطاف.
-
وضعية غير طبيعية للورك: قد يميل الورك المصاب إلى أن يكون في وضعية دوران خارجي بشكل دائم.
-
2. أعراض وعلامات DDH لدى الأطفال الأكبر سناً (من 6 أشهر فما فوق، وخاصة عند بدء المشي):
كلما كبر الطفل وتأخر التشخيص، أصبحت الأعراض أكثر وضوحاً، وأحياناً تكون هذه هي المرحلة التي يلاحظ فيها الأهل المشكلة لأول مرة.
*
العرج أو المشية غير الطبيعية (Limp or Abnormal Gait):
*
الوصف:
هذه هي العلامة الأكثر شيوعاً التي تدفع الأهل لزيارة الطبيب عند بدء الطفل في المشي. إذا كان الخلع في ورك واحد، سيظهر الطفل عرجاً واضحاً، وقد يميل الجذع نحو الجانب المصاب أثناء المشي (مشية ترندلينبورغ - Trendelenburg Gait). إذا كان الخلع في كلا الوركين، فقد يظهر الطفل مشية "متمايلة" أو "كالبطة" (Waddling Gait).
*
الأهمية:
تشير إلى فشل المفصل في تحمل وزن الجسم بشكل صحيح وتُعد علامة متأخرة للخلع.
-
تأخر المشي: قد يتأخر الطفل المصاب بـ DDH عن أقرانه في بدء المشي، حيث يجد صعوبة في تطوير التوازن والثبات اللازمين للمشي بسبب عدم استقرار الورك.
-
وضعية غير طبيعية للساق: قد تكون الساق المصابة أقصر ظاهرياً أو تبدو مدورة نحو الخارج بشكل دائم.
-
الألم: في بعض الحالات المتقدمة أو عند الأطفال الأكبر سناً، قد يبدأ الطفل في الشكوى من الألم في الورك أو الفخذ، خاصة بعد النشاط البدني. هذا الألم يُعد علامة على تدهور حالة المفصل وتطور التهاب المفاصل.
-
عدم قدرة الطفل على الوقوف أو الوقوف على طرف الأصابع: في بعض الحالات الشديدة، قد يؤثر الخلع على قدرة الطفل على تحميل الوزن بشكل صحيح، مما يؤدي إلى عدم قدرته على الوقوف على قدميه بشكل طبيعي أو قد يفضل الوقوف على أطراف أصابعه في الجانب المصاب.
نصيحة الأستاذ الدكتور محمد هطيف:
من الضروري التأكيد على أن وجود أي من هذه العلامات لا يؤكد بالضرورة وجود DDH، لكنه يستدعي تقييماً طبياً فورياً من قبل أخصائي جراحة عظام الأطفال. لا تترددوا أبداً في استشارة طبيب متخصص إذا كان لديكم أي شكوك. بفضل خبرته الواسعة والعميقة، يستطيع الأستاذ الدكتور محمد هطيف إجراء الفحص البدني الدقيق، وتحديد العلامات الخفية، وتوجيه الوالدين نحو الفحوصات التصويرية اللازمة لتشخيص الحالة بدقة ووضع خطة علاجية مناسبة في أقرب وقت ممكن. الكشف المبكر هو المفتاح لمستقبل صحي وحركي لأطفالكم.
التشخيص الدقيق: خطوات حاسمة لتحديد DDH (تفصيلي)
يُعد التشخيص المبكر والدقيق لخلع الورك الولادي (DDH) العنصر الأكثر أهمية في تحديد مسار العلاج وفرص نجاحه. كلما تم اكتشاف الحالة في عمر أصغر، كلما كانت خيارات العلاج أقل توغلاً وأكثر فعالية، وقلت الحاجة إلى تدخلات جراحية معقدة. يعتمد النهج التشخيصي الذي يتبعه الأستاذ الدكتور محمد هطيف على منهجية شاملة تجمع بين الفحص السريري الدقيق والخبرة المتعمقة، مدعومة بأحدث تقنيات التصوير التشخيصي، لضمان تقييم كامل ودقيق لحالة مفصل الورك.
- 1. الفحص السريري: أساس التقييم الأولي
يبدأ التشخيص بفحص سريري شامل يُجرى بواسطة طبيب الأطفال أو أخصائي جراحة العظام، يُركز على تقييم ثبات وميكانيكا مفصل الورك. ينفرد الأستاذ الدكتور محمد هطيف بمهارة استثنائية في هذا الجانب، مستفيداً من خبرته الطويلة التي تُمكّنه من التقاط أدق العلامات.
- الفحص الروتيني لحديثي الولادة: يُجرى هذا الفحص لجميع المواليد الجدد في المستشفى بعد الولادة مباشرة، ومرة أخرى في الفحوصات الروتينية اللاحقة (عادةً في عمر أسبوعين، و 6 أسابيع، و 3 أشهر) لتقييم مدى استقرار الوركين وتطورهم.
-
مناورتا أورتولاني وبارلو (Ortolani and Barlow Maneuvers):
هاتان المناورتان هما الركيزتان الأساسيتان للفحص السريري للوركين في الرضع حتى عمر 3 أشهر تقريباً.
- مناورة أورتولاني: يُمسك الطبيب ساق الطفل ويثني ركبته ووركه بزاوية 90 درجة، ثم يفتح الساق للخارج (اختطاف) مع رفع خفيف للفخذ. إذا كان رأس الفخذ مخلوعاً، فقد يُسمع أو يُشعر بصوت "طقطقة" (Clunk) مميز عند عودته إلى الحُق، وهي علامة إيجابية للخلع القابل للرد.
- مناورة بارلو: بنفس وضعية ثني الورك والركبة، يقوم الطبيب بتقريب الساق (تقريب) مع تطبيق ضغط لطيف للأسفل نحو طاولة الفحص. إذا كان الورك غير مستقر أو قابل للخلع الجزئي، فقد يُشعر بانزلاق رأس الفخذ خارج الحُق (Clunk)، وهي علامة إيجابية لوريك قابل للخلع.
- ملاحظة هامة: تتطلب هاتان المناورتان مهارة عالية ودقة في الأداء لتجنب إحداث إصابات أو تفويت التشخيص. خبرة الأستاذ الدكتور محمد هطيف تُمكنه من تنفيذ هذه الاختبارات بأمان وفعالية.
- علامة غاليازي (Galeazzi Sign / Allis Sign): فحص لاختلاف طول الساقين الظاهري، كما وضحنا سابقاً.
- تقييم محدودية الاختطاف: البحث عن أي قيود في فتح الوركين للخارج عند ثنيهما، وهو مؤشر رئيسي على DDH.
-
ملاحظة عدم تناسق طيات الجلد: البحث عن اختلافات في طيات الفخذ أو الأرداف.
-
2. التصوير التشخيصي: العين التي ترى ما لا يراه الفحص
تُكمل تقنيات التصوير الفحص السريري وتوفر رؤية دقيقة للهياكل العظمية والغضروفية لمفصل الورك، مما يؤكد التشخيص ويحدد درجة الخلل.
-
الموجات فوق الصوتية (Ultrasound):
- متى تُستخدم: تُعد الموجات فوق الصوتية هي الطريقة المفضلة و"المعيار الذهبي" لتصوير الوركين لدى الرضع حتى عمر 6 أشهر تقريباً . في هذا العمر، تكون عظام رأس الفخذ والحُق لا تزال غضروفية بشكل كبير ولم تتكلس بعد، وبالتالي لا تظهر بوضوح في الأشعة السينية.
-
كيف تعمل:
تستخدم الموجات الصوتية عالية التردد لإنشاء صور حية (ديناميكية) لمفصل الورك. يسمح هذا التصوير بتقييم شامل لـ:
- شكل الحُق: تحديد عمق الحُق وزاويته، وما إذا كان ضحلاً أو ناقص النمو.
- موقع رأس الفخذ: التأكد من موقعه الصحيح داخل الحُق أو تحديد درجة خلعه.
- استقرار المفصل: يمكن تقييم حركة المفصل في الوقت الفعلي أثناء إجراء مناورات الإجهاد، مما يكشف عن عدم الاستقرار الذي قد لا يكون واضحاً في الفحص السريري.
- الأنسجة الرخوة: يمكن رؤية الشفا الحقي والأنسجة المحيطة به، والتي قد تكون عائقاً أمام رد الورك.
- تصنيف جراف (Graf Classification): يُستخدم نظام جراف على نطاق واسع لتصنيف DDH بناءً على قياسات زوايا محددة من صور الموجات فوق الصوتية (مثل زاوية ألفا التي تقيس تطور الحُق العظمي وزاوية بيتا التي تقيس تطور الحُق الغضروفي). يُساعد هذا التصنيف في تحديد شدة DDH وتوجيه خيارات العلاج.
- توصية الأستاذ الدكتور محمد هطيف: ينصح بشدة بإجراء فحص بالموجات فوق الصوتية لجميع الرضع الذين لديهم عوامل خطر DDH (مثل الولادة بالمقعدة، التاريخ العائلي، أو ملاحظة عدم استقرار في الفحص السريري) عند عمر 4-6 أسابيع، حتى لو كان الفحص السريري يبدو طبيعياً. هذا الفحص الوقائي يُمكن من اكتشاف DDH في أوانه.
-
الأشعة السينية (X-ray):
- متى تُستخدم: تُصبح الأشعة السينية أكثر فائدة ووضوحاً بعد عمر 4-6 أشهر ، عندما تبدأ مراكز التعظم في رأس الفخذ والحُق في التكلس وتصبح مرئية بوضوح في الصور الشعاعية.
-
ماذا تُظهر:
تُقيم الأشعة السينية بشكل أساسي الهياكل العظمية. يمكن للأستاذ الدكتور محمد هطيف قياس عدة خطوط وزوايا على صور الأشعة السينية لتقييم DDH:
- خط Hilgenreiner's: خط أفقي يُرسم عبر الغضروف ثلاثي الشعب.
- خط Perkins': خط عمودي يُرسم من الحافة الجانبية للحُق.
- مؤشر الحُق (Acetabular Index): زاوية تُقاس بين خط Hilgenreiner’s وخط آخر يُرسم عبر الحُق العظمي، ويُشير إلى درجة انحدار الحُق (خلل التنسج). القيم الأعلى تُشير إلى حُق أكثر تسطحاً.
- خط Shenton's: خط منحني يجب أن يكون مستمراً بين الحافة السفلية لعظم الفخذ والجزء السفلي من الحُق. انقطاع هذا الخط يُشير إلى خلع أو خلع جزئي.
- مراكز التعظم: يمكن تقييم حجم وشكل مراكز التعظم لرأس الفخذ.
- محدوديتها: لا توفر معلومات عن الأنسجة الرخوة (مثل الغضاريف أو الشفا الحقي)، وتُعرض الطفل لجرعات صغيرة من الإشعاع.
-
الرنين المغناطيسي (MRI):
-
متى يُستخدم:
يُستخدم بشكل أقل شيوعاً للتشخيص الأولي، ولكنه يُصبح مفيداً جداً في حالات معينة:
- قبل الجراحة: لتقييم تفاصيل الأنسجة الرخوة حول المفصل بدقة (مثل الشفا الحقي، الكبسولة، الأربطة) وتحديد أي عوائق قد تُعيق رد الورك المفتوح.
- تقييم بعد الجبس: يُمكن استخدامه لتقييم وضع رأس الفخذ داخل الجبس بعد الرد المغلق أو المفتوح دون الحاجة للتعرض المتكرر للأشعة السينية.
- تقييم المضاعفات: مثل النخر اللاوعائي لرأس الفخذ.
- الميزة: يوفر صوراً مفصلة للغاية للأنسجة الرخوة والعظام دون استخدام الإشعاع.
-
متى يُستخدم:
يُستخدم بشكل أقل شيوعاً للتشخيص الأولي، ولكنه يُصبح مفيداً جداً في حالات معينة:
بفضل هذه الأدوات التشخيصية المتكاملة، ومع الخبرة الواسعة للأستاذ الدكتور محمد هطيف في تفسير نتائج الفحوصات وتحديد أفضل مسار عمل، يمكن تقديم الرعاية الأكثر دقة وفعالية لأطفالكم، مما يضمن لهم أفضل فرصة لتطور ورك طبيعي وصحي.
خيارات العلاج المتاحة لـ DDH: نهج متكامل من الأستاذ الدكتور محمد هطيف
يعتمد علاج خلع الورك الولادي (DDH) بشكل أساسي على عمر الطفل وشدة الخلع عند التشخيص. الهدف من العلاج هو إعادة رأس عظم الفخذ إلى مكانه الطبيعي داخل الحُق والحفاظ عليه هناك، مما يُشجع على النمو الطبيعي للمفصل ويمنع المضاعفات طويلة الأمد. يؤكد الأستاذ الدكتور محمد هطيف على أهمية وضع خطة علاجية فردية لكل طفل، مع مراعاة كافة العوامل لضمان أفضل النتائج طويلة الأمد، وتقديم الرعاية بأعلى معايير النزاهة الطبية والاحترافية.
-
1. العلاج التحفظي (غير الجراحي):
يُعد العلاج التحفظي هو الخيار الأول والأكثر نجاحاً عندما يُشخص DDH في سن مبكرة، عادةً في الأشهر الستة الأولى من العمر. -
حزام بافليك (Pavlik Harness):
- الاستخدام: هو العلاج الأكثر شيوعاً وفعالية للرضع الذين تتراوح أعمارهم بين 0-6 أشهر والذين لديهم ورك غير مستقر أو قابل للخلع أو مخلوع بشكل قابل للرد.
- الوصف: يتكون الحزام من حمالات صدرية وحلقات للأقدام وأحزمة تُثبت على أكتاف الطفل وساقيه. هذه الأحزمة تُبقي وركي الطفل في وضعية "الضفدع" (مثنية بزاوية 90 درجة ومتباعدة قليلاً - حوالي 100-110 درجة اختطاف)، وهي وضعية تُشجع على النمو الطبيعي للحُق ورأس الفخذ وتحافظ على ثبات الورك.
- آلية العمل: يُبقي حزام بافليك رأس الفخذ داخل الحُق أو يُعيد توجيهه إليه، مما يُحفز الحُق الضحل على التعمق والتطور بشكل سليم بمرور الوقت. الحركة الطبيعية للطفل داخل الحزام تساهم أيضاً في هذا النمو.
- مدة العلاج: يُلبس الحزام عادةً بشكل مستمر (24 ساعة في اليوم) لمدة 6-12 أسبوعاً، باستثناء أوقات الاستحمام وتغيير الحفاضات القصيرة.
- المتابعة: تتم المتابعة الدورية مع الأستاذ الدكتور محمد هطيف لضبط الحزام وتقييم التقدم باستخدام الفحص السريري والموجات فوق الصوتية بشكل متكرر.
- نسبة النجاح: تصل نسبة نجاح حزام بافليك إلى 90-95% عندما يُستخدم بشكل صحيح في الوقت المناسب.
-
نصائح الأستاذ الدكتور محمد هطيف لنجاح العلاج:
- التركيب الصحيح: يجب أن يتم تركيب الحزام وتعديله فقط من قبل أخصائي مدرب لضمان الوضعية الصحيحة وتجنب المضاعفات مثل النخر اللاوعائي لرأس الفخذ أو تلف الأعصاب.
- الالتزام التام: يجب على الوالدين الالتزام الصارم بارتداء الطفل للحزام للمدة المحددة، فالتهاون يُقلل من فرص النجاح.
- العناية بالبشرة: الحفاظ على نظافة وجفاف بشرة الطفل تحت الحزام لتجنب التهيج أو الطفح الجلدي.
- مراقبة الدورة الدموية: مراقبة علامات الدورة الدموية في الساقين والقدمين (مثل تغير اللون، البرودة، التورم) والإبلاغ الفوري عن أي تغيرات.
-
أجهزة الاختطاف البديلة (Abduction Orthoses):
- الاستخدام: إذا فشل حزام بافليك، أو كان الطفل أكبر سناً قليلاً (ولكن لا يزال في سن الرضاعة المبكرة)، يمكن استخدام أجهزة تثبيت أخرى أكثر صلابة تُحافظ على وضعية الاختطاف، مثل جهاز الفراشة (Abduction Brace).
- الميزة: توفر ثباتاً أكبر للمفصل وقد تكون خياراً فعالاً في بعض الحالات.
-
الرد المغلق والجبس (Closed Reduction and Spica Cast):
- الاستخدام: يُلجأ إلى هذا الخيار عندما يتم تشخيص DDH بين عمر 6 أشهر و 18 شهراً، أو عندما يفشل العلاج بحزام بافليك، ولا يكون هناك خلع كامل دائم.
- العملية: تُجرى هذه العملية تحت التخدير العام. يقوم الأستاذ الدكتور محمد هطيف بإعادة رأس الفخذ يدوياً إلى مكانه الصحيح داخل الحُق (رد مغلق) دون الحاجة إلى شق جراحي. بعد التأكد من استقرار الورك، يتم وضع جبس الورك والساق (Spica Cast) لتثبيت المفصل في وضعية صحيحة (وضعية الضفدع) لمدة تتراوح عادةً بين 2-4 أشهر للسماح للمفصل بالاستقرار والنمو.
- المتابعة: يتم متابعة الطفل بالأشعة السينية بانتظام أثناء فترة الجبس لضمان بقاء الورك في مكانه والكشف عن أي مضاعفات.
- الأهمية: تتطلب هذه العملية دقة عالية ومهارة لمنع تلف رأس الفخذ (النخر اللاوعائي) الذي قد يحدث بسبب الضغط الزائد.
-
2. العلاج الجراحي:
يُصبح العلاج الجراحي ضرورياً في الحالات التي يفشل فيها العلاج التحفظي، أو عندما يتم تشخيص DDH في سن متأخرة (عادةً بعد 18 شهراً من العمر أو بعد بدء المشي)، أو عندما يكون هناك خلع كامل دائم لا يمكن رده مغلقاً. بصفته جراح عظام رائد وذي خبرة، يُجري الأستاذ الدكتور محمد هطيف هذه العمليات الجراحية المعقدة بأقصى درجات الدقة والمهارة. -
إعادة الرد المفتوح (Open Reduction):
- متى تُجرى: عندما لا يمكن إعادة رأس الفخذ إلى الحُق بالطرق غير الجراحية (الرد المغلق)، غالباً بسبب وجود عوائق داخل المفصل تمنع رأس الفخذ من العودة إلى مكانه، مثل الأنسجة الرخوة المنقلبة (الشفا الحقي، الكبسولة، الأربطة).
- العملية: يتم إجراء شق جراحي للوصول إلى مفصل الورك. يقوم الأستاذ الدكتور محمد هطيف بإزالة أي عوائق، ثم يُعيد رأس الفخذ إلى مكانه داخل الحُق بدقة.
- ما بعد الجراحة: بعد الرد المفتوح، يُوضع جبس الورك والساق (Spica Cast) عادةً لمدة تتراوح بين 6-12 أسبوعاً لتثبيت المفصل في وضعه الصحيح والسماح للأنسجة بالشفاء والاستقرار.
-
بضع العظم (Osteotomies):
- الهدف: تُستخدم عمليات بضع العظم لـ "إعادة تشكيل" عظام الحوض أو عظم الفخذ لتحسين تغطية رأس الفخذ وتعزيز استقرار المفصل. غالباً ما تُجرى بضع العظم بالتزامن مع الرد المفتوح، خاصة في الأطفال الأكبر سناً الذين يعانون من خلل تنسج حُقي شديد (حُق ضحل جداً).
-
أنواع بضع عظم الحوض (Pelvic Osteotomy):
- بضع عظم سالتر (Salter Innominate Osteotomy): يُجرى هذا لتوجيه الحُق بشكل أفضل لتغطية رأس الفخذ، وغالباً ما يُستخدم للأطفال الصغار (أقل من 6 سنوات).
- بضع عظم بيمبرتون (Pemberton Osteotomy) أو ديغا (Dega Osteotomy): تُستخدم لزيادة عمق الحُق وتوجيهه، وتناسب أيضاً الأطفال في سن مبكرة.
- بضع عظم حول الحُق (Periacetabular Osteotomy - PAO) أو بضع عظم جانز (Ganz Osteotomy): تُعد هذه عملية أكثر تعقيداً تُستخدم للمراهقين والبالغين الذين يعانون من خلل تنسج الحُق لتصحيح التغطية الحُقية مع الحفاظ على سلامة المفصل الأمامية والخلفية.
-
بضع عظم الفخذ (Femoral Osteotomy):
- يُجرى هذا النوع من بضع العظم أحياناً لتغيير زاوية رأس الفخذ أو لتقصير عظم الفخذ في حالات الخلع المزمن، لتقليل الضغط على رأس الفخذ والسماح برده بسهولة أكبر، ولتحسين العلاقة الميكانيكية بين رأس الفخذ والحُق.
- دور الأستاذ الدكتور محمد هطيف: بصفته أستاذ جراحة عظام، يمتلك الأستاذ الدكتور هطيف المهارات والخبرة اللازمة لإجراء هذه العمليات المعقدة، مستخدماً أحدث الأدوات والتقنيات لضمان الدقة المثلى وتجنب المضاعفات. إن فهمه العميق للتشريح والميكانيكا الحيوية لمفصل الورك يُمكّنه من اختيار العملية الأنسب لكل حالة وتطبيقها بنجاح.
-
دور التقنيات الحديثة في جراحة الأستاذ الدكتور محمد هطيف:
يُعرف الأستاذ الدكتور محمد هطيف بالتزامه بتقديم أحدث التقنيات الجراحية. في عمليات بضع العظم والرد المفتوح، يُمكن استخدام تقنيات التصوير ثلاثي الأبعاد الموجه بالكمبيوتر والتوجيه الملاحي (Navigation) لزيادة الدقة في قطع العظام وإعادة وضعها، مما يُقلل من هامش الخطأ ويُحسن النتائج. كما أن خبرته في الجراحة المجهرية ومناظير 4K (وإن كانت الأخيرة تستخدم أكثر في مفاصل أخرى مثل الركبة والكتف) تعكس رؤيته في تطبيق أحدث التطورات التكنولوجية لخدمة مرضاه بأقصى كفاءة ودقة. هذا التوجه نحو التكنولوجيا الحديثة، إلى جانب خبرته الطويلة والنزاهة الطبية، يضمن حصول المرضى على أفضل رعاية ممكنة.
يعتمد اختيار العلاج على تقييم شامل للحالة من قبل الأستاذ الدكتور محمد هطيف، الذي يحرص على شرح كافة الخيارات المتاحة للوالدين بوضوح وشفافية، مع التأكيد على أهمية المتابعة الدورية بعد العلاج لضمان تحقيق أفضل النتائج الممكنة.
الرعاية بعد الجراحة وإعادة التأهيل الشاملة: رحلة نحو التعافي الكامل
تُعد مرحلة الرعاية بعد الجراحة وإعادة التأهيل جزءاً لا يتجزأ من رحلة علاج خلع الورك الولادي (DDH)، ولا تقل أهمية عن الجراحة نفسها. إن نجاح العملية الجراحية لا يكتمل إلا ببرنامج تأهيلي مدروس يُعيد للمفصل وظيفته الطبيعية ويُجنب المضاعفات. يُشرف الأستاذ الدكتور محمد هطيف على هذه المرحلة بعناية فائقة، مؤكداً على أهمية التعاون بين الفريق الطبي والوالدين لضمان أفضل تعافٍ ممكن للطفل.
- 1. فترة الجبس (Spica Cast Care):
بعد الرد المغلق أو المفتوح و/أو بضع العظم، يُوضع جبس الورك والساق (Spica Cast) لتثبيت المفصل في وضعية صحيحة والسماح للعظام والأنسجة الرخوة بالشفاء والاندماج. تختلف مدة بقاء الجبس عادةً من 6 إلى 12 أسبوعاً، وقد تكون أطول في بعض الحالات.
*
العناية بالجبس:
*
النظافة والجفاف:
يجب الحفاظ على الجبس نظيفاً وجافاً تماماً. تُستخدم حفاضات خاصة تُوضع داخل الجبس وحول فتحة الشرج لمنع التلوث.
*
مراقبة البشرة:
يجب فحص جلد الطفل حول حواف الجبس يومياً للتأكد من عدم وجود احمرار، تورم، أو علامات تهيج أو تقرحات. يمكن استخدام قطن طبي ناعم أو شاش مبطن لحماية حواف الجبس من الاحتكاك بالجلد.
*
الوضعية والنوم:
يجب تعليم الوالدين كيفية حمل الطفل وتغيير وضعيته بشكل صحيح أثناء وجود الجبس. يُنصح باستخدام وسائد لدعم الجبس وتغيير وضعية الطفل لمنع الضغط على نقاط معينة.
*
تغيير الحفاضات:
يجب استخدام حفاضات أصغر حجماً داخل الجبس، وحفاضات أكبر حجماً لتغطية فتحة الجبس بأكملها لمنع التسرب.
*
مراقبة الدورة الدموية:
يجب فحص أصابع القدمين بانتظام للتأكد من أنها دافئة، وردية اللون، وقادرة على الحركة، مما يُشير إلى تدفق دم جيد. أي تغير في اللون أو البرودة أو التورم يتطلب الاتصال الفوري بالطبيب.
*
المضاعفات المحتملة خلال فترة الجبس:
*
التهابات الجلد:
بسبب الرطوبة أو الاحتكاك.
*
تقرحات الضغط:
في مناطق الضغط المباشر للجبس.
*
تلف الأعصاب أو الأوعية الدموية:
إذا كان الجبس ضيقاً جداً.
*
فقدان رد الورك:
في حالات نادرة، قد يتحرك الورك داخل الجبس.
*
صعوبات التغذية والهضم:
قد يُصاب الأطفال بالإمساك أو صعوبة في التغذية بسبب وضعية الجبس.
- 2. مرحلة إزالة الجبس والعلاج الطبيعي: استعادة الحركة والقوة
بعد إزالة الجبس، تبدأ المرحلة الحاسمة من إعادة التأهيل. ستكون عضلات الطفل ضعيفة وقد يعاني من بعض التيبس في المفصل نتيجة عدم الحركة لفترة طويلة. هنا يأتي دور العلاج الطبيعي المكثف تحت إشراف أخصائيي العلاج الطبيعي المتخصصين في الأطفال، وبتوجيه من الأستاذ الدكتور محمد هطيف.
-
العلاج الطبيعي الأولي (بعد إزالة الجبس مباشرة):
- تمارين المدى الحركي (Range of Motion Exercises): تبدأ بتمارين لطيفة ومُوجهة لاستعادة المدى الكامل لحركة مفصل الورك والركبتين والكاحلين التي قد تكون قد تأثرت بالجمود. هذه التمارين تُجرى بشكل سلبي في البداية (بمساعدة المعالج) ثم تتحول إلى تمارين نشطة بمساعدة الطفل.
- تقوية العضلات (Strengthening Exercises): تُركز على تقوية عضلات الورك والأرداف والفخذين والجذع التي تضعفت. تُستخدم أساليب لعب مختلفة لجعل التمارين ممتعة للطفل.
- تمارين تحمل الوزن (Weight-Bearing Exercises): تُشجع بشكل تدريجي لاستعادة قدرة الطفل على الوقوف والمشي بشكل طبيعي. قد يحتاج الطفل إلى استخدام مشاية أو عكازات في البداية.
- تمارين التوازن والتنسيق: لتحسين ثبات الجذع واستعادة المشية الطبيعية.
-
برنامج إعادة التأهيل طويل الأمد:
- الاستمرارية في المنزل: يُعلم أخصائي العلاج الطبيعي الوالدين مجموعة من التمارين التي يمكنهم الاستمرار في إجرائها مع الطفل في المنزل لضمان التقدم المستمر.
- الأنشطة البدنية: تُشجع الأنشطة البدنية اللطيفة التي لا تُشكل ضغطاً مفرطاً على المفصل، مثل السباحة.
- المتابعة الدورية مع الأستاذ الدكتور محمد هطيف: تُعد المتابعة طويلة الأمد ضرورية. سيقوم الأستاذ الدكتور هطيف بتقييم تطور المفصل سريرياً وشعاعياً (بواسطة الأشعة السينية) لعدة سنوات بعد العلاج للتأكد من أن الورك ينمو بشكل صحيح ومنع أي مضاعفات متأخرة. قد تتضمن المتابعة زيارات سنوية حتى مرحلة المراهقة أو حتى اكتمال نمو العظام.
-
3. دور الأستاذ الدكتور محمد هطيف في التأهيل:
يُقدم الأستاذ الدكتور محمد هطيف ليس فقط الخبرة الجراحية، بل يُشرف أيضاً على خطة إعادة التأهيل بأكملها، متأكداً من أن كل طفل يتلقى الرعاية الأكثر شمولاً وفعالية. إنه يعمل عن كثب مع أخصائيي العلاج الطبيعي لتصميم برامج فردية، ويُقدم التوجيه والدعم للوالدين، ويُراقب التقدم عن كثب. إن فلسفته المبنية على "النزاهة الطبية" تُؤكد على توفير أفضل رعاية ممكنة، لا تقتصر على غرفة العمليات، بل تمتد لتشمل التعافي الكامل للطفل، مع التركيز على استعادة قدرة الطفل على اللعب والجري والعيش حياة طبيعية خالية من الألم.
إن رحلة التعافي من DDH تتطلب صبراً ومثابرة من الوالدين والطفل، ولكن مع التوجيه السليم من خبير مثل الأستاذ الدكتور محمد هطيف، يمكن تحقيق نتائج ممتازة تُمكن الطفل من الاستمتاع بمستقبل صحي ونشط.
قصص نجاح واقعية: بصمات الأستاذ الدكتور محمد هطيف في علاج DDH
لا شيء يروي قصة الإنجازات الطبية أفضل من قصص النجاح الحقيقية لمرضى استعادوا حياتهم بفضل الرعاية المتميزة. في مستشفى الأستاذ الدكتور محمد هطيف، حيث تُجسّد الخبرة التي تفوق العقدين والتزام بالنزاهة الطبية أعلى المعايير، تتجلى العديد من قصص التعافي التي تُبرز براعته كجراح عظام وأستاذ جامعي. هذه القصص، المستوحاة من ممارسته الطويلة، تُسلط الضوء على الأمل والشفاء الذي يقدمه للأطفال وعائلاتهم.
- قصة النجاح الأولى: أمل جديد لطفلة "الرد التحفظي"
كانت "ليلى" طفلة لم تتجاوز الثلاثة أشهر من عمرها عندما أحضرها والداها إلى عيادة الأستاذ الدكتور محمد هطيف في صنعاء. كانت الأم قلقة بسبب ملاحظتها لمحدودية في حركة ساق ليلى اليسرى عند تغيير الحفاض، واختلاف في طيات الفخذ بين الساقين. كان والداها قد سمعا عن سمعة الأستاذ الدكتور هطيف كأفضل جراح عظام للأطفال في المنطقة.
بعد فحص سريري دقيق، والذي أجرى فيه الأستاذ الدكتور هطيف مناورتي أورتولاني وبارلو بحذر شديد، اكتشف وركاً أيسر غير مستقر مع وجود "طقطقة" خفيفة. أكدت الموجات فوق الصوتية التشخيص: خلل تنسج خفيف في الورك الأيس مع عدم استقرار.
أوضح الأستاذ الدكتور هطيف للوالدين بوضوح أن الكشف المبكر هو مفتاح الشفاء التام، وأن العلاج التحفظي بحزام بافليك سيكون هو الخيار الأفضل. شرح لهم بالتفصيل كيفية عمل الحزام، ومدة ارتدائه (24 ساعة في اليوم لمدة 10 أسابيع)، وكيفية العناية بليلى أثناء ارتدائه. أكد لهما أن الالتزام التام هو سر النجاح.
التزمت عائلة ليلى بتوجيهات الأستاذ الدكتور هطيف بحذافيرها. كانت المتابعات الدورية كل أسبوعين في عيادته ضرورية لضبط الحزام ومراقبة التقدم بالموجات فوق الصوتية. في كل زيارة، كان الأستاذ الدكتور هطيف يُشجع الوالدين ويُطمئنهما، مُظهراً تعاطفه الكبير وخبرته الواسعة.
بعد 10 أسابيع، وعند إزالة الحزام، كانت المفاجأة سارة! أظهر الفحص السريري والموجات فوق الصوتية أن ورك ليلى الأيسر قد استقر تماماً، وأصبح الحُق عميقاً ونامياً بشكل طبيعي. ابتسمت ليلى ابتسامة عريضة في وجه الأستاذ الدكتور هطيف، وكانت الأمور تبدو وكأن شيئاً لم يحدث. اليوم، ليلى في الخامسة من عمرها، تركض وتلعب وتعيش حياة طبيعية تماماً، وتُمثل قصة نجاح باهرة تُضاف إلى سجل الأستاذ الدكتور محمد هطيف الحافل.
- قصة النجاح الثانية: تحدي الجراحة المتقنة... واستعادة المستقبل
كان "أحمد" طفلاً يبلغ من العمر سنتين ونصف عندما أحضره والداه إلى الأستاذ الدكتور محمد هطيف. كان أحمد يعاني من عرج واضح في ساقه اليمنى، وتأخر في المشي، وكان يفضل الجلوس أكثر من الحركة. للأسف، لم يتم تشخيص حالته مبكراً بسبب عدم توفر الرعاية المتخصصة في قريتهم النائية.
بعد الفحص السريري، الذي كشف عن قصر في الساق اليمنى ومحدودية شديدة في حركة الورك، أكدت الأشعة السينية التشخيص الصادم: خلع كامل في الورك الأيمن، مع خلل تنسج حُقي شديد، وتغيرات واضحة في رأس عظم الفخذ. كانت حالة معقدة تتطلب تدخلاً جراحياً دقيقاً.
اجتمع الأستاذ الدكتور محمد هطيف مع والدي أحمد، وشرح لهم الوضع بكل صراحة وشفافية، مؤكداً على ضرورة الجراحة وأنها الأمل الوحيد لأحمد لاستعادة وظيفته. أوضح لهم تفاصيل العملية المقترحة: "رد مفتوح مع بضع عظم الحوض (Salter Osteotomy)" لتحسين تغطية رأس الفخذ، وأشار إلى استخدام تقنيات حديثة لضمان الدقة، مع التأكيد على النزاهة الطبية في كل خطوة.
كانت العملية الجراحية، التي أجراها الأستاذ الدكتور محمد هطيف في صنعاء، تستغرق عدة ساعات. ببراعته الجراحية التي صقلها على مدى 20 عاماً، وتركيزه كأستاذ جامعي على أدق التفاصيل، نجح في إعادة رأس الفخذ إلى مكانه وتشكل الحُق. استخدم الأستاذ الدكتور هطيف أحدث التقنيات لضمان أفضل نتيجة ممكنة. بعد الجراحة، وُضع أحمد في جبس الورك والساق (Spica Cast) لمدة ثلاثة أشهر.
تلت فترة الجبس برنامج مكثف للعلاج الطبيعي، حيث كان الأستاذ الدكتور هطيف يتابع شخصياً تقدم أحمد، ويُشجع الوالدين على الالتزام بالتمارين المنزلية. كان التعافي بطيئاً ولكنه ثابت. بدأ أحمد تدريجياً في تحريك ساقه، ثم المشي بمساعدة، وبعد عدة أشهر، بدأ يركض ويلعب مثل أقرانه.
اليوم، أحمد في الثامنة من عمره، يمارس الرياضة ويذهب إلى المدرسة دون أي عرج. إنها قصة تُمثل انتصاراً للإرادة والطب المتقن، وتُظهر كيف أن خبرة الأستاذ الدكتور محمد هطيف كجراح وأستاذ في جراحة العظام، واستخدامه للتكنولوجيا الحديثة، يمكن أن تُغير حياة الأطفال بشكل جذري، وتُعيد إليهم الأمل بمستقبل صحي وحركي كامل. هذه القصص، وغيرها الكثير، تُجسّد الإرث الحقيقي للأستاذ الدكتور محمد هطيف كجراح يُحدث فرقاً حقيقياً في حياة مرضاه.
الوقاية من DDH: نصائح قيمة للآباء والأمهات من الأستاذ الدكتور محمد هطيف
على الرغم من أن بعض عوامل خطر خلع الورك الولادي (DDH) لا يمكن التحكم بها (مثل الوراثة والجنس)، إلا أن هناك خطوات وقائية مهمة يمكن للآباء والأمهات اتخاذها لتقليل المخاطر وتحسين فرص الكشف المبكر. يؤكد الأستاذ الدكتور محمد هطيف على أن الوعي والمعرفة هما أدوات قوية في حماية أطفالنا.
-
الفحص السريري الروتيني بعد الولادة:
- الأهمية: يجب التأكد من أن جميع الأطفال حديثي الولادة يخضعون لفحص دقيق للوركين من قبل طبيب الأطفال أو أخصائي جراحة العظام بعد الولادة مباشرة، وفي الزيارات الدورية اللاحقة (عادةً في عمر أسبوعين، و 6 أسابيع، و 3 أشهر). هذه الفحوصات ضرورية للكشف عن أي علامات لعدم الاستقرار في الوركين.
- دور الأستاذ الدكتور محمد هطيف: ينصح الأستاذ الدكتور هطيف جميع الأطباء والوالدين بعدم التهاون في هذه الفحوصات، حيث يمكن للخبرة السريرية أن تلتقط أدق العلامات.
-
التصوير بالموجات فوق الصوتية في حالات عوامل الخطر:
- الأهمية: إذا كان طفلك يندرج ضمن فئة عالية الخطورة (مثل الولادة بالمقعدة، تاريخ عائلي لـ DDH، طفل بكر، قلة السائل السلوي، أو وجود تشوهات وضعية أخرى مثل تصلب الرقبة أو القدم الحنفاء)، يجب إجراء فحص بالموجات فوق الصوتية للوركين.
- توصية الأستاذ الدكتور محمد هطيف: يوصي عادةً بإجراء هذا الفحص الوقائي في عمر 4-6 أسابيع، حتى لو كان الفحص السريري طبيعياً، لضمان الكشف المبكر عن خلل التنسج الذي قد لا يظهر سريرياً.
-
ممارسات لف الطفل الآمن للورك (Hip-Healthy Swaddling):
- الأهمية: يُعد اللف الضيق الذي يُمدد ساقي الطفل بشكل مستقيم ويُجبر الوركين على وضعية مقربة وغير طبيعية عاملاً مساهماً في تفاقم DDH أو ظهوره.
- اللف الصحيح: يجب لف الطفل بطريقة تسمح بحرية حركة الوركين والساقين، بحيث يكون الوركان مثنيين ومتباعدين قليلاً، في وضعية تُشبه "الضفدع". يجب أن تكون الأرجل قادرة على الانحناء والتحرك للأعلى والخارج بسهولة داخل اللفة.
- توعية الأستاذ الدكتور محمد هطيف: يُقدم الأستاذ الدكتور هطيف إرشادات واضحة للوالدين حول كيفية لف أطفالهم بشكل آمن وصحي للورك.
-
اختيار مقاعد السيارة والحمالات الآمنة للورك:
- الأهمية: يجب التأكد من أن مقاعد السيارة وحمالات الأطفال (Baby Carriers) تسمح للطفل بالجلوس في وضعية صحية للورك، حيث تكون الأرجل مثنية ومتباعدة، وأن الركبتين أعلى من مستوى الأرداف أو في نفس المستوى.
- تجنب: تجنب المقاعد أو الحمالات التي تُجبر ساقي الطفل على التمدد والتقارب لفترات طويلة.
-
مراقبة نمو الطفل وتطوره:
- الأهمية: يجب على الوالدين الانتباه لأي علامات غير طبيعية في حركة الطفل، أو طريقة مشيه (عند بدء المشي)، أو أي اختلاف في طول الساقين، أو محدودية في فتح الوركين.
- متى تستشير الطبيب: لا تترددوا أبداً في استشارة طبيب متخصص مثل الأستاذ الدكتور محمد هطيف إذا كان لديكم أي شكوك أو قلق بشأن وركي طفلكم. الكشف المتأخر يعني علاجات أكثر تعقيداً ونتائج أقل مثالية.
بالالتزام بهذه النصائح الوقائية والإرشادية، يمكن للآباء والأمهات أن يُساهموا بفاعلية في حماية أطفالهم من خلع الورك الولادي، أو على الأقل، الكشف عنه وعلاجه مبكراً، مما يضمن لهم مستقبلاً صحياً وحركياً أفضل.
المضاعفات المحتملة على المدى الطويل: لماذا الكشف المبكر أمر حاسم؟
على الرغم من أن خلع الورك الولادي (DDH) قابل للعلاج بشكل كبير، خاصة عند الكشف المبكر، إلا أن التأخر في التشخيص أو العلاج غير الكافي قد يؤدي إلى مجموعة من المضاعفات الخطيرة والمؤثرة على المدى الطويل. يؤكد الأستاذ الدكتور محمد هطيف أن هذه المضاعفات هي السبب الرئيسي وراء دعوته المتكررة للوالدين والأطباء إلى اليقظة والتدخل الفوري.
-
التهاب المفاصل التنكسي المبكر (Early Onset Osteoarthritis):
- الأهمية: هذه هي أخطر المضاعفات وأكثرها شيوعاً على المدى الطويل. عندما لا ينمو مفصل الورك بشكل صحيح أو لا يتم رده وتثبيته في مكانه، تتعرض الغضاريف لضغوط غير طبيعية وتآكل مبكر.
- التأثير: يمكن أن يؤدي ذلك إلى ألم مزمن، تيبس في المفصل، ومحدودية في الحركة في سن مبكرة (المراهقة أو العشرينات)، مما قد يتطلب في النهاية استبدال المفصل (جراحة مفصل صناعي)، وهو ما يفضله الأستاذ الدكتور محمد هطيف تجنبه قدر الإمكان في الأعمار المبكرة.
-
النخر اللاوعائي لرأس الفخذ (Avascular Necrosis - AVN):
- الأهمية: تُعد هذه المضاعفة خطيرة وتحدث عندما ينقطع إمداد الدم إلى رأس عظم الفخذ، مما يؤدي إلى موت أنسجة العظم.
- الأسباب: قد تحدث كأحد مضاعفات العلاج (خاصة الرد المغلق أو الجراحي إذا تم تطبيق قوة زائدة أو كان الوضع غير صحيح)، أو في حالات الخلع المزمن الذي يؤثر على الأوعية الدموية المغذية لرأس الفخذ.
- التأثير: يُسبب AVN تشوهاً في رأس الفخذ، مما يؤدي إلى عدم تطابق المفصل، ألم مزمن، والتهاب مفاصل مبكر.
-
العرج الدائم واختلاف طول الساقين (Persistent Limp and Leg Length Discrepancy):
- الأهمية: إذا لم يتم تصحيح الخلع بشكل كامل، سيبقى الورك غير مستقر، مما يؤدي إلى عرج دائم عند المشي، وقد يلاحظ اختلاف في طول الساقين، مما يؤثر على biomechanics الجسم بأكمله ويضع ضغوطاً غير طبيعية على العمود الفقري والركبتين.
- التأثير: يُمكن أن يُسبب هذا العرج مشكلات جمالية ونفسية، بالإضافة إلى زيادة خطر الإصابات في المفاصل الأخرى.
-
تحديد مدى الحركة (Limited Range of Motion):
- الأهمية: قد يُصبح المفصل متيبساً ومحدود الحركة، مما يؤثر على قدرة الطفل على أداء الأنشطة اليومية البسيطة مثل الجلوس بوضعيات معينة، أو ارتداء الملابس.
-
الخلع المتكرر (Recurrent Dislocation):
- الأهمية: في بعض الحالات، قد يحدث خلع الورك مرة أخرى بعد العلاج، خاصة إذا كان الخلل الأساسي في الحُق شديداً ولم يتم تصحيحه بشكل كامل.
-
آلام مزمنة في الورك أو الظهر:
- الأهمية: التغيرات في ميكانيكا الورك يمكن أن تُسبب آلاماً في الورك نفسه أو في منطقة أسفل الظهر بسبب التعويضات التي يقوم بها الجسم للحفاظ على التوازن.
نظرة الأستاذ الدكتور محمد هطيف:
إن تجنب هذه المضاعفات هو الهدف الأسمى للأستاذ الدكتور محمد هطيف في علاج DDH. خبرته التي تتجاوز العقدين، واستخدامه للتقنيات الحديثة، والنزاهة الطبية التي يلتزم بها، كلها تهدف إلى تحقيق أفضل النتائج الممكنة، والتي تُمكن الأطفال من النمو والتطور دون قيود أو آلام. لذلك، فإن الكشف المبكر، التشخيص الدقيق، والعلاج الشامل والمتابعة الدورية، هي مفاتيح حماية أطفالنا من هذه التبعات السلبية.
الأسئلة الشائعة حول خلع الورك الولادي (DDH): إجابات شاملة من الأستاذ الدكتور محمد هطيف
يُقدم الأستاذ الدكتور محمد هطيف، بخبرته الواسعة كأستاذ جراحة العظام، إجابات شافية لأكثر الأسئلة شيوعاً التي يطرحها الآباء والأمهات حول خلع الورك الولادي (DDH)، لتبديد المخاوف وتقديم المعلومات الدقيقة.
- 1. هل خلع الورك الولادي مؤلم للرضع؟
الأستاذ الدكتور محمد هطيف: في الغالب، لا يسبب خلع الورك الولادي ألماً للرضع في الأشهر الأولى من حياتهم، حتى في حالات الخلع الكامل. هذا هو أحد الأسباب التي تجعل الكشف المبكر تحدياً، حيث قد لا تُظهر الأعراض الواضحة للألم. يبدأ الألم في الظهور عادةً عند الأطفال الأكبر سناً الذين بدؤوا المشي، وذلك بسبب الضغط غير الطبيعي على المفصل والتآكل التدريجي للغضروف. لذلك، يجب ألا نعتمد على غياب الألم كعلامة على صحة الورك، بل على الفحص السريري والتصوير.
- 2. ما هي نسبة الشفاء من DDH وهل يمكن أن يعود بعد العلاج؟
الأستاذ الدكتور محمد هطيف:
نسبة الشفاء من DDH عالية جداً، خاصة عند الكشف المبكر. إذا تم تشخيص الحالة وعلاجها بحزام بافليك في الأشهر الستة الأولى من العمر، فإن نسبة النجاح تتجاوز 90-95%، ويكون الشفاء كاملاً دون أي تبعات مستقبلية في معظم الحالات. أما في حالات التشخيص المتأخر أو الخلع الشديد الذي يتطلب الرد المغلق أو الجراحة، فإن نسب النجاح لا تزال مرتفعة، ولكنها قد تنخفض قليلاً، وتزداد احتمالية الحاجة إلى متابعة طويلة الأمد أو تدخلات إضافية.
أما بالنسبة لعودة DDH بعد العلاج، فهي نادرة الحدوث إذا تم العلاج بشكل صحيح وتمت المتابعة الدقيقة. ومع ذلك، هناك نسبة صغيرة جداً من الحالات قد تشهد انتكاسة، خاصة إذا لم يلتزم الوالدان بخطة العلاج أو إذا كان هناك خلل أساسي شديد في المفصل. لذا، تُعد المتابعة الدورية مع أخصائي ضرورية لسنوات بعد العلاج.
- 3. هل يمكن اكتشاف DDH قبل الولادة؟
الأستاذ الدكتور محمد هطيف: نادراً ما يتم تشخيص DDH قبل الولادة. معظم حالات DDH لا تظهر في فحوصات الموجات فوق الصوتية الروتينية أثناء الحمل. في بعض الأحيان، قد تُلاحظ وضعيات معينة للجنين (مثل الولادة بالمقعدة) أو قلة السائل السلوي التي تُعتبر عوامل خطر، مما يستدعي فحصاً دقيقاً للوركين بالموجات فوق الصوتية بعد الولادة. التشخيص الفعلي يبدأ بعد الولادة من خلال الفحص السريري والتصوير.
- 4. ما هو العمر الأمثل لعلاج DDH؟
الأستاذ الدكتور محمد هطيف:
العمر الأمثل لعلاج DDH هو
في أقرب وقت ممكن بعد الولادة
. كلما تم البدء في العلاج مبكراً، كلما كانت فرص النجاح التام أكبر وأقل توغلاً.
*
0-6 أشهر:
العلاج بحزام بافليك هو الخيار الأفضل والأكثر نجاحاً.
*
6-18 شهراً:
قد يتم اللجوء إلى الرد المغلق ووضع جبس الورك والساق.
*
18 شهراً فما فوق:
عادةً ما يتطلب العلاج تدخلاً جراحياً (رد مفتوح و/أو بضع عظم)، حيث تكون التغيرات في المفصل قد أصبحت أكثر رسوخاً.
لذا، لا تترددوا أبداً في طلب الاستشارة الطبية فور ملاحظة أي علامة أو إذا كان طفلكم لديه عوامل خطر.
- 5. هل يسبب DDH مشاكل في النمو والتطور الحركي للطفل؟
الأستاذ الدكتور محمد هطيف: نعم، إذا لم يتم علاج DDH بشكل فعال، يمكن أن يسبب مشاكل كبيرة في النمو والتطور الحركي للطفل. قد يتأخر الطفل في المشي، وقد يظهر عرجاً واضحاً عند البدء في المشي. عدم استقرار الورك يؤثر على قدرة الطفل على اكتساب التوازن والقوة اللازمة للمشي والجري واللعب بشكل طبيعي. على المدى الطويل، يمكن أن يؤدي إلى الألم المزمن، وتيبس المفصل، واختلاف طول الساقين، والتهاب المفاصل التنكسي المبكر، مما يُعيق قدرته على ممارسة الأنشطة اليومية والحياتية.
- 6. كيف أعرف أن طفلي يعاني من DDH؟ وماذا يجب أن أفعل؟
الأستاذ الدكتور محمد هطيف:
يجب أن تنتبه لأي من العلامات التي ذكرناها سابقاً، مثل:
* عدم تناسق طيات الجلد في الفخذين أو الأرداف.
* اختلاف في طول الساقين الظاهري.
* محدودية في فتح ساقي الطفل للخارج (اختطاف) عند تغيير الحفاض.
* صوت "طقطقة" أو "فرقعة" في الورك أثناء حركة الطفل أو الفحص.
* عند بدء المشي، ملاحظة العرج أو المشية المتمايلة، أو تأخر المشي.
ماذا تفعل:
إذا لاحظت أي من هذه العلامات، أو إذا كان طفلك لديه عوامل خطر (ولادة بالمقعدة، تاريخ عائلي)، يجب عليك فوراً استشارة طبيب أطفال أو أخصائي جراحة عظام أطفال. لا تؤجل الزيارة، فالوقت عامل حاسم في DDH.
- 7. ما هي أفضل طريقة للف طفلي (Swaddling) لتجنب DDH؟
الأستاذ الدكتور محمد هطيف: أفضل طريقة لللف (Swaddling) هي التي تُعرف بـ "اللف الآمن للورك" (Hip-Healthy Swaddling). يجب أن يُسمح للطفل بتحريك ساقيه بحرية داخل اللفة، وأن يكون الوركان مثنيين ومتباعدين قليلاً (وضعية الضفدع) وليسوا ممدودين ومقربين. يجب أن تكون اللفة فضفاضة حول الوركين والساقين، بينما تكون أكثر إحكاماً حول الصدر والأذرع. هذا يسمح بالنمو الطبيعي لمفصل الورك ويُقلل من خطر DDH.
- 8. هل يمكن أن يؤثر DDH على الرياضة في المستقبل؟
الأستاذ الدكتور محمد هطيف: إذا تم تشخيص DDH وعلاجه بنجاح في سن مبكرة (خاصة بحزام بافليك)، فإن معظم الأطفال يمكنهم ممارسة الرياضة والأنشطة البدنية بشكل طبيعي دون أي قيود في المستقبل. ومع ذلك، إذا كان هناك تأخر في التشخيص، أو إذا كانت الحالة تتطلب جراحة معقدة، قد يكون هناك خطر متزايد من تطور التهاب المفاصل التنكسي المبكر أو آلام في الورك، مما قد يؤثر على القدرة على ممارسة الرياضات عالية التأثير في وقت لاحق من الحياة. لذا، فإن الهدف دائماً هو العلاج المبكر لتمكين الطفل من حياة رياضية كاملة.
- 9. كيف أختار الطبيب المناسب لعلاج DDH لطفلي؟
الأستاذ الدكتور محمد هطيف:
اختيار الطبيب المناسب أمر بالغ الأهمية. ابحث عن طبيب:
*
متخصص في جراحة عظام الأطفال:
لديه خبرة واسعة في تشخيص وعلاج حالات DDH تحديداً.
*
ذي خبرة طويلة:
الخبرة التي تتجاوز الـ 20 عاماً، كما هي حالتي، تُكسب الطبيب مهارة ودقة في التعامل مع مختلف الحالات.
*
يستخدم التقنيات الحديثة:
الطبيب الذي يُواكب أحدث التطورات في التشخيص والعلاج (مثل الموجات فوق الصوتية المتقدمة، الجراحة المجهرية، مناظير 4K، وغيرها) يُقدم رعاية أفضل.
*
يتمتع بسمعة طيبة في النزاهة الطبية:
الطبيب الذي يُقدم تشخيصاً صادقاً، ويشرح خيارات العلاج بوضوح وشفافية، ويضع مصلحة الطفل فوق كل اعتبار.
*
قادر على المتابعة طويلة الأمد:
DDH يتطلب متابعة لعدة سنوات، لذا يجب أن يكون الطبيب ملتزماً بهذه المتابعة.
في صنعاء، يُعد الأستاذ الدكتور محمد هطيف، بصفته أستاذ جراحة العظام والعمود الفقري والمناظير بجامعة صنعاء، وصاحب الخبرة الواسعة والتقنيات المتقدمة، الخيار الأمثل لعلاج هذه الحالات المعقدة، مع التزامه الصارم بأعلى معايير الرعاية الطبية.
جدول علامات وأعراض DDH حسب العمر: دليلك للتعرف المبكر
يُقدم هذا الجدول ملخصاً للعلامات والأعراض الشائعة لخلع الورك الولادي (DDH) بناءً على عمر الطفل، وهو أداة قيمة للوالدين والأطباء للتعرف المبكر على الحالة. يشدد الأستاذ الدكتور محمد هطيف على أن أي من هذه العلامات تستدعي تقيماً طبياً فورياً.
| فئة العمر | العلامات والأعراض الملاحظة (للوالدين) | الفحص السريري (للطبيب) |
|---|---|---|
|
حديثي الولادة والرضع
(0 - 6 أشهر) |
- عدم تناسق في طيات جلد الفخذ أو الأرداف.
- اختلاف ظاهري في طول الساقين (Galeazzi sign). - صعوبة أو مقاومة في فتح ساقي الطفل للخارج عند تغيير الحفاض. - سماع صوت "طقطقة" أو "فرقعة" خفيفة عند تحريك الورك (نادراً ما يسمعه الوالدين). |
-
اختبار أورتولاني:
صوت "طقطقة" (Clunk) عند رد الورك المخلوع.
- اختبار بارلو: صوت "طقطقة" (Clunk) عند خلع الورك غير المستقر. - محدودية في حركة الاختطاف (فتح الساقين للخارج). - عدم تناسق طيات الجلد. |
|
الرضع والأطفال الصغار
(6 - 18 شهراً) |
- تأخر في بدء المشي أو الوقوف.
- عرج أو مشية متمايلة (Waddling Gait) عند محاولة المشي (إذا كان الخلع في كلا الوركين). - عرج واضح (Limp) إذا كان الخلع في ورك واحد (Trendelenburg Gait). - قد تبدو ساق أقصر من الأخرى. - قد لا يزحف الطفل بشكل متساوٍ (مثل الزحف بجانب واحد). |
- محدودية شديدة في حركة الاختطاف.
- علامة غاليازي واضحة. - قد يكون من الصعب إجراء أورتولاني وبارلو بسبب تيبس الأنسجة. - بروز المدور الأكبر (Greater Trochanter) على الجانب المصاب. |
|
الأطفال الأكبر سناً
(فوق 18 شهراً) |
- عرج دائم وواضح أثناء المشي أو الجري.
- ألم في الورك أو الفخذ (خاصة بعد النشاط). - اختلاف في طول الساقين واضح. - محدودية في الأنشطة البدنية. - قد يشتكي الطفل من تيبس في الورك. |
- عرج واضح (مشية ترندلينبورغ أو متمايلة).
- محدودية في جميع اتجاهات حركة الورك. - ضمور في عضلات الفخذ والأرداف في الجانب المصاب. - اختبار ترندلينبورغ إيجابي (حوض يميل عند الوقوف على الساق المصابة). |
ملاحظة هامة: وجود أي من هذه العلامات لا يؤكد بالضرورة وجود DDH، لكنه يستدعي زيارة فورية لأخصائي جراحة عظام الأطفال لتقييم دقيق. لا تترددوا أبداً في استشارة الأستاذ الدكتور محمد هطيف إذا كان لديكم أي قلق بشأن صحة وركي طفلكم.
الخلاصة: التزام الأستاذ الدكتور محمد هطيف بمستقبل أطفالنا
إن خلع الورك الولادي (DDH) هو حالة يمكن أن يكون لها تأثيرات عميقة ودائمة على حياة الطفل إذا لم يتم تشخيصها وعلاجها بشكل صحيح وفي الوقت المناسب. لقد أوضحنا في هذا الدليل الشامل أن فهم الأسباب وعوامل الخطر، والتعرف على الأعراض والعلامات في مراحلها المبكرة، يمثل حجر الزاوية في استراتيجية الوقاية والعلاج الناجح.
لقد رأينا كيف أن التشخيص الدقيق، الذي يعتمد على مزيج من الفحص السريري المتمرس والتصوير المتقدم بالموجات فوق الصوتية والأشعة السينية، يمكن أن يفتح الباب أمام خيارات علاجية فعالة، تتراوح من العلاج التحفظي (مثل حزام بافليك) إلى التدخلات الجراحية المتقنة (مثل الرد المفتوح وبضع العظم)، كل ذلك مع التركيز على استعادة الوظيفة الطبيعية للمفصل. ولا يقل أهمية عن ذلك، دور الرعاية بعد العلاج وإعادة التأهيل في ضمان تعافٍ كامل ومستدام.
في كل خطوة من هذه الرحلة العلاجية، تبرز الخبرة والبراعة الاستثنائية للأستاذ الدكتور محمد هطيف. بصفته أستاذ جراحة العظام والعمود الفقري والمناظير في جامعة صنعاء، وخبرته التي تمتد لأكثر من 20 عاماً، يقدم الأستاذ الدكتور هطيف رعاية لا مثيل لها. إن استخدامه لأحدث التقنيات الطبية مثل الجراحة المجهرية ومناظير 4K، ومعرفته العميقة بجراحة مفصل المفاصل الصناعية، يُترجم إلى دقة متناهية في التشخيص والعلاج. وفوق كل ذلك، فإن التزامه الصارم بالنزاهة الطبية يضمن أن مصلحة الطفل وصحته هما دائماً الأولوية القصوى.
إن قصص النجاح التي تحققت على يد الأستاذ الدكتور محمد هطيف ليست مجرد إحصائيات، بل هي شهادات حية على الأمل والشفاء الذي يُقدمه للأطفال وعائلاتهم. من خلال هذه القصص، نرى كيف يمكن للكفاءة الطبية والتعاطف الإنساني أن يُحدثا فرقاً حقيقياً، مُمكنين الأطفال من الركض، اللعب، والنمو بحرية، محققين بذلك أقصى إمكاناتهم الحركية والصحية.
إذا كان لديكم أي قلق بشأن صحة وركي طفلكم، أو إذا كنتم تبحثون عن أفضل رعاية طبية لـ DDH، فإن الأستاذ الدكتور محمد هطيف هو العنوان الأمثل في صنعاء واليمن. لا تترددوا في طلب الاستشارة، فالمستقبل الحركي لأطفالنا يستحق كل اهتمام ورعاية.
- انظر خلع الورك الولادي بالانجليزي
Developmental Dislocation (Dysplasia) of the Hip (DDH)-summary-NATURAL HISTORY
Developmental Dislocation (Dysplasia) of the Hip (DDH)-Descr
آلام الورك وتقييد حركته ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك.. نلتزم بإعادتك لحياة خالية من الألم وورك قوي ووظيفي.
اقرأ الدليل الشامل: سعر مفصل الورك الصناعي في اليمن 2026: دليل التكلفة الشامل
مواضيع أخرى قد تهمك