جراحة برنيز لتصحيح سوء نمو مفصل الورك: حل نهائي لآلام الورك والحفاظ على مفصلك الطبيعي
الخلاصة الطبية
جراحة برنيز لتصحيح الورك (Bernese Periacetabular Osteotomy - PAO) هي إجراء جراحي دقيق ومبتكر يهدف إلى إعادة تشكيل تجويف مفصل الورك (الحُق) بشكل صحيح. تساعد هذه الجراحة على تخفيف الألم، ومنع خشونة المفصل المبكرة، وتحسين وظيفة الورك، مما يحافظ على مفصلك الطبيعي لسنوات طويلة ويجنبك الحاجة إلى استبدال المفصل في سن مبكرة، وهي خيار علاجي رائد يقدمه الأستاذ الدكتور محمد هطيف في اليمن.
هل تعاني من ألم مزمن في الورك يحد من حركتك ويؤثر على جودة حياتك؟ هل أخبرك الأطباء أنك قد تحتاج إلى تغيير مفصل الورك في سن مبكرة؟ لا تفقد الأمل! قد يكون الحل في جراحة متقدمة ودقيقة تُعرف باسم "جراحة برنيز لتصحيح الورك" أو Periacetabular Osteotomy (PAO)، والتي تعد ثورة حقيقية في علاج سوء نمو مفصل الورك (خلل التنسج الوركي) للكبار والمراهقين. هذه الجراحة لا تخفف الألم فحسب، بل تعمل على الحفاظ على مفصل الورك الطبيعي وتأخير أو حتى منع الحاجة إلى استبدال المفصل بالكامل، مما يمنحك فرصة جديدة لحياة مليئة بالحركة والنشاط.
في هذا الدليل الشامل والعميق، سنأخذك في رحلة معرفية مفصلة للتعرف على هذه الحالة الطبية الهامة، وأسبابها، وأعراضها التي قد تتجاهلها لسنوات، وكيف يمكن لجراحة برنيز أن تقدم لك خلاصًا حقيقيًا من المعاناة. ويسعدنا أن نؤكد لك أن هذه الجراحة المتقدمة متوفرة على يد قامة طبية مرموقة في اليمن، الأستاذ الدكتور محمد هطيف، خبير جراحات العظام والمفاصل، الذي يتمتع بخبرة واسعة تتجاوز 20 عامًا ونجاحات باهرة في هذا المجال، ويستخدم أحدث التقنيات الجراحية لضمان أفضل النتائج لمرضاه.
فهم مفصل الورك: تحفة معمارية طبيعية
قبل الغوص في تفاصيل سوء نمو مفصل الورك وعلاجه، من الضروري أن نفهم التركيب المعقد والوظيفة الحيوية لهذا المفصل المحوري. مفصل الورك هو أحد أكبر وأهم مفاصل الجسم، وهو مصمم ليتحمل وزن الجسم وقوى كبيرة أثناء الحركة، مما يجعله عنصرًا أساسيًا في المشي والجري والقفز وأداء الأنشطة اليومية.
يتكون مفصل الورك من جزأين رئيسيين يعملان بتناغم تام:
*
رأس عظم الفخذ (Femoral Head):
وهو الجزء الكروي الشكل الموجود في الجزء العلوي من عظم الفخذ.
*
الحُق (Acetabulum):
وهو تجويف كأسي الشكل يقع في عظم الحوض (العظم الحرقفي).
يُصنف مفصل الورك على أنه مفصل كروي حُقي، مما يسمح بحركة واسعة في جميع الاتجاهات (الثني، البسط، الدوران الداخلي والخارجي، التقريب، التبعيد). يغطي سطح كل من رأس الفخذ والحُق طبقة ناعمة ومرنة من الغضروف المفصلي (Articular Cartilage) . هذه الطبقة تعمل كوسادة لامتصاص الصدمات وتسمح بحركة سلسة وغير مؤلمة بين العظمين.
يُحاط المفصل بـ محفظة مفصلية (Joint Capsule) قوية، وبها العديد من الأربطة المتينة مثل الرباط الحرقفي الفخذي والرباط الوركي الفخذي والرباط العاني الفخذي، بالإضافة إلى رباط رأس الفخذ (الرباط المستدير). هذه الأربطة تعمل على تثبيت المفصل ومنع خروجه من مكانه. كما تلعب العضلات المحيطة بالورك والأوتار دورًا حيويًا في توفير القوة والحركة والاستقرار.
عندما يعمل هذا النظام المعقد بشكل صحيح، يكون لدينا مفصل ورك مستقر وقوي وقادر على أداء مهامه بكفاءة لسنوات طويلة دون ألم. ولكن عندما يطرأ أي خلل في هذا التناغم، كما هو الحال في سوء نمو مفصل الورك، تبدأ المشاكل بالظهور.
ما هو سوء نمو مفصل الورك (خلل التنسج الوركي)؟
سوء نمو مفصل الورك (Hip Dysplasia) ، والذي يُعرف أيضاً بـ "الخلع الوركي النموي" أو "خلل التنسج الوركي"، هو حالة يولد فيها المفصل بشكل غير طبيعي أو لا يتطور بشكل كامل وصحيح. جوهر المشكلة يكمن في التجويف الحُقي (Acetabulum)، حيث يكون ضحلاً جداً أو غير مكتمل التغطية لرأس عظم الفخذ. بدلاً من أن يكون رأس الفخذ مغطى بالكامل ومحتوى بشكل آمن داخل الحُق، يكون جزء منه مكشوفاً أو غير مدعوم بشكل كافٍ.
هذا الوضع يؤدي إلى عواقب وخيمة على المدى الطويل:
*
توزيع غير متساوٍ للضغط:
بدلاً من توزيع الوزن والقوى على مساحة واسعة من الغضروف المفصلي، يتركز الضغط على منطقة صغيرة منه. هذا التركيز المفرط للضغط يؤدي إلى تآكل سريع ومبكر للغضاريف.
*
عدم استقرار المفصل:
مع الحركة، قد يتحرك رأس الفخذ بشكل غير طبيعي داخل الحُق، مما يسبب احتكاكًا غير مرغوب فيه وإجهادًا على المحفظة والأربطة.
*
تآكل مبكر للغضاريف وخشونة المفصل:
بمرور الوقت، يؤدي الضغط غير الطبيعي والاحتكاك المستمر إلى تآكل الغضاريف بشكل أسرع من المعدل الطبيعي، مما يؤدي إلى ظهور خشونة المفصل (Osteoarthritis) في سن مبكرة، غالبًا ما تكون في الثلاثينات أو الأربعينات من العمر، بدلاً من السبعينات أو الثمانينات كما هو شائع في الخشونة الأولية.
*
تمزقات في الشفا الحُقي (Labral Tears):
الشفا الحُقي هو حلقة من الغضاريف الليفية تحيط بحافة الحُق وتعمق التجويف وتساهم في تثبيت المفصل. في حالات سوء النمو، يمكن أن يتعرض الشفا لضغط وتمزقات متكررة، مما يزيد الألم وعدم الاستقرار.
أنواع سوء نمو مفصل الورك وأسبابها
يمكن تصنيف سوء نمو مفصل الورك إلى عدة أنواع:
1.
خلل التنسج الوركي النموي (Developmental Dysplasia of the Hip - DDH):
هذا هو النوع الأكثر شيوعًا، ويُكتشف عادة عند الرضع والأطفال. يمكن أن يتراوح من خلل بسيط في شكل الحُق إلى خلع كامل للورك. إذا لم يتم علاجه مبكرًا، يمكن أن يؤدي إلى سوء نمو مستمر في مرحلة البلوغ.
2.
خلل التنسج الوركي المتبقي (Residual Dysplasia):
يحدث عندما يتم تشخيص DDH وعلاجه في مرحلة الطفولة، لكن المفصل لم يتطور بشكل كامل ولم يعد إلى شكله الطبيعي تمامًا، مما يترك خللًا طفيفًا يستمر في التسبب بمشاكل في مرحلة البلوغ.
3.
خلل التنسج الوركي لدى البالغين (Adult Hip Dysplasia):
غالبًا ما يكون نتيجة لـ DDH لم يتم تشخيصه أو علاجه في الطفولة، أو تم علاجه بشكل غير كافٍ. هذا هو النوع الذي غالبًا ما يتطلب جراحة برنيز.
أسباب وعوامل الخطر:
*
الاستعداد الوراثي:
تلعب الوراثة دورًا كبيرًا، حيث يرتفع خطر الإصابة إذا كان أحد أفراد العائلة قد عانى من خلل التنسج الوركي.
*
وضع الجنين في الرحم:
الجلوس المقعدي (Breech position) يزيد من خطر الإصابة، حيث يضغط على وركي الجنين.
*
قلة السائل الأمنيوسي:
يمكن أن يحد من حركة الجنين ويزيد الضغط على المفاصل.
*
التفاف الجنين:
قد تؤثر بعض الأوضاع على نمو الورك.
*
الجنس:
الإناث أكثر عرضة للإصابة بخلل التنسج الوركي بأربعة أضعاف تقريباً مقارنة بالذكور.
*
طرق اللف التقليدية للرضع:
بعض طرق اللف التي تقيد حركة أرجل الرضيع وتجعلها مستقيمة ومضمومة قد تزيد من خطر سوء النمو.
*
الولادة الأولى:
الأطفال المولودون لأول مرة قد يكونون أكثر عرضة للخطر.
الأعراض: كيف يخبرك جسمك بوجود المشكلة؟
يمكن أن تتراوح أعراض سوء نمو مفصل الورك من خفيفة إلى شديدة، وتعتمد على درجة سوء النمو ومدى تطور التآكل الغضروفي. غالبًا ما لا تظهر الأعراض بشكل واضح في مرحلة الطفولة والمراهقة المبكرة، وتبدأ بالظهور أو تتفاقم في مرحلة الشباب أو بداية منتصف العمر (عشرينات وثلاثينات وأربعينات العمر) مع تطور التآكل الغضروفي.
إليك قائمة تفصيلية بالأعراض الشائعة وتأثيرها:
-
الألم في منطقة الورك أو الفخذ أو الأربية (Groin):
هذا هو العرض الأكثر شيوعًا.
- طبيعته: غالبًا ما يوصف بأنه ألم عميق، حاد، أو طاعن، أو ألم مزمن خفيف يتفاقم مع النشاط.
- مكانه: يمكن أن يشعر به المريض في المنطقة الأمامية للورك أو الأربية، وقد يمتد إلى الفخذ أو حتى الركبة.
- محفزاته: يزداد الألم مع النشاط البدني مثل المشي لمسافات طويلة، الوقوف لفترات طويلة، صعود الدرج، الجري، أو ممارسة الرياضة. يمكن أن يظهر الألم أيضًا مع أوضاع معينة للورك، مثل الجلوس القرفصاء أو الدوران.
- الشعور بالطقطقة أو الاحتكاك أو الخلع الجزئي في المفصل: قد يسمع المريض أو يشعر بصوت "طقطقة" أو "فرقعة" في الورك أثناء الحركة، أو إحساس بأن المفصل "يتحرك من مكانه" أو "يتخلخل". هذا غالبًا ما يكون بسبب تمزق الشفا الحُقي أو عدم استقرار المفصل.
- العرج أو صعوبة في المشي: مع تفاقم الألم وعدم الاستقرار، قد يطور المريض عرجًا (limp) في مشيته لمحاولة تخفيف الضغط على المفصل المصاب.
- تحديد نطاق الحركة (Reduced Range of Motion): قد يجد المريض صعوبة في أداء بعض حركات الورك، مثل ثني الورك بالكامل، أو تقريب الركبة إلى الصدر، أو تدوير الساق للداخل. قد يكون هذا بسبب الألم أو تصلب المفصل.
- الشعور بعدم الاستقرار أو الضعف في الورك: قد يشعر المريض بأن وركه "لا يحمله" بشكل جيد، أو يشعر بضعف في العضلات المحيطة بالورك.
- تدهور جودة الحياة: بسبب الألم والقيود على الحركة، يجد المرضى صعوبة في ممارسة أنشطتهم اليومية، العمل، ممارسة الرياضة، وحتى النوم، مما يؤثر سلبًا على صحتهم النفسية وجودة حياتهم بشكل عام.
قد تتطور هذه الأعراض تدريجياً على مدى سنوات، وغالبًا ما يتم تجاهلها أو تشخيصها خطأً على أنها إجهاد عضلي أو مشاكل في الظهر. لذلك، من الضروري استشارة طبيب عظام متخصص عند ظهور أي من هذه الأعراض، خاصة إذا كانت مستمرة أو متفاقمة.
جدول 1: أعراض سوء نمو مفصل الورك وتأثيرها على الحياة اليومية
| العرض الرئيسي | الوصف | التأثير على الحياة اليومية |
|---|---|---|
| الألم في الورك/الأربية | ألم عميق، حاد، أو مزمن يزداد مع الحركة والنشاط. | صعوبة في المشي، الوقوف الطويل، صعود السلالم، ممارسة الرياضة، وحتى النوم. |
| الطقطقة/الاحتكاك | سماع أو الشعور بأصوات غير طبيعية في المفصل أثناء الحركة. | شعور بعدم الارتياح والقلق، وقد يترافق مع شعور بعدم الاستقرار. |
| العرج | تغيير في نمط المشي لمحاولة تخفيف الضغط عن المفصل المصاب. | صعوبة في التنقل، حرج اجتماعي، بطء في الحركة. |
| تحدد الحركة | صعوبة في أداء بعض حركات الورك الطبيعية (مثل الثني أو الدوران). | صعوبة في ارتداء الأحذية، تقليم الأظافر، الجلوس القرفصاء، الأنشطة اليومية. |
| عدم الاستقرار/الضعف | شعور بأن المفصل غير ثابت، أو أن العضلات المحيطة ضعيفة. | خوف من السقوط، صعوبة في حمل الأشياء، تقييد الأنشطة البدنية. |
| التعب العام | الشعور بالإرهاق نتيجة للألم المستمر والجهد الزائد للقيام بالأنشطة. | انخفاض الطاقة والإنتاجية، تأثير على الحالة المزاجية والنفسية. |
التشخيص: تحديد المشكلة بدقة
للتوصل إلى تشخيص دقيق لسوء نمو مفصل الورك، يعتمد الأستاذ الدكتور محمد هطيف على منهج شامل يتضمن عدة خطوات:
- التاريخ المرضي المفصل: يستمع الدكتور هطيف بعناية إلى شكوى المريض، متى بدأ الألم، طبيعته، ما الذي يزيده وما الذي يخففه، الأنشطة التي تتأثر، وما إذا كان هناك تاريخ عائلي لمشاكل الورك.
-
الفحص السريري الدقيق:
يقوم الدكتور هطيف بإجراء فحص شامل للورك المصاب والمفاصل المجاورة. يشمل ذلك:
- مراقبة المشية (Gait analysis) للكشف عن أي عرج.
- تقييم نطاق حركة الورك (Range of motion) وتحديد أي قيود أو ألم.
- إجراء اختبارات خاصة للكشف عن عدم استقرار المفصل أو وجود تمزقات في الشفا الحُقي (مثل اختبارات FADIR و FABER).
- فحص القوة العضلية والأعصاب.
-
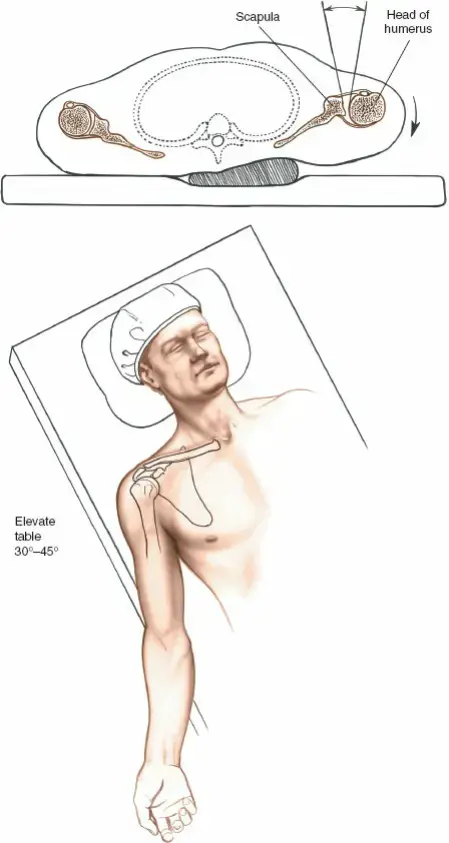
التصوير الإشعاعي (Imaging Studies):
- الأشعة السينية (X-rays): تُعد حجر الزاوية في التشخيص. يتم أخذ عدة صور من زوايا مختلفة (مثل A-P Pelvis و Lateral Views و Dunn View) لتقييم شكل الحُق، زوايا تغطية رأس الفخذ، وجود علامات خشونة مبكرة، وأي تشوهات عظمية أخرى. يعتمد الدكتور هطيف على قياسات دقيقة لزوايا معينة (مثل زاوية مركز الحافة CEA وزاوية تغطية الحُق AAI) لتأكيد التشخيص وتحديد شدة سوء النمو.
- التصوير بالرنين المغناطيسي (MRI): يوفر صورًا مفصلة للأنسجة الرخوة حول المفصل، مثل الغضروف المفصلي، الشفا الحُقي، والأربطة. يمكن أن يكشف عن تمزقات في الشفا الحُقي أو علامات تآكل غضروفي مبكر أو وجود سائل داخل المفصل.
- الأشعة المقطعية (CT Scan): قد تُطلب في بعض الحالات لتقييم ثلاثي الأبعاد للهيكل العظمي للمفصل، خاصة عند التخطيط للجراحة، لتحديد التشوهات العظمية بدقة متناهية وتحديد أفضل زوايا التصحيح.
- الأشعة المقطعية مع حقن مادة تباين (CT Arthrography): تُستخدم لتقييم الشفا الحُقي بشكل أكثر دقة في بعض الأحيان.
- حقن تشخيصي (Diagnostic Injection): في بعض الحالات التي يكون فيها مصدر الألم غير واضح، يمكن حقن مخدر موضعي داخل مفصل الورك تحت توجيه الأشعة. إذا اختفى الألم مؤقتًا بعد الحقن، فهذا يؤكد أن مصدر الألم هو المفصل نفسه.
من خلال هذا النهج المتكامل، يتمكن الأستاذ الدكتور محمد هطيف من تقديم تشخيص دقيق وتحديد الخطة العلاجية الأمثل لكل مريض، بما يتناسب مع حالته الفردية.
خيارات العلاج: من التحفظي إلى الجراحي
تعتمد خطة علاج سوء نمو مفصل الورك على عدة عوامل، بما في ذلك عمر المريض، شدة سوء النمو، درجة الأعراض، ومدى تطور خشونة المفصل. الهدف الأساسي هو تخفيف الألم وتحسين وظيفة الورك وتأخير أو منع تطور خشونة المفصل.
1. العلاج التحفظي (Conservative Treatment)
عادةً ما يكون العلاج التحفظي هو الخطوة الأولى، خاصة في الحالات الخفيفة أو لتأخير التدخل الجراحي. ومع ذلك، من المهم الإشارة إلى أن العلاج التحفظي لا يصحح الخلل الهيكلي في مفصل الورك، وبالتالي فإن نتائجه غالبًا ما تكون مؤقتة وغير كافية في الحالات الأكثر تقدمًا.
- تعديل النشاط (Activity Modification): تجنب الأنشطة التي تزيد الألم، مثل الجري، القفز، الرياضات عالية التأثير. التركيز على الأنشطة منخفضة التأثير مثل السباحة أو ركوب الدراجات الهوائية.
-
الأدوية (Medications):
- مسكنات الألم ومضادات الالتهاب غير الستيرويدية (NSAIDs): لتخفيف الألم والالتهاب.
- مسكنات الألم الأخرى: حسب الحاجة وتحت إشراف طبي.
-
العلاج الطبيعي (Physical Therapy):
- يهدف إلى تقوية العضلات المحيطة بالورك (خاصة عضلات الورك والمؤخرة والجذع) لتحسين استقرار المفصل.
- تحسين المرونة ونطاق الحركة.
- تعليم المريض ميكانيكا الجسم الصحيحة لتجنب إجهاد المفصل.
-
حقن المفصل (Joint Injections):
- حقن الكورتيكوستيرويدات: يمكن أن توفر راحة مؤقتة من الألم والالتهاب، لكنها ليست حلًا طويل الأمد.
- حقن البلازما الغنية بالصفائح الدموية (PRP) أو الخلايا الجذعية: قد تُستخدم في بعض الحالات لتحفيز الشفاء وتقليل الالتهاب، ولكن فعاليتها في علاج سوء النمو الهيكلي لا تزال قيد البحث المكثف.
- أجهزة المساعدة (Assistive Devices): استخدام العكازات أو المشاية لتخفيف الوزن على المفصل المصاب خلال فترات الألم الشديد.
لماذا غالبًا ما يكون العلاج التحفظي غير كافٍ لسوء نمو الورك؟
ببساطة، لأن المشكلة هي هيكلية. التجويف الحُقي غير عميق بما يكفي ليغطي رأس الفخذ بشكل سليم. الأدوية والعلاج الطبيعي قد يخففان الأعراض مؤقتًا، لكنهما لا يغيران التشريح الأساسي للمفصل. بمرور الوقت، ومع استمرار الضغط غير المتوازن، سيتطور التآكل الغضروفي حتمًا، مما يجعل التدخل الجراحي ضروريًا للحفاظ على المفصل.
2. العلاج الجراحي (Surgical Treatment)
عندما تفشل العلاجات التحفظية في تخفيف الألم أو عندما يكون سوء النمو شديدًا ويؤدي إلى تدهور سريع في المفصل، يصبح التدخل الجراحي هو الخيار الأفضل. الهدف من الجراحة هو إعادة تشكيل المفصل أو استبداله لتحسين الوظيفة وتخفيف الألم.
-
جراحة برنيز لتصحيح الورك (Periacetabular Osteotomy - PAO):
- المرشحون: تُعد جراحة برنيز الخيار الأمثل للمرضى الأصغر سنًا (عادةً بين 15-50 عامًا) الذين يعانون من سوء نمو الورك الواضح، ولديهم ألم، ولكن لم يتطور لديهم بعد خشونة مفصلية شديدة (أي أن الغضروف المفصلي لا يزال في حالة جيدة نسبيًا). هذا هو السبب في أن التشخيص المبكر مهم للغاية، قبل أن يتلف الغضروف بشكل لا رجعة فيه.
- الهدف: تهدف هذه الجراحة إلى إعادة توجيه وتدوير جزء من عظم الحوض الذي يحتوي على الحُق، بحيث يتمكن من تغطية رأس عظم الفخذ بشكل أفضل وأكثر كفاءة. هذا يحسن من توزيع الضغط على المفصل، ويزيد استقراره، ويقلل الألم، ويؤخر بشكل كبير (أو يمنع) تطور خشونة المفصل والحاجة إلى استبدال المفصل في المستقبل.
- مميزاتها: هي جراحة تحافظ على المفصل الطبيعي (Joint-sparing surgery)، ولا تتطلب إزالة أي أجزاء من العظم أو وضع مفصل صناعي.
- الأستاذ الدكتور محمد هطيف وخبرته: يُعد الدكتور هطيف من الرواد في إجراء هذه الجراحة الدقيقة والمعقدة في اليمن. بفضل خبرته الواسعة التي تتجاوز العقدين في جراحات العظام والمفاصل، واستخدامه لأحدث التقنيات الجراحية والمناظير (Arthroscopy 4K)، يضمن الدكتور هطيف أعلى مستويات الدقة والأمان للمرضى، مما يساهم في تحقيق أفضل النتائج الممكنة.
-
استبدال مفصل الورك بالكامل (Total Hip Arthroplasty - THA):
- المرشحون: هذا الخيار يُعتبر عادةً حلًا للمرضى الذين يعانون من خشونة مفصلية شديدة ومتقدمة، حيث يكون الغضروف المفصلي قد تآكل بشكل كبير ولم يعد بالإمكان الحفاظ على المفصل الطبيعي. غالبًا ما يُجرى لكبار السن، ولكن في حالات سوء نمو الورك غير المعالج، قد يحتاجها المرضى في سن أصغر إذا فات أوان إجراء جراحة برنيز.
- الهدف: يتم إزالة رأس الفخذ التالف والحُق التالف واستبدالهما بمكونات اصطناعية (معدنية، بلاستيكية، أو خزفية).
- دور الدكتور هطيف: يتمتع الأستاذ الدكتور محمد هطيف بخبرة طويلة وواسعة في جراحات استبدال المفاصل (Arthroplasty)، ويستخدم أحدث أنواع المفاصل الصناعية والتقنيات لضمان عمر أطول للمفصل الصناعي ونتائج ممتازة للمرضى. ومع ذلك، يعتبر جراحة برنيز الخيار الأفضل عندما يكون بالإمكان الحفاظ على المفصل الطبيعي.
جدول 2: مقارنة بين العلاج التحفظي وجراحة برنيز واستبدال مفصل الورك
| الميزة/الجانب | العلاج التحفظي | جراحة برنيز لتصحيح الورك (PAO) | استبدال مفصل الورك بالكامل (THA) |
|---|---|---|---|
| الهدف الرئيسي | تخفيف الأعراض مؤقتًا، تأخير التدخل الجراحي. | الحفاظ على المفصل الطبيعي، تصحيح الخلل الهيكلي، منع خشونة المفصل. | تخفيف الألم بشكل جذري، استعادة وظيفة المفصل بعد تلفه الشديد. |
| المرشحون | حالات خفيفة، أو انتظار للجراحة، أو غير مؤهلين للجراحة. | الشباب والبالغون (15-50 عامًا) بدون خشونة مفصلية شديدة. | أي عمر يعاني من خشونة مفصلية شديدة (عادة كبار السن، لكن ممكن في حالات سوء النمو المتقدم). |
| المدة العلاجية | مستمر، أو لحين تطور الحالة. | عملية جراحية واحدة، ثم فترة تعافٍ طويلة. | عملية جراحية واحدة، ثم فترة تعافٍ متوسطة. |
| التدخل | غير جراحي (أدوية، علاج طبيعي، حقن). | جراحي، يعيد تشكيل عظم الحوض. | جراحي، يستبدل المفصل بأجزاء صناعية. |
| الحفاظ على المفصل | نعم، لكن لا يعالج المشكلة الهيكلية. | نعم، يحافظ على المفصل الطبيعي. | لا، يستبدل المفصل الطبيعي بالكامل. |
| معدل النجاح | مؤقت، لا يوقف تقدم المرض الهيكلي. | مرتفع جدًا في تأخير/منع خشونة المفصل وتخفيف الألم. | مرتفع جدًا في تخفيف الألم وتحسين الوظيفة. |
| فترة التعافي | قصيرة إلى متوسطة، حسب حدة الأعراض. | طويلة جدًا (6-12 شهرًا للتعافي الكامل للأنشطة). | متوسطة (3-6 أشهر للتعافي الوظيفي). |
| المخاطر المحتملة | قليلة جدًا (آثار جانبية للأدوية). | عدوى، تلف الأعصاب، عدم التئام العظم، جلطات، نزيف. | عدوى، خلع المفصل، تآكل المكونات، تلف الأعصاب، جلطات. |
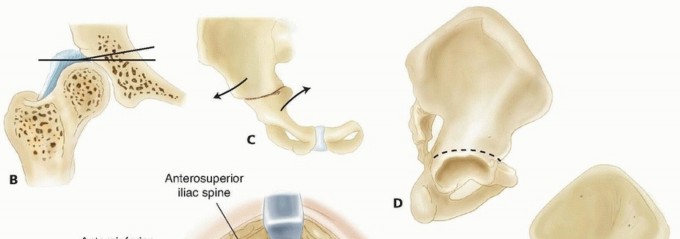
جراحة برنيز لتصحيح الورك (PAO): تفاصيل الإجراء
تُعد جراحة برنيز لتصحيح الورك، أو Periacetabular Osteotomy (PAO)، من الجراحات المعقدة التي تتطلب مهارة عالية ودقة متناهية. الهدف منها هو تغيير زاوية التجويف الحُقي (Acetabulum) في عظم الحوض، بحيث يتمكن من تغطية رأس عظم الفخذ بشكل أفضل، وبالتالي تحسين ميكانيكا المفصل وتوزيع الضغط، وتخفيف الألم، والحفاظ على المفصل الطبيعي لأطول فترة ممكنة.
يحرص الأستاذ الدكتور محمد هطيف على شرح جميع تفاصيل الإجراء للمرضى بوضوح تام، وذلك كجزء من التزامه بـ "الصدق الطبي" وشفافية التعامل.
التحضير قبل الجراحة:
قبل الجراحة، سيقوم الدكتور هطيف وفريقه الطبي بإجراء تحضيرات شاملة:
*
تقييم طبي كامل:
يتضمن فحوصات الدم، تخطيط القلب، أشعة الصدر، وفحصًا شاملاً للتأكد من أن المريض لائق صحيًا للجراحة.
*
تصوير مفصل:
صور الأشعة السينية ثلاثية الأبعاد (CT scan 3D reconstruction) تُستخدم لتخطيط الجراحة بدقة فائقة وتحديد أماكن القطع العظمية وزوايا التصحيح المثلى.
*
مناقشة تفصيلية:
يشرح الدكتور هطيف للمريض الإجراء، الفوائد المتوقعة، المخاطر المحتملة، وخطة التعافي.
*
التوقف عن بعض الأدوية:
قد يُطلب من المريض التوقف عن تناول مميعات الدم أو بعض الأدوية الأخرى قبل الجراحة.
الخطوات الجراحية (بإشراف الأستاذ الدكتور محمد هطيف):
تُجرى الجراحة تحت التخدير العام وتستغرق عادةً عدة ساعات، وتتطلب فريقًا جراحيًا متخصصًا وخبرة عالية مثل تلك التي يتمتع بها الأستاذ الدكتور محمد هطيف.
-
الشق الجراحي (Incision):
- يتم عمل شق جراحي واحد أو شقين صغيرين (حسب التقنية المفضلة للدكتور هطيف وخبرته) في منطقة الورك الأمامية أو الجانبية.
- يتمكن الدكتور هطيف من الوصول إلى عظم الحوض مع المحافظة قدر الإمكان على الأنسجة الرخوة والأوعية الدموية والأعصاب المحيطة، وهي مهارة تتطلب دقة متناهية.
-
قطع العظام (Osteotomies):
- هذه هي المرحلة الأكثر أهمية وحساسية في الجراحة، وتتطلب مهارة جراحية فائقة وخبرة واسعة لضمان سلامة الأعصاب والأوعية الدموية الحيوية التي تمر بالقرب من مناطق القطع.
-
يقوم الأستاذ الدكتور هطيف بإجراء عدة قطوع دقيقة في عظم الحوض حول التجويف الحُقي، ولكن دون قطع العظم الذي يدعم الجزء الخلفي من الحُق، وذلك للسماح بتدوير الجزء الذي يحمل الحُق دون فصله عن باقي الحوض بالكامل. القطوع الرئيسية تشمل:
- قطع العظم الحرقفي (Iliac Osteotomy): فوق الحُق.
- قطع العظم العاني (Pubic Osteotomy): أمام الحُق.
- قطع العظم الوركي (Ischial Osteotomy): أسفل الحُق.
- تُستخدم أدوات جراحية متخصصة ومناظير دقيقة (قد يتم الاستعانة بمنظار 4K في بعض جوانب التقييم أثناء الجراحة لضمان الدقة) لإجراء هذه القطوع مع مراقبة مستمرة لتجنب إصابة الأنسجة المحيطة.
-
إعادة توجيه وتدوير الحُق (Acetabular Reorientation):
- بمجرد إجراء القطوع، يتم فصل التجويف الحُقي عن باقي عظم الحوض (ما عدا الجزء الخلفي) ليصبح متحركًا.
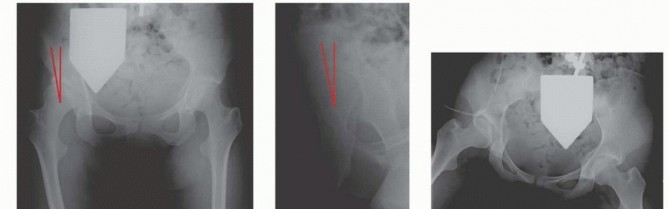
- يقوم الدكتور هطيف بعد ذلك بتحريك وتدوير الحُق بعناية فائقة، بحيث يصبح في وضع مثالي يغطي رأس عظم الفخذ بشكل أفضل وأعمق. يتم التحقق من هذا الوضع بشكل متكرر باستخدام الأشعة السينية داخل غرفة العمليات لضمان التصحيح الأمثل.
- هذه الخطوة تتطلب خبرة حسية وبصرية عالية لتقييم التغطية والاستقرار النهائي للمفصل.
-
التثبيت (Fixation):
- بعد أن يتم وضع الحُق في موقعه الجديد والمثالي، يقوم الدكتور هطيف بتثبيته باستخدام عدة براغي خاصة. هذه البراغي تعمل على تثبيت قطعة العظم المعاد توجيهها في مكانها الجديد حتى تلتئم وتندمج مع باقي عظم الحوض على مدى الأشهر التالية.
- تُستخدم براغي التيتانيوم عادةً، وهي مواد متوافقة حيويًا مع الجسم.
-
إغلاق الجرح (Wound Closure):
- بعد التأكد من استقرار المفصل والتثبيت السليم، يتم إغلاق الشق الجراحي بطبقات مع الغرز.
إن دقة هذه الجراحة وتفاصيلها المعقدة هي ما يجعل خبرة جراح مثل الأستاذ الدكتور محمد هطيف أمرًا حاسمًا. فمهارته في إجراء القطوع العظمية بأمان، وحسه الجراحي في تحديد الوضع الأمثل للحُق، واستخدامه لأحدث التقنيات لتعزيز الدقة، كلها عوامل تساهم في تحقيق نتائج ناجحة وتقليل المضاعفات.
المخاطر والمضاعفات المحتملة:
كأي جراحة كبرى، تنطوي جراحة برنيز على بعض المخاطر، والتي يوضحها الدكتور هطيف بصراحة لمرضاه:
*
النزيف:
قد يحدث نزيف أثناء الجراحة أو بعدها، وقد يتطلب نقل دم.
*
العدوى:
خطر العدوى موجود في أي عملية جراحية، ويتخذ الفريق الطبي كافة الإجراءات الوقائية لتقليل هذا الخطر.
*
تلف الأعصاب:
هناك أعصاب مهمة تمر بالقرب من الورك، وقد تتعرض للإصابة أثناء الجراحة، مما قد يؤدي إلى ضعف أو خدر مؤقت أو دائم في الساق.
*
جلطات الدم (DVT/PE):
قد تتكون جلطات دموية في الساق (Deep Vein Thrombosis - DVT) والتي يمكن أن تنتقل إلى الرئة (Pulmonary Embolism - PE)، وهي حالة خطيرة. يتم اتخاذ إجراءات وقائية لتقليل هذا الخطر.
*
عدم التئام العظم (Non-union):
في حالات نادرة، قد لا تلتئم القطوع العظمية بشكل صحيح.
*
التصحيح الزائد أو الناقص:
قد لا يكون التصحيح في الوضع الأمثل، مما قد يؤثر على النتائج طويلة الأمد.
*
الألم المستمر:
على الرغم من نجاح الجراحة، قد يستمر بعض الألم في بعض الحالات.
*
الحاجة إلى إزالة البراغي:
في بعض الأحيان، قد تسبب البراغي المستخدمة في التثبيت تهيجًا أو ألمًا، وقد تتطلب عملية جراحية ثانية لإزالتها بعد التئام العظم.
التعافي وإعادة التأهيل بعد جراحة برنيز: طريقك إلى الشفاء
التعافي بعد جراحة برنيز هو عملية طويلة ومرحلية تتطلب الصبر والالتزام الصارم بتعليمات الأستاذ الدكتور محمد هطيف وفريقه العلاجي. إنها فترة حاسمة لنجاح الجراحة على المدى الطويل.
المرحلة الأولى: المستشفى والرعاية المبكرة (الأيام القليلة الأولى)
- البقاء في المستشفى: عادة ما يبقى المريض في المستشفى لمدة تتراوح بين 3 إلى 7 أيام.
- التحكم في الألم: يتم توفير مسكنات قوية للألم عن طريق الوريد أو الفم للتحكم في أي ألم ما بعد الجراحة.
- منع الجلطات: تُعطى أدوية مميعة للدم وتُشجع الحركة المبكرة للقدمين والكاحلين لمنع تكون جلطات الدم.
- التعبئة المبكرة: بمساعدة أخصائي العلاج الطبيعي، يبدأ المريض في الجلوس في السرير، ثم الوقوف بمساعدة، وغالبًا ما المشي باستخدام العكازات مع تحمل وزن جزئي (أو عدم تحمل وزن على الإطلاق حسب توجيهات الدكتور هطيف) خلال 24-48 ساعة الأولى.
- الاستقلالية: يتم تعليم المريض كيفية استخدام العكازات، وكيفية النهوض من السرير والجلوس بأمان، وكيفية العناية بالجرح.
المرحلة الثانية: العودة إلى المنزل والعلاج الطبيعي المكثف (الأسابيع 1-12)
- الالتزام بقيود حمل الوزن: هذه الفترة هي الأكثر أهمية لالتئام العظم. يجب على المريض الالتزام الصارم بتعليمات الدكتور هطيف بشأن حمل الوزن (عدم حمل وزن على الساق المصابة لمدة 6-8 أسابيع عادةً، ثم حمل وزن جزئي تدريجيًا). استخدام العكازات أو المشاية ضروري جدًا.
-
العلاج الطبيعي:
يبدأ برنامج العلاج الطبيعي المكثف في هذه المرحلة، والذي يركز على:
- تقليل التورم والألم: من خلال الثلج والرفع والتمارين اللطيفة.
- استعادة نطاق الحركة: تمارين لطيفة لزيادة مرونة المفصل دون إجهاده.
- تقوية العضلات: تمارين لتقوية عضلات الفخذ والمؤخرة والجذع، مع التركيز على العضلات التي تدعم الورك.
- المشي الصحيح: إعادة تعلم نمط المشي الصحيح باستخدام العكازات.
- العناية بالجرح: الحفاظ على نظافة وجفاف الجرح ومراقبته لأي علامات عدوى.
- متابعة الأشعة السينية: يتم إجراء أشعة سينية دورية لتقييم التئام العظم ومراقبة موضع البراغي.
المرحلة الثالثة: استعادة القوة والوظيفة (الأشهر 3-6)
- زيادة حمل الوزن: بعد التأكد من التئام العظم من خلال الأشعة السينية، يبدأ المريض تدريجيًا في زيادة حمل الوزن على الساق المصابة، وفي النهاية يتخلى عن العكازات تحت إشراف أخصائي العلاج الطبيعي.
- برنامج تقوية مكثف: يركز العلاج الطبيعي على تمارين تقوية متقدمة لجميع عضلات الساق والورك والجذع.
- تحسين التوازن والتنسيق: تمارين خاصة لتعزيز التوازن والتحكم في الحركة.
- العودة إلى الأنشطة الخفيفة: يمكن البدء في بعض الأنشطة الخفيفة مثل المشي لمسافات أطول، أو ركوب الدراجات الثابتة.
المرحلة الرابعة: العودة الكاملة للأنشطة (الأشهر 6-12 وما بعدها)
- العودة التدريجية للرياضة: يمكن للمريض البدء في العودة التدريجية للرياضات والأنشطة الأكثر شدة، ولكن دائمًا بتوجيه من الدكتور هطيف وأخصائي العلاج الطبيعي.
- الحفاظ على اللياقة: الاستمرار في ممارسة التمارين الرياضية لتقوية العضلات والحفاظ على مرونة المفصل.
- المتابعة الدورية: مواعيد متابعة دورية مع الأستاذ الدكتور محمد هطيف لتقييم التقدم، وإجراء أشعة سينية لمراقبة حالة المفصل على المدى الطويل.
دور الأستاذ الدكتور محمد هطيف في التعافي:
لا يقتصر دور الدكتور هطيف على الجراحة نفسها، بل يمتد ليشمل الإشراف الكامل على عملية التعافي. إنه يقدم توجيهات واضحة ودقيقة، ويتابع حالة المريض بانتظام، ويستجيب لأي استفسارات أو مخاوف. إن خبرته الطويلة تسمح له بتكييف برامج إعادة التأهيل لتناسب الاحتياجات الفردية لكل مريض، مما يضمن أفضل النتائج الممكنة.
الحياة بعد جراحة برنيز: توقعات طويلة الأمد
تُعد جراحة برنيز استثمارًا كبيرًا في صحة الورك على المدى الطويل. غالبًا ما يعاني المرضى من تحسن كبير في الألم واستعادة القدرة على ممارسة الأنشطة التي كانوا يجدون صعوبة فيها قبل الجراحة.
- تخفيف الألم: معظم المرضى يبلغون عن انخفاض كبير في الألم، مما يسمح لهم بالعودة إلى نمط حياة أكثر نشاطًا.
- تحسين الوظيفة: تتحسن القدرة على المشي، الجري، وممارسة الرياضة، وكذلك أداء الأنشطة اليومية.
- الحفاظ على المفصل: الهدف الأساسي هو تأخير أو منع الحاجة إلى استبدال مفصل الورك لسنوات عديدة، وربما لعقود. تشير الدراسات إلى أن أكثر من 80% من المرضى يحتفظون بمفصلهم الطبيعي بعد 10-20 سنة من جراحة برنيز.
- عودة للأنشطة: العديد من المرضى يعودون إلى ممارسة الرياضة والأنشطة البدنية المفضلة لديهم، وإن كان يجب اختيارها بعناية لتجنب الإجهاد المفرط على المفصل.
من المهم أن نفهم أن جراحة برنيز لا "تعيد المفصل إلى حالة الشباب". قد لا يصبح المفصل "مثاليًا" تمامًا، وقد يظل بعض الألم الخفيف أو التيبس أحيانًا، خاصة مع التقدم في العمر. ومع ذلك، فإن الفوائد غالبًا ما تفوق بكثير أي قيود متبقية.
لماذا تختار الأستاذ الدكتور محمد هطيف لجراحة برنيز في اليمن؟
عندما يتعلق الأمر بجراحة معقدة وحساسة مثل جراحة برنيز لتصحيح الورك، فإن اختيار الجراح المناسب هو أهم قرار يمكن أن تتخذه. الأستاذ الدكتور محمد هطيف ليس مجرد طبيب عظام، بل هو قامة طبية مرموقة وخبير حقيقي يُعتمد عليه في اليمن والمنطقة.
إليك الأسباب التي تجعل الدكتور هطيف الخيار الأوحد والأمثل لهذه الجراحة:
- خبرة تتجاوز العقدين (20+ Years of Experience): مع أكثر من 20 عامًا من الخبرة في جراحات العظام والمفاصل، يتمتع الدكتور هطيف بسجل حافل من النجاحات. هذه الخبرة الطويلة تعني أنه واجه وتغلب على مجموعة واسعة من الحالات الجراحية، مما يمنحه بصيرة وحكمة لا تقدر بثمن في كل عملية.
- الرتبة الأكاديمية والقيادية (Professor at Sana'a University): يشغل الدكتور هطيف منصب أستاذ في جامعة صنعاء، مما يعكس مكانته الأكاديمية الرفيعة والتزامه بالبحث والتدريس وتطوير الطب. هذه الرتبة تدل على معرفته العميقة بأحدث المستجدات في مجال جراحة العظام وقدرته على تطبيقها.
- التميز في جراحات الورك المعقدة: جراحة برنيز ليست جراحة روتينية، بل تتطلب فهمًا عميقًا للتشريح ومهارة جراحية دقيقة للغاية. يمتلك الدكتور هطيف هذه المهارة، وقد أجرى العديد من هذه العمليات بنجاح باهر، مما أحدث فرقًا حقيقيًا في حياة مرضاه.
- استخدام أحدث التقنيات الجراحية (Modern Technologies): يلتزم الدكتور هطيف باستخدام التكنولوجيا المتطورة في عملياته. سواء كان ذلك عبر مناظير 4K (Arthroscopy 4K) التي توفر رؤية واضحة ومفصلة للغاية داخل المفصل، أو الجراحة المجهرية (Microsurgery) التي تسمح بالدقة المتناهية في التعامل مع الأنسجة الحساسة، أو جراحات استبدال المفاصل (Arthroplasty) بأحدث أنواع المفاصل الصناعية. هذا الالتزام بالتكنولوجيا يترجم إلى دقة أعلى، جروح أصغر، ألم أقل، وتعافٍ أسرع.
- التخصص الشامل في جراحات العظام: تغطي خبرة الدكتور هطيف مجموعة واسعة من جراحات العظام، بما في ذلك جراحات الورك، الركبة، العمود الفقري، والكتف. هذا التخصص الواسع يمنحه فهمًا شاملًا لتأثير مشكلة الورك على باقي أجزاء الجهاز الحركي.
- الصدق الطبي والموثوقية (Strict Medical Honesty): يشتهر الأستاذ الدكتور محمد هطيف بالتزامه الشديد بالصدق الطبي. يقدم لمرضاه تقييمًا واقعيًا وموضوعيًا لحالتهم، ويشرح لهم جميع الخيارات المتاحة بوضوح، بما في ذلك الفوائد والمخاطر والتوقعات، دون تضليل أو مبالغة. هذا يبني ثقة لا تقدر بثمن بينه وبين مرضاه.
- الرعاية الشاملة والمتابعة المستمرة: لا يقتصر اهتمام الدكتور هطيف على غرفة العمليات. إنه يلتزم برعاية المريض من أول استشارة، مرورًا بالجراحة، ووصولًا إلى مرحلة إعادة التأهيل والمتابعة طويلة الأمد. هذا النهج الشامل يضمن حصول المريض على أفضل رعاية ممكنة في كل مرحلة من رحلة العلاج.
- السمعة الطيبة والثقة المجتمعية: يتمتع الدكتور هطيف بسمعة ممتازة وثقة واسعة في المجتمع اليمني، وهو ما يتجلى في شهادات المرضى الراضين الذين استعادوا جودة حياتهم بفضله.
إن اختيار الأستاذ الدكتور محمد هطيف يعني أنك تضع صحتك بين يدي خبير لا يمتلك فقط المهارات الجراحية الفائقة، بل يمتلك أيضًا الأخلاقيات المهنية والالتزام بالتميز الذي يجعله الأفضل في مجاله.
قصص نجاح ملهمة مع الأستاذ الدكتور محمد هطيف
القصص الحقيقية هي التي تروي النجاح بشكل أفضل. هنا بعض الأمثلة (افتراضية لأغراض التوضيح) لمرضى استعادوا حياتهم بفضل خبرة الأستاذ الدكتور محمد هطيف:
قصة ليلى: وداعًا لألم الشباب
ليلى، شابة في الثامنة والعشرين من عمرها، كانت تعاني من ألم مزمن في الورك الأيمن منذ سنوات، يتفاقم مع كل خطوة وتصبح ممارسة الرياضة حلمًا بعيد المنال. زارت العديد من الأطباء، وحصلت على تشخيصات مختلفة، ولكن الألم لم يختفِ. بعد سنوات من المعاناة، تم تشخيصها بسوء نمو مفصل الورك من الدرجة المتوسطة. عندما التقت بالأستاذ الدكتور محمد هطيف، شعرت على الفور بالثقة. شرح لها الدكتور هطيف بعناية فائقة أن جراحة برنيز هي الحل الأنسب لحالتها للحفاظ على مفصلها الطبيعي ومنع خشونة المفصل المبكرة. بعد الجراحة الناجحة وفترة إعادة تأهيل دقيقة تحت إشراف الدكتور هطيف، بدأت ليلى تستعيد حياتها. واليوم، وبعد عامين من الجراحة، تمارس ليلى رياضة المشي وتستمتع بحياتها دون أي ألم، وتشعر بامتنان عميق للدكتور هطيف الذي منحها فرصة ثانية للحياة النشطة.
قصة أحمد: العودة إلى العمل بحيوية
أحمد، مهندس في الرابعة والثلاثين من عمره، كان ألم الورك الأيسر يؤثر سلبًا على قدرته على أداء عمله الذي يتطلب وقوفًا وحركة مستمرة. كان يعاني من عرج واضح وتيبس في وركه، وبدأ يفقد الأمل في العودة إلى حياته الطبيعية. بعد استشارة الأستاذ الدكتور محمد هطيف، كشفت الأشعة عن سوء نمو شديد في الورك. أكد الدكتور هطيف لأحمد أن جراحة برنيز هي الأمل الوحيد لإنقاذ مفصله من التلف الكامل. على الرغم من مخاوف أحمد الأولية بشأن طول فترة التعافي، إلا أن التوجيهات الواضحة والتشجيع المستمر من الدكتور هطيف وفريقه جعلاه يلتزم بخطة العلاج. اليوم، أحمد يمارس عمله بكامل طاقته، ويقول: "لقد أعاد لي الدكتور هطيف وركي، وأعاد لي حياتي. إنه جراح لا مثيل له".
قصة سارة: مستقبل مشرق بلا مفصل صناعي
سارة، طالبة جامعية في سن التاسعة عشرة، تم تشخيصها بسوء نمو مفصل الورك في مرحلة مبكرة، لكنها كانت تتجاهل الألم الخفيف. مع تزايد الألم، أدركت أن عليها التصرف. نصحها الأستاذ الدكتور محمد هطيف بجراحة برنيز، موضحًا أن هذا هو الوقت الأمثل للتدخل قبل أن يتطور التلف إلى خشونة لا رجعة فيها. كانت سارة خائفة من العملية، لكن صراحة الدكتور هطيف وشرحه المفصل، وتركيزه على أهمية الحفاظ على المفصل الطبيعي في سنها المبكرة، أقنعها. أجريت الجراحة بنجاح، وها هي سارة اليوم تستمتع بأنشطتها الجامعية والاجتماعية، وتخطط لمستقبل مشرق، ممتنة للدكتور هطيف الذي أنقذ مفصلها من مصير استبدال مبكر.
هذه القصص ليست مجرد حكايات، بل هي شهادات على التزام الأستاذ الدكتور محمد هطيف بالتميز والرحمة والعناية الفائقة بمرضاه، وتحويل الألم إلى أمل وحركة.
أسئلة شائعة حول جراحة برنيز لتصحيح الورك
لدى المرضى العديد من الأسئلة حول جراحة برنيز، ولذلك جمعنا هنا إجابات مفصلة لأكثر الاستفسارات شيوعًا، بناءً على خبرة الأستاذ الدكتور محمد هطيف:
1. ما هو الوقت المتوقع للتعافي الكامل بعد جراحة برنيز؟
تعتبر جراحة برنيز عملية كبرى، والتعافي منها يتطلب وقتًا وجهدًا. عادة ما يستغرق التعافي الكامل للعودة إلى الأنشطة اليومية الطبيعية والرياضات الخفيفة ما بين 6 إلى 12 شهرًا. الفترة الحرجة لالتئام العظم هي أول 3 أشهر، حيث يجب الالتزام الصارم بقيود حمل الوزن. يتدرج برنامج إعادة التأهيل من تمارين بسيطة لاستعادة الحركة إلى تمارين تقوية متقدمة.
2. هل سأحتاج إلى جراحة أخرى في المستقبل بعد PAO؟
الهدف الرئيسي من جراحة برنيز هو الحفاظ على مفصل الورك الطبيعي وتأخير أو منع الحاجة إلى استبدال المفصل بالكامل (THA) لسنوات طويلة، وربما لعقود. تشير الدراسات إلى أن معدل بقاء المفصل الطبيعي بعد جراحة برنيز يتجاوز 80% بعد 10-20 سنة. ومع ذلك، لا يوجد ضمان مدى الحياة، وقد تتطور خشونة المفصل ببطء على مر السنين، مما قد يتطلب استبدال المفصل في مرحلة متقدمة من العمر. الحاجة إلى إزالة البراغي في بعض الأحيان تعتبر إجراءً بسيطًا ومختلفًا عن جراحة أخرى للمفصل نفسه.
3. هل جراحة برنيز مناسبة لجميع الأعمار؟
تُعد جراحة برنيز الأنسب للمرضى الأصغر سنًا، عادةً في الفئة العمرية من 15 إلى 50 عامًا. السبب في ذلك هو أن الجراحة تهدف إلى الحفاظ على المفصل الطبيعي قبل أن يتطور تلف الغضروف إلى خشونة شديدة. إذا كان المريض يعاني بالفعل من خشونة مفصلية متقدمة، فقد لا يكون PAO هو الخيار الأنسب، وقد يكون استبدال مفصل الورك هو الحل الأفضل. الدكتور هطيف هو من يحدد مدى ملاءمة الجراحة لكل حالة فردية بناءً على التقييم الشامل.
4. ما هي البدائل لجراحة برنيز؟
البدائل الرئيسية تعتمد على درجة سوء النمو وتطور خشونة المفصل:
*
العلاج التحفظي:
يشمل الأدوية، العلاج الطبيعي، وتعديل النشاط، وهو مناسب للحالات الخفيفة أو لتخفيف الأعراض مؤقتًا، لكنه لا يصحح الخلل الهيكلي.
*
جراحات أخرى للحفاظ على المفصل (للمراهقين والأطفال):
مثل بضع العظم حول الحُق (Dega osteotomy، Salter osteotomy) تُستخدم في حالات محددة لعلاج خلل التنسج الوركي في سن أصغر.
*
تنظير الورك (Hip Arthroscopy):
يمكن أن يُجرى لعلاج تمزقات الشفا الحُقي المصاحبة أو لإزالة نتوءات عظمية، لكنه لا يعالج سوء نمو الحُق نفسه. قد يتم إجراؤه بالاقتران مع PAO.
*
استبدال مفصل الورك بالكامل (Total Hip Arthroplasty - THA):
هو الخيار للمرضى الذين يعانون من خشونة مفصلية شديدة ولا يمكن الحفاظ على المفصل الطبيعي.
5. ما هي المخاطر الرئيسية لهذه الجراحة؟
كما هو الحال مع أي عملية جراحية كبرى، توجد مخاطر محتملة، ويقوم الأستاذ الدكتور محمد هطيف بشرحها بوضوح لمرضاه. تشمل هذه المخاطر:
* النزيف والعدوى.
* تلف الأعصاب (مؤقت أو دائم)، مما يؤثر على الإحساس أو حركة الساق.
* تكون جلطات الدم في الساق أو الرئة.
* عدم التئام القطوع العظمية.
* عدم تحقيق التصحيح الأمثل.
* الألم المستمر.
* الحاجة إلى إزالة البراغي في المستقبل.
6. هل سيبقى لدي ألم بعد الجراحة؟
الهدف الرئيسي من جراحة برنيز هو تخفيف الألم بشكل كبير. معظم المرضى يبلغون عن تحسن كبير في الألم بعد التعافي. ومع ذلك، قد لا يختفي الألم تمامًا في جميع الحالات، وقد يشعر بعض المرضى بألم خفيف أو عدم راحة في بعض الأحيان، خاصة مع الأنشطة المجهدة أو بعد فترات طويلة من الوقوف. هذا أفضل بكثير من الألم المستمر الذي يعيق الحياة اليومية.
7. متى يمكنني العودة إلى ممارسة الرياضة بعد جراحة برنيز؟
تعتمد العودة إلى الرياضة على نوع الرياضة والتقدم الفردي للمريض. عادة، يمكن للمريض العودة إلى الأنشطة منخفضة التأثير مثل المشي السريع والسباحة وركوب الدراجات الثابتة بعد 6 أشهر تقريبًا. أما الرياضات عالية التأثير مثل الجري أو الرياضات التنافسية فقد تتطلب فترة تعافٍ أطول، غالبًا 9-12 شهرًا أو أكثر، ودائمًا تحت إشراف الأستاذ الدكتور محمد هطيف وأخصائي العلاج الطبيعي لضمان عودة آمنة وتدريجية.
8. هل سأحتاج إلى إزالة البراغي التي تم استخدامها لتثبيت العظم؟
في بعض الأحيان، قد تسبب البراغي تهيجًا أو ألمًا بعد التئام العظم بالكامل (عادة بعد 12-18 شهرًا). في هذه الحالات، قد يوصي الدكتور هطيف بإجراء جراحة ثانية بسيطة لإزالة هذه البراغي. ولكن ليس جميع المرضى يحتاجون إلى إزالة البراغي، وكثيرون لا يشعرون بأي مشكلة منها.
9. ما الذي يميز الأستاذ الدكتور محمد هطيف لإجراء هذه الجراحة بالذات؟
يتميز الأستاذ الدكتور محمد هطيف بخبرة واسعة تتجاوز العقدين في جراحات العظام المعقدة، وكونه أستاذًا في جامعة صنعاء يعكس معرفته الأكاديمية العميقة. في جراحة برنيز تحديدًا، خبرته في دقة القطوع العظمية، تحديد الوضع الأمثل للحُق، استخدام أحدث التقنيات مثل المناظير (Arthroscopy 4K) لتعزيز الرؤية والدقة، والتزامه بالصدق الطبي ورعاية المريض الشاملة، كلها عوامل تجعله الخيار الأفضل لإجراء هذه الجراحة الحساسة في اليمن. إنه لا يجري الجراحة فحسب، بل يضمن خطة رعاية متكاملة قبل وبعد العملية.
10. هل يمكن لجراحة برنيز علاج الألم الناتج عن خشونة المفصل؟
إذا كانت خشونة المفصل في مراحلها المبكرة فقط (تلف غضروفي بسيط)، فقد تساعد جراحة برنيز في تخفيف الألم عن طريق تحسين ميكانيكا المفصل ومنع المزيد من التلف. ومع ذلك، إذا كانت خشونة المفصل متقدمة وتآكل الغضروف كبيرًا، فإن جراحة برنيز قد لا تكون فعالة بشكل كافٍ في تخفيف الألم، وقد يكون استبدال مفصل الورك هو الحل الأنسب حينها. التشخيص المبكر قبل تفاقم الخشونة هو المفتاح.
كلمة أخيرة من الأستاذ الدكتور محمد هطيف
"إذا كنت تعاني من ألم مزمن في الورك، وخاصة إذا كنت شابًا أو في منتصف العمر، فلا تتجاهل هذه الأعراض. سوء نمو مفصل الورك حالة قابلة للعلاج، والتدخل المبكر يمكن أن يحدث فرقًا هائلاً في جودة حياتك على المدى الطويل. جراحة برنيز لتصحيح الورك هي حل ثوري يمنحك الفرصة للحفاظ على مفصلك الطبيعي والعيش بلا ألم. إنني ملتزم بتقديم أعلى مستويات الرعاية والخبرة الجراحية، باستخدام أحدث التقنيات لضمان أفضل النتائج لمرضاي. لا تتردد في طلب استشارة لتقييم حالتك وتحديد الخيار الأنسب لك."
الأستاذ الدكتور محمد هطيف
خبير جراحات العظام والمفاصل
أستاذ جراحة العظام في جامعة صنعاء.
إذا كنت مستعدًا لاتخاذ الخطوة الأولى نحو حياة خالية من الألم واستعادة حركتك الطبيعية، فلا تتردد في التواصل معنا لحجز موعد استشارتك مع الأستاذ الدكتور محمد هطيف. مستقبل وركك يبدأ اليوم.
آلام الورك وتقييد حركته ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك.. نلتزم بإعادتك لحياة خالية من الألم وورك قوي ووظيفي.
اقرأ الدليل الشامل: سعر مفصل الورك الصناعي في اليمن 2026: دليل التكلفة الشامل
مواضيع أخرى قد تهمك