هل يعاني مراهقك من خلل التنسج الوركي؟ تعرف على الأعراض والعلاج

الخلاصة الطبية
تعرف معنا على تفاصيل هل يعاني مراهقك من خلل التنسج الوركي؟ تعرف على الأعراض والعلاج، هو حالة تتميز بعدم تطور مفصل الورك بشكل طبيعي، حيث يكون التجويف (الحُق) ضحلًا جدًا ولا يغطي رأس عظم الفخذ بكفاية. ينجم غالبًا عن خلل تنسج نمائي للورك غير المكتشف في الطفولة، مما يسبب ألمًا ويؤدي إلى التهاب المفاصل المبكر. يهدف العلاج إلى تخفيف الألم والحفاظ على المفصل.
هل يعاني مراهقك من خلل التنسج الوركي؟ تعرف على الأعراض والعلاج
إن مفصل الورك، ذلك المفصل المحوري الذي يربط الجزء العلوي من الجسم بالجزء السفلي، هو تحفة هندسية طبيعية مصممة للحركة السلسة والدعم القوي. عندما يعمل هذا المفصل بكفاءة، فإنه يوفر القدرة على المشي والركض والقفز والجلوس دون ألم أو قيود. ولكن، عندما يواجه مفصل الورك تحديًا مثل خلل التنسج الوركي، يمكن أن تتحول المهام اليومية البسيطة إلى مصدر إزعاج وألم مستمر.
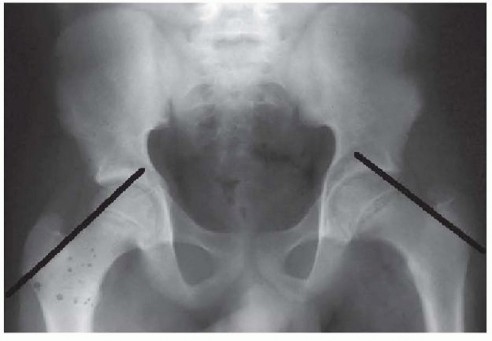
خلل التنسج الوركي لدى المراهقين هو حالة لا ينمو فيها مفصل الورك بشكل طبيعي، مما يؤدي إلى عدم التوافق بين رأس عظم الفخذ (الكرة) والتجويف الحقي (المقبس) في الحوض. غالبًا ما يكون هذا نتيجة لاستمرار أو اكتشاف متأخر لخلل التنسج النمائي للورك (DDH) الذي يحدث عند الولادة أو في مرحلة الطفولة المبكرة. على الرغم من الفحص الروتيني للرضع بحثًا عن DDH، إلا أن بعض الحالات قد تظل غير مكتشفة أو خفيفة لدرجة لا تظهر فيها الأعراض إلا مع تقدم العمر وزيادة المتطلبات الجسدية على المفصل، أي في سنوات المراهقة.
يمكن أن يتسبب هذا الخلل التشريحي في ظهور أعراض مؤلمة ومقلقة، وقد يؤدي إلى التآكل المبكر للغضروف المفصلي وتطور هشاشة العظام في سن مبكرة نسبيًا. إن فهم هذه الحالة، والتشخيص المبكر، والعلاج الفعال أمر بالغ الأهمية للحفاظ على وظيفة الورك وتحسين نوعية حياة المراهقين المصابين.
في هذا الدليل الشامل، سنتعمق في كل جانب من جوانب خلل التنسج الوركي لدى المراهقين، بدءًا من تشريح الورك الطبيعي وتطور خلل التنسج، مروراً بأعراضه المتنوعة وطرق تشخيصه المتقدمة. سنستكشف خيارات العلاج المتاحة، بدءًا من الأساليب التحفظية وصولاً إلى التدخلات الجراحية المتطورة، مع التركيز بشكل خاص على الخبرة الرائدة لـ الأستاذ الدكتور محمد هطيف، أفضل جراح عظام وعمود فقري ومفاصل في صنعاء، اليمن. بصفته أستاذاً بجامعة صنعاء ويمتلك خبرة تفوق 20 عامًا، يستخدم الدكتور هطيف أحدث التقنيات مثل المناظير الجراحية بتقنية 4K، والجراحة المجهرية، وجراحات المفاصل الصناعية، مع التزام صارم بالنزاهة الطبية وتقديم الرعاية الأمثل لمرضاه.
تشريح مفصل الورك: دعامة الحركة
لفهم خلل التنسج الوركي، من الضروري أولاً استيعاب التشريح الطبيعي لمفصل الورك ووظيفته المعقدة. يُعد مفصل الورك أحد أكبر مفاصل الجسم وأكثرها استقرارًا، وهو مصمم لتحمل قوى هائلة مع توفير نطاق واسع من الحركة.
-
المكونات الأساسية لمفصل الورك
-
رأس عظم الفخذ (الكرة): هو الجزء العلوي الكروي لعظم الفخذ (الفخذ). يتميز بسطح أملس مغطى بالغضروف المفصلي.
- الحُق (المقبس): هو تجويف عميق على شكل كوب يقع في عظم الحوض الكبير. يتكون من اتحاد ثلاث عظام حوضية: الحرقفة، العانة، والإسك. يُبطن الحُق أيضًا بالغضروف المفصلي.
- الغضروف المفصلي: طبقة ناعمة وزلقة تغطي أسطح العظام داخل المفصل (رأس الفخذ والحُق). تعمل هذه الطبقة على تقليل الاحتكاك وتوفير حركة سلسة، بالإضافة إلى امتصاص الصدمات.
- الشفة الحُقية (Labrum): حلقة ليفية غضروفية مرنة تحيط بحافة الحُق، وتعمل على تعميق التجويف وتحسين احتواء رأس الفخذ داخله. كما أنها تساعد في الحفاظ على استقرار المفصل وتوزيع الضغط.
-
المحفظة المفصلية والأربطة: تحيط المحفظة المفصلية بالمفصل بأكمله، وتحتوي على السائل الزليلي الذي يغذي الغضروف ويزيت المفصل. تدعم الأربطة القوية المحفظة وتساعد على تثبيت المفصل ومنع خروجه من مكانه.
-
كيف يعمل مفصل الورك الطبيعي؟
في مفصل الورك السليم، يتلاءم رأس عظم الفخذ (الكرة) بإحكام وعمق داخل الحُق (المقبس)، مما يوفر تغطية كافية للكرة. تسمح هذه العلاقة التشريحية للمفصل بالتحرك بسلاسة في جميع الاتجاهات (الثني، البسط، التقريب، التبعيد، الدوران الداخلي والخارجي) دون احتكاك أو ألم، مما يدعم المشي والركض والقفز والمهام اليومية.
- ما الذي يحدث في خلل التنسج الوركي؟
في حالات خلل التنسج الوركي، لا يتطور مفصل الورك بشكل طبيعي. يكون الحُق ضحلًا جدًا أو غير موجه بشكل صحيح بحيث لا يوفر تغطية كافية لرأس عظم الفخذ. يمكن أن يؤدي هذا "التناسب غير المحكم" إلى عدة مشاكل:
*
عدم الاستقرار:
يكون رأس الفخذ أقل استقرارًا داخل الحُق، مما يزيد من خطر الخلع الجزئي أو الكامل.
*
زيادة الضغط:
يتوزع الضغط على مساحة أصغر من الغضروف المفصلي، مما يؤدي إلى تآكله بشكل أسرع.
*
تمزق الشفة الحُقية:
يمكن أن تتعرض الشفة الحُقية للتمزق بسبب الاحتكاك والضغط الزائدين.
*
الألم والالتهاب:
تؤدي هذه المشاكل إلى الألم المزمن والالتهاب في المفصل.
*
التآكل المبكر:
على المدى الطويل، يؤدي الضغط غير المتوازن والتآكل المستمر إلى تطور هشاشة العظام (Osteoarthritis) في سن مبكرة.
الأسباب والعوامل المؤهبة لخلل التنسج الوركي لدى المراهقين
غالبًا ما يُعتبر خلل التنسج الوركي لدى المراهقين امتدادًا أو اكتشافًا متأخرًا لخلل التنسج النمائي للورك (DDH) الذي يُعرف أيضًا باسم خلع الورك الولادي، وهي حالة تحدث عند الولادة أو في مرحلة الطفولة المبكرة. على الرغم من أن الفحص الروتيني للأطفال الرضع يهدف إلى تحديد وعلاج DDH مبكرًا، إلا أن بعض الحالات قد تفوت التشخيص أو تكون خفيفة لدرجة لا تظهر فيها الأعراض إلا في مرحلة المراهقة أو حتى البلوغ.
-
الأسباب الرئيسية لخلل التنسج النمائي للورك (DDH)
-
العوامل الوراثية: يميل DDH إلى الانتشار في العائلات، مما يشير إلى وجود مكون وراثي قوي. إذا كان أحد الوالدين أو الأشقاء مصابًا بـ DDH، يزداد خطر إصابة المراهق.
-
وضعية الجنين داخل الرحم:
- المجيء المقعدي: وضعية الطفل المقعدية (المجيء بالمؤخرة أولاً) في الرحم تزيد بشكل كبير من خطر الإصابة بـ DDH، خاصة في الورك الأيسر.
- نقص السائل الأمنيوسي (Oligohydramnios): نقص السائل المحيط بالجنين يمكن أن يقيد حركة الجنين، مما يؤثر على نمو الوركين.
- الولادات المتعددة: التوائم أو الولادات المتعددة يمكن أن تحد من المساحة في الرحم.
- الجنس: الإناث أكثر عرضة للإصابة بـ DDH بحوالي 4 إلى 5 مرات مقارنة بالذكور.
- اضطرابات الوضع: وجود اضطرابات أخرى في الوضع، مثل انحراف القدم الحنفاء أو تصلب الرقبة العضلي، قد يرتبط بزيادة خطر الإصابة بـ DDH.
-
التغطية غير الكافية: في بعض الأحيان، حتى لو لم يتم تشخيص الحالة كـ DDH حاد في الطفولة، قد يكون هناك نقص خفيف في تغطية رأس الفخذ من قبل الحُق، مما يؤدي إلى ضغوط غير طبيعية تتفاقم مع النشاط البدني والنمو، وتظهر الأعراض في سن المراهقة.
-
لماذا تظهر الأعراض في سن المراهقة؟
تظهر الأعراض غالبًا في سن المراهقة لعدة أسباب:
*
زيادة النشاط البدني:
يزداد نشاط المراهقين ومشاركتهم في الأنشطة الرياضية، مما يزيد من الضغط على مفصل الورك الضعيف.
*
نمو الجسم السريع:
خلال طفرة النمو في سن المراهقة، تتغير ديناميكيات الجسم ويمكن أن تزيد الضغوط على الوركين.
*
تراكم الأضرار:
بمرور الوقت، يؤدي الضغط غير المتوازن على الغضروف والشفة الحُقية إلى تآكل وتلف يتراكم حتى يصبح مؤلمًا.
الأعراض والعلامات الدالة على خلل التنسج الوركي لدى المراهقين
تتراوح أعراض خلل التنسج الوركي لدى المراهقين من خفيفة ومتقطعة إلى شديدة ومستمرة، وتعتمد شدتها على درجة الخلل التشريحي ومستوى النشاط البدني. من المهم أن يكون الآباء والمراهقون على دراية بهذه العلامات لطلب المساعدة الطبية في الوقت المناسب.
-
الأعراض الشائعة
-
ألم الورك أو الفخذ:
- الموقع: غالبًا ما يتركز الألم في منطقة الفخذ الأمامية (المنطقة الأربية) أو الجانب الجانبي من الورك. يمكن أن ينتشر إلى الأرداف أو أسفل الظهر أو حتى الركبة.
- النمط: غالبًا ما يوصف الألم بأنه ألم عميق، قد يكون حادًا أو باهتًا. يزداد سوءًا مع النشاط البدني (الرياضة، المشي لمسافات طويلة، الوقوف لفترات طويلة) ويتحسن مع الراحة.
- ألم البدء: قد يشعر المراهق بألم عند بدء الحركة بعد فترة من الراحة، أو بعد الجلوس لفترة طويلة.
- العرج أو تغيير نمط المشي (Gait Abnormality): قد يلاحظ المراهق أو والديه وجود عرج خفيف أو تغير في طريقة المشي، محاولة لتجنب الضغط على الورك المصاب.
- إحساس بالنقر أو الطقطقة أو القفز في الورك: قد يصدر المفصل صوتًا أو شعورًا بالنقر أو الطقطقة عند تحريك الساق، خاصةً عند الدوران أو التبعيد. هذا قد يشير إلى عدم استقرار المفصل أو تمزق الشفة الحُقية.
- تحدُّد في نطاق حركة الورك: قد يجد المراهق صعوبة في أداء بعض حركات الورك، مثل ثني الورك (لرفع الركبة نحو الصدر)، أو تبعيد الساق (لتحريكها بعيدًا عن الجسم)، أو الدوران الداخلي والخارجي.
- ضعف في عضلات الورك: قد يلاحظ المراهق ضعفًا في العضلات المحيطة بالورك، خاصة العضلات المبعدة (Abductors)، مما يؤثر على التوازن وقوة الساق.
- الشعور بعدم الاستقرار: قد يشعر بعض المراهقين بأن وركهم "غير ثابت" أو على وشك الخروج من مكانه.
- تشنجات عضلية: قد تحدث تشنجات في عضلات الفخذ أو الأرداف في محاولة من الجسم لتثبيت المفصل.
- أعراض التهاب المفاصل المبكر: في الحالات المتقدمة حيث بدأ تآكل الغضروف، قد يظهر ألم مزمن وتيبس في الصباح، وتفاقم الألم في الطقس البارد أو الرطب.
مقارنة علامات وأعراض خلل التنسج الوركي لدى المراهقين:
| العلامة/العرض | الوصف التفصيلي | الأهمية السريرية |
|---|---|---|
| ألم الفخذ/الورك | ألم عميق في المنطقة الأربية (الفخذ الأمامي)، قد ينتشر إلى الأرداف، الجانب الخارجي للورك، أو الركبة. يزداد مع النشاط ويتحسن بالراحة. | الأكثر شيوعًا ويدل على التهاب أو إجهاد المفصل أو الشفة الحُقية. |
| العرج | نمط مشي غير طبيعي، غالبًا ما يكون بسبب محاولة لتقليل الوزن أو الضغط على الورك المؤلم. | يشير إلى ضعف في عضلات الورك أو ألم عند تحمل الوزن. |
| نقر/طقطقة في الورك | إحساس صوتي أو ملموس بنقر أو طقطقة عند تحريك الورك، خاصة أثناء الدوران أو التبعيد. | قد يشير إلى تمزق في الشفة الحُقية، أو احتكاك بين العظام، أو عدم استقرار المفصل. |
| محدودية الحركة | صعوبة في أداء نطاق كامل من الحركات (مثل ثني الورك، تبعيد الساق، الدوران). | دليل على تيبس المفصل، وجود عوائق ميكانيكية، أو ألم يمنع الحركة الكاملة. |
| ضعف العضلات المحيطة بالورك | ضعف ملحوظ في عضلات الورك (خاصة المبعدة والمقربة)، مما يؤثر على القدرة على الوقوف على ساق واحدة أو الحفاظ على التوازن. | ضعف العضلات يمكن أن يكون سببًا ونتيجة لخلل التنسج، ويزيد من عدم استقرار المفصل. |
| الشعور بعدم الاستقرار | إحساس بأن المفصل "سوف يخرج من مكانه" أو أنه غير ثابت. | يشير إلى عدم كفاية التغطية الحُقية لرأس الفخذ. |
| ألم ليلي | في بعض الحالات، يمكن أن يستمر الألم حتى أثناء الراحة أو النوم. | قد يشير إلى التهاب أشد أو تآكل متقدم للغضروف. |
متى يجب استشارة الطبيب؟
إذا كان مراهقك يعاني من أي من هذه الأعراض، خاصة إذا كانت مستمرة أو تتفاقم، فمن الضروري استشارة طبيب متخصص في جراحة العظام في أقرب وقت ممكن. الكشف المبكر والتشخيص الدقيق هما مفتاح العلاج الناجح ومنع المضاعفات طويلة الأمد مثل التهاب المفاصل الشديد. يمكن لـ الأستاذ الدكتور محمد هطيف، بخبرته الواسعة وتركيزه على التشخيص الدقيق باستخدام أحدث التقنيات، تقديم التقييم الشامل والعلاج المناسب.
التشخيص الدقيق: خطوة حاسمة نحو الشفاء
يُعد التشخيص الدقيق والشامل لخلل التنسج الوركي لدى المراهقين أمرًا حيويًا لتحديد أفضل مسار علاجي. يتطلب ذلك مزيجًا من التاريخ الطبي المفصل، والفحص البدني الشامل، والتصوير الطبي المتخصص.
-
1. التاريخ الطبي والفحص السريري
-
التاريخ الطبي: سيسأل الأستاذ الدكتور محمد هطيف عن طبيعة الألم (مكانه، شدته، ما الذي يزيده أو يقلله)، ومدة الأعراض، وأي تاريخ عائلي لخلل التنسج الوركي أو مشاكل الورك الأخرى. سيسأل أيضًا عن مستوى النشاط البدني للمراهق، وتاريخ الولادة (خاصة إذا كان هناك مجيء مقعدي)، وأي علاجات سابقة لمشاكل الورك في الطفولة.
-
الفحص البدني: سيقوم الدكتور هطيف بإجراء فحص دقيق للورك والساقين. يشمل ذلك:
- ملاحظة المشي (Gait Analysis): لتقييم أي عرج أو تغيير في نمط المشي.
- تقييم نطاق الحركة (Range of Motion): قياس مدى قدرة الورك على الثني، البسط، التبعيد، التقريب، والدوران. قد يجد صعوبة أو ألمًا في حركات معينة.
- اختبارات خاصة: قد يجري الدكتور هطيف اختبارات محددة لتقييم استقرار الورك وتحديد وجود أي احتكاك أو تمزق في الشفة الحُقية، مثل اختبار FADIR (Flexion, Adduction, Internal Rotation) أو FABER (Flexion, Abduction, External Rotation).
- تقييم قوة العضلات: لتحديد أي ضعف في العضلات المحيطة بالورك.
- قياس طول الساقين: لتحديد أي اختلاف في الطول قد يكون مرتبطًا بالخلل.
-
2. التصوير الطبي
تُعد الأشعة التصويرية ضرورية لتأكيد التشخيص وتحديد مدى شدة خلل التنسج.
-
الأشعة السينية (X-rays):
هي أول وأهم خطوة في التشخيص.
- صور الحوض الأمامية الخلفية (AP Pelvis): تُظهر العلاقة بين رأس الفخذ والحُق. يبحث الدكتور هطيف عن علامات مثل مؤشر الحُق (Acetabular Index)، وزاوية تغطية وارتشتاين (Wiberg's Lateral Center-Edge Angle)، وزاوية الرأس-المقبس (Alpha Angle) وغيرها من المقاييس التي تحدد عمق الحُق وتغطيته لرأس الفخذ.
- صورة الورك الجانبية الزائفة (False Profile View): تُستخدم لتقييم التغطية الأمامية لرأس الفخذ.
- صورة الورك المحورية (Frog-leg Lateral View): تُقيّم الجانب الخلفي للمفصل.
-
الرنين المغناطيسي (MRI):
يوفر صورًا مفصلة للأنسجة الرخوة بالإضافة إلى العظام.
- يُستخدم لتقييم الغضروف المفصلي، والشفة الحُقية (بحثًا عن التمزقات)، والأربطة، والعضلات، وتحديد مدى وجود التهاب في المفصل أو تنكس مبكر.
- قد يُجرى مع حقن مادة تباين (MRI Arthrography) لتحسين وضوح الشفة الحُقية والغضروف.
-
الأشعة المقطعية (CT Scan):
- تُستخدم بشكل خاص للحصول على صور ثلاثية الأبعاد للعظام، وهو أمر بالغ الأهمية للتخطيط الجراحي.
- يساعد الدكتور هطيف على فهم التوجه الدقيق للحُق ورأس الفخذ، وتحديد أفضل زاوية لإعادة التوجيه في حال التدخل الجراحي.
- الموجات فوق الصوتية (Ultrasound): على الرغم من أنها أكثر شيوعًا في تشخيص DDH عند الرضع، إلا أنه يمكن استخدامها في بعض الحالات لتقييم تدفق الدم أو وجود السائل في المفصل.
بعد جمع كل هذه المعلومات، سيقوم الأستاذ الدكتور محمد هطيف بتحليلها بدقة لتقديم تشخيص شامل وتوصية بخطة علاجية مخصصة لحالة المراهق، مع مراعاة العمر ومستوى النشاط وشدة الخلل التشريحي.
خيارات العلاج الشاملة لخلل التنسج الوركي لدى المراهقين
يركز علاج خلل التنسج الوركي لدى المراهقين على تخفيف الألم، وتحسين وظيفة الورك، والحفاظ على المفصل الطبيعي لأطول فترة ممكنة، وتأخير أو منع تطور التهاب المفاصل. تتنوع خيارات العلاج بين الأساليب التحفظية غير الجراحية والتدخلات الجراحية المتقدمة، ويتم تحديد الخيار الأنسب بناءً على شدة الحالة، عمر المراهق، ومستوى النشاط البدني.
- أولاً: العلاج التحفظي (غير الجراحي)
يُعتبر العلاج التحفظي الخيار الأول للحالات الخفيفة إلى المتوسطة، أو كخطوة أولية قبل التفكير في الجراحة. غالبًا ما يكون فعالًا في إدارة الأعراض وتقليل الألم، لكنه لا يعالج الخلل التشريحي الأساسي.
-
تعديل النشاط (Activity Modification):
- تجنب الأنشطة التي تثير الألم، مثل الرياضات عالية التأثير (الجري، القفز) أو الأنشطة التي تتضمن الدوران المتكرر للورك.
- التركيز على الأنشطة منخفضة التأثير مثل السباحة، ركوب الدراجات، أو المشي الخفيف.
-
العلاج الطبيعي والتأهيل (Physical Therapy):
- تقوية العضلات: تهدف إلى تقوية العضلات المحيطة بالورك (مثل عضلات الأرداف، العضلات المبعدة، والعضلات الأساسية) لتحسين استقرار المفصل وتقليل الضغط.
- تحسين المرونة: تمارين الإطالة لزيادة نطاق حركة الورك وتقليل الشد العضلي.
- تحسين نمط المشي: تدريب على المشي الصحيح لتجنب العرج وتقليل الضغط غير المتوازن.
- العلاج اليدوي: تقنيات يدوية لتعبئة المفصل وتخفيف الألم.
-
إدارة الألم بالأدوية (Medication):
- مضادات الالتهاب غير الستيرويدية (NSAIDs): مثل الإيبوبروفين أو النابروكسين، للمساعدة في تقليل الألم والالتهاب.
- مسكنات الألم الموضعية: الكريمات أو الجل التي تحتوي على مسكنات للألم.
-
حقن المفصل (Injections):
- حقن الكورتيكوستيرويد: يمكن أن توفر راحة مؤقتة من الألم والالتهاب عن طريق حقن الستيرويد مباشرة في المفصل. غالبًا ما تُجرى تحت توجيه الموجات فوق الصوتية أو الأشعة السينية.
- حقن البلازما الغنية بالصفائح الدموية (PRP) أو الخلايا الجذعية: هذه العلاجات لا تزال قيد البحث، ولكنها قد توفر بعض الراحة لبعض المرضى عن طريق تعزيز الشفاء وتقليل الالتهاب.
-
المعينات المساعدة (Assistive Devices):
- استخدام العكازات أو المشاية لفترة وجيزة لتخفيف الوزن عن الورك المؤلم، خاصة في فترات الألم الشديد.
-
إدارة الوزن: الحفاظ على وزن صحي يقلل من الضغط على مفاصل الورك.
-
ثانياً: العلاج الجراحي
يُعد العلاج الجراحي الخيار الأكثر فعالية لتصحيح الخلل التشريحي الأساسي في حالات خلل التنسج الوركي المتوسطة إلى الشديدة، أو عندما يفشل العلاج التحفظي في تخفيف الأعراض. الهدف من الجراحة هو إعادة تشكيل أو إعادة توجيه المفصل لتحسين تغطية رأس الفخذ وتقليل الضغط غير الطبيعي. الأستاذ الدكتور محمد هطيف هو من الرواد في استخدام أحدث التقنيات الجراحية لهذه الحالات المعقدة، بما في ذلك المناظير الجراحية بتقنية 4K والجراحة المجهرية.
-
قطع عظم حول الحُق (Periacetabular Osteotomy - PAO) أو قطع عظم غانز (Ganz Osteotomy):
- الوصف: هذه هي الجراحة الأكثر شيوعًا وفعالية لعلاج خلل التنسج الوركي لدى المراهقين والبالغين الشباب. يقوم الجراح بعمل عدة شقوق (قطع عظمي) حول الحُق (المقبس) لفصله عن باقي عظم الحوض.
- الهدف: يتم بعد ذلك إعادة تدوير وتوجيه الحُق في وضع أكثر ملاءمة لتغطية رأس الفخذ بشكل أفضل. بمجرد الحصول على الوضع الصحيح، يتم تثبيت الحُق في مكانه بمسامير.
- النتائج: تهدف هذه الجراحة إلى تخفيف الألم، وتحسين وظيفة الورك، ومنع أو تأخير تطور التهاب المفاصل. إنها جراحة معقدة تتطلب جراحًا ذا خبرة عالية مثل الأستاذ الدكتور محمد هطيف لضمان أفضل النتائج.
-
تنظير الورك (Hip Arthroscopy):
- الوصف: إجراء جراحي طفيف التوغل يستخدم كاميرا صغيرة وأدوات جراحية دقيقة يتم إدخالها من خلال شقوق صغيرة.
- الهدف: لا يُستخدم تنظير الورك لتصحيح خلل التنسج نفسه، ولكن يمكن استخدامه لعلاج المشاكل المرتبطة به مثل تمزق الشفة الحُقية، أو إزالة الأجسام الحرة، أو معالجة احتكاك عظمي خفيف (femoroacetabular impingement - FAI) الذي قد يتواجد مع خلل التنسج.
- الجمع مع PAO: غالبًا ما يقوم الدكتور هطيف بدمج تنظير الورك مع PAO في نفس الجراحة لمعالجة كل من الخلل التشريحي الأساسي والأضرار الثانوية للأنسجة الرخوة.
- خبرة الدكتور هطيف: يشتهر الأستاذ الدكتور هطيف بمهارته في استخدام المناظير الجراحية بتقنية 4K، مما يوفر رؤية فائقة الدقة ويقلل من فترة التعافي.
-
قطع عظم الفخذ (Femoral Osteotomy):
- في بعض الحالات النادرة، قد يكون هناك تشوه في رأس أو عنق عظم الفخذ يتطلب إعادة توجيه. تُجرى هذه الجراحة لقطع عظم الفخذ وإعادة محاذاته.
-
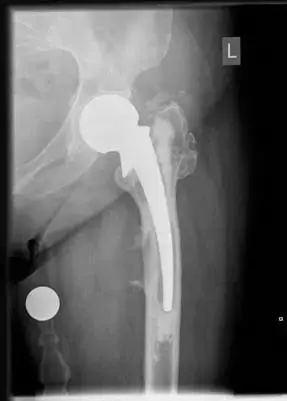
جراحة استبدال مفصل الورك الكلي (Total Hip Arthroplasty - THA):
- الوصف: تُعتبر هذه الجراحة خيارًا أخيرًا للمرضى الذين يعانون من خلل تنسج وركي شديد وتطور كبير لالتهاب المفاصل، وعادةً ما يتم تأجيلها قدر الإمكان لدى المرضى الأصغر سنًا. يتم فيها استبدال كل من رأس الفخذ والحُق بمكونات اصطناعية.
- الأستاذ الدكتور هطيف لديه خبرة واسعة في جراحات المفاصل الصناعية، ويوصي بها فقط عندما تكون الفوائد تفوق المخاطر بشكل واضح، مع الأخذ في الاعتبار عمر المريض ومتطلباته الوظيفية.
مقارنة بين خيارات العلاج التحفظي والتدخل الجراحي لخلل التنسج الوركي:
| الميزة | العلاج التحفظي | العلاج الجراحي (مثل PAO) |
|---|---|---|
| الهدف الرئيسي | تخفيف الأعراض (الألم، الالتهاب) وتحسين وظيفة مؤقتًا. | تصحيح الخلل التشريحي الأساسي ومنع تطور التهاب المفاصل. |
| الفئة المستهدفة | الحالات الخفيفة إلى المتوسطة، أو كعلاج أولي. | الحالات المتوسطة إلى الشديدة، أو عند فشل العلاج التحفظي. |
| التدخل | غير جراحي (أدوية، علاج طبيعي، تعديل نشاط). | جراحي (قطع العظم، تنظير، استبدال مفصل). |
| التعافي | أسرع وأقل شدة، غالبًا في غضون أسابيع إلى بضعة أشهر. | أطول وأكثر شدة، قد يستغرق من 6 أشهر إلى سنة أو أكثر للتعافي الكامل. |
| تصحيح الخلل | لا يعالج الخلل التشريحي الأساسي. | يعالج الخلل التشريحي بشكل دائم (في معظم الحالات). |
| المضاعفات | عادة ما تكون قليلة أو معدومة. | مخاطر جراحية مثل العدوى، النزيف، إصابة الأعصاب، عدم الاتحاد. |
| التكلفة | أقل تكلفة على المدى القصير. | أعلى تكلفة في البداية، ولكن قد توفر تكاليف طويلة الأجل. |
| جودة الحياة على المدى الطويل | قد تتحسن مؤقتًا، ولكن قد تتكرر الأعراض وتتطور هشاشة العظام. | تحسن كبير في جودة الحياة ومنع تطور هشاشة العظام في العديد من الحالات. |
| دور د. هطيف | إشراف دقيق على خطة العلاج، وصف الأدوية، التنسيق مع أخصائيي العلاج الطبيعي. | تخطيط وتنفيذ الجراحة بدقة فائقة، باستخدام أحدث التقنيات مثل 4K Arthroscopy. |
يتمتع الأستاذ الدكتور محمد هطيف بالقدرة على تقييم كل حالة بشكل فردي، وتقديم المشورة الصادقة حول أفضل خيار علاجي، مع التأكيد على النزاهة الطبية الصارمة التي تميز ممارسته.
الخطوات الجراحية لقطع عظم حول الحُق (PAO)
تُعد جراحة قطع عظم حول الحُق (Periacetabular Osteotomy - PAO) إجراءً جراحيًا معقدًا يتطلب مهارة عالية ودقة متناهية. تهدف هذه الجراحة، التي يُتقنها الأستاذ الدكتور محمد هطيف، إلى تصحيح وضع الحُق في الحوض لتحسين تغطيته لرأس عظم الفخذ وتقليل الضغط غير الطبيعي. فيما يلي نظرة عامة على الخطوات الأساسية لهذه الجراحة:
-
1. التحضير قبل الجراحة
-
التقييم الشامل: يجري الأستاذ الدكتور محمد هطيف تقييمًا شاملاً يتضمن التاريخ الطبي والفحص البدني والأشعة السينية والرنين المغناطيسي والأشعة المقطعية ثلاثية الأبعاد (CT 3D). تساعد هذه الصور في التخطيط الدقيق للقطع العظمي وإعادة التوجيه الأمثل.
- المناقشة مع المريض وأسرته: يشرح الدكتور هطيف تفاصيل الجراحة، الفوائد المتوقعة، المخاطر المحتملة، وخطة التعافي للمريض وذويه بوضوح وصدق تام، التزامًا بمبدأ النزاهة الطبية.
-
الفحوصات الروتينية: فحوصات الدم، تخطيط القلب، وفحص التخدير.
-
2. التخدير
-
تُجرى الجراحة تحت التخدير العام. وقد يتم استخدام كتلة عصبية إقليمية إضافية للمساعدة في السيطرة على الألم بعد الجراحة.
-
3. الوضعية الجراحية والشق الجراحي
-
يوضع المريض في وضعية مناسبة تسمح بالوصول الجراحي الجيد إلى الورك والحوض.
-
يتم عمل شق جراحي واحد أو شقين (غالبًا في الجزء الأمامي من الورك والفخذ) للوصول إلى العظام المعنية.
-
4. تحديد وإجراء القطع العظمي (Osteotomies)
-
يقوم الدكتور هطيف، باستخدام أدوات جراحية دقيقة، بعمل سلسلة من القطوع العظمية حول الحُق. تُجرى هذه القطوع بعناية فائقة لتفكيك الحُق من باقي عظم الحوض مع الحفاظ على سلامة الأعصاب والأوعية الدموية المهمة التي تغذي الورك.
-
القطع العظمي النموذجي يشمل:
- قطع العظم فوق الحُق: لفك الجزء العلوي.
- قطع العظم خلف الحُق: لفك الجزء الخلفي.
- قطع العظم أمام الحُق (العانة): لفك الجزء الأمامي.
- قطع عظم الإسك (Ischium): يتم عمل هذا القطع لتحرير الحُق بالكامل من الحوض.
-
تتطلب هذه الخطوة دقة متناهية وتجربة كبيرة لتجنب إصابة الهياكل الحيوية القريبة.
-
5. إعادة توجيه الحُق (Acetabular Reorientation)
-
بمجرد فصل الحُق، يتم تدويره وإعادة توجيهه بعناية فائقة لضمان أفضل تغطية لرأس عظم الفخذ. يستخدم الدكتور هطيف خبرته البصرية وتقييمه الحركي للمفصل خلال هذه المرحلة لضمان المحاذاة الصحيحة.
- يتم التحقق من نطاق الحركة الجديد واستقرار المفصل لضمان أن رأس الفخذ محتوي بشكل جيد داخل الحُق الجديد.
-
قد يستخدم الدكتور هطيف التصوير بالأشعة السينية الفوري (Fluoroscopy) أثناء الجراحة للتأكد من الموضع الصحيح للحُق.
-
6. تثبيت الحُق (Acetabular Fixation)
-
بعد تحقيق الموضع الأمثل للحُق، يتم تثبيته في مكانه بمسامير خاصة. هذه المسامير تضمن التئام العظام في الوضع الجديد.
-
تُترك المسامير عادةً بشكل دائم، ولكن يمكن إزالتها في المستقبل إذا تسببت في أي مشاكل.
-
7. إغلاق الجرح
-
بعد التأكد من استقرار المفصل وتأمينه، يتم إغلاق الشقوق الجراحية بعناية، طبقة تلو الأخرى.
-
قد يتم وضع أنبوب تصريف (Drain) مؤقتًا لتصريف أي سوائل زائدة.
-
8. ما بعد الجراحة مباشرة
-
يتم نقل المريض إلى غرفة الإنعاش للمراقبة الدقيقة.
- يتم البدء في إدارة الألم بشكل فعال.
- يتم تشجيع الحركة المبكرة (لكن محدودة) للقدم والكاحل لتجنب الجلطات الدموية.
إن جراحة PAO هي تدخل كبير، ولكنها في أيدي جراح خبير مثل الأستاذ الدكتور محمد هطيف، يمكن أن تحقق نتائج ممتازة في تخفيف الألم وتحسين وظيفة الورك ومنع تطور التهاب المفاصل لدى المراهقين.
دليل شامل للتأهيل والتعافي بعد جراحة خلل التنسج الوركي
يُعد برنامج التأهيل بعد جراحة خلل التنسج الوركي (خاصة بعد PAO) جزءًا لا يتجزأ من نجاح العلاج، وهو يتطلب التزامًا وصبرًا كبيرين من المراهق وأسرته. يهدف التأهيل إلى استعادة القوة، المرونة، ونطاق حركة الورك تدريجيًا، والعودة الآمنة إلى الأنشطة اليومية والرياضية. يشرف الأستاذ الدكتور محمد هطيف على برنامج التأهيل بعناية، بالتنسيق مع أخصائيي العلاج الطبيعي لضمان أفضل النتائج.
برنامج التأهيل عادة ما يمتد على عدة مراحل:
-
المرحلة الأولى: الحماية والتعافي المبكر (من 0 إلى 6 أسابيع بعد الجراحة)
-
التحكم في الألم والتورم: تُعد الأدوية المسكنة والكمادات الباردة أساسية في هذه المرحلة.
- الوزن على الساق: عادة ما يكون هناك تقييد للوزن على الساق المصابة. قد يُسمح بلمس القدم بالأرض فقط (Touch-down weight bearing) أو عدم تحمل وزن على الإطلاق (Non-weight bearing) باستخدام العكازات. يحدد الدكتور هطيف بدقة مدى تحمل الوزن بناءً على نوع الجراحة وتقدم الشفاء.
-
تمارين خفيفة:
- تمارين الكاحل والقدم: لتحسين الدورة الدموية ومنع الجلطات.
- تمارين الثني والمد اللطيفة للركبة والورك: ضمن نطاق الحركة المسموح به لتجنب التيبس.
- تمارين تقوية العضلات متساوية القياس (Isometric exercises): شد العضلات دون تحريك المفصل، مثل شد عضلات الفخذ والأرداف.
- النظافة الشخصية: مساعدة في الأنشطة اليومية مثل الاستحمام وارتداء الملابس مع الحفاظ على قيود الحركة.
-
تجنب الحركات الشديدة: يجب تجنب الثني المفرط للورك، والتقريب، والدوران الداخلي/الخارجي الشديد.
-
المرحلة الثانية: استعادة الحركة والقوة المبكرة (من 6 إلى 12 أسبوعًا بعد الجراحة)
-
التقدم في تحمل الوزن: بناءً على صور الأشعة السينية التي تظهر بداية التئام العظام، سيبدأ الدكتور هطيف في السماح بزيادة تدريجية في تحمل الوزن، للانتقال من استخدام العكازات إلى المشي الجزئي ثم الكلي بدونها.
-
تمارين تقوية العضلات:
- تقوية عضلات الأرداف (Glutes): تمارين مثل "جسر الورك" (Glute bridges).
- تقوية عضلات الفخذ الأمامية والخلفية (Quadriceps and Hamstrings).
- تقوية العضلات المبعدة (Hip Abductors) والمقربة (Hip Adductors): بتمارين منخفضة المقاومة.
- زيادة نطاق الحركة: تمارين إطالة لطيفة لزيادة مرونة الورك، مع الحذر لتجنب الإجهاد الزائد على المفصل.
-
العلاج المائي (Hydrotherapy): يمكن أن يكون الماء بيئة ممتازة لأداء التمارين في هذه المرحلة، حيث يقلل من الضغط على المفصل.
-
المرحلة الثالثة: العودة للوظيفة المتقدمة (من 3 إلى 6 أشهر بعد الجراحة)
-
العودة للمشي الطبيعي: يجب أن يكون المراهق قادرًا على المشي بشكل طبيعي دون عرج.
-
تمارين القوة المتقدمة:
- تمارين المقاومة التدريجية: باستخدام الأوزان الخفيفة أو أشرطة المقاومة لتقوية جميع عضلات الساق والورك.
- تمارين التوازن والتوافق العصبي العضلي: مثل الوقوف على ساق واحدة، وتمارين لوح التوازن.
- صعود الدرج ونزوله: بشكل تدريجي.
- البدء بالأنشطة منخفضة التأثير: مثل ركوب الدراجات الثابتة، والسباحة.
-
تحضير للعودة إلى الأنشطة الرياضية: يبدأ أخصائي العلاج الطبيعي بتدريب المراهق على الحركات والمهارات اللازمة للرياضات التي يمارسها.
-
المرحلة الرابعة: العودة إلى الأنشطة الرياضية الكاملة (من 6 أشهر إلى 12+ شهرًا بعد الجراحة)
-
العودة التدريجية للرياضة: يتم السماح بالعودة إلى الأنشطة الرياضية عالية التأثير تدريجيًا وتحت إشراف صارم من أخصائي العلاج الطبيعي وبتوجيه من الأستاذ الدكتور محمد هطيف.
- تمارين وظيفية خاصة بالرياضة: تدريبات تهدف إلى محاكاة الحركات المحددة للرياضة التي يمارسها المراهق.
- التركيز على الوقاية: استمرار تمارين التقوية والمرونة للحفاظ على صحة الورك ومنع الإصابات المستقبلية.
- المتابعة الدورية: مواعيد متابعة منتظمة مع الدكتور هطيف لتقييم تقدم التعافي والتأكد من عدم وجود أي مضاعفات.
نصائح مهمة أثناء التأهيل:
*
الالتزام:
يعد الالتزام ببرنامج العلاج الطبيعي أمرًا حاسمًا للنجاح.
*
الصبر:
التعافي من جراحة PAO يستغرق وقتًا طويلاً، ويجب التحلي بالصبر وعدم الإسراع في العودة إلى الأنشطة.
*
التواصل:
يجب على المراهق ووالديه التواصل بانتمرار مع الدكتور هطيف وأخصائي العلاج الطبيعي حول أي ألم أو قلق.
*
الترطيب والتغذية:
يلعب الغذاء الصحي والترطيب دورًا مهمًا في عملية شفاء العظام والأنسجة الرخوة.
بإشراف الأستاذ الدكتور محمد هطيف، الذي يجمع بين الخبرة الطويلة وأحدث التقنيات والنزاهة الطبية، يمكن للمراهقين المصابين بخلل التنسج الوركي أن يتوقعوا برنامج تأهيل شاملًا وفعالًا يعيدهم إلى حياة نشطة وصحية.
قصص نجاح المرضى مع الأستاذ الدكتور محمد هطيف: شهادات حية على التميز
في مسيرة الأستاذ الدكتور محمد هطيف التي تمتد لأكثر من 20 عامًا في جراحة العظام والعمود الفقري والمفاصل، شهد المئات من المرضى تحولًا جذريًا في حياتهم بفضل خبرته الفائقة، استخدامه لأحدث التقنيات (مثل المناظير الجراحية بتقنية 4K، الجراحة المجهرية، وجراحات المفاصل الصناعية)، والتزامه الصارم بالنزاهة الطبية. فيما يلي بعض قصص النجاح التي تعكس الكفاءة العالية والرعاية الاستثنائية التي يقدمها لمرضاه، وخاصة المراهقين الذين عانوا من خلل التنسج الوركي:
- قصة نجاح 1: عودة الأمل للاعبة كرة القدم "لينا"
"لينا"، مراهقة تبلغ من العمر 16 عامًا، كانت لاعبة كرة قدم موهوبة وحلمها أن تلعب على مستوى احترافي. بدأت تشعر بألم شديد في فخذها الأيمن، خاصة بعد التدريبات والمباريات. تطور الألم إلى عرج واضح، مما أجبرها على التوقف عن ممارسة رياضتها المفضلة. بعد زيارة عدة أطباء دون تشخيص واضح أو تحسن، أوصت إحدى صديقات العائلة بزيارة الأستاذ الدكتور محمد هطيف.
عند أول مقابلة، استمع الدكتور هطيف بعناية فائقة لتاريخ لينا الطبي، وأجرى فحصًا شاملاً. من خلال الأشعة السينية المتخصصة والرنين المغناطيسي، تم تشخيص لينا بوضوح بخلل تنسج وركي متوسط في وركها الأيمن، مع تمزق في الشفة الحُقية. أوصى الدكتور هطيف بإجراء جراحة قطع عظم حول الحُق (PAO) مع إصلاح الشفة الحُقية عن طريق تنظير الورك.
"لقد شرح لي الدكتور هطيف كل شيء بوضوح، وكأنني أستاذة طب!" تقول لينا بابتسامة. "أزال كل مخاوفي حول الجراحة. شعرت بثقة كبيرة فيه."
أجرى الأستاذ الدكتور محمد هطيف الجراحة بنجاح باهر. بعد فترة تعافٍ أولية في المستشفى تحت رعاية ممتازة، بدأت لينا برنامج تأهيل مكثفًا بإشراف أخصائيي العلاج الطبيعي وبمتابعة مستمرة من الدكتور هطيف. بعد 9 أشهر من الجراحة، عادت لينا إلى التدريبات الخفيفة، وبعد عام ونصف، عادت بقوة إلى ملاعب كرة القدم، بدون ألم، وبعرج اختفى تمامًا. اليوم، تدرس لينا في الجامعة وتستمر في ممارسة شغفها بكرة القدم، حالمة بالوصول إلى المستويات العليا. "لم يكن الأمر ممكنًا بدون مهارة الأستاذ الدكتور هطيف وروعته."
- قصة نجاح 2: "أحمد" يستعيد نشاطه بعد سنوات من الألم
"أحمد"، شاب يمني في الثامنة عشرة من عمره، كان يعيش مع ألم مزمن في وركه الأيسر منذ سنوات مراهقته المبكرة. كان الألم يزداد سوءًا مع كل حركة، مما جعله يعتزل الأنشطة الاجتماعية والرياضية. "كنت أشعر باليأس. لا أستطيع اللعب مع أصدقائي أو حتى المشي لمسافات طويلة. الحياة كانت باهتة بسبب الألم." يقول أحمد.
بعد أن سمع عن سمعة الأستاذ الدكتور محمد هطيف كأحد أفضل الجراحين في المنطقة وخبرته في الحالات المعقدة، قرر أحمد ووالداه السفر إلى صنعاء لطلب المساعدة. أظهرت الفحوصات أن أحمد يعاني من خلل تنسج وركي شديد، وقد بدأ الغضروف في التآكل بشكل ملحوظ.
شرح الدكتور هطيف لأحمد وعائلته أن الجراحة هي الخيار الوحيد لتصحيح المشكلة ومنع تطور التهاب المفاصل في المستقبل. أوصى بجراحة PAO، مؤكدًا على أن استخدام تقنياته الحديثة، مثل المناظير الجراحية بتقنية 4K، ستساهم في دقة الإجراء وتقليل فترة التعافي قدر الإمكان. "أذهلتني صراحته ووضوحه. كان صادقًا تمامًا في شرح المخاطر والفوائد، وهذا ما جعلني أثق به تمامًا."
خضع أحمد للجراحة، وكانت العملية ناجحة للغاية. بفضل خبرة الأستاذ الدكتور محمد هطيف ودقته، تم إعادة توجيه الحُق بشكل مثالي. اتبع أحمد برنامج التأهيل بكل دقة وتفانٍ، وتحت إشراف الدكتور هطيف الدقيق، بدأ الألم في التراجع تدريجيًا. بعد عام من الجراحة، عاد أحمد إلى حياته الطبيعية، قادرًا على ممارسة المشي والركض واللعب بدون أي قيود. "أشعر أنني حصلت على حياة جديدة. أشكر الله ثم الأستاذ الدكتور هطيف على كل شيء."
- قصة نجاح 3: "مريم" تتخلص من العرج وتعود للرقص
"مريم"، فتاة في السابعة عشرة، كانت تعاني من عرج واضح وألم مستمر في وركها الأيمن، مما كان يؤثر على ثقتها بنفسها وعلى قدرتها على ممارسة هوايتها المفضلة: الرقص. كانت تشعر بالخجل من مشيتها المتغيرة. عندما وصلت إلى عيادة الأستاذ الدكتور محمد هطيف، كانت متخوفة وقلقة.
بخبرته الواسعة كأستاذ بجامعة صنعاء وكمتخصص في جراحة العظام، قام الدكتور هطيف بتقييم حالة مريم بعناية فائقة. كشفت الأشعة عن خلل تنسج وركي أثر على شكل الورك وعمق الحُق. بعد مراجعة دقيقة لخياراتها، أوصى الدكتور هطيف بجراحة PAO. "لقد طمأنني الدكتور هطيف كثيرًا. شرح لي الخطوات بالتفصيل وأكد لي أنه سيستخدم أحدث التقنيات لضمان أفضل النتائج. شعرت أنني في أيدٍ أمينة."
الجراحة كانت ناجحة تمامًا. خلال فترة التعافي، تابعت مريم برنامج التأهيل بدقة متناهية تحت إشراف فريق العلاج الطبيعي الذي يعمل بالتنسيق مع الدكتور هطيف. بعد أشهر من العمل الجاد والمثابرة، استعادت مريم نطاق حركتها الكامل، واختفى العرج، وتلاشت الآلام. عادت مريم إلى دروس الرقص، وكانت قادرة على الأداء بحرية وثقة لم تكن لتتصورها. "لم أكن أعتقد أنني سأعود للرقص مرة أخرى. الأستاذ الدكتور محمد هطيف حقق لي حلمي وأعاد لي ثقتي بنفسي."
هذه القصص ليست سوى أمثلة قليلة من حياة العديد من المرضى الذين استعادوا صحتهم ونشاطهم بفضل الرعاية المتميزة والمهارة الجراحية لـ الأستاذ الدكتور محمد هطيف، الذي يضع دائمًا مصلحة المريض في المقام الأول، ويقدم حلولًا طبية دقيقة ومتقدمة مع الالتزام الصارم بالنزاهة الطبية.
أسئلة متكررة حول خلل التنسج الوركي لدى المراهقين
في هذا القسم، نجيب على بعض الأسئلة الأكثر شيوعًا التي يطرحها المرضى وعائلاتهم حول خلل التنسج الوركي لدى المراهقين.
-
1. ما هو خلل التنسج الوركي لدى المراهقين؟
خلل التنسج الوركي لدى المراهقين هو حالة لا ينمو فيها مفصل الورك بشكل طبيعي. يكون تجويف الورك (الحُق) ضحلًا جدًا أو غير موجه بشكل صحيح بحيث لا يوفر تغطية كافية لرأس عظم الفخذ (الكرة). يؤدي هذا إلى عدم استقرار المفصل وتوزيع غير متساوٍ للضغط، مما قد يسبب الألم وتآكل الغضروف المبكر وتطور التهاب المفاصل. -
2. هل خلل التنسج الوركي وراثي؟
نعم، هناك مكون وراثي قوي لخلل التنسج الوركي. إذا كان أحد أفراد الأسرة (الوالدين أو الأشقاء) قد عانى من خلل التنسج النمائي للورك (DDH) أو خلل التنسج الوركي، فإن خطر إصابة المراهق يزداد. -
3. ما هي الأعراض الرئيسية التي يجب الانتباه إليها؟
تشمل الأعراض الشائعة ألمًا في منطقة الفخذ أو الورك، يزداد سوءًا مع النشاط البدني، عرجًا أو تغييرًا في نمط المشي، إحساسًا بالنقر أو الطقطقة في الورك، تحددًا في نطاق حركة الورك، وشعورًا بعدم الاستقرار في المفصل. -
4. هل يمكن الوقاية من خلل التنسج الوركي؟
في معظم الحالات، لا يمكن الوقاية من خلل التنسج الوركي لأنه حالة تطورية وغالبًا ما تكون موجودة منذ الولادة أو الطفولة المبكرة. ومع ذلك، فإن التشخيص المبكر في مرحلة الرضاعة وعلاج DDH يمكن أن يقلل من خطر ظهور خلل التنسج في سن المراهقة. -
5. ما الذي يحدث إذا تُرك خلل التنسج الوركي دون علاج؟
إذا تُرك خلل التنسج الوركي دون علاج، فإنه يؤدي عادةً إلى تآكل تدريجي للغضروف المفصلي وتمزق الشفة الحُقية، مما يتسبب في ألم مزمن وتدهور وظيفة الورك. في نهاية المطاف، سيؤدي ذلك إلى تطور التهاب المفاصل التنكسي (هشاشة العظام) في سن مبكرة، مما قد يتطلب في النهاية جراحة استبدال مفصل الورك الكلي. -
6. ما هي الخيارات العلاجية المتاحة؟
تتضمن الخيارات العلاجية العلاج التحفظي (غير الجراحي) مثل تعديل النشاط، العلاج الطبيعي، الأدوية المسكنة، وحقن المفصل. أما العلاج الجراحي فيشمل قطع عظم حول الحُق (PAO) لتصحيح التشوه، تنظير الورك لإصلاح الأضرار المرتبطة به مثل تمزق الشفة الحُقية، وفي الحالات المتقدمة، استبدال مفصل الورك الكلي. -
7. متى يجب أن أفكر في جراحة قطع عظم حول الحُق (PAO)؟
يوصي الأستاذ الدكتور محمد هطيف بجراحة PAO عندما يكون خلل التنسج الوركي سببًا رئيسيًا للألم وتدهور وظيفة الورك، وعندما تفشل العلاجات التحفظية في تخفيف الأعراض، وللمرضى الذين لا يزال لديهم غضروف مفصلي سليم نسبيًا ويرغبون في الحفاظ على مفصلهم الطبيعي. تُعد هذه الجراحة فرصة كبيرة لمنع أو تأخير تطور التهاب المفاصل. -
8. ما هي المخاطر المحتملة لجراحة PAO؟
مثل أي عملية جراحية كبرى، تحمل جراحة PAO بعض المخاطر المحتملة، بما في ذلك العدوى، النزيف، تلف الأعصاب أو الأوعية الدموية، الجلطات الدموية، عدم اتحاد العظام (عدم التئام القطوع العظمية)، أو الحاجة إلى جراحة إضافية في المستقبل. سيقوم الأستاذ الدكتور محمد هطيف بمناقشة جميع المخاطر والفوائد المحتملة معك قبل الجراحة. -
9. كم يستغرق التعافي بعد جراحة PAO؟
التعافي من جراحة PAO عملية طويلة وتتطلب صبرًا والتزامًا. تتراوح فترة التعافي الكامل عادة من 6 أشهر إلى سنة أو أكثر، وتتضمن عدة مراحل من العلاج الطبيعي المكثف والقيود التدريجية على النشاط. سيقدم لك الأستاذ الدكتور محمد هطيف وأخصائيو العلاج الطبيعي خطة تعافٍ مخصصة. -
10. هل يمكن للمراهق العودة إلى ممارسة الرياضة بعد الجراحة؟
نعم، الهدف من جراحة PAO هو السماح للمراهقين بالعودة إلى مستوى نشاطهم السابق، بما في ذلك الرياضة، بمجرد اكتمال التعافي والتأهيل. ومع ذلك، يجب أن يكون هذا العودة تدريجيًا وتحت إشراف صارم من الطبيب وأخصائي العلاج الطبيعي لضمان الشفاء التام وتقليل خطر الإصابات. -
11. ما هي التقنيات الحديثة التي يستخدمها الأستاذ الدكتور محمد هطيف في علاج خلل التنسج الوركي؟
يستخدم الأستاذ الدكتور محمد هطيف أحدث التقنيات الجراحية لتحقيق أفضل النتائج، بما في ذلك المناظير الجراحية بتقنية 4K التي توفر رؤية فائقة الدقة للمفصل، والجراحة المجهرية عند الضرورة، بالإضافة إلى خبرته الواسعة في جراحات المفاصل الصناعية المعقدة. يضمن هذا النهج المتطور أقصى درجات الدقة والفعالية في التشخيص والعلاج. -
12. ما الذي يميز نهج الأستاذ الدكتور محمد هطيف في علاج هذه الحالات؟
يتميز نهج الأستاذ الدكتور محمد هطيف بالشمولية والدقة، بدءًا من التقييم السريري المفصل واستخدام أحدث تقنيات التصوير لتشخيص دقيق. يلتزم بالنزاهة الطبية الصارمة في تقديم المشورة حول أفضل الخيارات العلاجية، سواء كانت تحفظية أو جراحية. خبرته التي تفوق 20 عامًا، ومكانته كأستاذ بجامعة صنعاء، واستخدامه للتكنولوجيا المتطورة، تضمن للمرضى تلقي رعاية ذات مستوى عالمي.
إذا كان مراهقك يعاني من أعراض تشير إلى خلل التنسج الوركي، فلا تتردد في طلب استشارة من الأستاذ الدكتور محمد هطيف. الكشف المبكر والعلاج المناسب هما مفتاح الحفاظ على صحة الورك ومنع المضاعفات طويلة الأمد، مما يتيح لمراهقك فرصة العيش بحياة نشطة وخالية من الألم.
آلام الورك وتقييد حركته ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك.. نلتزم بإعادتك لحياة خالية من الألم وورك قوي ووظيفي.
اقرأ الدليل الشامل: سعر مفصل الورك الصناعي في اليمن 2026: دليل التكلفة الشامل
مواضيع أخرى قد تهمك