نقص عظام الحق: حلول ترميمية مبتكرة لمفصل الورك المعقد
الخلاصة الطبية
دليلك الشامل حول نقص عظام الحق: حلول ترميمية مبتكرة لمفصل الورك المعقد يبدأ من هنا، هو إجراء جراحي معقد يستهدف علاج الفقدان الشديد لعظام التجويف الحقي، الناجم عن العدوى، الكسور، أو عمليات استبدال سابقة. يهدف إلى استعادة استقرار ووظيفة المفصل بشكل دائم. يتضمن حلولاً متطورة مثل تطعيم العظام ثلاثي الأبعاد والمكونات الاصطناعية المخصصة، لضمان أفضل النتائج وتحسين جودة حياة المريض.
ترميم التجويف الحقي: حلول ترميمية مبتكرة لمفصل الورك المعقد والبالغ الصعوبة
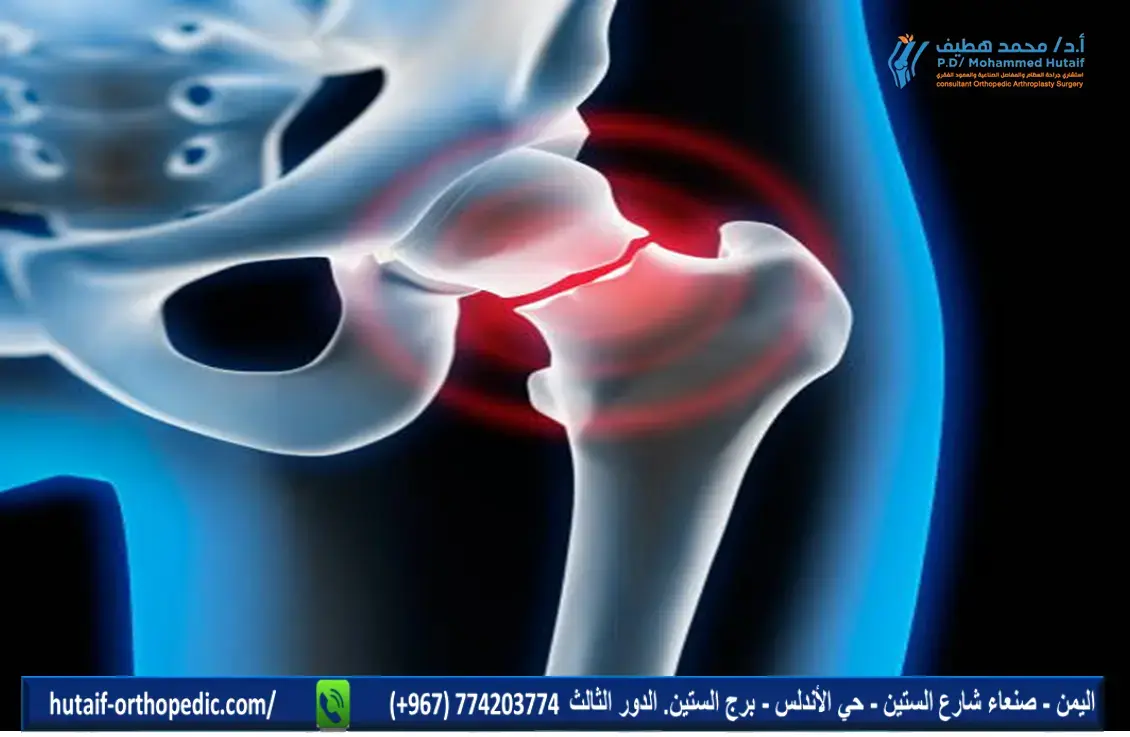
يُعد مفصل الورك من أهم مفاصل الجسم، فهو يتحمل وزن الجسم ويوفر نطاقًا واسعًا من الحركة، مما يجعله ضروريًا للقيام بالأنشطة اليومية. ومع ذلك، قد يتعرض هذا المفصل للعديد من المشاكل التي تؤثر على جودته ووظيفته، ومن أخطر هذه المشاكل هو "نقص عظام الحُق" أو "الفقدان العظمي في التجويف الحقي". هذه الحالة، سواء كانت نتيجة لأمراض أولية أو كمضاعفة لجراحات سابقة لاستبدال مفصل الورك، تمثل تحديًا كبيرًا للجراحين وعبئًا ثقيلًا على المرضى.
إن ترميم التجويف الحقي في حالات نقص العظام ليس مجرد إجراء جراحي روتيني، بل هو فن وعلم يتطلب خبرة عميقة، تخطيطًا دقيقًا، واستخدام أحدث التقنيات الجراحية والمواد الحيوية. في هذه المقالة الشاملة، سنغوص في أعماق هذه المشكلة المعقدة، مستعرضين أسبابها، أعراضها، سبل تشخيصها، والحلول العلاجية المبتكرة المتاحة، مع التركيز على النهج الشامل والخبرة الفريدة التي يقدمها الأستاذ الدكتور محمد هطيف ، أحد أبرز جراحي العظام والعمود الفقري والمفاصل في اليمن والمنطقة، والذي يتمتع بأكثر من 20 عامًا من الخبرة في هذا المجال.
مقدمة شاملة: تحديات ترميم مفصل الورك الاصطناعي في حالات نقص العظام
تُعد جراحة ترميم مفصل الورك الاصطناعي إجراءً معقدًا في أفضل الأحوال، وتزداد صعوبته بشكل كبير في الحالات التي تعاني من نقص حاد في عظام الحُق، وهو التجويف الذي يستقر فيه رأس عظمة الفخذ. هذا النقص العظمي يمكن أن ينتج عن أسباب متعددة، مثل العدوى المزمنة التي تدمر الأنسجة العظمية، أو الكسور الشديدة في الحُق، أو الأمراض الالتهابية مثل التهاب المفاصل الروماتويدي، أو حتى هشاشة العظام المتقدمة. ولكن الأسباب الأكثر شيوعًا ودراماتيكية لنقص العظام في الحُق تظهر غالبًا بعد عمليات استبدال مفصل الورك السابقة المتعددة، حيث يمكن أن تؤدي هذه الجراحات المتكررة، أو تخلخل المكونات الاصطناعية، أو العدوى حول المفصل، إلى فقدان كبير في مخزون العظام الطبيعي.
تتطلب هذه الحالات المتقدمة تخطيطًا استراتيجيًا دقيقًا، فهمًا عميقًا للتشريح المعقد للمنطقة، وإتقانًا لتقنيات جراحية متقدمة جدًا، بما في ذلك استخدام ترقيع العظام، والدعامات المعدنية الخاصة، والكؤوس الحقية المخصصة أو ذات الشبكات المعدنية المعقدة، أو حتى المواد الحيوية البديلة. الهدف الأسمى هو استعادة مركز دوران الورك، وتأمين استقرار المفصل الاصطناعي على المدى الطويل، وتحقيق أفضل النتائج الوظيفية للمريض، بما يسمح له باستعادة قدرته على المشي والحركة والتخلص من الألم المزمن.
هذا التحدي هو بالضبط ما يتخصص فيه الأستاذ الدكتور محمد هطيف ، مستخدمًا خبرته الواسعة التي تتجاوز العقدين في جراحة العظام، وتقنياته المتطورة مثل الجراحة المجهرية (Microsurgery)، ومناظير المفاصل ثلاثية الأبعاد (Arthroscopy 4K)، وجراحات استبدال المفاصل المتقدمة (Arthroplasty). يلتزم الدكتور هطيف بأعلى معايير الأمان الطبي والمهنية، مع التركيز على "الأمانة الطبية" وتوفير الرعاية الأمثل لكل مريض.
تشريح مفصل الورك: فهم أساسي لمشكلة نقص العظم الحقي
لفهم طبيعة نقص عظام الحُق، من الضروري أولاً استعراض التشريح الأساسي لمفصل الورك. يُعد مفصل الورك مفصلاً كرويًا حُقِّيًا (Ball-and-socket joint)، وهو مصمم لتوفير استقرار كبير ونطاق واسع من الحركة. يتكون المفصل بشكل أساسي من مكونين رئيسيين:
- رأس عظمة الفخذ (Femoral Head): وهو الجزء الكروي العلوي من عظمة الفخذ.
- التجويف الحقي (Acetabulum): وهو تجويف عميق على شكل كوب يقع في عظم الحوض، ويستقبل رأس عظمة الفخذ. هذا التجويف مبطن بغضروف مفصلي ناعم يقلل الاحتكاك ويسمح بحركة سلسة.
تحيط بالمفصل مجموعة من الأربطة القوية التي توفر الاستقرار، بالإضافة إلى مجموعة كبيرة من العضلات التي تتحكم في حركته. أي خلل في بنية التجويف الحقي، سواء كان فقدانًا للعظام أو تشوهًا، سيؤثر بشكل مباشر على استقرار المفصل ووظيفته، مما يؤدي إلى الألم، ضعف الحركة، وفي الحالات الشديدة، عدم القدرة على المشي.
في حالات نقص عظام الحُق، يتآكل أو يفقد جزء من هذا التجويف العظمي الحيوي، مما يجعل من الصعب أو المستحيل تثبيت مكون الحُق الاصطناعي بشكل فعال. يمكن أن يشمل هذا الفقدان أجزاء مختلفة من التجويف (العلوي، السفلي، الأمامي، الخلفي) وقد يتراوح من نقص خفيف إلى فقدان هائل يتطلب إعادة بناء كاملة.
أسباب نقص عظام الحُق: من التهاب المفاصل إلى المراجعات المتعددة
يمكن تصنيف أسباب نقص عظام الحُق إلى فئتين رئيسيتين: الأسباب الأولية التي تحدث في مفصل الورك الطبيعي، والأسباب الثانوية التي تظهر عادةً بعد جراحات استبدال مفصل الورك.
أسباب نقص عظام الحُق الأولية:
- خلل التنسج الوركي (Hip Dysplasia): حالة خلقية يكون فيها التجويف الحقي ضحلًا أو غير مكتمل التكوين، مما يؤدي إلى عدم استقرار المفصل وفقدان مبكر للغضروف والعظم على المدى الطويل.
- التهاب المفاصل التنكسي الشديد (Severe Osteoarthritis): في المراحل المتقدمة، يمكن أن يؤدي تآكل الغضروف المفصلي إلى تآكل العظم تحت الغضروفي (subchondral bone) وتكوين تكيسات عظمية أو فقدان أجزاء من العظم.
- التهاب المفاصل الالتهابي (Inflammatory Arthritis): مثل التهاب المفاصل الروماتويدي (Rheumatoid Arthritis)، الذي يمكن أن يسبب تدميرًا تدريجيًا للعظم والغضروف في التجويف الحقي.
- النخر اللاوعائي (Avascular Necrosis - AVN): موت الأنسجة العظمية نتيجة لانقطاع إمداد الدم، مما يؤدي إلى انهيار العظم تحت الغضروفي وتسطح رأس الفخذ وتلف التجويف الحقي.
- الكسور المعقدة في الحُق (Complex Acetabular Fractures): خاصة تلك التي لا تلتئم بشكل صحيح أو التي تسبب فقدانًا عظميًا كبيرًا أثناء الإصابة أو الجراحة.
- الأورام (Tumors): الأورام الحميدة أو الخبيثة التي تنشأ في عظم الحوض أو التجويف الحقي يمكن أن تدمر العظم.
- العدوى (Infection): العدوى العظمية (Osteomyelitis) في التجويف الحقي يمكن أن تؤدي إلى تآكل العظام وتدميرها.
أسباب نقص عظام الحُق الثانوية (بعد استبدال مفصل الورك):
هذه هي الأسباب الأكثر شيوعًا لحالات نقص العظام الحادة التي تتطلب جراحة ترميمية معقدة.
1.
تخلخل المفصل الاصطناعي (Aseptic Loosening):
بمرور الوقت، قد يفشل التثبيت الميكانيكي أو البيولوجي لمكون الحُق الاصطناعي، مما يؤدي إلى تآكل العظم المحيط نتيجة للحركة الدقيقة بين المفصل الاصطناعي والعظم.
2.
تحلل العظام الناجم عن الجسيمات (Particle-Induced Osteolysis):
تآكل المواد البلاستيكية أو المعدنية للمفصل الاصطناعي يمكن أن يطلق جزيئات صغيرة تسبب استجابة التهابية في العظم المحيط، مما يؤدي إلى تآكله.
3.
العدوى حول المفصل الاصطناعي (Periprosthetic Joint Infection - PJI):
من أخطر المضاعفات، حيث يمكن للبكتيريا أن تدمر العظم المحيط بالمفصل الاصطناعي بشكل كبير، مما يتطلب إزالة المفصل المصاب وإعادة بناء التجويف.
4.
كسور حول المفصل الاصطناعي (Periprosthetic Fractures):
كسور تحدث في العظم المحيط بالمفصل الاصطناعي، ويمكن أن تتضمن التجويف الحقي وتؤدي إلى فقدان العظام.
5.
إزاحة المكون الاصطناعي (Component Migration):
تحرك مكون الحُق الاصطناعي من مكانه الأصلي، غالبًا بسبب ضعف العظم المحيط أو عدم كفاية التثبيت.
6.
الجراحات المراجعة المتعددة (Multiple Revision Surgeries):
كل عملية جراحية لإعادة استبدال مفصل الورك يمكن أن تزيد من خطر فقدان العظام بسبب إزالة المكونات القديمة وإعداد السرير الجديد.
تُعد المريضة المسنة المذكورة في الحالة السريرية مثالًا نموذجيًا على تعقيدات نقص العظام الثانوي، حيث تجمعت لديها العدوى البكتيرية (MRSA) مع فقدان كبير في العظام بسبب عمليات استبدال مفصل الورك السابقة المتعددة. هذه الحالات تتطلب أعلى مستويات الخبرة الجراحية، وهو ما يوفره الأستاذ الدكتور محمد هطيف بفريقه المتخصص.
الأعراض والعلامات الدالة على نقص عظام الحُق
تتراوح الأعراض بناءً على شدة نقص العظام والسبب الكامن وراءه. قد تبدأ الأعراض بشكل خفيف وتتفاقم بمرور الوقت.
- الألم المزمن في الورك أو الفخذ أو الأربية: يُعد الألم هو العرض الأكثر شيوعًا، وقد يكون ثابتًا أو يزداد سوءًا مع الحركة أو تحمل الوزن.
- ضعف القدرة على تحمل الوزن: صعوبة أو ألم عند الوقوف أو المشي، مما قد يستلزم استخدام أدوات مساعدة مثل العكازات أو مشاية.
- العرج أو تغيير نمط المشي (Gait Abnormality): يصبح المشي غير متوازن أو مؤلمًا، وقد يظهر المريض عرجًا واضحًا.
- قِصر في طول الساق: خاصة في حالات النقص الشديد في العظام أو إزاحة المفصل، قد تبدو إحدى الساقين أقصر من الأخرى.
- عدم استقرار المفصل أو خلع متكرر: في حالات نقص العظام الكبير، قد يكون المفصل الاصطناعي غير مستقر، مما يؤدي إلى تكرار خروجه من مكانه (خلع المفصل). هذا كان واضحًا في الحالة السريرية المذكورة.
- تصلب وتحدد في نطاق الحركة: قد يجد المريض صعوبة في ثني أو تدوير الورك.
- تكتل أو تورم في منطقة الورك: في بعض الحالات، خاصة مع وجود عدوى أو أورام.
- تصريف من الجرح (في حالات العدوى): مثلما حدث مع المريضة التي عانت من عدوى MRSA وجرح مُصرف.
| الأعراض المحتملة لنقص عظام الحُق (Acetabular Bone Deficiency) | الوصف |
|---|---|
| ألم الورك المزمن | إحساس مستمر بالألم العميق في منطقة الورك، الأربية، أو الفخذ، يزداد سوءًا مع النشاط البدني أو الوقوف لفترات طويلة. |
| صعوبة في المشي والعرج | تغيير في نمط المشي الطبيعي، حيث قد يميل المريض لتجنب وضع الوزن على الساق المصابة، مما يؤدي إلى عرج واضح. |
| ضعف أو عدم استقرار المفصل | شعور بأن المفصل "غير ثابت" أو "على وشك الخلع"، وقد يؤدي إلى خلع المفصل المتكرر. |
| قِصر الساق المتأثرة | ملاحظة أن الساق التي تعاني من نقص العظام تبدو أقصر من الساق الأخرى، مما يؤثر على التوازن والمشية. |
| تحديد نطاق حركة الورك | صعوبة في تحريك الورك بالكامل، مثل ثنيه أو تدويره، مما يعيق الأنشطة اليومية مثل ارتداء الأحذية. |
| تورم أو دفء في منطقة الورك | قد يحدث هذا في حالات العدوى أو الالتهاب، وقد يترافق مع احمرار أو حمى. |
| وجود ناسور أو تصريف من الجرح | علامة واضحة على وجود عدوى حول المفصل الاصطناعي، حيث يخرج سائل أو صديد من فتحة في الجلد. |
| ضعف عضلات الورك | صعوبة في رفع الساق أو تثبيت الحوض أثناء المشي، خاصة عضلات الورك المبعدة (abductors). |
التشخيص الدقيق: ركيزة العلاج الفعال
يتطلب التشخيص الدقيق لنقص عظام الحُق مزيجًا من التقييم السريري الشامل والتصوير الطبي المتخصص. يعتمد الأستاذ الدكتور محمد هطيف على نهج منهجي لضمان فهم كامل لحالة المريض قبل اتخاذ أي قرار علاجي.
-
التاريخ المرضي والفحص السريري:
- التاريخ المرضي: جمع معلومات مفصلة عن الأعراض (بدايتها، شدتها، العوامل التي تزيدها أو تخففها)، التاريخ الجراحي السابق (عدد عمليات استبدال الورك، مضاعفات سابقة)، الأمراض المزمنة، والأدوية المتناولة.
- الفحص السريري: تقييم المشية (العرج)، نطاق حركة الورك (الألم، التحدد)، قوة العضلات المحيطة بالورك، وجود قِصر في الساق، علامات الالتهاب أو العدوى (الحرارة، الاحمرار، التورم، وجود ناسور أو تصريف من الجرح).
-
التصوير التشخيصي:
- الأشعة السينية (X-rays): تُعد الأشعة السينية معيارًا أساسيًا، وتُجرى في وضعيات مختلفة (AP للحوض، Lateral للورك) لتقييم مدى فقدان العظم، وتحديد موقع مكونات المفصل الاصطناعي (إن وجدت)، وعلامات التخلخل أو الكسر. الأستاذ الدكتور محمد هطيف يشدد على أهمية الأشعة السينية عالية الجودة لمقارنتها بالصور السابقة للمريض.
- التصوير المقطعي المحوسب (CT Scan) مع إعادة البناء ثلاثي الأبعاد (3D Reconstruction): ضروري لتقييم النقص العظمي بدقة متناهية. يوفر هذا التصوير رؤية مفصلة للعيوب العظمية في جميع الأبعاد، مما يساعد الجراح على التخطيط للعملية الجراحية واختيار نوع الدعامة أو الكأس المناسب. يُعد هذا الإجراء حاسمًا لتحديد تصنيف النقص العظمي (مثل تصنيف Paprosky).
- التصوير بالرنين المغناطيسي (MRI): قد يُستخدم لتقييم الأنسجة الرخوة المحيطة بالمفصل، وتحديد وجود عدوى، أو تقييم حالة العظم في مناطق معينة.
- فحص العظام (Bone Scintigraphy): في حالات الشك في العدوى أو تخلخل المكونات الاصطناعية.
-
الفحوصات المخبرية:
- تحاليل الدم: مثل تعداد الدم الكامل (CBC)، ومؤشرات الالتهاب (ESR و CRP) للبحث عن علامات العدوى.
- شفط السائل المفصلي (Aspiration): في حالات الشك بالعدوى، يتم سحب عينة من السائل داخل المفصل لزراعتها وتحديد نوع البكتيريا والمضادات الحيوية الفعالة.
تصنيف نقص عظام الحُق (Paprosky Classification):
يُستخدم تصنيف Paprosky على نطاق واسع لتقييم شدة ونوع نقص عظام الحُق في جراحات مراجعة مفصل الورك. يساعد هذا التصنيف الجراح على اختيار النهج الجراحي المناسب.
- Paprosky Type I: نقص عظمي ضئيل أو معدوم، مع احتفاظ التجويف الحقي الطبيعي بالسلامة الهيكلية.
-
Paprosky Type II:
نقص عظمي معتدل، ولكن مع احتفاظ الدعم الحُقِّي الجزئي. يمكن أن يكون هناك فقدان في الهامش العلوي أو الأمامي أو الخلفي.
- IIA: فقدان في الهامش العلوي.
- IIB: فقدان في الهامش المحيطي.
- IIC: فقدان في الجدار الإنسي (medial wall).
-
Paprosky Type III:
نقص عظمي حاد مع فقدان كبير في الدعم الحُقِّي، غالبًا ما يترافق مع هجرة الكأس الاصطناعية.
- IIIA: فقدان كبير في الجزء العلوي، مع دعم هيكلي نسبيًا.
- IIIB: فقدان عظمي هائل، يمتد إلى الحافة العظمية للحوض، وغالبًا ما يترافق مع إزاحة كبيرة لمفصل الورك الاصطناعي.
بخبرة الأستاذ الدكتور محمد هطيف ومعرفته العميقة بهذه التصنيفات، يتم وضع خطة علاجية مخصصة لكل مريض، مع الأخذ في الاعتبار عوامل مثل عمر المريض، مستوى نشاطه، الأمراض المصاحبة، وشدة النقص العظمي.
خيارات العلاج المتاحة: نهج الأستاذ الدكتور محمد هطيف
تعتمد خطة علاج نقص عظام الحُق بشكل أساسي على السبب الكامن، شدة النقص العظمي، وحالة المريض العامة. في معظم الحالات، يكون العلاج الجراحي هو الخيار الوحيد لاستعادة وظيفة المفصل وتخفيف الألم.
1. العلاج التحفظي (Conservative Treatment):
دوره محدود جدًا في حالات نقص عظام الحُق الحادة أو المتقدمة، حيث لا يمكنه استعادة العظم المفقود أو تثبيت المفصل. قد يُستخدم في حالات نادرة جدًا من النقص الخفيف جدًا، أو لتخفيف الأعراض بشكل مؤقت، أو لتحضير المريض للجراحة:
*
إدارة الألم:
المسكنات، مضادات الالتهاب غير الستيرويدية.
*
العلاج الطبيعي:
لتقوية العضلات المحيطة وتحسين نطاق الحركة، ولكن بحذر لتجنب تفاقم المشكلة.
*
تغيير نمط الحياة:
تعديل الأنشطة لتقليل الضغط على المفصل.
2. العلاج الجراحي: الحل الجذري لنقص العظم الحقي
يمثل العلاج الجراحي، المعروف بجراحة مراجعة مفصل الورك (Revision Hip Arthroplasty) أو جراحة إعادة بناء التجويف الحقي، الحل الأمثل والأكثر فعالية. تتطلب هذه الجراحات مهارة فائقة، تخطيطًا دقيقًا، واستخدام تقنيات متطورة. الأستاذ الدكتور محمد هطيف معروف بخبرته الواسعة في هذه الجراحات المعقدة، مستخدمًا أحدث ما توصلت إليه التكنولوجيا لضمان أفضل النتائج.
الأهداف الرئيسية للعلاج الجراحي:
* استعادة مخزون العظام الأصلي أو تعويضه.
* استعادة مركز دوران الورك التشريحي.
* توفير تثبيت قوي ومستقر لمكون الحُق الاصطناعي الجديد.
* تخفيف الألم وتحسين وظيفة المفصل.
التقنيات الجراحية المتقدمة المستخدمة من قبل الأستاذ الدكتور محمد هطيف:
أ.
ترقيع العظام (Bone Grafting):
يُعد ترقيع العظام حجر الزاوية في إعادة بناء التجويف الحقي في حالات نقص العظام. يمكن أن يكون الترقيع:
*
ذاتي (Autograft):
يُؤخذ العظم من نفس المريض (عادةً من الحوض أو الفخذ). يتميز بأنه حيوي ومندمج بشكل جيد مع عظم المريض، ولا يوجد خطر الرفض المناعي.
*
خيفي (Allograft):
يُؤخذ العظم من متبرع (بنك العظام). يستخدم عادةً في حالات النقص العظمي الكبير، وله ميزة توفره بكميات أكبر.
*
صناعي (Synthetic Grafts):
مواد صناعية تشبه العظم (مثل فوسفات الكالسيوم أو الهيدروكسياباتيت) تُستخدم لتحفيز نمو العظم الجديد.
ب.
الكؤوس الحقية المتخصصة (Specialized Acetabular Components):
*
كؤوس ذات حواف ممتدة أو مقواة (Reinforced Cages/Rings):
تُستخدم لدعم التجويف الحقي المتضرر وتوفير سطح ثابت لتثبيت الكأس الجديد.
*
الكؤوس الحقية الكبيرة الحجم (Jumbo Cups):
تُستخدم عندما يكون التجويف الحقي متسعًا بشكل كبير.
*
الكؤوس ذات الشبكة المعدنية المسامية (Porous/Trabecular Metal Cups):
تتميز بسطح عالي المسامية يسمح بنمو العظم داخلها (osseointegration) لتوفير تثبيت بيولوجي قوي.
*
الكؤوس المصممة خصيصًا (Custom-made Implants):
في الحالات المعقدة جدًا مع فقدان عظمي هائل وتشوّه شديد، يمكن تصميم مكون حُقِّي خصيصًا للمريض بناءً على صور الأشعة ثلاثية الأبعاد.
ج.
تقنية زرع العظم بالتأثير (Impaction Bone Grafting - IBG):
تتضمن هذه التقنية سحق قطع صغيرة من العظم (عادةً خيفي) وحشوها بإحكام في العيب العظمي لإنشاء قاعدة صلبة ومستقرة يتم تثبيت الكأس الاصطناعي فوقها. تساعد هذه التقنية على إعادة بناء مخزون العظام تدريجيًا.
د.
تقوية المعدن (Metal Augments):
في بعض حالات النقص العظمي الجزئي، يمكن استخدام أوتاد معدنية أو أقسام معدنية (metal augments) لملء العيوب العظمية ودعم الكأس الاصطناعي.
الأستاذ الدكتور محمد هطيف يمتلك الكفاءة والخبرة اللازمتين لتطبيق هذه التقنيات المتنوعة، ويختار الأسلوب الأمثل لكل مريض بناءً على دراسة دقيقة للحالة، مما يضمن أفضل فرصة للنجاح على المدى الطويل. إن تركيزه على أحدث التكنولوجيات، مثل الجراحة المجهرية ومناظير المفاصل 4K، يضمن دقة لا مثيل لها وتقليلًا للتدخل الجراحي قدر الإمكان، مما يقلل من فترة التعافي.
التحضير للعملية الجراحية: خطوات أساسية لضمان النجاح
التحضير الجيد قبل الجراحة أمر بالغ الأهمية لنجاح عمليات ترميم التجويف الحقي المعقدة. يشرف الأستاذ الدكتور محمد هطيف وفريقه على كل خطوة لضمان جاهزية المريض:
- التقييم الطبي الشامل: يشمل ذلك فحص القلب والرئتين، وتحاليل الدم الشاملة، والتحقق من أي أمراض مزمنة مثل السكري أو ارتفاع ضغط الدم والسيطرة عليها.
- تحري العدوى وعلاجها: في حالات وجود عدوى سابقة، يتم علاجها بشكل مكثف بالمضادات الحيوية قبل أسابيع أو أشهر من الجراحة النهائية. قد يتطلب الأمر إجراء جراحات متعددة لإزالة المفصل المصاب ووضع فاصل أسمنتي مؤقت يحتوي على مضادات حيوية (Prostalac Spacer)، كما في الحالة السريرية المذكورة.
- وقف الأدوية المسببة للنزيف: مثل الأسبرين ومضادات التخثر، قبل الجراحة بأسبوع أو أكثر، حسب توجيهات الطبيب.
- التخطيط الجراحي المسبق: باستخدام صور الأشعة السينية والتصوير المقطعي ثلاثي الأبعاد، يخطط الدكتور هطيف للعملية بدقة، بما في ذلك اختيار نوع الغرسة، وكمية ترقيع العظام المطلوبة، وتحديد مركز الدوران الجديد للورك.
- التثقيف المسبق للمريض: شرح تفاصيل الجراحة، المخاطر المحتملة، وتوقعات ما بعد الجراحة للمريض وعائلته.
التقنيات الجراحية المتقدمة لترميم التجويف الحقي: خبرة الأستاذ الدكتور محمد هطيف
تُعد جراحة ترميم التجويف الحقي من العمليات الجراحية الكبرى التي تتطلب فريقًا جراحيًا متخصصًا وغرفة عمليات مجهزة بأحدث التقنيات. يتبع الأستاذ الدكتور محمد هطيف بروتوكولات صارمة لضمان أعلى معايير السلامة والدقة.
خطوات الجراحة الأساسية:
- الوصول الجراحي (Surgical Approach): يتم اختيار نهج جراحي (مثل النهج الخلفي أو الأمامي الجانبي) بناءً على مدى التعقيد ونوع النقص العظمي والمفضل لدى الجراح لتحقيق أفضل رؤية للمنطقة المصابة.
- إزالة المكونات القديمة: إذا كانت العملية مراجعة لمفصل اصطناعي سابق، يتم إزالة المكون الحُقِّي القديم ومخلفات الأسمنت أو البولي إيثيلين بدقة وعناية لتجنب المزيد من فقدان العظم.
- تنظيف التجويف الحقي: إزالة جميع الأنسجة الندبية، والعظم الميت، وأي بقايا للعدوى.
- تقييم النقص العظمي: يتم تقييم النقص العظمي بشكل مباشر ومطابقته مع التخطيط المسبق، وتحديد المناطق التي تحتاج إلى إعادة بناء.
-
إعادة بناء التجويف الحقي:
- تطبيق ترقيع العظام: تُستخدم قطع ترقيع العظم (ذاتية أو خيفية) لملء العيوب الكبيرة في التجويف الحقي، وتُثبت بمسامير أو أسلاك جراحية إذا لزم الأمر.
- تطبيق الدعامات أو الكؤوس المتخصصة: في حالات النقص الشديد (Paprosky Type III)، يتم استخدام دعامات معدنية (مثل Cage) أو كؤوس حُقِّية خاصة ذات حواف ممتدة أو ذات شبكات معدنية لتوفير دعم هيكلي ثابت.
- تثبيت المكون الحُقِّي الجديد: يتم تثبيت الكأس الحُقِّي الجديد، والذي يكون غالبًا من التيتانيوم المسامي الذي يسمح بنمو العظم داخله، باستخدام مسامير جراحية لضمان تثبيته الأولي، يليه التثبيت البيولوجي على المدى الطويل.
- استعادة مركز دوران الورك: من الأهداف الحيوية للجراحة، حيث يؤثر على استقرار المفصل ووظيفته.
- اختبار الاستقرار: يتم اختبار نطاق حركة المفصل الجديد والتأكد من استقراره في أوضاع مختلفة لتجنب الخلع بعد الجراحة.
- إعادة بناء الأنسجة الرخوة: إصلاح أو تقوية العضلات والأربطة المحيطة بالمفصل لتعزيز الاستقرار.
- إغلاق الجرح: يتم إغلاق طبقات الجرح بعناية، مع وضع مصارف جراحية لمنع تجمع السوائل.
يستخدم الأستاذ الدكتور محمد هطيف أحدث الأدوات والتقنيات، بما في ذلك التصوير الموجه أثناء الجراحة (fluoroscopy) لضمان وضع دقيق للمكونات، وأدوات الجراحة المجهرية عند الحاجة لتقليل الضرر على الأنسجة المحيطة. تساهم هذه الدقة في تقليل المضاعفات وتحسين نتائج الجراحة.
المضاعفات المحتملة وكيفية إدارتها
مثل أي جراحة كبرى، تحمل جراحة ترميم التجويف الحقي بعض المخاطر والمضاعفات المحتملة، خاصة وأن هذه الجراحات تكون أكثر تعقيدًا. يبذل الأستاذ الدكتور محمد هطيف وفريقه قصارى جهدهم لتقليل هذه المخاطر من خلال التخطيط الدقيق، والتقنيات الجراحية المتقدمة، والرعاية اللاحقة الصارمة.
- العدوى: على الرغم من الإجراءات الوقائية الصارمة (المضادات الحيوية قبل وبعد الجراحة، بيئة جراحية معقمة)، قد تحدث العدوى. تتطلب العدوى علاجًا مكثفًا بالمضادات الحيوية، وقد تستلزم جراحات إضافية للتنظيف أو حتى إزالة المفصل الاصطناعي مؤقتًا.
- خلع المفصل الاصطناعي: على الرغم من استعادة الاستقرار، يبقى خطر الخلع موجودًا، خاصة في الفترة الأولى بعد الجراحة. يقلل التخطيط الدقيق والتقنيات الجراحية الجيدة، بالإضافة إلى الالتزام بتعليمات ما بعد الجراحة، من هذا الخطر.
- إصابة الأعصاب أو الأوعية الدموية: قد تتسبب الجراحة في إصابة الأعصاب المحيطة بالورك (مثل العصب الوركي) أو الأوعية الدموية الكبيرة، مما قد يؤدي إلى ضعف أو خدر في الساق أو نزيف. يتم اتخاذ جميع الاحتياطات الجراحية لتقليل هذا الخطر.
- اختلاف طول الساقين: على الرغم من الجهود لاستعادة الطول الطبيعي، قد يكون هناك اختلاف بسيط في طول الساقين بعد الجراحة.
- التخثر الوريدي العميق (DVT) والانصمام الرئوي (PE): جلطات الدم في الساقين، والتي يمكن أن تنتقل إلى الرئتين. يُعطى المرضى أدوية مضادة للتخثر ويُشجعون على الحركة المبكرة لمنع ذلك.
- تخلخل أو فشل المكونات الاصطناعية على المدى الطويل: على الرغم من التقدم في المواد والتثبيت، لا تدوم المفاصل الاصطناعية إلى الأبد وقد تتطلب مراجعة مستقبلية.
- عدم اندماج ترقيع العظام: قد لا يلتئم العظم المزروع بشكل كامل أو لا يندمج بشكل كافٍ مع العظم الأصلي.
- استمرار الألم: في بعض الحالات، قد لا يختفي الألم تمامًا بعد الجراحة، أو قد يظهر ألم جديد.
يناقش الأستاذ الدكتور محمد هطيف دائمًا هذه المخاطر بوضوح وشفافية مع مرضاه، ويضع خططًا لإدارتها في حال حدوثها، مؤكدًا على التزامه بالأمانة الطبية تجاه كل مريض.
فترة التعافي وإعادة التأهيل: برنامج شامل لعودة المريض إلى الحياة الطبيعية
تُعد فترة التعافي وإعادة التأهيل جزءًا لا يتجزأ من نجاح جراحة ترميم التجويف الحقي. يضع الأستاذ الدكتور محمد هطيف وفريقه برنامجًا تأهيليًا شاملًا ومخصصًا لكل مريض، يهدف إلى استعادة القوة، المرونة، ونطاق الحركة تدريجيًا.
المرحلة الأولى: المستشفى (الأيام الأولى بعد الجراحة)
*
إدارة الألم:
يتم التحكم في الألم بشكل فعال باستخدام مسكنات الألم لضمان راحة المريض.
*
الحركة المبكرة:
يُشجع المريض على تحريك مفصل الكاحل والقدم فورًا لتقليل خطر جلطات الدم.
*
النهوض والمشي بمساعدة:
بمساعدة المعالج الفيزيائي، يبدأ المريض في الجلوس والوقوف والمشي ببطء باستخدام مشاية أو عكازات، مع الالتزام بالقيود على تحمل الوزن التي يحددها الجراح.
*
تمارين خفيفة:
تمارين لتقوية عضلات الفخذ والأرداف، وتحسين نطاق الحركة في حدود آمنة.
*
تثقيف المريض:
تعليمات حول كيفية التعامل مع الأنشطة اليومية بأمان، مثل الجلوس، الاستحمام، واللبس، لتجنب خلع المفصل.
المرحلة الثانية: المنزل أو مركز التأهيل (الأسابيع الأولى إلى الأشهر الأولى)
*
العلاج الطبيعي المنتظم:
جلسات مكثفة لتقوية العضلات حول الورك (خاصة العضلات المبعدة)، وتحسين التوازن، وزيادة نطاق الحركة.
*
التقدم في تحمل الوزن:
يتم تعديل قيود تحمل الوزن تدريجيًا وفقًا لتعليمات الدكتور هطيف، بناءً على مدى التئام العظم وتثبيت الغرسات.
*
العودة إلى الأنشطة اليومية:
مساعدة المريض على استعادة قدرته على القيام بالمهام اليومية بشكل مستقل.
*
التمارين المنزلية:
تعليم المريض مجموعة من التمارين التي يمكنه القيام بها في المنزل للحفاظ على التقدم المحرز.
المرحلة الثالثة: التعافي طويل الأمد (من 3 إلى 6 أشهر وما بعدها)
*
العودة التدريجية للأنشطة:
يُسمح للمريض بالعودة تدريجيًا إلى الأنشطة الأكثر تطلبًا مثل المشي لمسافات أطول، والسباحة، وركوب الدراجات الثابتة. تُمنع عادة الأنشطة عالية التأثير مثل الجري أو الرياضات التنافسية.
*
التمارين المستمرة:
الاستمرار في برنامج التمارين لضمان الحفاظ على القوة والمرونة.
*
المتابعة الدورية:
مواعيد متابعة منتظمة مع
الأستاذ الدكتور محمد هطيف
لإجراء الفحوصات والأشعة السينية لتقييم التئام العظم وتثبيت المفصل الاصطناعي.
تُقدر فترة التعافي الكاملة لهذه الجراحات المعقدة بستة أشهر إلى سنة كاملة أو أكثر. يشدد الدكتور هطيف على أن صبر المريض والتزامه ببرنامج التأهيل هما مفتاح النجاح طويل الأمد، ويؤكد على أن الفريق الطبي سيكون داعمًا وموجهًا في كل خطوة على الطريق.
قصص نجاح من عيادة الأستاذ الدكتور محمد هطيف
في عيادة الأستاذ الدكتور محمد هطيف ، تتجسد الأمانة الطبية والخبرة العميقة في قصص نجاح حقيقية تعيد للمرضى الأمل في حياة خالية من الألم ومليئة بالحركة.
حالة سريرية 1: المريضة المسنة ذات العدوى والكسر المعقد
نستعرض هنا حالة مريضة تبلغ من العمر 80 عامًا، ذات مؤشر كتلة الجسم 27، عانت من تاريخ مرضي معقد تضمن عمليات استبدال متعددة لمفصل الورك. نتيجة لذلك، تعرضت لعدوى بكتيرية عميقة (MRSA) في مفصل الورك الاصطناعي السابق، بالإضافة إلى فقدان كبير في عظام الفخذ والحُق (Paprosky Type IIIB). كانت المريضة تعاني من ضعف شديد في عضلات الورك (abductors)، مما أدى إلى تكرار حالات خلع المفصل ووجود جرح مُصرف (ناسور) مع وجود مكونات أسمنتية ثابتة جزئيًا وبطانة مقيدة.
- التحدي: إعادة بناء تجويف حقي مدمر بالكامل مع وجود عدوى مزمنة، وتثبيت مفصل اصطناعي في بيئة عظمية ضعيفة جدًا، واستعادة وظيفة عضلات الورك.
- العلاج الأولي تحت إشراف الأستاذ الدكتور محمد هطيف: تم علاجها في البداية باستخدام تقنية Prostalac (فاصل أسمنتي مؤقت يحتوي على مضادات حيوية) بالإضافة إلى ستة أسابيع من المضادات الحيوية الفعالة للقضاء على العدوى.
- الجراحة الترميمية النهائية: بعد التأكد من القضاء على العدوى، قام الأستاذ الدكتور محمد هطيف بإجراء جراحة ترميمية معقدة. تضمنت الجراحة إزالة جميع المكونات القديمة والأسمنت المصاب، وتنظيف التجويف الحقي بشكل شامل. ثم قام الدكتور هطيف بإعادة بناء التجويف الحقي باستخدام ترقيع عظمي خيفي كبير وتقوية معدنية، وتثبيت كأس حقي شبكي مسامي جديد (Porous Acetabular Cup) مع مسامير إضافية لضمان أقصى درجات الثبات. تم إصلاح عضلات الورك المبعدة قدر الإمكان.
- النتائج: بعد فترة تعافٍ وتأهيل مكثفة، استعادت المريضة قدرتها على المشي بمساعدة بسيطة، وتخلصت من العدوى تمامًا، وتوقف الخلع المتكرر. أصبحت الآن تستمتع بجودة حياة أفضل بكثير، خالية من الألم المزمن وقيود الحركة التي كانت تعاني منها.
حالة سريرية 2: الشاب المصاب بنخر لاوعائي وفقدان عظمي مبكر
شاب في منتصف الثلاثينيات من عمره، كان يعاني من نخر لاوعائي متقدم في رأس الفخذ الأيسر، أدى إلى انهيار رأس الفخذ وتلف شديد في التجويف الحقي، وتطور نقص عظمي مبكر (Paprosky Type IIA). كان الشاب يعاني من ألم شديد في الورك، وقيود في الحركة، وتأثير كبير على قدرته على العمل وممارسة الرياضة.
- التحدي: إعادة بناء التجويف الحقي لشاب صغير السن يحتاج إلى مفصل يدوم لأطول فترة ممكنة، مع استعادة الوظيفة الكاملة.
- العلاج تحت إشراف الأستاذ الدكتور محمد هطيف: بعد التشخيص الدقيق باستخدام الأشعة السينية والتصوير بالرنين المغناطيسي، أوصى الدكتور هطيف بإجراء جراحة استبدال مفصل الورك الكلي، مع التركيز على ترقيع العظم وإعادة بناء التجويف الحقي.
- الجراحة: قام الدكتور هطيف بإزالة رأس الفخذ المتضرر وتجهيز التجويف الحقي. استخدم ترقيع عظمي ذاتي من عظم الحوض للمريض لسد العيوب في التجويف الحقي، ثم قام بتثبيت كأس حقي سيراميكي/بولي إيثيلين عالي المقاومة (Ceramic-on-Polyethylene) لضمان متانة عالية وتقليل التآكل على المدى الطويل.
- النتائج: بعد تعافٍ سريع وبرنامج تأهيلي مكثف، استعاد الشاب نطاق حركته الكامل، وتخلص من الألم تمامًا. عاد لممارسة عمله وأنشطته الرياضية المفضلة (مع بعض التعديلات لتقليل التأثير العالي) بعد بضعة أشهر، وهو يتمتع الآن بحياة نشطة بفضل خبرة ودقة الأستاذ الدكتور محمد هطيف.
هذه القصص ليست مجرد أرقام، بل هي شهادات حية على التزام الأستاذ الدكتور محمد هطيف بتقديم رعاية طبية استثنائية، ومهاراته الجراحية الفائقة، والتفاني في تحسين حياة مرضاه.
لماذا تختار الأستاذ الدكتور محمد هطيف لترميم مفصل الورك؟
عند مواجهة تحدي معقد مثل نقص عظام الحُق الذي يتطلب جراحة ترميمية متقدمة لمفصل الورك، فإن اختيار الجراح المناسب هو القرار الأكثر أهمية. يبرز الأستاذ الدكتور محمد هطيف كخيار أول للمرضى الذين يبحثون عن أعلى مستويات الخبرة، الدقة، والأمانة الطبية.
- خبرة تفوق العقدين في جراحة العظام: يتمتع الدكتور هطيف بخبرة عملية تتجاوز 20 عامًا في مجال جراحة العظام والعمود الفقري والمفاصل. هذه الخبرة الواسعة تعني التعامل مع آلاف الحالات، بما في ذلك العديد من الحالات المعقدة والنادرة، مما يمنحه بصيرة عميقة وقدرة فائقة على اتخاذ القرارات الصائبة في أصعب المواقف الجراحية.
- أستاذ جامعي بجامعة صنعاء: بصفته أستاذًا في جامعة صنعاء، لا يكتفي الدكتور هطيف بممارسة الجراحة، بل يشارك أيضًا في تعليم وتدريب الأجيال القادمة من الأطباء. هذا الدور الأكاديمي يعكس التزامه بالبحث العلمي، والاطلاع المستمر على أحدث التطورات الطبية، وتطبيق أفضل الممارسات القائمة على الأدلة.
-
الريادة في التقنيات الجراحية الحديثة:
- الجراحة المجهرية (Microsurgery): تتيح له إجراء عمليات دقيقة للغاية بأقل تدخل ممكن، مما يقلل من النزيف، ويحسن سرعة التعافي، ويقلل من المضاعفات.
- مناظير المفاصل ثلاثية الأبعاد (Arthroscopy 4K): يستخدم أحدث تقنيات المناظير لتشخيص وعلاج مشاكل المفاصل بدقة فائقة، مما يقلل من حجم الشقوق الجراحية ويُسرع من عملية الشفاء.
- جراحات استبدال المفاصل المتقدمة (Arthroplasty): يمتلك خبرة واسعة في جميع أنواع جراحات استبدال المفاصل، بما في ذلك الحالات المعقدة التي تتطلب ترميمًا كبيرًا للعظام.
- الأمانة الطبية والنهج المرتكز على المريض: يضع الدكتور هطيف مصلحة المريض فوق كل اعتبار. يلتزم بشفافية تامة في شرح الخيارات العلاجية، والمخاطر، والتوقعات، مما يساعد المريض على اتخاذ قرارات مستنيرة. يضمن تقديم رعاية شاملة تبدأ من التقييم الأولي وتستمر خلال الجراحة وفترة التعافي، مع توفير الدعم العاطفي والتعليمي.
- سجل حافل بالنجاحات: تشهد قصص نجاح مرضاه على فعالية علاجاته ومهاراته الاستثنائية في استعادة الوظيفة وتخفيف الألم، حتى في الحالات التي كانت تبدو ميؤوسًا منها.
- التجهيزات والمعدات الحديثة: يعمل الدكتور هطيف في بيئة مجهزة بأحدث التقنيات الطبية وأكثرها تطوراً، مما يضمن أفضل الظروف لإجراء الجراحات المعقدة بأعلى معايير الجودة والسلامة.
باختيار الأستاذ الدكتور محمد هطيف ، أنت تختار جراحًا يجمع بين الخبرة الطويلة، المعرفة الأكاديمية العميقة، المهارات الجراحية المتقدمة، والالتزام الراسخ بالأمانة الطبية ورعاية المريض.
مقارنة بين خيارات زرع العظم والتقنيات الجراحية الشائعة لترميم التجويف الحقي
| الخاصية | ترقيع العظم الذاتي (Autograft) | ترقيع العظم الخيفي (Allograft) | بدائل العظم الاصطناعية (Synthetic Bone Grafts) | الدعامات/الشبكات المعدنية (Cages/Trabecular Metal) |
|---|---|---|---|---|
| المصدر | من جسم المريض نفسه (عادةً من الحوض أو الفخذ) | من متبرع متوفى (بنك العظام) | مواد صناعية (مثل فوسفات الكالسيوم، سيراميك) | التيتانيوم المسامي (Porous Titanium) أو التيتانيوم |
| التوافر | محدود بكمية العظم الذي يمكن جمعه | متوفر بكميات كبيرة | متوفر بكميات غير محدودة | متوفر بأحجام وتصاميم مختلفة |
| الاندماج العظمي | ممتاز (حيوي، خلايا حية، لا يوجد رفض) | جيد (غير حيوي، قابل للاندماج) | متغير (يعتمد على المادة، بعضها ممتاز) | ممتاز (يسمح بنمو العظم داخله - osseointegration) |
| القوة الميكانيكية | جيدة (يتصلب مع الاندماج) | جيدة (قوة أولية جيدة، ثم اندماج تدريجي) | متغيرة (بعضها قوي، بعضها أضعف) | ممتازة (يوفر دعماً هيكلياً قوياً) |
| خطر العدوى/الرفض | منعدم خطر الرفض، خطر العدوى من موقع المتبرع | خطر انتقال الأمراض ضئيل جداً بعد المعالجة، رفض مناعي نادر | لا يوجد خطر رفض أو انتقال أمراض | منعدم خطر الرفض أو انتقال الأمراض |
| التكلفة | أقل (لا توجد تكلفة للمادة نفسها) | متوسطة إلى عالية | متوسطة | عالية (بسبب التصنيع المعقد) |
| الاستخدام الشائع | لملء العيوب الصغيرة إلى المتوسطة | لملء العيوب الكبيرة والمعقدة | لملء العيوب الصغيرة وكمحفز لنمو العظم | في حالات النقص العظمي الشديد (Paprosky III) لدعم الكأس |
| المزايا | حيوي، شفاء سريع، عدم رفض | توفر كبير، قوة أولية جيدة | لا يوجد موقع للمتبرع، آمنة | دعم هيكلي فوري، تثبيت بيولوجي طويل الأمد |
| العيوب | موقع متبرع إضافي، كمية محدودة | شفاء أبطأ، خطر ضئيل لانتقال الأمراض | قد لا تكون حيوية بنفس كفاءة العظم الطبيعي | قد تكون صعبة الإزالة في المستقبل، وزن أكبر |
مقارنة بين العلاج التحفظي والجراحي لنقص عظام الحُق
| الخاصية | العلاج التحفظي (Conservative Treatment) | العلاج الجراحي (Surgical Treatment) |
|---|---|---|
| هدف العلاج | تخفيف الأعراض، إبطاء التدهور (محدود جداً) | استعادة البنية العظمية، تثبيت المفصل، تخفيف الألم |
| الاستخدام المناسب | حالات نقص العظام الخفيف جداً أو في مراحله الأولية جداً، أو كإعداد للجراحة. غير مناسب للحالات المتقدمة. | جميع حالات نقص العظام المتوسطة إلى الشديدة التي تؤثر على الوظيفة أو تسبب الألم الشديد أو عدم الاستقرار. |
| الإجراءات | مسكنات الألم، مضادات الالتهاب، علاج طبيعي، تعديل الأنشطة، حقن الستيرويد (مؤقتة). | جراحة مراجعة مفصل الورك، ترقيع عظام، استخدام كؤوس ودعامات متخصصة، استبدال مفصل الورك. |
| الفعالية | محدودة جداً في استعادة العظم أو تثبيت المفصل. قد يوفر راحة مؤقتة للألم. | عالية جداً في استعادة البنية، تحسين الوظيفة، وتخفيف الألم بشكل دائم. |
| المخاطر | لا يوجد مخاطر جراحية، ولكن قد يؤدي إلى تفاقم الحالة مع مرور الوقت إذا لم يتم التدخل جراحياً. | مخاطر التخدير والجراحة (عدوى، نزيف، خلع، إصابة أعصاب). |
| فترة التعافي | لا توجد فترة تعافٍ جراحي. قد يتطلب التزاماً طويل الأمد بالعلاج الطبيعي. | طويلة نسبياً (عدة أشهر إلى سنة)، تتطلب التزاماً ببرنامج إعادة تأهيل مكثف. |
| التحسين الوظيفي | محدود، لا يستعيد البنية أو الاستقرار. | كبير، استعادة القدرة على المشي والأنشطة اليومية. |
| العيوب | لا يعالج المشكلة الجذرية، قد يتفاقم المرض، الألم قد يستمر. | تدخل جراحي كبير، فترة تعافٍ طويلة، مخاطر محتملة. |
| المزايا | تجنب الجراحة، أقل تكلفة على المدى القصير. | حل جذري ودائم للمشكلة، تحسين نوعية الحياة بشكل كبير. |
الأسئلة الشائعة حول ترميم التجويف الحقي (FAQ)
1. ما هو نقص عظام الحُق وما هي أسبابه الرئيسية؟
هو فقدان جزء من العظم الذي يشكل التجويف الحقي في مفصل الورك. يحدث عادةً نتيجة لأسباب أولية مثل خلل التنسج الوركي أو التهاب المفاصل الشديد، أو أسباب ثانوية بعد جراحات استبدال مفصل الورك مثل تخلخل المفصل الاصطناعي، العدوى، أو تآكل العظام بسبب الجزيئات.
2. هل جراحة ترميم التجويف الحقي ضرورية دائمًا في حالات نقص العظام؟
في معظم الحالات، خاصةً إذا كان نقص العظم متوسطًا إلى شديدًا ويسبب ألمًا، عدم استقرار، أو تحددًا في الحركة، فإن الجراحة هي الخيار الوحيد الفعال لاستعادة وظيفة المفصل. العلاج التحفظي محدود جدًا في قدرته على معالجة المشكلة الجذرية.
3. ما هي أنواع ترقيع العظام المستخدمة في هذه الجراحة؟
تُستخدم ثلاثة أنواع رئيسية: ترقيع العظم الذاتي (من نفس المريض)، ترقيع العظم الخيفي (من متبرع)، وبدائل العظم الاصطناعية. يعتمد الاختيار على حجم العيب العظمي وتفضيل الجراح وخبرته.
4. ما هي مدة الإقامة المتوقعة في المستشفى بعد الجراحة؟
عادةً ما تتراوح الإقامة في المستشفى بين 5 إلى 10 أيام، ولكنها قد تختلف بناءً على حالة المريض وتعقيد الجراحة واستجابته للعلاج.
5. ما هي فترة التعافي بعد جراحة ترميم التجويف الحقي؟
تعتبر فترة التعافي طويلة نسبيًا مقارنة بجراحات استبدال الورك الأولية. يمكن أن تستغرق من 6 أشهر إلى سنة كاملة أو أكثر لاستعادة الوظيفة الكاملة. يتطلب ذلك التزامًا صارمًا ببرنامج العلاج الطبيعي والتأهيل.
6. هل يمكنني العودة إلى ممارسة الرياضة بعد الجراحة؟
يمكن لمعظم المرضى العودة إلى الأنشطة الخفيفة إلى المعتدلة مثل المشي، السباحة، وركوب الدراجات الثابتة. يُنصح عادةً بتجنب الرياضات عالية التأثير مثل الجري، القفز، أو الرياضات التنافسية التي قد تزيد من الضغط على المفصل الاصطناعي.
7. ما هي المضاعفات المحتملة لهذه الجراحة المعقدة؟
تشمل المضاعفات المحتملة العدوى، خلع المفصل، إصابة الأعصاب أو الأوعية الدموية، اختلاف طول الساقين، تكون جلطات دموية، وعدم اندماج ترقيع العظام. يعمل الأستاذ الدكتور محمد هطيف وفريقه على تقليل هذه المخاطر من خلال التخطيط الدقيق والتقنيات المتقدمة.
8. ما الذي يميز الأستاذ الدكتور محمد هطيف في علاج حالات نقص عظام الحُق؟
يتميز بخبرته التي تزيد عن 20 عامًا، وكونه أستاذًا جامعيًا، واستخدامه لأحدث التقنيات الجراحية مثل الجراحة المجهرية ومناظير المفاصل 4K. بالإضافة إلى التزامه الصارم بالأمانة الطبية وتقديم رعاية شاملة تتمحور حول المريض، مما يضمن أفضل النتائج الممكنة حتى في أصعب الحالات.
9. هل سأحتاج إلى مراجعة أخرى للمفصل في المستقبل؟
تعتمد مدة بقاء المفصل الاصطناعي على عوامل متعددة مثل عمر المريض، مستوى نشاطه، نوع الغرسة، والتئام العظم. على الرغم من أن الهدف هو تحقيق تثبيت دائم، إلا أن جميع المفاصل الاصطناعية لها عمر افتراضي، وقد تتطلب مراجعة أخرى في المستقبل البعيد.
10. هل هذه الجراحة مؤلمة؟ وكيف يتم التحكم في الألم؟
نعم، قد تكون الجراحة مؤلمة في البداية، ولكن يتم التحكم في الألم بفعالية باستخدام مجموعة متنوعة من مسكنات الألم قبل وأثناء وبعد الجراحة. يحرص الفريق الطبي على توفير خطة شاملة لإدارة الألم لضمان راحة المريض.
خاتمة: مستقبل واعد لمرضى نقص عظام الحُق
يمثل نقص عظام الحُق تحديًا كبيرًا في جراحة العظام، ولكنه ليس نهاية الطريق. بفضل التقدم الهائل في التقنيات الجراحية، المواد الحيوية، وأساليب إعادة التأهيل، أصبح من الممكن الآن تقديم حلول فعالة حتى للحالات الأكثر تعقيدًا. إن استعادة مخزون العظام، وتثبيت مفصل ورك مستقر ووظيفي، وتحسين جودة حياة المرضى، هي الأهداف التي يسعى إليها جراحو العظام المتمرسون.
في اليمن، يقف الأستاذ الدكتور محمد هطيف في طليعة هذا التخصص، مقدمًا لمرضاه ليس فقط المهارة الجراحية الفائقة، ولكن أيضًا الأمانة الطبية، والتفاني في كل تفاصيل الرعاية. إن خبرته الأكاديمية والعملية، واستخدامه لأحدث التقنيات مثل الجراحة المجهرية ومناظير المفاصل 4K، يجعله الخيار الأمثل للمرضى الذين يواجهون تحديات نقص عظام الحُق. إذا كنت تعاني من هذه المشكلة، فلا تتردد في طلب المشورة من خبير يمكنه أن يرسم لك طريقًا نحو حياة أفضل، خالية من الألم، ومليئة بالحركة.
آلام الورك وتقييد حركته ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك.. نلتزم بإعادتك لحياة خالية من الألم وورك قوي ووظيفي.
مواضيع أخرى قد تهمك