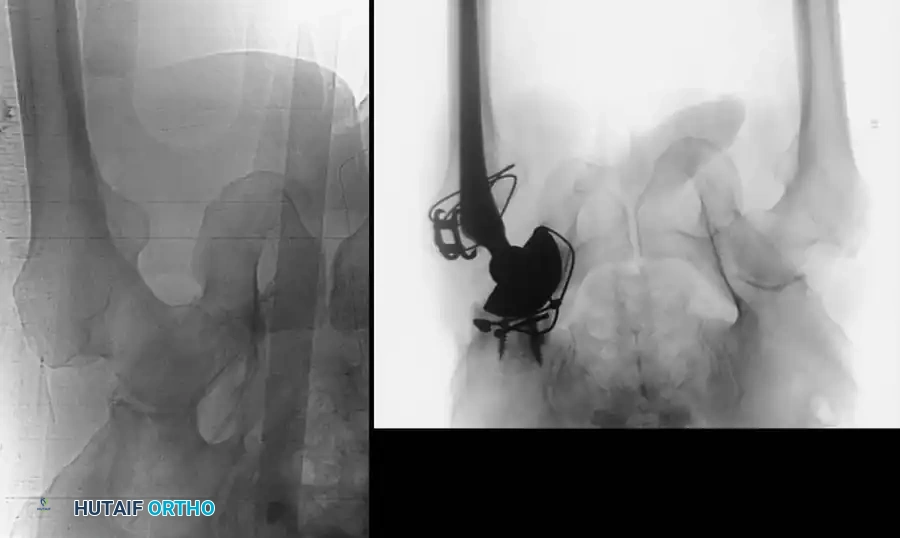
الدليل الشامل لعلاج كسور الحوض وتجويف مفصل الورك
الخلاصة الطبية
كسور الحوض وتجويف مفصل الورك هي إصابات بالغة تنتج غالبا عن حوادث شديدة. يهدف العلاج سواء كان تحفظيا أو جراحيا إلى استعادة استقرار حلقة الحوض وتطابق سطح المفصل لمنع الخشونة المبكرة وضمان عودة المريض لممارسة حياته الطبيعية بأمان تام.
الخلاصة الطبية السريعة: كسور الحوض وتجويف مفصل الورك هي إصابات بالغة تنتج غالبا عن حوادث شديدة. يهدف العلاج سواء كان تحفظيا أو جراحيا إلى استعادة استقرار حلقة الحوض وتطابق سطح المفصل لمنع الخشونة المبكرة وضمان عودة المريض لممارسة حياته الطبيعية بأمان تام.
مقدمة عن كسور الحوض وتجويف مفصل الورك
تعتبر كسور الحوض وتجويف مفصل الورك، المعروف طبيا باسم "الحُق"، من أكثر الإصابات تحديا في مجال جراحة العظام والكسور. غالبا ما تحدث هذه الإصابات نتيجة التعرض لقوة هائلة، مثل حوادث السيارات المروعة أو السقوط من ارتفاعات شاهقة، وقد تترافق مع إصابات أخرى تهدد الحياة.
بالنسبة للمريض، قد تكون لحظة الإصابة وما يتلوها من تشخيص تجربة مليئة بالقلق والتساؤلات. ومع ذلك، فإن التقدم الهائل في التقنيات الجراحية وفهم الميكانيكا الحيوية للجسم قد جعل من الممكن استعادة الوظيفة الطبيعية للمفصل. الهدف الأساسي من علاج كسور تجويف مفصل الورك هو إعادة بناء السطح المفصلي بدقة متناهية لمنع حدوث خشونة المفاصل المبكرة، بينما يهدف علاج كسور حلقة الحوض إلى استعادة الاستقرار الميكانيكي للسماح للمريض بالحركة في أسرع وقت ممكن.
في هذا الدليل الطبي الشامل، سنأخذك في رحلة مفصلة لفهم طبيعة هذه الكسور، بدءا من التشريح المعقد للحوض، مرورا بطرق التشخيص الدقيقة، وصولا إلى الخيارات العلاجية الجراحية والتحفظية، وبرامج إعادة التأهيل التي تضمن لك عودة آمنة لحياتك الطبيعية.
تشريح الحوض وتجويف مفصل الورك
لفهم طبيعة الإصابة وكيفية علاجها، يجب أولا إلقاء نظرة مبسطة على تشريح هذه المنطقة الحيوية من جسم الإنسان. الحوض هو الهيكل العظمي الذي يربط العمود الفقري بالطرفين السفليين، ويعمل كقاعدة ارتكاز أساسية تدعم وزن الجزء العلوي من الجسم.
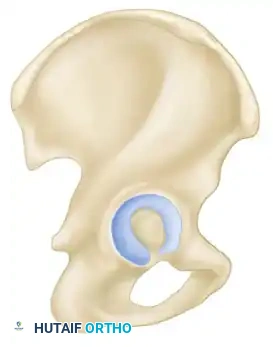
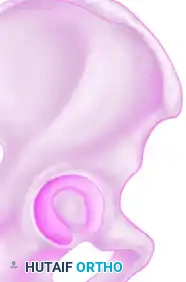
تجويف مفصل الورك (الحُق) هو تجويف عميق يشبه نصف الكرة، يقع عند نقطة التقاء ثلاث عظام رئيسية في الحوض وهي الحرقفة، والإسك، والعانة. هذا التجويف يحتضن رأس عظمة الفخذ لتشكيل مفصل الورك، وهو أحد أهم المفاصل التي تتحمل الوزن في الجسم.
مفهوم العمودين الداعمين
لتسهيل فهم الميكانيكا الحيوية وأنماط الكسور في هذه المنطقة، ابتكر العالمان إميل ليتورنيل وروبرت جوديت مفهوما ثوريا يصف تجويف مفصل الورك وكأنه مدعوم بعمودين عظميين متميزين يشكلان حرف واي مقلوب باللغة الإنجليزية.

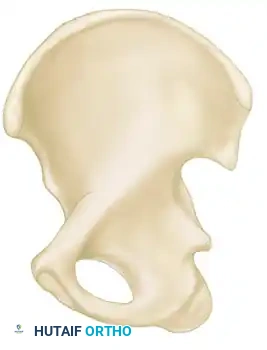
العمود الأمامي
يمتد العمود الأمامي من العرف الحرقفي الأمامي نزولا إلى الارتفاق العاني. يتكون هذا العمود من النصف الأمامي للجناح الحرقفي، والأشواك الحرقفية الأمامية العلوية والسفلية، والنصف الأمامي من السطح المفصلي لتجويف الورك، بالإضافة إلى الفروع العلوية والسفلية لعظمة العانة.
العمود الخلفي
يعد العمود الخلفي دعامة عظمية ضخمة وكثيفة مصممة خصيصا لتحمل القوى الأساسية الناتجة عن تحمل الوزن. يشمل هذا العمود الأحدوبة الإسكية، والشوكة الإسكية، والنصف الخلفي من تجويف مفصل الورك، والعظام الكثيفة التي تشكل الشقوق الوركية الكبرى والصغرى.



قبة تجويف الورك والسطح الرباعي
تعتبر قبة تجويف مفصل الورك (سقف التجويف) الجزء الأكثر أهمية في تحمل الوزن، حيث تستقر تحتها رأس عظمة الفخذ مباشرة. إن الاستعادة التشريحية الدقيقة لهذه القبة، مع ضمان تمركز رأس عظمة الفخذ تحتها بشكل مثالي، هو الهدف الأسمى لأي خطة علاجية، سواء كانت جراحية أو تحفظية.
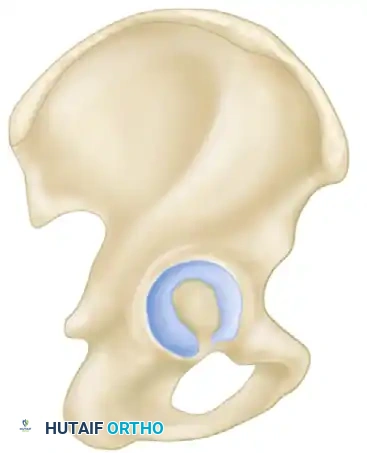
إلى الداخل من تجويف مفصل الورك يقع "السطح الرباعي"، وهو صفيحة عظمية مسطحة تشكل الحد الجانبي لتجويف الحوض الحقيقي. هذا السطح رقيق هيكليا، مما يفرض تحديات كبيرة على الجراحين عند اختيار نوع التثبيت الداخلي (مثل طول المسامير واتجاهها) لضمان عدم اختراق مساحة المفصل.
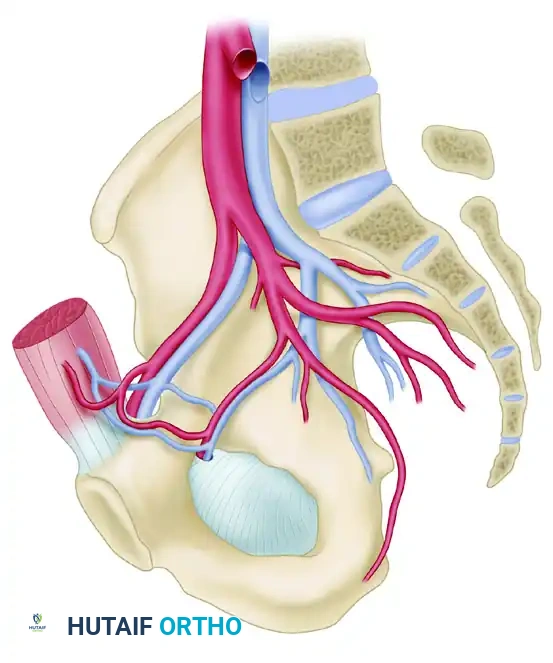
الأعصاب والأوعية الدموية الهامة
يحتضن الحوض مجموعة من الهياكل العصبية والوعائية الحيوية التي تكون عرضة لخطر كبير أثناء الحادث الأولي وأيضا أثناء التدخلات الجراحية اللاحقة. يجب على الجراحين تصميم وتنفيذ المقاربات الجراحية بدقة متناهية لتجنب هذه المخاطر.
العصب الوركي والأوعية الألوية العلوية
يخرج العصب الوركي (عرق النسا)، وهو أطول وأسمك عصب في جسم الإنسان، من الحوض عبر الشق الوركي الأكبر. هذا العصب عرضة للإصابة بشكل كبير في حالات خلع مفصل الورك الخلفي المصحوب بكسور.
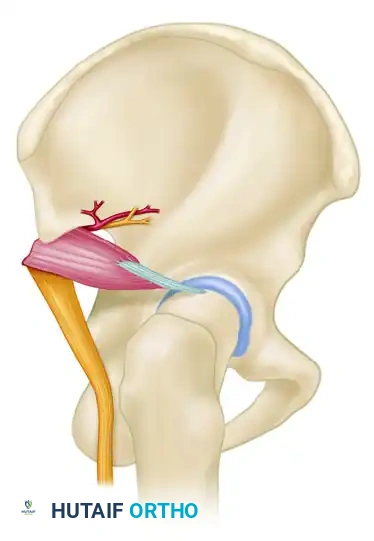
التاج المميت
أثناء العمليات الجراحية التي تتم من الجهة الأمامية للحوض، يجب على الجراح أن يكون على دراية تامة بوصلة دموية تعرف طبيا باسم "التاج المميت". وهي عبارة عن تشابك شرياني ووريدي متغير يمر فوق الفرع العلوي لعظمة العانة. الفشل في تحديد هذا الاتصال الوعائي والتعامل معه بحذر قد يؤدي إلى نزيف حاد.
أسباب وعوامل خطر كسور الحوض
لا تحدث كسور الحوض وتجويف مفصل الورك بسهولة في العظام السليمة، بل تتطلب قوة ضغط أو صدمة هائلة. من أبرز الأسباب التي تؤدي إلى هذه الإصابات:
- حوادث السيارات والدراجات النارية: وهي السبب الأكثر شيوعا، حيث يتعرض الجسم لقوة اصطدام عنيفة تنتقل عبر عظمة الفخذ لتضرب تجويف الحوض.
- السقوط من ارتفاعات عالية: مثل حوادث العمل في مواقع البناء أو السقوط من الشرفات، حيث يرتطم المريض بالأرض على جانبه أو على قدميه، مما يدفع رأس الفخذ بقوة داخل تجويف الحوض.
- الإصابات الرياضية الشديدة: في الرياضات التي تتضمن سرعات عالية واحتكاكا عنيفا، مثل ركوب الخيل أو التزلج.
- هشاشة العظام: في كبار السن، قد يؤدي السقوط البسيط من مستوى الوقوف إلى كسور في الحوض بسبب ضعف البنية العظمية وفقدان كثافتها.
الأعراض المصاحبة لكسور الحوض
تتميز كسور الحوض وتجويف مفصل الورك بأعراض حادة وفورية لا يمكن تجاهلها، وتتطلب نقلا عاجلا إلى قسم الطوارئ. تشمل هذه الأعراض:
- ألم مبرح: ألم شديد وحاد في منطقة الورك، الفخذ، أسفل الظهر، أو الحوض، يزداد سوءا مع أي محاولة للحركة.
- عدم القدرة على تحمل الوزن: العجز التام عن الوقوف أو المشي أو تحميل أي وزن على الساق المصابة.
- تشوه مرئي: قد تبدو الساق المصابة أقصر من الساق السليمة، أو قد تكون مستديرة بشكل غير طبيعي إلى الداخل أو الخارج (خاصة في حالات خلع مفصل الورك المصاحب للكسر).
- تورم وكدمات: ظهور تورم سريع وكدمات زرقاء أو أرجوانية حول منطقة الورك أو الحوض.
- تنميل أو ضعف: في حالة تضرر العصب الوركي، قد يشعر المريض بتنميل، وخز، أو ضعف في الساق أو القدم المصابة، وصولا إلى صعوبة في تحريك الكاحل أو أصابع القدم.
طرق تشخيص كسور الحوض وتجويف الورك
التشخيص الدقيق هو حجر الأساس في وضع خطة العلاج المناسبة. يعتمد أطباء جراحة العظام على مزيج من الفحص السريري وتقنيات التصوير المتقدمة لتحديد نوع الكسر ومدى تعقيده.
الفحص السريري المبدئي
في قسم الطوارئ، يقوم الطبيب بتقييم الحالة العامة للمريض (مجرى التنفس، الدورة الدموية) للتأكد من استقرار العلامات الحيوية، نظرا لأن كسور الحوض قد تترافق مع نزيف داخلي. بعد ذلك، يتم فحص الطرف المصاب بدقة لتقييم النبض، والإحساس، والقدرة الحركية للتأكد من سلامة الأعصاب والأوعية الدموية.
التصوير الإشعاعي المتقدم
يعتمد التصنيف الدقيق للكسر والتخطيط الجراحي على سلسلة من الصور الإشعاعية القياسية، مدعومة بشكل أساسي في الممارسة الحديثة بالتصوير المقطعي المحوسب.
الأشعة السينية القياسية
يبدأ التقييم بصورة أمامية خلفية للحوض، تليها صور مائلة بزاوية 45 درجة (تعرف بمناظر جوديت) لرؤية الأعمدة العظمية بوضوح. يجب تحديد معالم إشعاعية أساسية لفهم نمط الكسر، مثل خطوط الأعمدة الأمامية والخلفية، وسقف تجويف الورك.
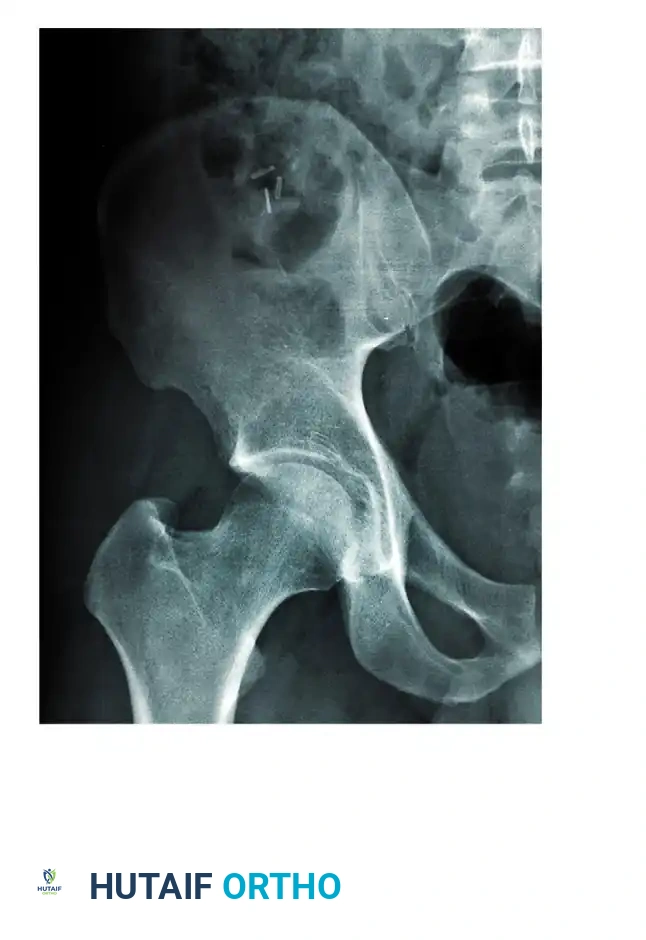
الأشعة المقطعية المحوسبة
يعد إجراء الأشعة المقطعية أمرا إلزاميا في كسور تجويف مفصل الورك. فهي تحدد بدقة حجم الشظايا العظمية، ووجود أي قطع عظمية صغيرة داخل مساحة المفصل، والاتجاه الدقيق لخطوط الكسر. كما توفر صورا ثلاثية الأبعاد تساعد الجراح على التخطيط للعملية وكأنه يرى الحوض الحقيقي أمامه.
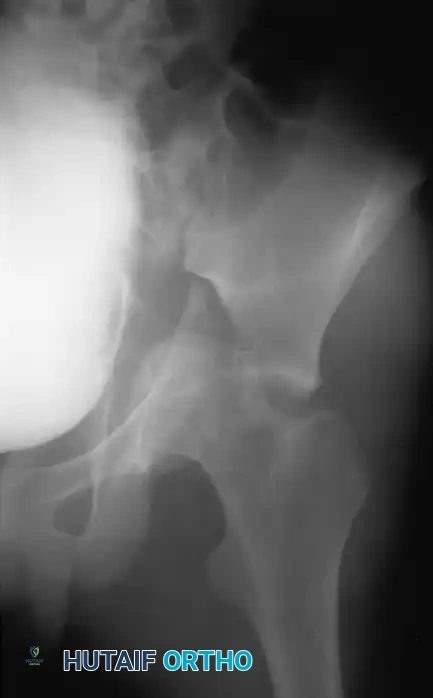
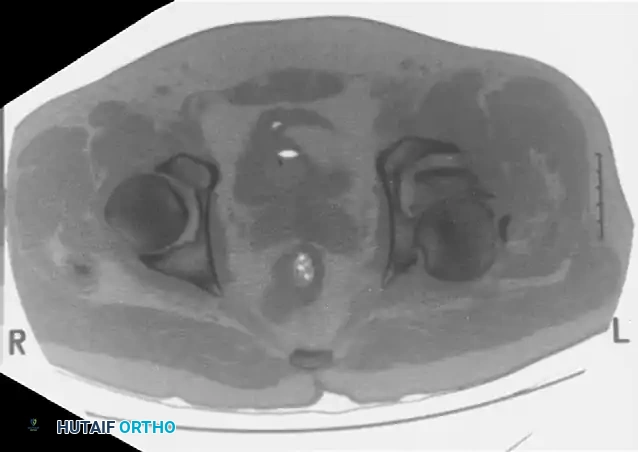
تصنيف كسور تجويف مفصل الورك
لتوحيد لغة التواصل بين الجراحين وتحديد خطة العلاج، يتم تصنيف هذه الكسور بناء على نظام "ليتورنيل وجوديت"، والذي يقسم الكسور إلى نوعين رئيسيين:
- الكسور البسيطة الأساسية: وتشمل كسور الجدار الخلفي (وهي الأكثر شيوعا)، كسر العمود الخلفي، كسر الجدار الأمامي، كسر العمود الأمامي، والكسر المستعرض الذي يقسم العظمة إلى نصفين علوي وسفلي.
- الكسور المركبة المرتبطة: وهي مزيج من الكسور الأساسية، مثل كسر العمودين معا، حيث ينفصل السطح المفصلي بالكامل عن الهيكل العظمي المحوري للحوض.
الخيارات العلاجية لكسور الحوض
يتم تحديد الخطة العلاجية بناء على عدة عوامل، منها: نوع الكسر، مدى تحرك العظام من مكانها (الإزاحة)، استقرار المفصل، عمر المريض، وحالته الصحية العامة.
العلاج التحفظي بدون جراحة
يقتصر العلاج غير الجراحي على مجموعة مختارة بعناية من المرضى. يجب تلبية معايير صارمة لضمان بقاء رأس عظمة الفخذ متمركزا بشكل صحيح تحت سقف مفصل سليم يتحمل الوزن. تشمل دواعي العلاج التحفظي:
- الحد الأدنى من الإزاحة: ألا تتجاوز المسافة بين حواف الكسر 2 ملليمتر.
- سلامة منطقة تحمل الوزن: إذا أظهرت الأشعة أن الكسر يقع خارج المنطقة العلوية الحرجة التي تتحمل وزن الجسم.
- الحالة الصحية للمريض: المرضى الذين يعانون من أمراض مزمنة شديدة تجعل من التخدير أو الجراحة الكبرى خطرا يهدد حياتهم.
يتضمن العلاج التحفظي الراحة التامة في السرير لفترة محددة، استخدام مسكنات الألم، العلاج الطبيعي المبكر للحفاظ على حركة المفاصل الأخرى، واستخدام العكازات أو المشاية مع منع تحميل الوزن على الساق المصابة لعدة أسابيع.
التدخل الجراحي لكسور الحوض
يعد التدخل الجراحي هو المعيار الذهبي لمعظم كسور تجويف مفصل الورك المزاحة، وذلك لمنع التدهور السريع للمفصل وحدوث الخشونة. تشمل دواعي الجراحة:
- الإزاحة الكبيرة: إزاحة تزيد عن 2 ملليمتر داخل القبة المفصلية الحاملة للوزن.
- عدم الاستقرار: كسور الجدار الخلفي التي تشمل جزءا كبيرا من السطح المفصلي وتؤدي إلى عدم استقرار مفصل الورك.
- عدم التطابق: أي فقدان للتمركز الدقيق لرأس عظمة الفخذ داخل التجويف.
- وجود شظايا عظمية: وجود قطع عظمية أو أنسجة محشورة داخل مساحة المفصل تمنع حركته الطبيعية.
- الخلع المستعصي: حالات خلع مفصل الورك التي لا يمكن إرجاعها يدويا وتتطلب تدخلا جراحيا طارئا.
التقنيات الجراحية المتقدمة
يتم اختيار النهج الجراحي (مكان الشق الجراحي) بناء على نمط الكسر، حيث يهدف الجراح إلى الوصول المباشر للكسر لإعادة العظام إلى وضعها التشريحي الدقيق وتثبيتها.
النهج الجراحي الخلفي
يستخدم هذا النهج بشكل رئيسي لكسور الجدار الخلفي والعمود الخلفي. يتم وضع المريض على بطنه أو على جانبه. يقوم الجراح بعمل شق يمر عبر منطقة الأرداف للوصول إلى الجزء الخلفي من مفصل الورك. يتم إبعاد العضلات بحذر شديد لحماية العصب الوركي. بعد تنظيف منطقة الكسر، يتم إعادة العظام إلى مكانها وتثبيتها باستخدام شرائح معدنية خاصة ومسامير طبية قوية.
النهج الجراحي الأمامي
يستخدم هذا النهج لكسور العمود الأمامي والجدار الأمامي. يتم وضع المريض على ظهره، ويتم عمل الشق الجراحي في منطقة أسفل البطن أو أعلى الفخذ. يتطلب هذا النهج مهارة فائقة للتعامل مع الأوعية الدموية الكبيرة والأعصاب التي تمر في هذه المنطقة. يتم استخدام أدوات رد متخصصة لإعادة العظام لوضعها وتثبيتها بشرائح ومسامير طويلة تمتد عبر العمود الأمامي.
في بعض الكسور المعقدة جدا، قد يضطر الجراح لاستخدام نهج جراحي مزدوج (أمامي وخلفي) لضمان التثبيت الكامل.
مرحلة التعافي وإعادة التأهيل
نجاح جراحة كسور الحوض لا يعتمد فقط على مهارة الجراح داخل غرفة العمليات، بل يعتمد بشكل متساو على التزام المريض ببروتوكولات ما بعد الجراحة وبرامج إعادة التأهيل.
بروتوكول ما بعد الجراحة
| الأسبوع | أهداف التعافي والتعليمات الطبية |
|---|---|
| الأسبوع 1-2 | البقاء في المستشفى لعدة أيام. التركيز على السيطرة على الألم. البدء في استخدام الأدوية المسيلة للدم لمنع الجلطات. يمنع منعا باتا تحميل الوزن على الساق المصابة. البدء بحركات بسيطة للقدم والكاحل لتنشيط الدورة الدموية. |
| الأسبوع 3-6 | الخروج للمنزل. الاستمرار في منع تحميل الوزن (يسمح بملامسة أصابع القدم للأرض فقط للتوازن). جلسات علاج طبيعي خفيفة لتحريك المفصل سلبيا لمنع التيبس. |
| الأسبوع 7-12 | مراجعة الطبيب وإجراء أشعة سينية لتقييم التئام العظام. إذا كان الالتئام جيدا، يسمح بزيادة تحميل الوزن تدريجيا باستخدام العكازات. تكثيف تمارين العلاج الطبيعي لتقوية العضلات المحيطة بالحوض. |
| الشهر 3-6 | التخلي التدريجي عن العكازات. العودة للمشي الطبيعي. الاستمرار في تمارين التقوية والمرونة. العودة للأنشطة اليومية المعتادة والعمل المكتبي. |
| الشهر 6-12 | العودة للأنشطة الرياضية الخفيفة والمهام التي تتطلب مجهودا بدنيا أكبر، وذلك بعد استشارة الطبيب المعالج وتقييم القوة العضلية النهائية. |
العلاج الطبيعي والحركة
يبدأ العلاج الطبيعي عادة في اليوم الأول بعد الجراحة. يقوم أخصائي العلاج الطبيعي بتوجيه المريض لأداء تمارين الحركة السلبية (حيث يحرك الأخصائي ساق المريض) والحركة النشطة المساعدة. هذا التحريك المبكر ضروري جدا لتغذية الغضروف المفصلي ومنع تيبس المفصل. يجب على المريض الالتزام التام بتعليمات أخصائي العلاج الطبيعي وعدم التسرع في تحميل الوزن قبل الوقت المحدد لتجنب فشل التثبيت المعدني.
المضاعفات المحتملة وكيفية الوقاية منها
كما هو الحال مع أي إصابة كبرى وجراحة معقدة، هناك مخاطر محتملة. يعمل الفريق الطبي جاهدا لتقليل هذه المخاطر من خلال التخطيط الدقيق والرعاية الفائقة. تشمل المضاعفات المحتملة:
- خشونة المفصل المبكرة: وهي المضاعفة الأكثر شيوعا على المدى الطويل. تحدث إذا تلف غضروف المفصل بشدة أثناء الحادث الأولي. في الحالات الشديدة، قد يتطلب الأمر لاحقا إجراء جراحة لتغيير مفصل الورك بالكامل.
- نخر رأس عظمة الفخذ: يحدث نتيجة انقطاع التروية الدموية عن رأس عظمة الفخذ أثناء الإصابة، مما يؤدي إلى موت الخلايا العظمية وانهيار المفصل.
- تجلط الدم (الخثار الوريدي العميق): إصابات الحوض تحمل خطرا كبيرا لتكوين جلطات دموية في الساقين. لذلك، يتم إعطاء المرضى أدوية مسيلة للدم واستخدام أجهزة ضغط هوائية للساقين كإجراء وقائي أساسي.
- إصابة الأعصاب: خاصة العصب الوركي، سواء بسبب الحادث نفسه أو بشكل غير مقصود أثناء الجراحة. قد يؤدي ذلك إلى ضعف مؤقت أو دائم في حركة القدم (سقوط القدم).
- التعظم غير الطبيعي: نمو عظام جديدة في الأنسجة الرخوة والعضلات المحيطة بالمفصل بعد الجراحة، مما قد يحد من نطاق الحركة. يمكن الوقاية منه باستخدام أدوية معينة مضادة للالتهابات أو جرعة واحدة من العلاج الإشعاعي الموضعي.
- العدوى: خطر الإصابة بالتهاب في موقع الجراحة. يتم إعطاء المضادات الحيوية الوقائية والالتزام بأعلى معايير التعقيم للحد من هذا الخطر.
الأسئلة الشائعة حول كسور الحوض
هل أحتاج إلى عملية جراحية دائما لعلاج كسر الحوض
ليس دائما. إذا كان الكسر بسيطا، والعظام لم تتحرك من مكانها (إزاحة أقل من 2 مم)، ولا يؤثر الكسر على المنطقة الحاملة للوزن في المفصل، فقد يوصي الطبيب بالعلاج التحفظي الذي يعتمد على الراحة واستخدام العكازات دون تدخل جراحي.
كم يستغرق التعافي التام من كسر الحوض
التعافي من كسور الحوض هو عملية تدريجية. عادة ما يستغرق التئام العظام من 8 إلى 12 أسبوعا. ومع ذلك، قد يستغرق التعافي الوظيفي الكامل، بما في ذلك استعادة قوة العضلات ونطاق الحركة الطبيعي، من 6 أشهر إلى عام كامل، ويعتمد ذلك بشكل كبير على الالتزام ببرنامج العلاج الطبيعي.
متى يمكنني المشي بعد جراحة كسر الحوض
يمنع تحميل الوزن الكامل على الساق المصابة لمدة تتراوح بين 8 إلى 12 أسبوعا بعد الجراحة لحماية التثبيت المعدني والسماح للعظام بالالتئام. خلال هذه الفترة، ستستخدم العكازات أو المشاية. سيقرر طبيبك متى يمكنك البدء في تحميل الوزن تدريجيا بناء على صور الأشعة الدورية.
آلام الورك المبرحة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. وخبرة استثنائية في جراحات استبدال مفصل الورك والمراجعة المعقدة.
مواضيع أخرى قد تهمك