الدليل الشامل لجراحة تثبيت كسور الحوض وعظم العجز بالمسامير
الخلاصة الطبية
عملية تثبيت كسور الحوض بالمسامير هي إجراء جراحي دقيق يهدف إلى استعادة استقرار الحلقة الحوضية بعد التعرض لكسور في عظم العجز أو خلع في المفصل العجزي الحرقفي. يتم استخدام مسامير خاصة توضع بدقة عالية لحماية الأعصاب وضمان التئام العظام بشكل سليم.
الخلاصة الطبية السريعة: عملية تثبيت كسور الحوض بالمسامير هي إجراء جراحي دقيق يهدف إلى استعادة استقرار الحلقة الحوضية بعد التعرض لكسور في عظم العجز أو خلع في المفصل العجزي الحرقفي. يتم استخدام مسامير خاصة توضع بدقة عالية لحماية الأعصاب وضمان التئام العظام بشكل سليم.
مقدمة عن كسور الحوض وعظم العجز
تعتبر الحلقة الحوضية الخلفية هي المحور الأساسي لتحمل الوزن في جسم الإنسان، حيث تقوم بنقل القوى والضغط من العمود الفقري والهيكل العظمي العلوي إلى الأطراف السفلية. عندما تتعرض هذه المنطقة المعقدة للإصابة، سواء من خلال كسور عظم العجز، أو خلع المفصل العجزي الحرقفي، أو الكسور المصحوبة بخلع، فإن استقرار الحوض يتأثر بشدة، مما يجعل التدخل الطبي الفوري والمتقن أمراً بالغ الأهمية.
لقد أصبح إجراء تثبيت كسور الحوض بالمسامير (وتحديداً إدخال المسامير العجزية الحرقفية الخلفية) هو المعيار الذهبي والأكثر فعالية لعلاج هذه الإصابات المعقدة. هذا الإجراء الجراحي، الذي تطور على يد كبار رواد جراحة العظام في العالم، يتطلب من الجراح معرفة دقيقة للغاية بالتشريح ثلاثي الأبعاد للحوض، ومهارة عالية في قراءة الأشعة أثناء الجراحة، وتنفيذاً جراحياً لا يحتمل الخطأ.
تم إعداد هذا الدليل الطبي الشامل خصيصاً للمرضى وذويهم، لتقديم شرح وافٍ ومبسط حول دواعي إجراء الجراحة، وكيفية التخطيط لها، والخطوات الجراحية سواء بالطريقة المفتوحة أو عبر التدخل المحدود، وصولاً إلى مرحلة التعافي.
فهم تشريح الحوض والمفصل العجزي الحرقفي
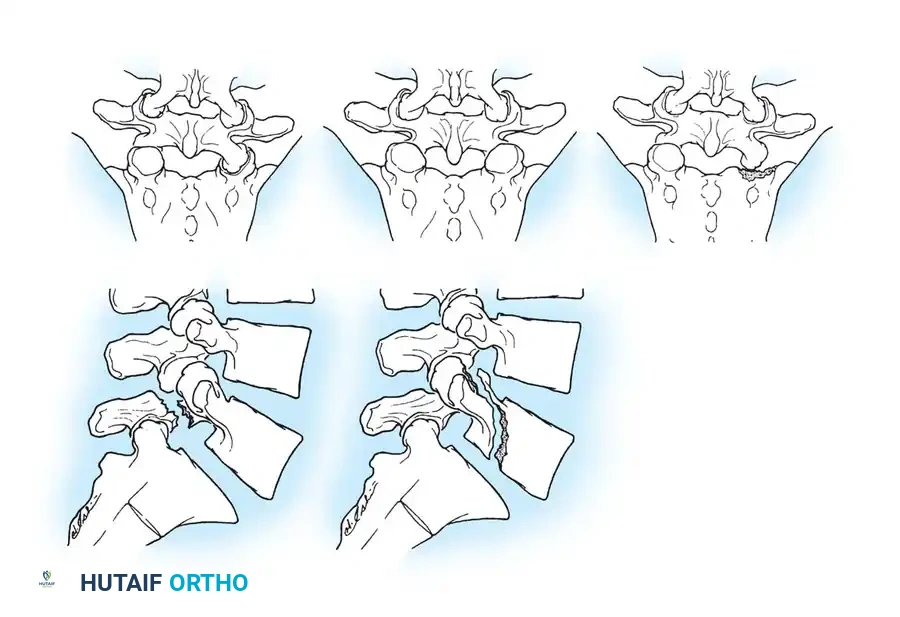
لفهم طبيعة الإصابة وكيفية علاجها، من المهم التعرف على البنية التشريحية المعقدة للحوض. يتميز الجزء العلوي من عظم العجز (العظمة المثلثة في نهاية العمود الفقري) بتكوين ثلاثي الأبعاد شديد التعقيد والتنوع بين الأشخاص.
يتطلب الوضع الآمن للمسمار الطبي المرور عبر ممر عظمي ضيق يُعرف طبياً باسم "المنطقة الآمنة" داخل جسم الفقرة العجزية الأولى، وأحياناً الثانية.
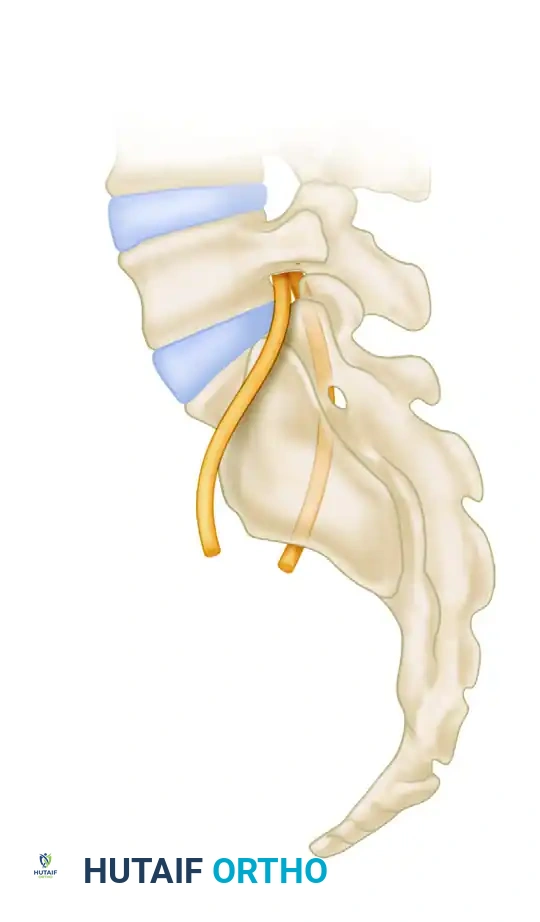
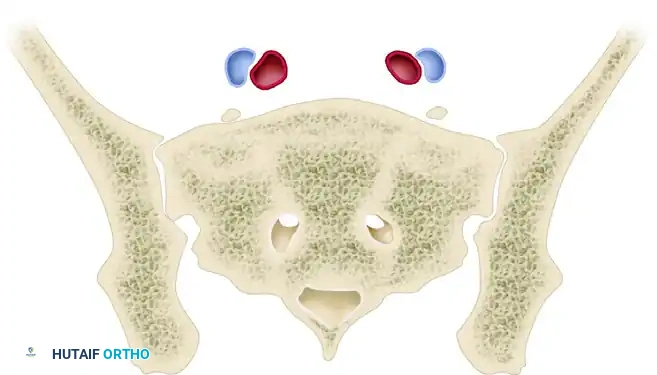
المنطقة الآمنة وانحدار جناح العجز
يحتوي جناح العجز الطبيعي على سطح أمامي علوي مائل يُعرف باسم "انحدار جناح العجز". هذا الانحدار يشكل الحدود الأمامية الصارمة للمنطقة الآمنة التي يجب أن يمر منها المسمار.
أمام هذا الانحدار العظمي مباشرة، توجد هياكل حيوية في غاية الأهمية، أبرزها جذر العصب القطني الخامس والأوعية الدموية الحرقفية الكبيرة. إذا لم يتم وضع المسمار بدقة متناهية وتجاوز هذه الحدود، فقد يؤدي ذلك إلى مضاعفات خطيرة. أما الحدود الخلفية للمنطقة الآمنة، فتتشكل من القشرة الأمامية لثقب جذر العصب العجزي الأول. لذا، يجب أن يستقر المسمار تماماً في المنتصف لحماية جميع الأعصاب.

الاختلافات التشريحية بين المرضى
يجب على الجراح إجراء تقييم شامل لملامح عظم العجز العلوي لكل مريض على حدة. أثبتت الدراسات الطبية أن نسبة كبيرة من المرضى (تصل إلى 35%) لديهم ما يُعرف بـ "خلل التنسج العجزي" أو اختلافات طبيعية في شكل العظام. في هذه الحالات، يكون الممر العظمي أضيق بكثير، مما يقلص حجم "المنطقة الآمنة" بشكل كبير.
علاوة على ذلك، قد يعاني بعض المرضى من تقعر أو تراجع في الجزء الأمامي من جناح العجز. هذا التقعر يخلق فخاً تشريحياً خطيراً للجراح غير المتمرس، حيث قد يخرج المسمار من العظم ليدخل في منطقة الأعصاب ثم يعود للعظم مرة أخرى، وهو ما يهدد العصب القطني الخامس بشكل مباشر.
الأسباب وعوامل الخطر المؤدية لكسور الحوض
تحدث كسور الحوض الخلفية وخلع المفصل العجزي الحرقفي عادة نتيجة تعرض الجسم لقوة هائلة. تشمل الأسباب الأكثر شيوعاً ما يلي:
- حوادث السيارات أو الدراجات النارية عالية السرعة.
- السقوط من ارتفاعات عالية (مثل حوادث العمل في مواقع البناء).
- الإصابات الرياضية العنيفة.
- حوادث الدهس.
- في حالات كبار السن، قد تحدث كسور الحوض نتيجة سقوط بسيط بسبب هشاشة العظام المتقدمة.
الأعراض والعلامات التحذيرية
إذا تعرضت لحادث وأصبت بكسر في الحلقة الحوضية الخلفية، فقد تواجه مجموعة من الأعراض الشديدة التي تتطلب تدخلاً إسعافياً فورياً، ومنها:
- ألم مبرح وحاد في منطقة أسفل الظهر، الأرداف، أو الفخذين.
- عدم القدرة المطلقة على الوقوف أو تحمل الوزن على الساقين.
- تورم وكدمات شديدة في منطقة الحوض أو أسفل الظهر.
- تنميل أو خدر أو ضعف في الساقين (مما قد يشير إلى انضغاط الأعصاب).
- في الحالات الشديدة، قد يحدث نزيف داخلي يؤدي إلى الدوار، انخفاض ضغط الدم، وصدمة.
التشخيص والتقييم الطبي قبل الجراحة
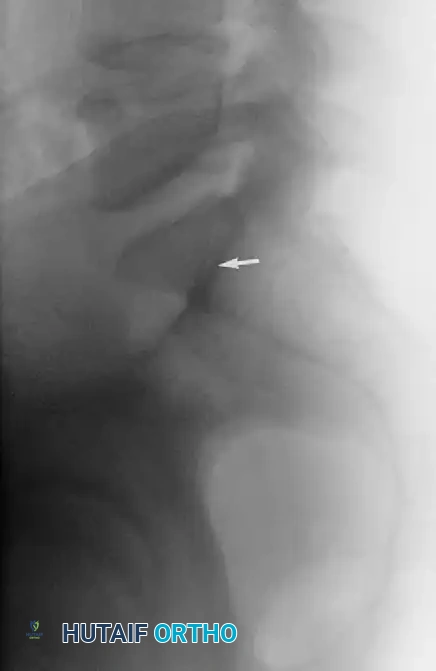
لا يمكن الاعتماد على صور الأشعة السينية العادية (الأمامية الخلفية) وحدها لتشخيص والتخطيط لجراحة تثبيت الحوض. التخطيط الجراحي الدقيق هو مفتاح نجاح هذه العملية.
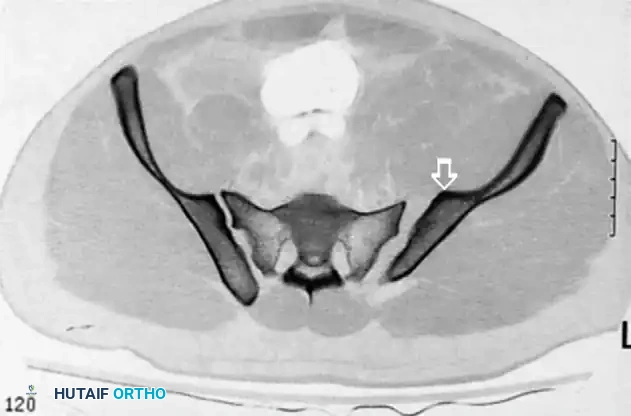
دور الكثافة القشرية الحرقفية
يستخدم الجراحون علامة تشريحية هامة تظهر في الأشعة تُعرف بـ "الكثافة القشرية الحرقفية". هذه العلامة تساعد الجراح على تقدير انحدار جناح العجز وتحديد الحدود الأمامية للمنطقة الآمنة بدقة أثناء الجراحة. في معظم المرضى، تتطابق هذه العلامة تماماً مع الانحدار العظمي، مما يجعلها دليلاً موثوقاً لحماية الأعصاب.
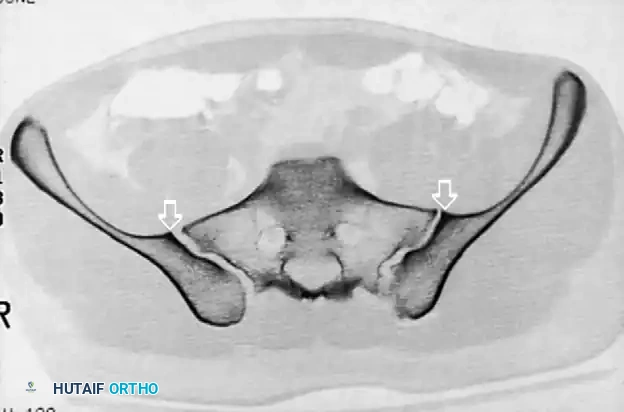
أهمية الأشعة المقطعية المتقدمة
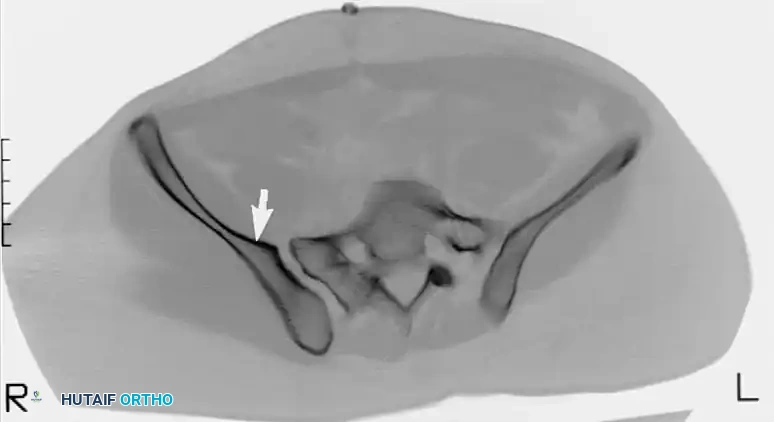
يعتبر إجراء فحص بالأشعة المقطعية مع إعادة بناء الصور ثلاثية الأبعاد خطوة حتمية قبل الجراحة. هذا الفحص يساعد الجراح على:
* تحديد الأبعاد الدقيقة للمنطقة الآمنة في الفقرات العجزية.
* اكتشاف أي تشوهات أو اختلافات في شكل العظام.
* تحديد مسار المسامير بدقة لتجنب أي ضرر للأعصاب أو الأوعية الدموية.
خيارات العلاج والتدخل الجراحي
يعتمد اختيار نوع التدخل الجراحي على طبيعة الكسر، مدى تحرك العظام من مكانها، والحالة الصحية العامة للمريض. يتم إجراء الجراحة إما بالطريقة المفتوحة التقليدية أو عبر تقنية التدخل المحدود (عن طريق الجلد).
تجهيز المريض وغرفة العمليات
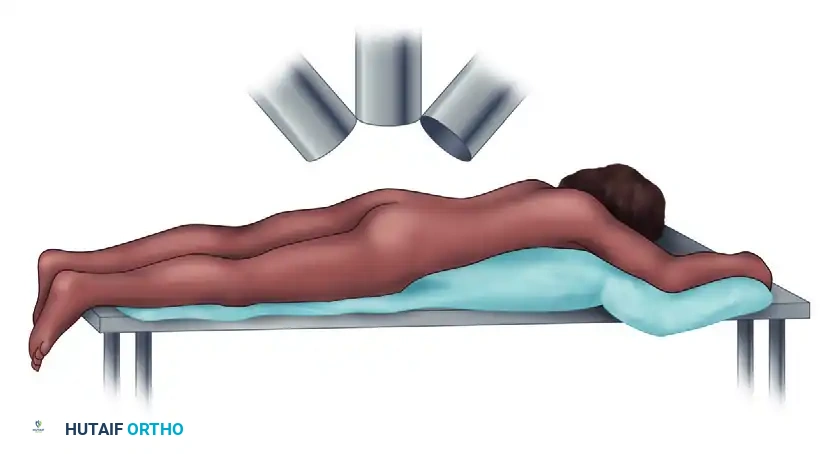
الوضعية الصحيحة للمريض على طاولة العمليات هي الأساس لنجاح الجراحة. يمكن إجراء العملية والمريض مستلقٍ على ظهره أو على بطنه، بناءً على تفضيل الجراح ونوع الإصابات المصاحبة.
في وضعية الاستلقاء على البطن، يتم وضع المريض على طاولة عمليات شفافة للأشعة، مع التأكد من عدم وجود ضغط على البطن لتقليل النزيف.
يتم ضبط جهاز الأشعة الفلوروسكوبي (C-arm) ليدور بحرية حول المريض للحصول على ثلاث زوايا تصوير حيوية دون تحريك المريض، وهي ضرورية لتوجيه المسامير بدقة.
الجراحة المفتوحة لتثبيت الحوض
يُلجأ إلى الجراحة المفتوحة عندما يكون من المستحيل إعادة العظام إلى مكانها الصحيح بالطرق المغلقة، أو عندما يكون هناك ضغط مباشر على الأعصاب يتطلب تحريراً جراحياً.
خطوات الجراحة المفتوحة:
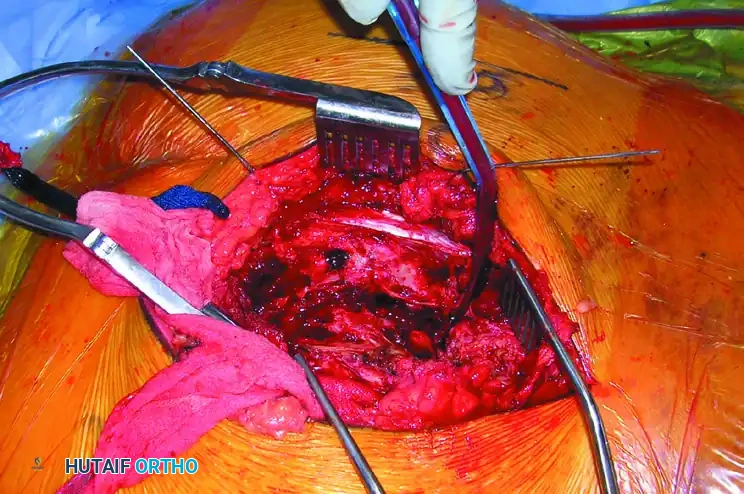
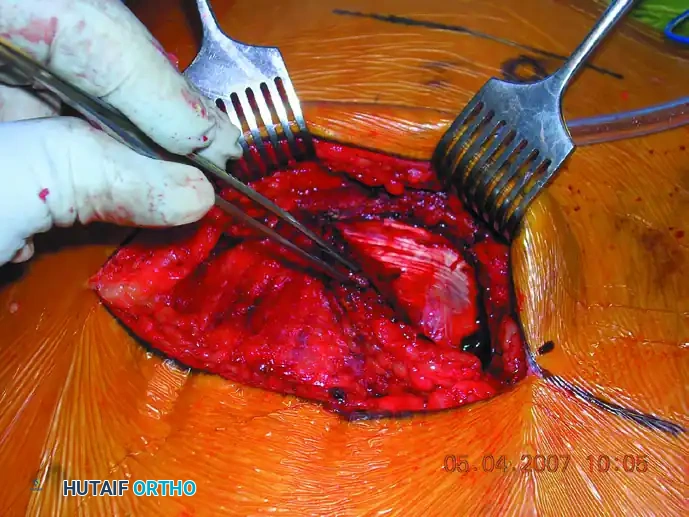
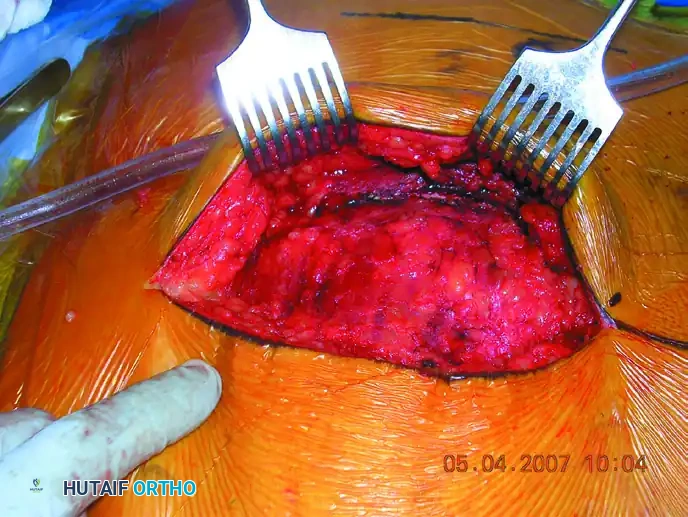
يتم عمل شق جراحي في الجزء الخلفي من الحوض. يقوم الجراح بإبعاد العضلات بحذر للوصول إلى العظام المكسورة والمفصل العجزي الحرقفي.
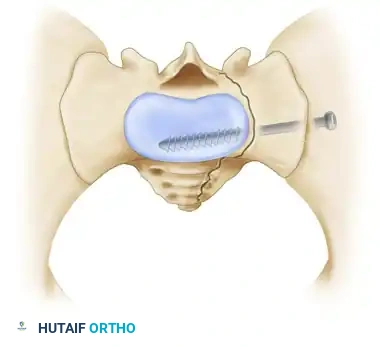
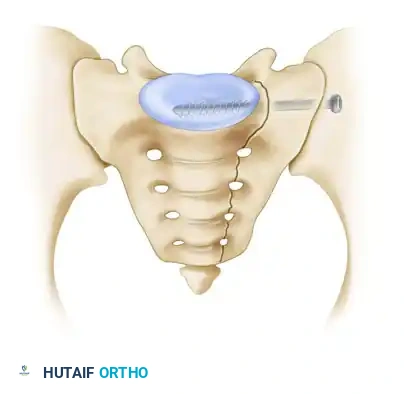
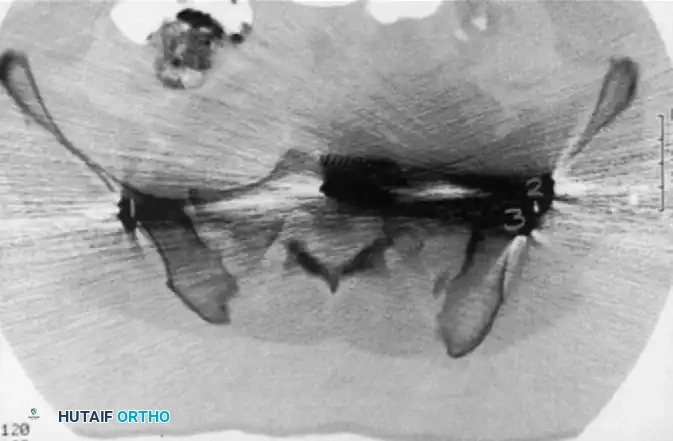
بعد كشف المنطقة، يستخدم الجراح أدوات خاصة لإعادة العظام إلى وضعها التشريحي الطبيعي. ثم، تحت المراقبة المستمرة بالأشعة، يتم إدخال سلك توجيهي يمر عبر المفصل إلى داخل عظم العجز.
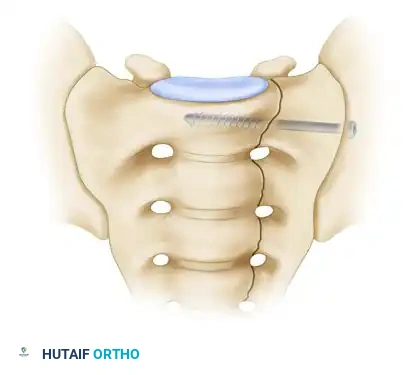
بمجرد التأكد من صحة المسار، يتم إدخال مسامير مجوفة (عادة بقطر 7.0 مم أو 7.3 مم) لتثبيت العظام بقوة.
الجراحة بالتدخل المحدود عبر الجلد
تعتبر هذه التقنية الحديثة خياراً ممتازاً لأنها تقلل من تلف الأنسجة، وتقلل من فقدان الدم، وتخفض معدلات العدوى. تعتمد هذه الطريقة كلياً على دقة التصوير الإشعاعي أثناء الجراحة.
يجب أولاً إعادة العظام إلى مكانها باستخدام الشد أو أدوات خارجية قبل البدء. بعد ذلك، يتم إدخال أسلاك التوجيه عبر الجلد مباشرة إلى العظم تحت مراقبة الأشعة من زوايا متعددة للتأكد من عدم اقتراب السلك من الأعصاب أو القناة الشوكية.
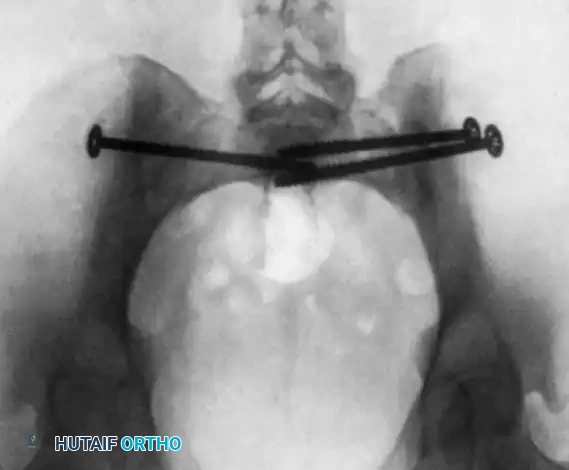
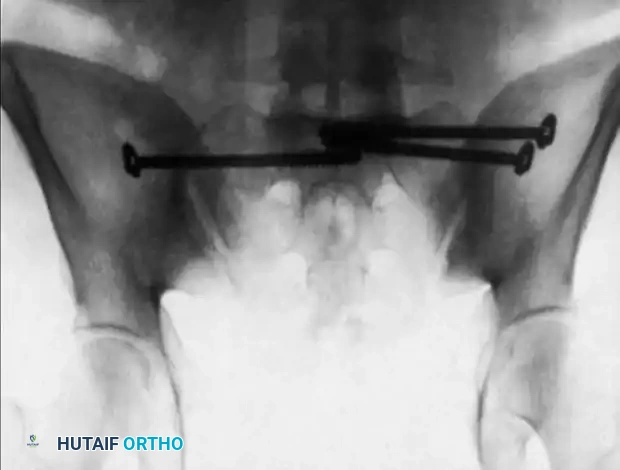
بمجرد التأكد من المسار، يتم تثبيت المسامير فوق أسلاك التوجيه.
| وجه المقارنة | الجراحة المفتوحة | التدخل المحدود (عبر الجلد) |
|---|---|---|
| حجم الشق الجراحي | كبير نسبياً | ثقوب صغيرة جداً |
| فقدان الدم | أعلى | أقل بكثير |
| خطر العدوى | موجود بنسبة معينة | منخفض جداً |
| الاعتماد على الأشعة | متوسط إلى عالي | عالي جداً (أساسي) |
| دواعي الاستخدام | الكسور المعقدة، ضغط الأعصاب | الكسور التي يمكن ردها مغلقاً |
مخاطر ومضاعفات جراحة تثبيت الحوض
كما هو الحال مع أي تدخل جراحي كبير، هناك مخاطر محتملة. يقوم الجراح المتمرس باتخاذ كافة التدابير لتجنبها. من أبرز هذه المضاعفات:
إصابة الأعصاب:
تعتبر إصابة الأعصاب (خاصة العصب القطني الخامس أو العجزي الأول) من أشد المضاعفات. يحدث هذا غالباً إذا لم يتم التعرف على الاختلافات التشريحية للمريض، مما يؤدي إلى خروج المسمار من العظم واحتكاكه بالعصب.
فشل التثبيت:
قد تفشل المسامير في تثبيت العظام إذا كانت العظام هشة جداً (هشاشة العظام)، أو إذا كان الكسر مفتتاً بشدة، مما قد يتطلب دعماً إضافياً بشرائح معدنية.
الجلطات الدموية والعدوى:
مرضى إصابات الحوض معرضون لخطر الإصابة بجلطات الأوردة العميقة، لذلك يتم وصف أدوية مسيلة للدم كإجراء وقائي.
التعافي وإعادة التأهيل بعد الجراحة
تعتبر مرحلة ما بعد الجراحة حاسمة لضمان التئام العظام وعودة المريض لحياته الطبيعية.
- التحميل والمشي: يُمنع المريض عادة من تحميل وزنه على الساق المصابة لفترة تتراوح بين 6 إلى 12 أسبوعاً، بناءً على شدة الكسر وجودة العظام. يتم استخدام العكازات أو الكرسي المتحرك خلال هذه الفترة.
- الوقاية من الجلطات: يتم إعطاء أدوية مميعة للدم (مثل الهيبارين منخفض الوزن الجزيئي) بمجرد أن يصبح ذلك آمناً من الناحية الجراحية لتجنب جلطات الساق.
- المتابعة الطبية: يتم إجراء صور أشعة دورية (مباشرة بعد الجراحة، ثم بعد أسبوعين، 6 أسابيع، و12 أسبوعاً) لمراقبة التئام العظام والتأكد من ثبات المسامير في مكانها.
- العلاج الطبيعي: يبدأ العلاج الطبيعي مبكراً للحفاظ على قوة العضلات ومرونة المفاصل المجاورة دون التأثير السلبي على منطقة الكسر.
الأسئلة الشائعة
نسبة نجاح عملية تثبيت الحوض
تعتبر نسبة نجاح جراحة تثبيت كسور الحوض بالمسامير عالية جداً، خاصة عندما يتم إجراؤها بواسطة جراح عظام متخصص في إصابات الحوض. تساهم الجراحة في تقليل الألم بشكل كبير وتسمح للمريض بالعودة إلى الحركة الطبيعية بعد التئام العظام، وتتجاوز نسب النجاح الوظيفي 85-90% في الحالات التي لا تصاحبها إصابات عصبية شديدة.
موعد القدرة على المشي بعد جراحة كسور الحوض
القدرة على المشي وتحميل الوزن تعتمد بشكل أساسي على نوع الكسر ومدى استقراره بعد التثبيت. في معظم الحالات، يُمنع المريض من تحميل الوزن بالكامل على الساق المصابة لمدة تتراوح بين 6 إلى 12 أسبوعاً. يتم التدرج في المشي باستخدام العكازات أو المشاية الطبية تحت إشراف أخصائي العلاج الطبيعي.
بقاء المسامير في الحوض مدى الحياة
في الغالبية العظمى من الحالات، تُترك المسامير المعدنية في الحوض مدى الحياة ولا يتم إزالتها، حيث أنها تُصنع من مواد متوافقة حيوياً مع الجسم (مثل التيتانيوم). لا يتم اللجوء لإزالة المسامير إلا في حالات نادرة جداً، مثل حدوث تهيج موضعي، أو التهاب، أو إذا تحرك المسمار من مكانه.
علامات الخطر بعد الجراحة
يجب على المريض التواصل مع الطبيب فوراً إذا لاحظ أياً من العلامات التالية: زيادة مفاجئة وغير محتملة في الألم، ظهور خدر أو تنميل جديد في الساقين أو منطقة العجان، ارتفاع في درجة الحرارة، احمرار شديد أو إفرازات من جرح العملية، أو تورم مفاجئ في إحدى الساقين (مما قد يشير إلى جلطة دموية).
الأفضلية بين الجراحة المفتوحة والتدخل المحدود
لا يوجد خيار "أفضل" بشكل مطلق، بل يوجد الخيار "الأنسب" لحالة المريض. التدخل المحدود (عبر الجلد) يفضل لتقليل النزيف وسرعة التئام الجروح، ولكنه يتطلب أن تكون العظام في وضع شبه طبيعي. أما الجراحة المفتوحة، فهي ضرورية للكسور المعقدة، أو عند الحاجة لإزالة الضغط عن الأعصاب، أو عندما يصعب رد العظام لمكانها بالطرق المغلقة.
التعامل مع الألم بعد العملية
يتم إدارة الألم بعد الجراحة من خلال خطة متكاملة تشمل الأدوية المسكنة القوية (مثل أشباه الأفيونات في الأيام الأولى)، ومضادات الالتهاب غير الستيرويدية، ومسكنات الألم العادية. يتناقص الألم بشكل ملحوظ يوماً بعد يوم، وتساعد الكمادات الباردة والوضعية الصحيحة في السرير على تخفيف الانزعاج.
تأثير كسور الحوض على الإنجاب أو الحمل مستقبلا
بالنسبة للنساء، يمكن أن يحدث حمل وإنجاب طبيعي بعد التئام كسور الحوض تماماً. ومع ذلك، يجب إبلاغ طبيب النساء والتوليد بوجود تاريخ مرضي لكسر في الحوض وتثبيت معدني، حيث قد يوصي الطبيب في بعض الحالات المعينة بالولادة القيصرية لتجنب الضغط المفرط على الحلقة الحوضية الملتئمة.
دور العلاج الطبيعي في مرحلة التعافي
العلاج الطبيعي هو جزء لا يتجزأ من رحلة الشفاء. يبدأ في المستشفى بتعليم المريض كيفية الانتقال من السرير للكرسي بأمان. لاحقاً، يركز العلاج على تقوية عضلات الجذع، الحوض، والساقين، واستعادة المدى الحركي، وتدريب المريض على المشي الصحيح لتجنب أي عرج أو اختلال في التوازن.
العودة للعمل بعد الجراحة
تعتمد العودة للعمل على طبيعة المهنة. الأعمال المكتبية التي لا تتطلب مجهوداً بدنياً يمكن العودة إليها خلال 6 إلى 8 أسابيع، مع توفير ترتيبات للجلوس المريح. أما الأعمال الشاقة التي تتطلب رفع أوزان أو الوقوف لفترات طويلة، فقد تتطلب من 4 إلى 6 أشهر أو أكثر للعودة إليها بأمان.
النظام الغذائي لتسريع التئام العظام
لتعزيز التئام العظام، يُنصح باتباع نظام غذائي غني بالكالسيوم (منتجات الألبان، الخضروات الورقية) وفيتامين د (التعرض للشمس، الأسماك الدهنية). كما أن البروتين ضروري جداً لبناء الأنسجة، بالإضافة إلى فيتامين سي والزنك. قد يصف الطبيب مكملات غذائية لضمان حصول الجسم على العناصر اللازمة للشفاء السريع.
===
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. وجاهزية كاملة للتعامل مع جراحات الكسور المعقدة وإنقاذ الأطراف.
مواضيع أخرى قد تهمك