الدليل الشامل لعلاج الكسور المرضية وكسور العنف عند الأطفال
الخلاصة الطبية
الكسور المرضية عند الأطفال هي كسور تحدث في عظام ضعيفة مسبقاً بسبب أمراض مثل العظم الزجاجي أو الأكياس العظمية. يشمل العلاج الحديث التدخل الجراحي لتثبيت العظام، تصحيح التشوهات، والسماح بالحركة المبكرة، مما يقلل من مضاعفات التثبيت الطويل بالجبس ويحمي نمو الطفل.
الخلاصة الطبية السريعة: الكسور المرضية عند الأطفال هي كسور تحدث في عظام ضعيفة مسبقاً بسبب أمراض مثل العظم الزجاجي أو الأكياس العظمية. يشمل العلاج الحديث التدخل الجراحي لتثبيت العظام، تصحيح التشوهات، والسماح بالحركة المبكرة، مما يقلل من مضاعفات التثبيت الطويل بالجبس ويحمي نمو الطفل.
مقدمة عن الكسور المرضية وكسور العنف
تعتبر إصابات العظام عند الأطفال من الحالات الطبية الشائعة التي تتطلب رعاية دقيقة ومتخصصة. تاريخياً، كانت الغالبية العظمى من كسور الأطفال، بما في ذلك الكسور المرضية، تُعالج بطرق غير جراحية من خلال الرد المغلق والتثبيت باستخدام الجبس. ومع ذلك، شهد الطب الحديث تحولاً جذرياً في هذا النهج. مع الانخفاض الكبير في المضاعفات المرتبطة بالتخدير عند الأطفال والحد من التهابات المواقع الجراحية، أصبح التدخل الجراحي خياراً مفضلاً وآمناً في العديد من الحالات.
هذا التوجه الاستباقي نحو الجراحة يقلل بشكل كبير من معدلات المراضة ويحد من الآثار السلبية لفترات التثبيت الطويلة. فالأطفال الذين يعانون من اضطرابات عظمية وراثية أو استقلابية يجب ألا يخضعوا لفترات طويلة من التثبيت بالجبس، لأن غياب التحميل الميكانيكي على العظام يؤدي إلى تفاقم هشاشة العظام الناتجة عن عدم الاستخدام، مما يخلق حلقة مفرغة من الكسور المتكررة. في هذا الدليل الشامل، سنستكشف بعمق كل ما يخص الكسور المرضية، الكسور الناتجة عن الإصابات غير المتعمدة أو العنف، وكيفية التعامل معها جراحياً وطبياً لضمان أفضل نتيجة لطفلك.
تشريح العظام ومراكز النمو عند الأطفال
لفهم كيفية علاج كسور الأطفال، يجب أولاً فهم طبيعة نمو العظام. يختلف عظم الطفل اختلافاً جوهرياً عن عظم البالغين؛ فهو يحتوي على "صفائح النمو" أو المشاش (Physes)، وهي مناطق غضروفية نشطة مسؤولة عن زيادة طول العظم. الفهم العميق لنمو العظام الطولي أمر إلزامي عند التخطيط للتدخلات الجراحية.
تتناسب قدرة العظم على "إعادة التشكيل" (Remodeling) وإصلاح نفسه بشكل مباشر مع عمر الطفل ومدى قرب الكسر من صفيحة النمو الأكثر نشاطاً. كلما كان الطفل أصغر سناً وكان الكسر أقرب لمركز النمو، كانت فرصة تعديل العظم لنفسه أكبر.
تتوزع مساهمات صفائح النمو في الطرف العلوي على النحو التالي:
| العظمة | نسبة النمو من الجزء القريب (العلوي) | نسبة النمو من الجزء البعيد (السفلي) |
|---|---|---|
| عظمة العضد | 80 بالمائة | 20 بالمائة |
| عظمة الكعبرة | 25 بالمائة | 75 بالمائة |
| عظمة الزند | 15 بالمائة | 85 بالمائة |
عند تقييم الطول الإجمالي للطرف العلوي، نجد أن الجزء القريب من عظمة العضد والجزء البعيد من عظمة الكعبرة والزند هي المحركات الأساسية للنمو. وبالتالي، فإن الكسور القريبة من هذه المراكز النشطة للغاية تمتلك قدرة هائلة على إعادة التشكيل في المستويات السهمية والإكليلية. في المقابل، التشوهات الدورانية (التواء العظم حول محوره) لا يتم تصحيحها تلقائياً ويجب تعديلها تشريحياً بدقة أثناء الجراحة.
أسباب الكسور المرضية عند الأطفال
الكسر المرضي هو كسر يحدث في عظم يعاني من ضعف مسبق بسبب حالة مرضية كامنة، مما يجعله عرضة للكسر حتى مع الإصابات الطفيفة التي لا تكسر العظم السليم. التدخل الجراحي يوصى به بشدة في العديد من الكيانات المرضية المحددة:
تكون العظم الناقص
يُعرف هذا المرض شعبياً باسم "العظم الزجاجي". يعاني المرضى المصابون بهذا الخلل الجيني من هشاشة عظام شديدة وكسور متكررة. التدخل الجراحي في هذه الحالات، والذي يستخدم عادةً مسامير نخاعية تلسكوبية تتمدد مع نمو العظم (مثل مسامير فاسير-دوفال)، يمنع التشوه التدريجي ويسمح للطفل بالحركة المبكرة، مما يحسن من جودة حياته بشكل ملحوظ.
الأكياس العظمية الكبيرة
الكسور التي تمر عبر أورام العظام الحميدة، مثل الأكياس العظمية البسيطة أو الأكياس العظمية المتمددة، تتطلب غالباً تدخلاً جراحياً. يشمل العلاج كشط الكيس، ووضع طعوم عظمية (سواء كانت طعوماً ذاتية من المريض، أو طعوماً من متبرع، أو بدائل صناعية)، والتثبيت الداخلي لمنع تكرار الكيس وضمان الاستقرار الهيكلي للعظمة.
الورم العصبي الليفي من النوع الأول
من العلامات المميزة لهذا المرض الانحناء الأمامي الجانبي الخلقي لعظمة الساق (القصبة)، والذي قد يتطور إلى ما يُعرف بالمفصل الكاذب. تتطلب حالات عدم الالتئام المعقدة هذه استئصالاً جراحياً دقيقاً للأنسجة غير الطبيعية، واستخدام طعوم عظمية قوية، وتثبيتاً داخلياً أو خارجياً صارماً لضمان التئام العظم.
الاضطرابات العصبية العضلية
الأطفال الذين يعانون من حالات مثل الشلل الدماغي الشديد أو السنسنة المشقوقة يتعرضون بشكل متكرر لكسور متعددة في العظام الطويلة. يحدث هذا بسبب هشاشة العظام وتقلصات المفاصل. التثبيت الجراحي في هذه الحالات يسهل الرعاية التمريضية ويساعد الطفل على العودة السريعة إلى مستوى وظائفه الأساسية.

الكسور الناتجة عن العنف ضد الأطفال
يمثل العنف ضد الأطفال أو الصدمات غير المتعمدة تحدياً تشخيصياً وقانونياً بالغ الأهمية لطبيب جراحة العظام. تحدث أعلى معدلات الاعتداء على الأطفال في الرضع والأطفال الصغار بين الولادة وعمر السنتين. حماية الطفل في هذه الحالات هي الأولوية القصوى.
العلامات التحذيرية للتشخيص
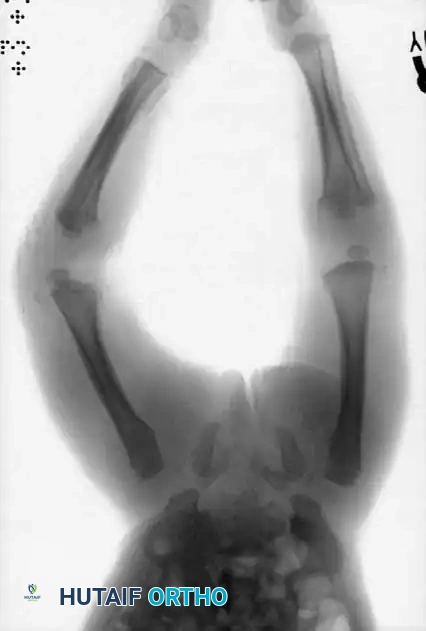
في أي طفل يقل عمره عن سنتين ويحضر إلى الطوارئ بكسر كبير مع تاريخ مرضي مشكوك فيه، أو غير متناسق مع طبيعة الإصابة، أو متأخر في الإبلاغ عنه، يجب أن يكون الاعتداء على الطفل هو التشخيص التفريقي الأساسي. لتأكيد أو استبعاد هذا الاحتمال، يُشار بصرامة إلى إجراء مسح عظمي شامل (وغالباً فحص نظائر مشعة للعظام).
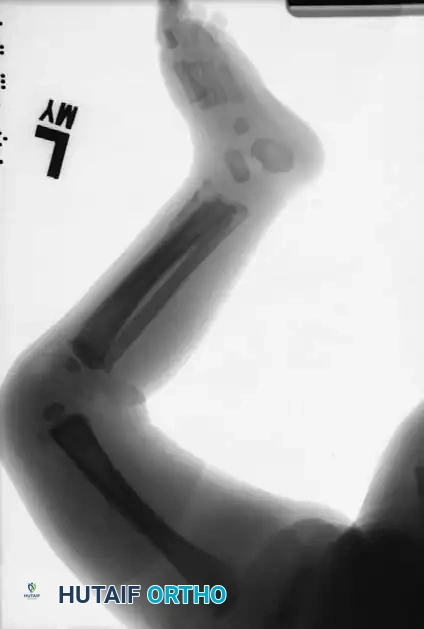
العلامات الإشعاعية المميزة
هناك علامات تظهر في الأشعة السينية تعتبر شبه مؤكدة لحدوث عنف:
* كسور متعددة في مراحل مختلفة من الالتئام: وجود كسور حادة جنباً إلى جنب مع كسور تظهر تكويناً ناضجاً للدُشبُذ (الكالس العظمي) يشير بشكل شبه مؤكد إلى نوبات متكررة من الصدمات غير المتعمدة.
* كسور الزوايا أو مقبض الدلو: هذه الكسور محددة للغاية لإساءة معاملة الأطفال. وتنتج عن قوى سحب وليّ وقص عنيفة مطبقة على أطراف الرضيع، وهي قوى نادراً ما تتكرر في الحوادث العرضية.
* كسور الأضلاع الخلفية: تنتج عن الضغط العنيف والاعتصار لصدر الرضيع.
* كسور الجمجمة المعقدة: خاصة تلك التي تعبر خطوط الدرز في الجمجمة.
العلامات السريرية المرافقة
بالإضافة إلى الكسور، قد يلاحظ الطبيب علامات سريرية تشمل:
* مناطق متعددة من الكدمات الكبيرة في مراحل مختلفة من الشفاء (تتراوح من الأسود والأزرق إلى البني والأخضر).
* إصابات مصاحبة غير عظمية مثل الحروق الجلدية، وتغيرات في العين (نزيف الشبكية الذي يشير إلى متلازمة الطفل المهزوز)، ووجود دم في البول، وإصابات داخل البطن.
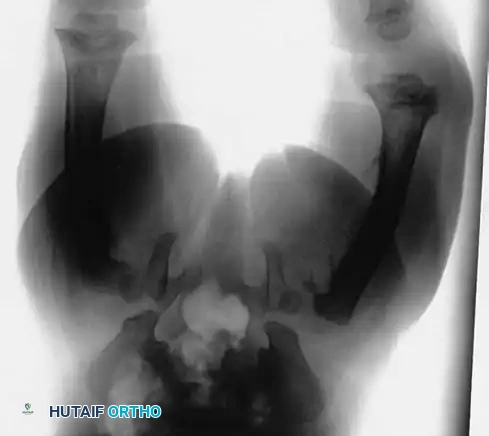
دور طبيب العظام في حماية الطفل
المواقع الأكثر شيوعاً للكسور الناتجة عن إساءة معاملة الأطفال هي المناطق الجذعية (الوسطى) من عظمة العضد، الساق، والفخذ.
يتطلب القانون من الأطباء العمل كمبلغين إلزاميين عن حالات الاشتباه في إساءة معاملة الأطفال. لا يُشترط وجود معرفة مؤكدة أو تشخيص محدد بنسبة مائة بالمائة لتقديم بلاغ؛ بل يكفي وجود اشتباه سريري معقول.
من الحقائق المؤسفة أن القليل من الكسور في هذه الفئة العمرية تتطلب تدخلاً جراحياً صارماً من وجهة نظر ميكانيكية بحتة. ومع ذلك، فإن إدخال الطفل للمستشفى للإدارة الجراحية أو الملاحظة يخدم غالباً غرضاً مزدوجاً: فهو يوفر الرعاية المثلى للعظام مع توفير المأوى للطفل المعنف بعيداً عن المعتدين حتى تتدخل خدمات حماية الطفل. بغض النظر عن طريقة العلاج المختارة، فإن الواجب الأسمى لطبيب العظام هو حماية الطفل وإبلاغ السلطات المختصة.
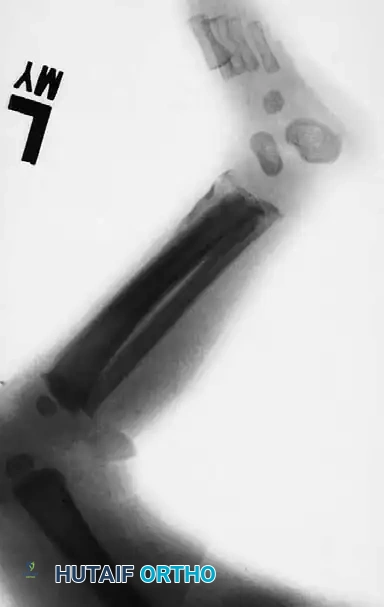
خيارات العلاج الجراحي والمبادئ الأساسية
على الرغم من انخفاض عتبة اللجوء للجراحة في العصر الحديث، إلا أنه لا يزال صحيحاً أن غالبية كسور الأطفال لا تتطلب رداً مفتوحاً وتثبيتاً داخلياً. ولكن عندما يُعتبر التدخل الجراحي ضرورياً، يجب على الجراح الالتزام بمبادئ جراحية صارمة ومخصصة للأطفال:
عدم المبالغة في تقدير قدرة العظم على التعديل
لا يجب الوقوع في فخ افتراض أن جميع الكسور عند الأطفال ستعيد تشكيل نفسها بالكامل. بينما تتعدل التشوهات في المستويات السهمية والإكليلية بالقرب من صفائح النمو النشطة بشكل جيد، فإن التشوهات الدورانية، وعدم تطابق الأسطح المفصلية، والتشوهات لدى الأطفال الأكبر سناً (الذين يقتربون من النضج الهيكلي) لن تتعدل. الرد التشريحي الدقيق يظل المعيار الذهبي.
إتقان التشريح الجراحي لصفائح النمو
صفيحة النمو ليست مجرد لوحة غضروفية مسطحة بسيطة. كل صفيحة متموجة للغاية وتتميز ببروزات معقدة تتشابك مع الكردوس (نهاية العظم) لتوفير الاستقرار ضد قوى القص. يجب أن تحترم الأساليب الجراحية هذه الهياكل لمنع توقف النمو العلاجي المنشأ.
الرد التشريحي عند صفيحة النمو أمر إلزامي
إذا كان الرد المفتوح ضرورياً لإصابة في صفيحة النمو، فيجب إعادة وضع الشظايا بشكل تشريحي قدر الإمكان. يجب محاذاة الجزء الغضروفي بشكل مثالي؛ وإلا فإن أي تفاوت سيؤدي إلى تكوين جسر عظمي عبر الصفيحة، مما يؤدي لاحقاً إلى عدم تطابق المفصل أو حدوث تشوه زاوي.
التثبيت الكافي والحد الأدنى
يتم استخدام التثبيت الكافي لتحقيق الاستقرار، ولكن دون استخدام أدوات معدنية أكثر مما هو ضروري للغاية. الهدف هو توفير استقرار كافٍ للسماح بالحركة المبكرة، لكن التجريد المفرط للسمحاق أو الغرسات الضخمة يمكن أن يضر بإمدادات الدم الدقيقة للطفل ويعقد إزالة الأجهزة مستقبلاً.
التخطيط لإزالة الأجهزة المعدنية
على عكس البالغين، حيث تُترك الأجهزة غالباً في مكانها بشكل دائم، تتطلب غرسات الأطفال إزالتها بشكل متكرر لمنع إعاقة النمو أو التداخل مع تطور العظام في المستقبل. يتم استخدام أجهزة تثبيت يمكن إزالتها بسهولة، ويتم تخطيط الشقوق الجراحية الأولية مع وضع الإزالة المستقبلية في الاعتبار.
استخدام الدبابيس الملساء
عند عبور صفيحة النمو أو العمل بالقرب منها، يُستخدم بصرامة أسلاك كيرشنر الملساء (K-wires) أو دبابيس شتاينمان بدلاً من الدبابيس الملولبة. تسبب الدبابيس الملولبة ضرراً ميكانيكياً كبيراً للمنطقة المريحة من الغضروف عند إدخالها وإزالتها، مما يزيد بشكل كبير من خطر الانغلاق المبكر لصفيحة النمو.
تجنب الثقوب غير الضرورية
عظام الأطفال، خاصة في الحالات المرضية مثل تكون العظم الناقص أو الآفات الكيسية، معرضة بشدة لمناطق تركز الإجهاد. يتجنب الجراح إحداث ثقوب حفر غير ضرورية، حيث يمكن أن تصبح هذه العيوب القشرية بسهولة مركزاً لكسور مرضية جديدة خلال مرحلة إعادة التأهيل.
منع اختراق الدبابيس للمفصل
يُطلب التقييم الدقيق بالأشعة السينية (الفلوروسكوبي) في مستويات متعددة لضمان عدم اختراق الدبابيس والمسامير لمساحة المفصل. الأجهزة داخل المفصل تؤدي إلى تحلل الغضروف، والتهاب المفاصل الإنتاني، وهشاشة العظام المبكرة المدمرة.
التعامل الدقيق مع الأنسجة الرخوة والإغلاق
جلد الأطفال والأنسجة الرخوة حساسة للغاية. يستخدم الجراحون إغلاقاً يشبه جراحة التجميل باستخدام خيوط ممتصة مدفونة لطبقات الجلد. هذا يزيل القلق والصدمة المرتبطة بإزالة الخيوط أو الدبابيس في العيادة للطفل الصغير.
توقع عدم الامتثال للتعليمات
لا يمكن توقع التزام الطفل الصغير بقيود تحمل الوزن أو تعديلات النشاط. يجب أن يكون البناء الجراحي، جنباً إلى جنب مع الجبس بعد الجراحة، قوياً بما يكفي لتثبيت حركة طفل غير ملتزم بشكل كافٍ.
المراقبة العصبية الوعائية اليقظة
خلال فترة النقاهة الحادة، يكون الأطفال معرضين لخطر كبير للإصابة بمتلازمة الحيز، خاصة بعد كسور الساق أو كسور ما فوق لقمة العضد. تتم مراقبة القصور العصبي الوعائي بدقة. زيادة الحاجة للمسكنات في طفل كان مرتاحاً سابقاً هي العلامة المبكرة والأكثر موثوقية لمتلازمة الحيز الوشيكة.
المشورة الشاملة للوالدين
إدارة التوقعات بشكل استباقي أمر حيوي. يقوم الطبيب بتحذير الوالدين من المضاعفات الجراحية المبكرة (العدوى، فقدان الرد، متلازمة الحيز) والمضاعفات المتأخرة (تكوين الجسر العظمي، التشوه الزاوي، تفاوت طول الأطراف) قبل حدوثها. الوالد المطلع قبل الجراحة هو حليف للطبيب.
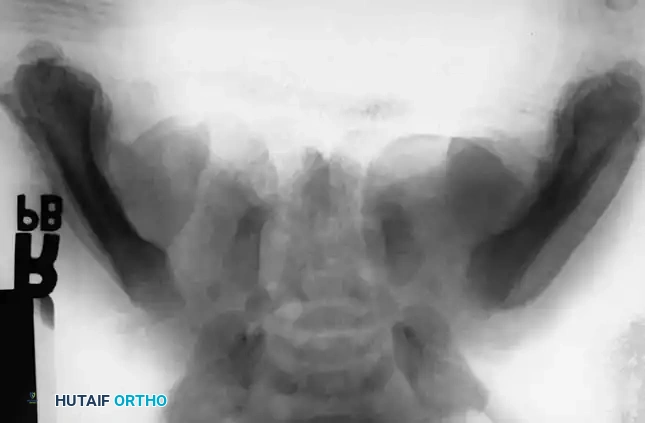
مرحلة التعافي وما بعد الجراحة
تتطلب إدارة ما بعد الجراحة للكسور المرضية وكسور العنف عند الأطفال نهجاً متعدد التخصصات لضمان الشفاء التام والآمن:
- التثبيت والحركة: اعتماداً على استقرار التثبيت الداخلي، غالباً ما يتم استخدام الجبس الإضافي لمدة 3 إلى 6 أسابيع. في حالات التسمير النخاعي المرن للكسور الجذعية، قد يُسمح بالحركة المبكرة إذا كان البناء مستقراً دورانياً.
- الإدارة الطبية: بالنسبة للكسور المرضية المرتبطة بأمراض العظام الأيضية (مثل العظم الزجاجي)، فإن التنسيق مع طبيب الغدد الصماء للأطفال لبدء العلاج بالبايفوسفونيت أمر بالغ الأهمية لزيادة كثافة المعادن في العظام وتقليل مخاطر الكسور المستقبلية.
- الخدمات الاجتماعية: في حالات العنف ضد الأطفال، يجب عدم إخراج الطفل من المستشفى حتى يتم وضع خطة سلامة رسمية من قبل خدمات حماية الطفل وفريق طب الأطفال المختص.
- المراقبة طويلة المدى: يحتاج مرضى الأطفال الذين يعانون من إصابات في صفيحة النمو أو كسور مرضية إلى متابعة شعاعية طويلة الأمد (غالباً حتى النضج الهيكلي) لمراقبة توقف النمو، أو هجرة الأجهزة المعدنية، أو تكرار التشوه.
الأسئلة الشائعة
ما هي الكسور المرضية
الكسور المرضية هي كسور تحدث في عظام تعاني من ضعف أو هشاشة بسبب مرض أساسي، مثل الأكياس العظمية أو مرض العظم الزجاجي، حيث ينكسر العظم نتيجة إصابة بسيطة لا تؤثر عادة على العظام السليمة.
متى يحتاج الطفل لعملية جراحية
يحتاج الطفل للجراحة إذا كان الكسر يمر عبر كيس عظمي كبير، أو يعاني من مرض وراثي يسبب كسوراً متكررة، أو إذا كان الكسر معقداً ومؤثراً على مركز النمو ولا يمكن رده وتثبيته بالجبس فقط.
هل تؤثر الجراحة على نمو الطفل
إذا تمت الجراحة بيد جراح عظام أطفال متمرس، فإنه يتخذ كافة التدابير لحماية "صفيحة النمو". تستخدم تقنيات دقيقة ودبابيس ملساء لتجنب إعاقة النمو الطبيعي للعظمة.
ما هو مرض العظم الزجاجي
هو اضطراب جيني يُعرف طبياً بـ "تكون العظم الناقص"، يؤدي إلى نقص في الكولاجين مما يجعل العظام هشة للغاية وعرضة للكسر المتكرر. يعالج جراحياً باستخدام مسامير نخاعية تتمدد مع نمو الطفل.
كيف يتم تشخيص كسور العنف
يتم التشخيص من خلال الفحص السريري الدقيق وملاحظة وجود كدمات أو إصابات غير مبررة، بالإضافة إلى إجراء "مسح عظمي شامل" بالأشعة السينية للبحث عن كسور في مراحل التئام مختلفة أو كسور ذات أنماط محددة.
هل يجب إزالة المسامير والشرائح
نعم، في أغلب حالات الأطفال يوصى بإزالة الأجهزة المعدنية بعد التئام الكسر تماماً، وذلك لمنع تداخل هذه المعادن مع النمو الطبيعي للعظام في المستقبل.
ما هي متلازمة الحيز
هي حالة طارئة تحدث عندما يزيد الضغط داخل العضلات (غالباً بعد كسور الساق أو المرفق)، مما يمنع تدفق الدم للأعصاب والعضلات. من أهم علاماتها ألم شديد لا يستجيب للمسكنات العادية.
كم يستغرق التئام العظام
تلتئم عظام الأطفال بشكل أسرع من البالغين. تتراوح مدة التئام الكسور المرضية عادة بين 3 إلى 6 أسابيع، ولكن المتابعة الطبية تستمر لفترات أطول لضمان استقرار الحالة ونمو العظم السليم.
هل الأكياس العظمية خطيرة
معظم الأكياس العظمية عند الأطفال حميدة وليست سرطانية. خطورتها تكمن فقط في إضعافها لقشرة العظم مما يؤدي إلى حدوث كسور. يتم علاجها بتفريغ الكيس ووضع طعم عظمي لتقوية المنطقة.
ما دور طبيب العظام في حماية الطفل
الطبيب ملزم قانونياً وأخلاقياً بالتبليغ عن أي حالة اشتباه في تعرض الطفل للعنف. يقوم الطبيب بتقديم الرعاية الطبية اللازمة للكسور مع إبقاء الطفل في بيئة آمنة بالمستشفى حتى تتدخل الجهات المختصة لحمايته.
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. وجاهزية كاملة للتعامل مع جراحات الكسور المعقدة وإنقاذ الأطراف.
مواضيع أخرى قد تهمك